Пороки сердца представлены гетерогенной, разнородной группой патологических процессов. По своему характеру они всегда сопряжены с дефектами тех или иных структур. Восстановление возможно, но с большими трудностями, проводится хирургически, а порой вообще не имеет перспектив.
Кардиомиопатия — это изменение размеров мышечного органа, в результате которого функционально активный слой миоцитов оказывается неспособен адекватно сокращаться и перекачивать кровь. Это упрощенное определение, но оно отражает суть.
Патологический процесс представлен интенсивным ростом мышечной прослойки, то есть миокарда. Равномерно или нет, большой роли не играет. Идут активные дискуссии относительно того, что относить к миопатии, а какие процессы классифицировать иначе.
Истинная разновидность описанного заболевания представляет собой полностью неизлечимую клеточную трансформацию сердца. Единственная возможность радикальной терапии — трансплантация.
В остальных случаях показана консервативная методика, направленная на замедление прогрессирования патологического процесса.
Прогнозы вариативны, учитывается масса факторов (см. ниже).
Миодистрофии
Строго говоря, кардиомиопатией данная разновидность не считается. Суть заключается в развитии слабости мускулатуры, постепенном ослаблении сократимости, уменьшении общей массы активных тканей вобще. Страдает, в том числе и сердце. Объективно патологический процесс проявляет себя разрастанием кардиальных структур.
В чем причины становления?
Болезнь имеет чисто генетическое происхождение. Представлена группой синдромов: Нунан, Фридрейха, Дюшенна. Наследуется от родителей. Проявляет себя активно с первых же месяцев жизни.
Клиническая картина усугубляется постепенно, по мере прогрессирования состояния:
- Боли в грудной клетке, дискомфорт в мышцах. Сопровождает человека с самого начала.
- Слабость мускулатуры. Проявляется в недостаточной развитости мимических структур, пациент не может нормально выражать эмоции, у него неподвижное лицо, речь невнятная по тем же причинам. Дети с синдромами генетического плана позже встают на ноги. Движения неуверенные, возможны частые падения.
- Снижение интеллекта. Проявляется с самого начала.
- Одышка. В состоянии покоя из-за нарушенного газообмена.
- Аритмии опасного вида. Мерцательный тип или экстрасистолия, когда аномальных сокращений слишком много в течение суток.
Примерно на 10-12 году жизни пациенты полностью утрачивают способность ходить. Размеры миокарда достигают значительных величин, диагностируются изменения посредством эхокардиографии.
Сократимость мышечного слоя падает, отсюда гипоксия, ишемия тканей. Возможен инфаркт. Смерть наступает в результате сердечной недостаточности в 25-30 лет максимум. Есть исключения из правил, но они малочисленны и не имеют клинического значения.
Лечение не представляется возможным, поскольку это генетические патологии. Они заложены в человека на фундаментальном уровне.
Есть шансы на замедление прогрессирования с помощью стероидных препаратов. Дополнительно назначается физкультура по утвержденному плану. Эффект частичный.
Опасности кардиомиопатии
Основных, жизнеопасных осложнений 6. Это:
- сердечная недостаточность
- инфаркт миокарда
- тромбоэмболические осложнения
- аритмии
- отек легких
- внезапная сердечная смерть
Сердечная недостаточность
Как мы видим, все виды этой патологии приводят к развитию сердечной недостаточности. Чаще всего она имеет хронический застойный характер, связанный с уменьшением объема выбрасываемой в сосуды крови, а также кислородным голоданием внутренних органов.
В некоторых случаях может развиваться и острая сердечная недостаточность:
- систолическая – когда сердце не может нормально сократиться и вытолкнуть достаточный объем крови. Это характерно для дилатационной форме патологии;
- диастолическая: желудочек не наполняется достаточным объемом крови. Это характерно для рестриктивного вида кардиомиопатии.
Инфаркт миокарда
Так называется состояние, когда больший или меньший участок миокарда отмирает из-за недостаточного его кровоснабжения.
Это осложнение в «чистом виде» характерно для гипертрофической кардиомиопатии, ведь такой утолщенный миокард трудно обеспечить достаточным количеством кислорода. Но может развиться подобная патология и при любой другой форме заболевания, если она сочетается с аномальным строением питающих сердце коронарных артерий, их атеросклерозом или развитием гипертонической болезни.
Инфаркт нужно заподозрить, если:
- появилась резкая и сильная боль за грудиной;
- она отдает в левую руку (мизинец этой руки), левое плечо, лопатку или левую половину челюсти;
- боль не реагирует на нитроглицерин;
- может быть однократная рвота, не облегчающая состояния;
- человек бледнеет;
- покрывается холодным потом;
- дыхание учащается.
В этом случае нужно дать разжевать 1-2 таблетки «Аспекарда» («Аспирина», «Кардио-магнила»), уложить, открыть окно и вызвать «Скорую помощь».
Тромбоэмболия
Застой крови, характерный для сердца с пораженным миокардом, вызывает активацию свертывающей системы крови. Так появляются тромбы. Аритмии же, то есть неравномерности мышечных сокращений, в свою очередь, усиливают вероятность «путешествия» такого тромба из полости сердца (в этом случае тромб называется тромбоэмболом) с последующей их фиксацией в «подходящем» по диаметру сосуде. Орган или его часть, питаемая этим сосудом, отмирает.
Самые опасные тромбоэмболии – это:
- ишемический инсульт – вследствие закупорки тромбом одной из артерий мозга;
- тромбоэмболия одной или нескольких ветвей легочной артерии, приводящая к ухудшению кровоснабжения различных отделов легкого;
- мезентериальный тромбоз – когда тромбоэмбол закупоривает более или менее крупную артериальную ветвь, питающие кишечник, что приводит к гибели различной его площади;
- тромбоз артерий конечностей, в результате чего развивается гангрена.
Аритмии
Нарушение нормального последовательного сокращения клеток миокарда приводит к кислородному голоданию тканей. Если же «вразброс» начинают сокращаться клетки желудочка, и это состояние экстренно не исправить, человек может погибнуть.
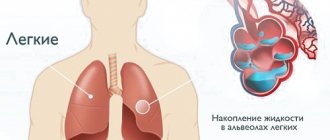
Отек легких
Когда в левой половине сердца развиваются застойные явления, лишний объем крови остается и в сосудах, идущих к легким. Со временем эти сосуды расширяются и начинают пропускать жидкую часть крови через свою стенку – в легочную ткань.
Состояние требует экстренной медицинской помощи, и проявляется одышкой, выделением розовой пены изо рта, посинением губ и кончиков пальцев, чувством нехватки воздуха и паники.
Аутоиммунная форма
Развивается в результате длительного или острого, агрессивного течения системных патологий, в которых задействована реакция защитных сил организма. Красная волчанка, псориаз, ревматоидный артрит, лейкоз в качестве основных диагнозов. Кардиомиопатия выступает осложнением.
Точные причины становления такого последствия не известны. Предполагается, что присутствует связь между основным заболеванием и анатомическим дефектом.
Симптомы собственно самой КМП представлены кардиальными проявлениями, реже нервными моментами:
- Выраженная аритмия. По типу увеличения ЧСС на ранней стадии. Уровень достигает 130-150 ударов, продолжается такое положение относительно недолго.
По мере прогрессирования все становится хуже. Процесс переходит в постоянную фазу. С течением времени человек перестает замечать отклонение и живет относительно нормально.
- Асцит. Скопление жидкости внутри брюшной полости. Выступает поздним симптомов. Говорит о нарушении функции печени.
- Отеки нижних конечностей. По сердечным причинам. С другой же стороны возможно вовлечение почек в деструктивные изменения.
- Одышка. В состоянии физической нагрузки на ранних этапах. По мере прогрессирования порог необходимой для развития симптома активности падает, пока не достигает минимуму. Человек не в силах даже ходить, вставать с постели. Наступает глубокая инвалидность.
- Синюшность кожного покрова. Пациент становится похож на восковую фигуру.
- Бледность или цианоз носогубного треугольника.
- Эпизодические кратковременные боли в грудной клетке. Возможно ощущение тяжести без видимых
- причин. Слабость, утомляемость.
- Головокружение и головная боль.
- Обмороки. Неврогенные проявления возникают относительно поздно. Угрожающий признак. Есть вероятность инсульта.
Лечение предполагает устранение основного состояния. Это весьма проблематично, поскольку аутоиммунные процессы полностью не искореняются. Хорошие шансы только на ранних стадиях, по переводу заболевания в стабильную ремиссию.
Это долгий процесс, не всегда эффективный на сто процентов. Применяются иммуносупрессоры, глюкокортикоиды. Показано изменение образа жизни.
Симптоматические меры включают в себя использование кардиопротекторов, диуретиков в минимальных дозировках и средств для снижения артериального давления. Каждый шаг контролируется группой специалистов.
Причины
Пока ученые предполагают, что синдром разбитого сердца развивается под воздействием следующих факторов:
- сильный стресс и интенсивные психоэмоциональные переживания: известие о тяжелом заболевании, смерть родственника, несчастные случаи и т. п.;
- превышающие возможности организма физические нагрузки: внезапное тяжелое заболевание, астматический приступ и пр.
Механизмы развития такой кардиомиопатии пока неясны. Существует несколько теорий патогенеза: транзиторный вагоспазм, микрососудистая дисфункция, заворачивающаяся левая передняя нисходящая артерия. Однако ни одна из них еще полностью не доказана. Наблюдения больших групп людей с кардиомиопатией такоцубо показали, что у многих из них недуг развивался именно на фоне интенсивного стресса (эмоционального или физического). Однако примерно у трети больных такие факторы отсутствовали.
Наблюдения европейских специалистов показали, что несколько чаще кардиомиопатия такоцубо развивается именно зимой. Такой факт может объясняться двумя вероятными причинами:
- в холодное время года чаще происходит спазм мелких ветвей коронарных сосудов;
- в осенние и зимние месяцы люди чаще переносят вирусные заболевания.
Предполагается, что выбухание верхушки левого желудочка происходит из-за повышения уровня катехоламинов в крови. Полностью механизм развития такого недуга пока не выяснен. Ученые полагают, что наиболее вероятную роль играет появляющийся в момент стресса выброс адреналина, который провоцирует спазм сосудов и резко ухудшает качество микроциркуляции в сосудах сердца. В результате у больного возникают преходящие нарушения функционирования левого желудочка, проявляющиеся свойственными инфаркту миокарда изменениями на ЭКГ и в анализах крови.
Наблюдения специалистов показывают, что кроме психоэмоциональных и физических стрессов, способствовать развитию синдрома разбитого сердца могут следующие предрасполагающие факторы:
- постоянный источник психотравмирующих ситуаций в семье или на работе;
- интенсивный болевой синдром;
- пристрастие к алкоголю или никотиновая зависимость;
- гиперлипидемия;
- резкое снижение артериального давления;
- проведение процедур или хирургических операций (например, сердечный стресс-тест).
Токсическая форма
Представлена рядом патологических процессов. Происхождение всегда одинаково по сути — воздействие на организм ядовитых веществ.
Таковыми выступают препараты, например сердечные гликозиты, бета-блокаторы, антипсихотики в больших дозировках. Также соли тяжелых металлов, пары ртути, этиловый спирт (алкоголь). В относительно редких случаях страдают любители закурить.
В группе повышенного риска пациенты, работающие на вредных промышленных предприятиях. Вероятность подобного неблагоприятного сценария — 25%.
Причины кроются в нарушении питания миокарда на клеточном уровне. Сердце недополучает кислорода в результате двух моментов: сужения коронарных артерий, а также метаболического отклонения, снижения скорости обменных процессов.
Симптоматика примерно та же самая. Боли в грудной клетке, нарушения ритма по типу тахикардии и прочих субъективных моментов. Однако патологический процесс течет в разы агрессивнее, вероятность смерти также выше.
Усугубляется кардиомиопатия воздействием основного этиологического фактора. Алкоголик не бросит пить из-за диагноза, курильщику трудно отказаться от сигарет, и так далее. Однако изменение образа жизни наравне с приемом препаратов — главное условие эффективного лечения.
Факторы, способствующие развитию синдрома разбитого сердца
На основании клинических наблюдений выделены главные триггеры («спусковые крючки») возникновения кардиомиопатии такоцубо:
- сильные эмоциональные переживания – потеря близких, стихийное бедствие, вооруженные конфликты, известие о неизлечимой болезни, финансовом крахе, противоправные действия;
- переохлаждение;
- интенсивное физическое перенапряжение;
- поражения головного мозга – сотрясение, менингит, абсцесс (гнойник), энцефалит, инфаркт (ишемический инсульт), кровоизлияние, тромбоз сосудов, эпилепсия, опухоли;
- психические заболевания – панические расстройства, психоз, суицидальные попытки, абстиненция при отмене наркотиков или алкоголя;
- аутоиммунная патология;
- обострение бронхиальной астмы, особенно на фоне массивного использования адреностимуляторов для снятия приступа;
- острые неотложные состояния при травмах грудной клетки – пневмоторакс, пневмоперикард (воздух в грудной полости или околосердечной сумке);
- последствия операций на головном мозге, сердце, обширных хирургических вмешательствах;
- эндокринные болезни – резкое снижение или повышение уровня сахара при диабете, кризовый выброс гормонов щитовидной железы или надпочечников.
В кардиологической практике возникновению синдрома разбитого сердца предшествовали перикардит, синдром Дресслера после инфаркта, вазоспастическая стенокардия, нарушения ритма (удлинение QT, атриовентрикулярная блокада), гипертрофия миокарда, имплантация кардиостимулятора, прижигание радиоволнами (абляция), реанимационные мероприятия, дефибрилляция, введение Добутамина при стресс-тестах.
Интересно, что при обследовании пациентов не обнаружено традиционных факторов риска болезней сердца (курение, высокий холестерин, гипертония). Хотя большинство случаев выявлено у пожилых женщин, но есть и описания этой болезни у беременных, сразу после родов, в детском и подростковом возрасте.
Существует гипотеза о наследственной предрасположенности и анатомическом варианте строения левой коронарной артерии (удлинение) как вероятных причинах кардиомиопатии.
Метаболическая форма
Кардиомиопатия, развивающаяся в результате нарушения обмена веществ. В частности ослабления питания сердечных структур.
Основные факторы становления проблемы — болезни надпочечников, щитовидной железы, гипофизарной системы.
Избыток гормонов считается главным моментов развития. Т3, Т4, ТТГ, кортизол, адреналин, дофамин и прочие нейромедиаторы в чрезмерных количествах приводят к ускорению работы сердца.
Отсюда рост артериального давления, увеличение объема перекачиваемой крови. А значит расширение камер органа, утолщение стенок.
Симптоматика представлена кардиальным и неврологическим компонентами. Кроме того, нарушается дыхательная функция. Прогрессирует медленно, годами. До определенного момента проявлений нет вообще. Кардиомиопатия метаболического типа — случайная находка.
Лечение проводится в плановом порядке, сразу после выявления патологического процесса. Суть заключается в устранении основного эндокринного диагноза.
Проводится заместительная терапия, хирургическое вмешательство. Часто заболевания обусловлены опухолевыми изменениями. Неоплазии иссекаются, злокачественные облучаются.
Симптоматические меры предполагают купирование болей, аритмии, печеночных и почечных проявлений в комплексе. Основная задача — затормозить прогрессирование и предотвратить развитие осложнений.
Инфекционно-токсическая кардиопатия: что это такое и как с ней бороться Отравление.ру
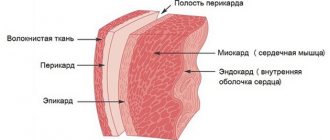
Токсическая кардиомиопатия – это патология миокарда, при которой происходят анатомические и функциональные изменения сердечной мышцы. При этом коронарные сосуды (артерии и вены, питающие сердце) не подвергаются поражению. Без структурных изменений остаются клапаны желудочков и предсердий, артериальное давление не повышается.
Болезнь носит воспалительный характер. Развивается у пациентов независимо от их пола и возраста. При обследовании на ЭКГ обнаруживаются изменения сердечных ритмов, которые указывают на стремительное развитие недостаточности кровообращения. В следствие декомпенсаторного механизма сердце увеличивается в размерах.
Что это за болезнь?
Токсическая кардиомиопатия – это заболевание, которое проявляется воспалительным процессом мышечной ткани сердца, без влияния патологии коронарного кровоснабжения или работы клапанного аппарата.
Судя по названию, несложно догадаться, что главным патогенетическим фактором развития заболевания является воздействие токсичных веществ.
Но на самом деле, классификация причин возникновения болезни более обширная.
Первичные причины включают в себя:
- врожденные, когда нарушается нормальная закладка тканей сердца в утробе матери;
- приобретенные факторы, когда другое заболевание сердца прогрессирует, вызывая токсическую кардиомиопатию.
Среди вторичных причин возникновения, стоит выделить следующие:
- Поражение сердечной мышцы инфекционного характера.
- Воздействие токсических веществ – злоупотребление алкоголем, курение, употребление наркотиков. Также, можно отравиться тяжелыми металлами, такими как ртуть, цинк, кадмий, свинец, никель и много других.
- Недостаток витаминов, особенно группы В.
- Заболевания желез внутренней секреции (гипофиз, надпочечники, щитовидная железа).
- Отравление лекарственными средствами.
Следует иметь в виду, что главными патологическими причинами являются не только алкоголь и наркотики, но также лекарственные средства, яды, очень плохая экология или же, что случается чаще всего, совокупность факторов.
Именно потому, токсическая кардиомиопатия в МКБ 10 разбита на несколько классов, в соответствии с генезом.
Утонченность и ослабленность стенок сосудов одно из проявлений кардиомиопатии
Причины токсического поражения сердечной мышцы
Токсическая кардиомиопатия развивается из-за воздействия отравляющих веществ. Химические элементы, способные привести к заболеванию:
- ртуть;
- свинец;
- мышьяк;
- кадмий;
- цинк;
- никель.
При хроническом алкоголизме длительное воздействие этанола на сердечную мышцу также способствует развитию патологии.
Существует ряд инфекционных болезней, в результате которых поражается миокард. Как правило, признаки кардиомиопатии проявляются через несколько месяцев или лет после перенесенной болезни:
- туберкулез;
- сифилис;
- дифтерия;
- брюшной и сыпной тиф;
- скарлатина;
- паразитарные инвазии.
Также заболевание развивается у людей с наркотической зависимостью, при длительном лечении фармакологическими препаратами. Есть сведения о том, что кардиомиопатия может появиться из-за хронического дефицита витаминов группы В.
В некоторых случаях причиной болезни может выступить увеличение выработки в организме катехоламинов – медиаторов, биологически активных веществ (серотонин, адреналин, норадреналин, дофамин).
К причинам заболевания относят воспалительные процессы в организме беременной женщины. В результате влияния инфекционного агента при рождении у ребенка диагностируется врожденная кардиомиопатия.
Воспалительный тип
Встречается относительно редко. Возникает в качестве следствия миокардита, поражения мышечного слоя сердца.
При длительном течении процесса вероятность растет. Кардиомиопатия имеет асимметричный характер, развивается на уровне отдельных камер.
Прогрессирует отклонение с разной скоростью, в зависимости от степени поражения.
Лечение срочное, в условиях стационара. На раннем этапе процесса, когда наблюдается острый инфекционный период, показаны антибиотики, плюс кардиопротекторы для защиты клеток от деструкции.
Аутоиммунные разновидности устраняются глюкокортикоидами в системе с иммуносупрессорами. При тотальном разрушении предсердий показано протезирование.
Клиника
Клинические симптомы обусловлены заболеванием, которое спровоцировало появление вторичной кардиомиопатии.
К симптомам, характерным для наличествующей у пациента патологии, добавляются:
- боль в области верхушки сердца – книзу от середины левой ключицы, на пересечении с пятым межрёберным промежутком (в 92% случаев);
- болевые ощущения за грудиной (15%);
- расширение границ сердца при перкуторном исследовании (поврежденный миокард растягивается);
- приглушенность первого и второго тонов над всеми точками аускультации (сердечная мышца размягчена);
- аритмии (нарушение внутрисердечного контроля за активностью проводящей системы).
Гипертензивная форма
Представлена двумя разновидностями.
- Перипартальная кардиомиопатия — результат течения беременности. Точное происхождение отклонения неизвестно, предполагается, что речь об изменении гормонального фона, перестройках организма.
Есть корреляция между количеством детей и вероятностью отклонения. Встречается редко, предрасполагающим фактором считается наличие заболевание сердечнососудистой системы в анамнезе.
- Вторая разновидность связана с недостаточным питанием сердца. Ишемическая кардиомиопатия — это снижение качества трофики тканей, в результате которого начинается компенсаторная реакция с разрастанием мышечного слоя. Оказывается итогом стабильного роста артериального давления.
Симптомы кардиомиопатии смазанные. Накладываются на признаки гипертензии, потому не заметны без специального обследования. Прогноз неблагоприятный при запущенной ГБ, поскольку обязательное условие излечения — коррекция показателей тонометра.
Терапия проводится с применением бета-блокаторов, ингибиторов АПФ, препаратов центрального действия, антагонистов кальция. Конкретные наименования подбирает врач, неправильные сочетания критически опасны для сердца и почек.
Симптомы заболевания
Отвечая на вопрос – токсическая кардиомиопатия, что это такое – нужно знать основные симптомы заболевания. Среди них стоит выделить:
- Загрудинная боль, которая может локализоваться как в проекции сердца, так и по всей грудной клетке.
- Одышка. Очень частый и важный признак сердечной патологии является именно инспираторная одышка. То есть, когда человеку сложно вдохнуть, но легко выдохнуть.
- Аритмия или другие нарушения сердечного ритма.
- Головокружение, которое не связано с другими причинами.
- Частое повышение артериального давления, как следствие неправильной работы сердца и плохого состояния сосудов.
- Отечность. Чаще всего отекают именно конечности.
- Повышение температуры тела на фоне остальных симптомов может говорить об инфекционном сопровождении токсической кардиомиопатии.
Будьте бдительны: если боль за грудиной продолжается несколько дней подряд и имеет ноющий характер – это прямой повод обратится к врачу.
Клапанная форма
Возникает как итог неравномерной нагрузки на сердечные структуры: митральный, аортальный, трикуспидальный стеноз и прочие пороки. Причины могут быть врожденными или приобретенными.
Симптоматика обуславливается регургитацией. Неправильной гемодинамикой в самом сердце.
Основу составляют кардиальные проявления, вроде одышки, аритмии, болей, общего дискомфорта. Восстановление строго хирургическое. Операция предполагает протезирование клапанов.
Все описанные заболевания имеют единый код по МКБ — I42, затем следует постфикс через точку, он указывает на этиологию процесса.
Вне зависимости от типа и происхождения всегда обнаруживается группа объективных черт, которые видны на эхокардиографии, ЭКГ и МРТ:
- Увеличение сердца в размерах.
- Рост давления в аорте, легочной артерии.
- Падение способности миокарда к сокращению.
- Дилатация, то есть расширение камер мышечного органа.
- Гипертрофия стенок.
Примерно в 70% случаев симптомов нет вообще, но изменения анатомического плана уже присутствуют. Потому необходимо своевременно обращаться к кардиологу. Хотя бы ради прохождения профилактической оценки состояния пациента.
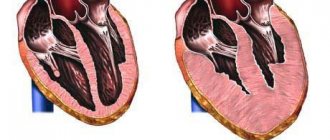
Прочие классификации используются много реже. Возможно выделение гипертрофической, дилатационной и рестриктивной форм.
Первая характеризуется утолщением миокарда желудочков, также страдает перегородка и выброс крови в аорту. Вторая — расширением камер, третья — разрастанием самих стенок по всей протяженности сердца.
Токсическая кардиомиопатия: причины, симптомы, методы лечения
Токсическая форма кардиомиопатии характеризуется наличием воспалительного процесса в мышечных тканях миокарда, при этом у больного нет каких-либо патологий коронарных клапанов и артерий. Этот недуг может быть опасным для жизни человека, так как способствует увеличению в размерах сердца и недостаточности кровообращения.
Причины
Токсическую кардиомиопатию могут обнаружить у любого человека не зависимо от его пола и возраста. Причины, которые вызывают это заболевание, медики разделяют на первичные и вторичные.
Среди первичных стоит отметить следующие виды кардиомиопатии:
- врожденная;
- приобретенная;
- смешанная.
Первый тип – это, зачастую, следствие неправильного образа жизни или частых стрессовых ситуаций во время беременности женщины. Ребенок в таких случаях рождается с нарушениями в формировании мышечных тканей миокарда.
Также возникновение врожденной кардиомиопатии может быть результатом перенесенных беременной женщиной болезней, для которых характерны воспалительные процессы в организме.
Это приводит к тому, что сердце у ребенка становится уязвимым ко всякого рода инфекциям и токсинам.
Вторичными причинами развития токсической кардиомиопатии являются такие:
- нарушения в функционировании щитовидной железы, надпочечников, гипофиза;
- сбои сердечного ритма, учащенное сердцебиение;
- заболевания, вызванные инфекциями;
- недостаточное употребление витаминов группы В;
- склеродермия;
- системная красная волчанка;
- узелковый полиартериит;
- отравление тяжелыми металлами;
- интоксикация медицинскими препаратами, которые используют при лечении онкологических болезней;
- токсическое влияние наркотиков, спиртных напитков.
Клиническая картина
Первым симптомом, на который следует обратить внимание, – это одышка, которая возникает после физической активности и умеренной нагрузки.
При токсической кардиомиопатии насосные функции сердца ухудшаются, результатом чего является повышенная утомляемость и общая слабость организма.
Но если недуг был вызван инфекцией, первые симптомы имеют большую схожесть с симптоматикой гриппа (общее недомогание, повышение температуры тела).
Кроме вышеуказанных признаков, для токсической формы кардиомиопатии характерны:
- головокружения;
- ощущение нехватки воздуха;
- боли в области грудной клетки и в сердце;
- общая слабость;
- тремор;
- отеки;
- сбои в сердечном ритме;
- повышение кровяного давления.
Данные симптомы могут возникать в силу возрастных или физиологических изменений организма. В таких случаях беспокоиться не стоит. Обращаться за помощью врачей следует тогда, когда болевые ощущения имеют ноющий характер, сочетаются с постоянной одышкой, и больной чувствует их на протяжении длительного времени.
Следует быть очень внимательным к подобным проявлениям, потому что эти симптомы могут возникать периодически, а не присутствовать постоянно, и люди принимают их за последствия недосыпания, хронической усталости и т. д., из-за чего не обращаются к специалистам своевременно.
Но симптоматика не доставляет дискомфорта больному лишь до определенного момента. Если не заниматься лечением и запустить токсическую кардиомиопатию, к основным признакам добавятся такие:
- мучащий кашель, возникающий даже в состоянии покоя;
- кожа становится бледной, приобретает синюшный оттенок;
- боли в сердце усиливаются, иногда человеку из-за этого трудно находиться в лежачем положении.
При грамотном и своевременном лечении прогноз обычно благоприятный, и человек сможет прожить долгую полноценную жизнь. Но если больной оставляет рассматриваемую болезнь без внимания, она может привести к следующим осложнениям:
- аритмии;
- тромбоэмболии, а позже – к инсульту;
- скоплению жидкости в легких, ногах, области живота вследствие сильной отечности;
- сердечной недостаточности;
- сбоям в работе клапанов миокарда;
- смерти в результате остановки сердца.
Диагностика
Определить заболевание в домашних условиях самостоятельно практически невозможно, поэтому первым делом необходимо нанести визит врачу. Он проанализирует клиническую картину, выяснит, не имеет ли пациент наследственной склонности к заболеваниям сердца и т. д. Также доктор прослушает сердечный ритм и тоны миокарда, что может помочь выявить какие-либо патологии сердца.
Далее пациенту придется пройти комплексное обследование, чтобы специалисты смогли установить точный диагноз. Оно включает такие мероприятия:
- Биохимический анализ крови. Он поможет исключить наличие других болезней миокарда.
- Исследование почек и печени.
- Электрокардиографию.
- Рентген грудной клетки, по результатам которого можно судить об увеличении левого отдела миокарда и перегрузке всей системы.
- Иногда больного направляют на магнитно-резонансную томографию и исследование ультразвуком.
- Также кардиолог может дать направление к генетикам для подтверждения или исключения генетических причин появления кардиомиопатии.
На любом этапе обследования больного могут дополнительно направить на сдачу анализов мочи и крови.
Терапия этого недуга – длительный и сложный процесс. В зависимости от стадии болезни кардиолог подбирает схемы и методы лечения. Оно может быть медикаментозным или хирургическим.
Медикаментозная терапия
Консервативное лечение включает в себя прием лекарственных препаратов:
- Нарушения сердечного ритма могут привести к тромбообразованию. В таких случаях назначают антикоагулянты.
- Когда симптомы токсической кардиомиопатии выражены достаточно ярко, больному следует принимать бета-адреноблокаторы, например, Бисопролол или Атенолол.
- Если предыдущая группа медикаментов не дает желательного результата, кардиолог может прописать Верапамил, который снижает выраженность нарушений в функционировании сердечной мышцы.
К радикальным методикам лечения прибегают, когда применение медикаментов бессильно. При токсической кардиомиопатии проводят следующие виды операций:
- Установка дефибриллятора. Показано такое хирургическое вмешательство в том случае, когда генетические тесты подтвердили наследственную склонность человека к сердечным заболеваниям, и ему грозит остановка сердца. С помощью дефибриллятора налаживается ритм и частота сердечных сокращений.
- Внедрение кардиостимулятора. Такой метод применяется при серьезных сбоях в ритме сердечных сокращений. Этот прибор способствует его нормализации.
- Трансплантация сердца. Она проводится только в самых тяжелых случаях, когда положительного результата не дают ни лекарства, ни операции.
Общие рекомендации
Конечно, принимать назначенные средства важно, но не меньшее значение имеют рекомендации касательно образа жизни:
- Избавиться совсем или хотя бы свести к минимуму вредные привычки.
- Соблюдать диетический рацион питания, при необходимости избавиться от лишних килограммов.
- Сильные физические нагрузки категорически запрещены.
- Избегать стрессовых ситуаций, депрессивного состояния, привести в норму психоэмоциональный фон.
- Уменьшить присутствие в жизни больного токсинов, которые стали фактором, вызвавшим рассматриваемую форму кардиомиопатии.
Народные средства
При диагностировании токсической кардиомиопатии, как и при любой иной форме этой болезни, можно прибегнуть к рецептам народной медицины. Они основаны на природных компонентах, поэтому не нанесут вреда Вашему организму. Но все-таки перед их употреблением стоит посоветоваться со своим лечащим доктором, чтобы исключить наличие противопоказаний к употреблению тех или других средств.
Самыми популярными являются следующие рецепты:
- Семена льна. Для приготовления потребуется 1 ложка семян и 1 л кипятка. Следует варить средство три четверти часа на медленном огне. Затем процедить и выпить в течение дня по 100 мл за один прием.
- Кефир. Этот продукт легко усваивается организмом, поэтому не дает большой нагрузки на сердце (в отличие от трудноусвояемой пищи, которая недопустима при любой форме кардиомиопатии). Наибольшую пользу принесет кефир, приготовленный дома самостоятельно.
Для приготовления средства понадобится:
- 0,5 стакана кефира;
- 100 г меда;
- 1 ст. л. лимонного сока;
- 1 стакан морковного сока.
Все ингредиенты необходимо размешать до однородной массы, разделить на три одинаковые порции и употреблять перед трапезой. Хранить средство следует в холодильнике.
- Желтушник. 40 г растения нужно залить 1 л кипятка и настаивать в течение 2 часов. Затем процедить и принимать по 100 мл 2 раза в сутки. Такое снадобье имеет противовоспалительное, мочегонное, отхаркивающее, гипотензивное, антисептическое действия.
- Пустырник пятилопастный. 2 ст. л. растения заливают 1,5 стаканом 70-процентного спирта и настаивают в течение недели при комнатной температуре. Употребляют настойку процеженной по 25 капель 3 раза в день.
Также можно залить 30 г пустырника двумя чашками кипятка, настоять до остывания и выпивать 3 раза в день по 1/3 стакана.
- Калина. Для нормализации работы сердца и борьбы с кардиомиопатией необходимо съедать примерно по 100 г ягод ежедневно. Злоупотреблять калиной при данном недуге не рекомендуется, так как это может привести к образованию тромбов.
- Заячья капуста. На 1 стакан кипятка понадобится 20 г травы. Средство необходимо настоять пару часов, процедить и принимать 4 раза в день по несколько столовых ложек.
- Овес. 50 г овса заливают 2 стаканами воды и доводят до кипения. Настаивают в течение 4 часов, потом немного подогревают и добавляют 100 г кефира и редечного сока. Дальше вымешивают до однородной консистенции, настаивают 2 часа и добавляют 0,5 стакана меда. Употребляют такое средство до еды по 100 мг 3 раза в сутки.
- Цикорий. 1 стаканом кипятка заливают 1 ч. л. порошка из перемолотых корней цикория. Четверть часа средство держат на огне, потом процеживают. Пьют целебный напиток 4 раза в день по 2 ст. л.
- Календула. Несколько столовых ложек следует настоять в 100 мл кипятка в течение часа. Затем процедить и принимать по 100 мл с интервалом в 6 часов.
- Травяной сбор. Для приготовления потребуются в равных пропорциях корень цикория, адонис, мята, плоды шиповника, календула, донник. 2 ст. л. сбора заливают 1 л воды и кипятят на протяжении четверти часа. Дальше настаивают в термосе до утра. Употребляют перед приемом пищи по 2/3 стакана. Курс приема длится 2 года, но каждые 3-4 месяца следует делать перерыв.
Меры профилактики
Чтобы упредить развитие недуга, необходимо придерживаться таких несложных правил:
- здоровый образ жизни – залог хорошего самочувствия и профилактики многих заболеваний;
- выполнение физических упражнений помогает улучшить кровообращение и работу сердечной мышцы;
- правильное питание не допустит отложения вредных веществ, появления лишнего веса и минимизирует риск возникновения болезней сердца и сосудов;
- необходимо регулярно проходить медосмотр, своевременно лечить заболевания и не принимать какие-либо медикаментозные средства без консультации специалиста.
Токсическая кардиомиопатия – серьезное заболевание, но оно не является приговором. Современные методики лечения помогут нормализовать функционирование сердца и позволят больному жить полноценной жизнью. Но для этого нужно не запускать недуг и при первых же симптомах токсической кардиомиопатии обращаться к врачу.
Источник: //serdce.biz/zabolevaniya/kardity/miokardit/toksicheskaya-kardiomiopatiya.html
Диагностика
Проводится под контролем кардиолога, по мере необходимости привлекаются сторонние специалисты. Определить заболевание трудно. Перечень мероприятий:
- Устный опрос. По характеру жалоб выявить процесс невозможно.
- Сбор анамнеза. Учитывается возраст. Так, дилатационная форма чаще встречается у молодых мужчин до 35 лет, гипертрофическая у лиц около 40, рестриктивная после 45, причем наблюдается и у женщин.
Также образ жизни, характер питания, перенесенные заболевания, пагубные привычки, семейная история и прочие факторы.
- Измерение артериального давления и частоты сердечных сокращений. Оба показателя отклонены от нормы. Первый в сторону увеличения сначала, затем по типу падения, что указывает на недостаточность. ЧСС повышается, наступает тахикардия.
- Аускультация. Выслушивание сердечного звука. На фоне пороков клапанов возникает синусовый шум. Тона приглушенные.
- Суточное мониторирование. В спорных случаях. Регистрирует частоту сердечных сокращений и артериальное давление в течение 24 часов. Дает картину в динамике.
- Электрокардиография. Специфические проявления представлены аритмиями по типу тахикардии, фибрилляции, экстрасистолии
- Эхокардиография. Профильная методика. Направлена на оценку анатомического состояния мышечного органа, замер давления в аорте, легочной артерии.
- МРТ при необходимости для уточнения степени нарушений.
- Анализ крови общий, биохимический, на гормоны. В том числе печеночные пробы.
- Исследование мочи. Необходимо для оценки работы выделительной системы.
Выявить причину кардиомиопатии трудно. В 15-20% случаев диагностируется идиопатическая, то есть клинически необъяснимая форма.
Это осложняет терапию, приходится ограничиваться симптоматическими мерами. Обследование повторяют каждые 6-12 месяцев. При угрожающих формах чаще, поскольку присутствует риск летального исхода.
Особенности течения
Проблема своевременного диагностирования этой формы кардиомиопатии состоит в том, что результаты анализов крови и ЭКГ почти идентичны с проявлениями инфаркта миокарда. Отличить синдром разбитого сердца от этого частого заболевания можно только по результатам коронарографии, которая показывает, что артерии сердца остаются здоровыми и гемодинамически значимое сужение этих сосудов отсутствует.
Опубликованные в журнале European Heart Journal результаты наиболее значимых исследований этой формы кардиомиопатии показали, что примерно 1,7-2,2% инфарктов миокарда на самом деле являются кардиомиопатией такоцубо. У большей половины пациентов с таким заболеванием приступу предшествует интенсивный стресс и у 74% больных повышается уровень катехоламинов. Отмечается, что по сравнению с нормальными показателями при кардиомиопатии такоцубо уровень этих гормонов способен повышаться в десятки раз.
Лечение
Требует устранения этиологического фактора: эндокринного заболевания, порока или другого. Проявления купируются во вторую очередь. Перечень методик огромен, поскольку вариантов становления патологического процесса масса.
Хирургическое вмешательство назначается при обнаружении анатомических дефектов. Суть в расширении коронарных сосудов, протезировании клапанов, участков артерий. Строго по показаниям.
Препараты используются для лечения основного состояния.
Симптоматические средства:
- Нитроглицерин для снятия болей.
- Кардиопротекторы. Защищают миоциты от окисления, деструкции. Также улучшают метаболизм на местном уровне. Милдронат.
- Антиаритмические. Малыми дозами при обнаружении отклонений в работе сердца. Амиодарон как основной.
- Гликозиды. Улучшают сократительную способность миокарда. Дигоксин. Назначаются с большой осторожностью. На поздних стадиях кардиомиопатии не используются, риски слишком велики.
- Бета-блокаторы. Для купирования тахикардии, снижения артериального давления и нормализации тонуса сосудов. Карведилол или Анаприлин.
- Антиагреганты. Нормализуют текучесть крови. Предотвращают образование тромбов. Аспиран-Кардио, Гепарин.
- Средства для снижения АД. Антагонисты кальция, ингибиторы АПФ и медикаменты центрального действия.
По мере необходимости — диуретики. Выводят лишнюю жидкость, снижают нагрузку на сердце. В обязательном порядке показан отказ от курения, приема спиртного.
Питание умеренное, с низкой концентрацией жиров. Показан лечебный стол №10.
Физическая активность в форме пеших прогулок, плавания или ЛФК, никаких тренажерных залов и перегрузок. Возможна остановка сердца и внезапная смерть.
Лечение кардиомиопатии медикаментозное, с применением группы средств. Операция — крайняя мера. Запущенные случаи требуют трансплантации. Это единственный шанс.
Что представляет собой токсическая кардиомиопатия
Токсическая кардиомиопатия — это заболевание, для которого характерно воспаление мышечной ткани сердца при отсутствии болезненных отклонений коронарных артерий и клапанов.
Почему возникает токсическая кардиомиопатия
Токсическая кардиомиопатия не имеет возрастных рамок и может быть как у мужчин, так и у женщин. Изменения можно наблюдать на электрокардиограмме: нарушение кровообращения и увеличение объема сердца, впоследствии — негативный исход для всего организма и жизни человека.
Кардиомиопатия бывает 2-х разновидностей: первичная и вторичная. Первичная — это врожденные, приобретенные и смешанные нарушения:
- Врожденная токсическая кардиомиопатия развивается у плода вследствие нездорового образа жизни или сильного стресса у беременной женщины. Воспалительные заболевания в организме беременной тоже являются причиной недуга, так как сердце становится восприимчивым к инфекциям и токсическим веществам.
- Вторичные кардиомиопатии — токсические и инфекционные заболевания. Алкогольная кардиомиопатия вызвана злоупотреблением алкоголя, также ее провоцируют препараты от онкологических болезней, нехватка витамина В, заболевания щитовидки — диффузный токсический зоб, гипертиреоз; патологии надпочечников, полиартрит; ИБС.
Алкогольная кардиомиопатия
Ишимическая кардиомиопатия провоцируется ИБС, то есть состоянием, вызванным нарушением кровоснабжения и питания кислородом миокарда.
Симптомы заболевания
Симптомы токсической кардиомиопатии:
- боли в сердце и грудине;
- одышка;
- изменение ритма сердечных сокращений;
- головокружение;
- плохое самочувствие;
- повышение давления;
- отеки.
У больного возникает одышка при умеренных нагрузках. Ухудшается насосная функция сердца. Если причина — инфекция, то люди могут не обратить внимания на развитие заболевания, так как симптомы болезни не выражены и не регулярны. Симптомы похожи на грипп: повышение температуры, недомогание.
Если появилась боль в грудной клетке ноющего характера с одышкой, то незамедлительно обратитесь к врачу. Симптомы ИБС:
- боли за грудиной при нагрузке;
- боли в спине и руке;
- сердцебиение;
- одышка;
- головокружение;
- спутанное сознание;
- повышенная потливость.
Как происходит лечение кардиопатии
Диагностика начинается с похода к специалисту. Врач будет задавать вопросы, чем болели родственники, были ли болезни, связанные с сердцем, и были в роду люди, умершие в молодом возрасте. Врач сделает осмотр: прослушает сердечные тоны, частоту и количество шумов, чтобы исключить то или иное заболевание.
Исследуют кровь. Дополнительно сдают кровь и мочу, обследуют печень и почки. Делают рентген грудной клетки — это нужно, чтобы увидеть увеличение левого отдела сердца, что укажет на ту или иную патологию.
Рентген грудной клетки поможет определить увеличение левой части сердца и докажет наличие такой патологии, как кардиопатия.
Снятие ЭКГ
Снимают ЭКГ. Гипертрофическая кардиомиопатия — увеличение стенки желудочка сердца. Реже назначают МРТ и УЗИ. Самостоятельно люди определить заболевание не могут, поэтому, чтобы точно установить диагноз, нужно пойти к кардиологу. Он делает диагностику и направляет к специалисту, чтобы исключить элиминацию недугов генетического вида.
Лечение ИКМП — это устранение причины. ИБС является причиной ИКМП. ИБС лечат немедикаментозно. Нужно соблюдать здоровый образ жизни, наладить рацион, ограничить нагрузки, двигательную активность, чтобы уменьшить потребление сердцем кислорода.
Диета ограничивает употребление жидкости и соли. Исключают продукты:
- сливочное масло;
- жирные сорта мяса;
- острое, перченое, жареное, фаст-фуды;
- пирожные, кофе, шоколад.
При диете нужно поддерживать баланс потребления и расхода энергии. Каждый день следует потреблять 3000 ккал при затрате от 2000 до 2500 ккал.
Больным назначается медикаментозное лечение:
- антиагреганты;
- бета-адреноблокаторы;
- гипохолестеринемические средства.
Если нет противопоказаний, применяют:
- нитраты;
- диуретики;
- антиаритмики.
При отсутствии эффекта рекомендуют хирургическое лечение — АКШ. Аортокоронарное шунтирование — восстановление области ишемии при резистентности к медикаментозной терапии. Суть — наложение аутовенозного анастамоза между аортой и пораженной сердечной артерией внизу от области сужения.
Создают обходное русло сосуда, которое доставляет кровь к ишемии миокарда. Операцию проводят с помощью искусственного кровообращения или на функционирующем сердце.
К лечению ИБС относится чрезкожная транслюминальная корнарная ангиопластика — расширение пораженного сосуда с протезированием каркаса — стенда, чтобы удержать просвет для движения крови.
Аортокоронарное шунтирование
Лечение АКМП. Если у человека алкогольная кардиомиопатия, лечение включает отказ от спиртных напитков. Прекращение приема алкоголя останавливает разрушение печени, сердца, поджелудочной железы. При сильном нарушении функций органов их работу нужно поддержать медикаментами.
На начальном этапе для улучшения процессов в сердце нужны витамины, микроэлементы, радиопротекторы. В результате нормализуется ритм сердца. Для улучшения давления и сердечного ритма применяют следующие препараты:
- Эналаприл;
- Пристариум;
- Кордарон;
- Анаприлин и др.
В последующем принимают мочегонные (Лазикс), сердечные гликозиды (Дигоксин). Их используют постоянно при тахиаритмиях и для устранения пароксизмов, нарушения ритма сердца. При ИБС, ожирении, патологии обмена холестерина: для нормализации холестерина крови назначают Розувастатин. Также назначают:
- Нитроглицерин;
- Пектрол;
- Аспирин;
- ТромбоАсс.
Если у пациента диагностирована ишемическая кардиомиопатия, последствия ее могут быть тяжелыми. Осложнения ИКМП:
- изменения в левом желудочке сердца в пользу его уменьшения;
- застой в малом круге кровообращения;
- ишемия;
- инфаркты;
- аритмия;
- смерть.
Поэтому ишемическая кардиомиопатия требует незамедлительного лечения в стационаре.
При таком заболевании, как алкогольная кардиомиопатия, смерть может наступить от остановки сердца. Симптомы: плохое самочувствие, частый пульс, сменяющийся на остановку дыхания и сердца.
Тромбоэмболии развиваются при образовании тромба и затрудняют продвижение крови к сердцу. Если вследствие этого оторвется тромб, он вызовет ишимический инсульт, инфаркт миокарда, тромбоз артерий нижних конечностей.
При вторичной кардиомиопатии причиной смерти становится обширный инфаркт миокарда или инсульт.
Источник: //zdorovnet.ru/alkogol/chto-predstavlyaet-soboj-toksicheskaya-kardiomiopatiya.html
Прогноз
Зависит от основного диагноза, скорости прогрессирования, факторов риска. В среднем, в течение 5 лет погибает 5-10% пациентов. По мере развития дефекта процент увеличивается.
Возраст более 50+, курение, вредные привычки вообще, прием тяжелых препаратов, например цитостатиков, нейролептиков, транквилизаторов, неблагоприятная семейная история, наличие сопутствующих болезней существенно ухудшает прогноз.
Лечение, особенно проведенное на ранних этапах, способствует хорошему исходу, хотя гарантий не даст никто.
Нужно смотреть предметно, оценивать состояние здоровья пациента. Каждый случай индивидуален, но шансы на длительную и качественную жизнь более чем реальны.
Токсическая кардиомиопатия: причины развития, лечение и профилактика
Дополнительное образование:
«Неотложная кардиология»
1990 – Рязанский медицинский институт имени академика И.П. Павлова
Контакты
Заболевания органов сердечно-сосудистой системы имеют самое большое распространение. Кардиомиопатии среди них занимают одну из ведущих позиций. Эти патологии подразделяют на первичные – без установленной причины возникновения, и вторичные, этиология которых установлена.
Тиреотоксическая кардиомиопатия – вторичный вид заболевания, для которого характерно поражение сердечного миокарда (среднего слоя мышечной ткани) в результате воздействия на организм отравляющих и сильнодействующих веществ.
Патологию также именуют токсической, она напрямую связана с процессом тиреотоксикоза – синдрома, развивающегося при избытке некоторых ферментов и гомонов, продуцируемых щитовидной железой. Выделяют лекарственную и радиационную форму появления заболевания.
Как и большинство специфических патологий токсическая кардиомиопатия преимущественно развивается постепенно.
Появление заболевания обосновано тем, что приём некоторых препаратов, медицинских лекарственных средств и веществ вызывает прямой кардиотоксический эффект, приводящий к поражению миокарда и развитию резкой брадикардии (нарушению ритма сердечных сокращений), замедлению внутрисердечной проводимости и падению кровяного давления до значений, угрожающих жизни – коллапсу. Отравляющие вещества поражают миокард и вызывают его структурные и функциональные изменения, которые сказываются на состоянии здоровья самым негативным образом.
Некоторые особенности появления и развития патологии
Заболеванию подвержены все возрастные группы независимо от половых или расовых признаков. При развитии лекарственной формы хроническая интоксикация возникает в результате воздействия на организм неорганических солей, опиатов, алкалоидов и лактонов. Развитие радиационной формы связано с негативным влиянием радиационного излучения некоторых металлов и веществ.
Наиболее часто патология проявляет себя у больных, страдающих от онкологических заболеваний, проходящих курс лучевой терапии и традиционного химиотерапевтического лечения. Отчётливая токсическая кардиомиопатия наблюдается при отравлении организма хлоридом бария, опиатами в комбинации с этанолом (или этиловыми спиртами), а также такими алкалоидами и лактонами как:
- хинин;
- аконитин;
- вератрин;
- кумарин;
- пахикарпин.
Выраженность отравления зависит от длительности и тяжести интоксикации. Одним из поздних проявлений патологии выступает острое нарушение нормального процесса питания тканей сердца и дистрофическое поражение сердечной мышцы, которое неизбежно приводит к преждевременной смерти.
Токсическая кардиомиопатия характеризуется увеличением размеров и массы сердца вследствие гипертрофии стенок правого и левого желудочков, снижением количества кардиальной клетчатки и расширением сердечных полостей.
При этом наблюдается снижение значений сердечного, предсердного и желудочкового индексов, так как функциональные и, в особенности, структурные изменения препятствуют нормальной работе органа.
Факторы риска развития токсической кардиомиопатии
Наряду с основной причиной – интоксикацией организма, немаловажную роль в развитии патологии играют факторы риска. В первую очередь к ним относится курение, которое оказывает на организм человека самое негативное влияние. К другим факторам риска относят:
- злоупотребление алкоголем;
- употребление наркотических веществ;
- протекание в организме инфекционных заболеваний;
- недостаток витамина В;
- воспалительное поражение желёз и гипофиза;
- перенесение эндокринных заболеваний;
- поражение склеродермией;
- интоксикацию тяжёлыми металлами;
- неполноценное наполнение полостей сердца массой крови вследствие поражения сосудов;
- стойкое нарушение нормального ритма сердечных сокращений;
- интоксикацию лекарственными препаратами.
Алкоголизм значительно повышает риск развития токсической кардиомиопатии
В большинстве случаев интоксикация медицинскими средствами наблюдается при самолечении, так как без профессиональной помощи не всегда возможно определить безопасную дозу приёма препарата.
Перед употреблением сильнодействующих веществ необходимо проконсультироваться у специалиста! Некорректное введение в организм некоторых лекарственных средств может вызвать резкое ухудшение общего состояния здоровья.
Основные симптомы развития заболевания
Большинство патологий органов сердечно-сосудистой системы проявляют себя схожими симптомами.
Выделить характерные признаки и правильно диагностировать заболевание позволяет исключительно проведение профильного обследования с применением аппаратных и инструментальных методов.
Токсическая кардиомиопатия не является исключением, внешне она проявляет себя общими симптомами, характерными для большинства сердечных заболеваний, а именно:
- появлением болезненных ощущений в области сердца;
- нарушением ритма сердечных сокращений;
- ощущением слабости рук;
- появлением тремора верхних и нижних конечностей;
- повышенной утомляемостью;
- одышкой и ощущением недостатка воздуха;
- испытанием головокружения;
- резкими сменами значений артериального давления.
Для диагностики применяют все виды и методы обследования органов сердечно-сосудистой системы. Симптомы, в зависимости от индивидуальных особенностей организма, могут не проявлять себя до определённой стадии развития заболевания.
Иногда больные доживают до глубокой старости, не подозревая о патологическом процессе, протекающем в их организме. Главным признаком расстройства нормальной работы сердца выступает боль и ощущение дискомфорта в области груди.
Болезненные ощущения, испытываемые больным из-за дисфункции тканей сердечной мышцы, не являются резкими, они носят ноющий и давящий характер, могут наблюдаться в течение продолжительного периода времени. Появление одышки в сочетании с болью выступает более чем достаточной причиной для обращения в специализированное медицинское учреждение за профессиональной помощью.
Осложнения, которые может вызвать развитие патологии
Бесконтрольное развитие заболевания может вызвать ряд осложнений, которые трудно поддаются излечению и значительно ухудшают состояние здоровья больного, в частности возможны:
- появление сердечной недостаточности;
- развитие дисфункции сердечных клапанов;
- нарушение частоты сердечных сокращений;
- развитие эмболии – закупорки кровеносных сосудов;
- внезапная остановка сердца.
Избежать развития заболевания помогает здоровый образ жизни. Эффективной системы профилактических мероприятий, направленных на предупреждение именно этой патологии, не существует. Достигнуть успеха в лечении позволяют строгое выполнение предписаний врача и своевременная медицинская помощь.
Медикаментозное лечение токсической кардиомиопатии
Оказываемое терапевтическое влияние зависит от особенностей функциональных и структурных изменений миокарда.
Подобрать правильную тактику лечения позволяет комплексное обследование состояния органов сердечно-сосудистой системы.
Наибольшее значение имеют электрокардиографические методы диагностики, они позволяют изучить изменение фаз реполяризации синусового ритма, исследовать иные особенности сердечных сокращений.
Для снижения брадикардии используют растворы атропина сульфата и калия хлорида. При нарушении проводимости для ускорения внутрижелудочковой проводимости используют окись углерода, изопропиловый спирт, некоторые препараты на основе опиатов, мепробомат, а для замедления передаваемых импульсов рекомендуют:
- антиаритмические препараты;
- антидепрессанты;
- хлорохин;
- некоторые b-блокаторы;
- некоторые фенотеазины.
Лечение всегда сопровождается систематическим мониторингом частоты сердечных сокращений, изменения гемодинамики, содержания в крови электролитов. Особенности и продолжительность наблюдения состояния определяются специалистом индивидуально.
Хирургическое вмешательство при лечении токсической кардиомиопатии
Хирургическое вмешательство рекомендовано исключительно в тех случаях, когда возможные и допустимые иные методы терапевтического влияния не оказались успешными.
Для корректировки нарушенного ритма сердечных сокращений больным имплантируют кардиостимулятор – специальное устройство, генерирующее правильную частоту сократительных импульсов.
Для координации работы элементов сердца используют дефибриллятор, он позволяет оказывать влияние на процессы сокращения отдельных мышечных волокон, выполняя фибрилляцию желудочков и поддерживая нормальный сердечный ритм.
Если применённая медикаментозная терапия не оказалась успешной, а использование кардиостимулятора или дефибриллятора противопоказано, рекомендуется пересадка сердца – сложная и длительная операция, успех и возможность проведения которой зависит от множества факторов.
Источник: //CardioPlanet.ru/zabolevaniya/vospaleniya/toksicheskaya-kardiomiopatiya
Осложнения
Наблюдаются такие последствия:
- Кардиогенный шок. Практически в 100% летальное явление.
- Остановка сердца. Без возможности реанимации. Потому как орган изменен.
- Обморок и травмы несовместимые с жизнью.
- Инсульт. Критическое нарушение питания нервных клеток головного мозга.
- Инфаркт. Некроз активных мышечных тканей с последующим рубцеванием. Даже при сохранении жизни возникает ишемическая болезнь и ХЛС.
Смерть выступает логичным продолжением указанных осложнений.
Кардиомиопатия сердца — разрастание миокарда, утолщение его стенок, расширение камер. Требует срочного лечения сразу после выявления отклонения. От момента начала терапии зависит прогноз.