Стенокардия (боль в груди, вызванная нехваткой кислорода для клеток сердца) не всегда сопровождается типичной симптоматикой. Еще в 1959 году М. Принцметал описал пациентов, у которых болевой синдром возникал не при нагрузке, а в состоянии покоя, и сопровождался не депрессией сегмента ST на ЭКГ, а его элевацией (подъемом над изолинией).
Такая стенокардия была признана атипичной и получила название «вариантная». В медицине используются и другие термины для обозначения этого состояния: вазоспастическая, ангиоспастическая, спонтанная, стенокардия Принцметала.
Механизм развития
Ангиоспастическая стенокардия (другое название процесса) — это результат сужения коронарных артерий. На первом этапе на организм воздействует тот или иной патогенный фактор.
Какой именно — нужно смотреть: вредные вещества, содержащиеся в сигаретах, повышение уровня ангиотензина-II, ренина, альдостерона, кортизола, употребление спиртного и прочие.
Затем возникает стеноз или спазм сосудов, питающих структуры сердца. Недостаточная гемодинамика (движение крови по сосудам) на локальном уровне приводит к падению сократительной способности мышечного слоя сердца.
Отсюда малый выброс крови в большой круг, плохое снабжение органов и систем. Страдают как удаленные структуры, так и само сердце.
В случае со стенокардией Принцметала (еще одно название вазоспастической формы стенокардии) — не понятно, какой фактор играет роль, выяснение результатов не дает, что сказывается на общем прогнозе.
Отличительные черты:
- Возникновение в состоянии полного покоя, когда человек отдыхает. Обычно ночью.
- Развитие примерно в одно и то же время.
Происходит стеноз коронарных артерий на 70% и более. Действия по первой помощи дают частичный эффект, вероятность летального исхода в момент острого приступа максимальна. Восстановление проводится в стационаре, затем назначают диагностические мероприятия.
Причины возникновения вазоспастической стенокардии
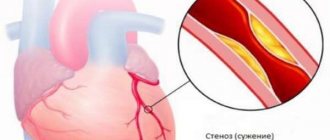
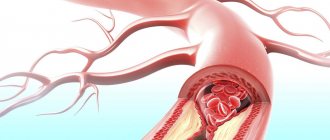
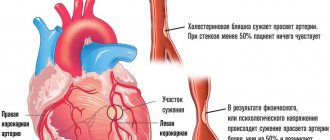
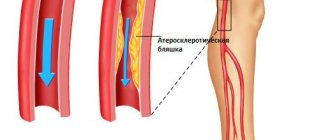
Самые крупные артерии, кровоснабжающие сердце, расположены под его наружным слоем – эпикардом. При вазоспастической стенокардии одна из этих артерий внезапно сужается на 30 — 75% от исходного диаметра, то есть возникает ее спазм. При этом признаков атеросклероза у пациента нет.
Причины спазма сосудов окончательно не ясны. Сужение может быть незначительным или крайне выраженным, возникать при нагрузке или в состоянии покоя. Известные триггерные факторы приступа боли – одышка, прием кокаина, курение. Из биохимических веществ вазоспазм вызывают ацетилхолин, эргоновин, гистамин и серотонин.
Ацетилхолин в норме расширяет артерии посредством высвобождения из их стенок оксида азота. При дефиците этого вещества артерии, наоборот, спазмируются. Кроме того, нехватка оксида азота ведет к повышенной активности мощных сосудосуживающих веществ и стимуляторов утолщения гладких мышц, расположенных в стенках сосудов. Это ангиотензин II и эндотелин. Под их влиянием стенки артерий утолщаются, а просвет сосудов уменьшается.
Однако роль оксида азота в развитии вазоспазма окончательно не доказана. В местах сужения сосудов его выработка бывает и нормальной. Сопутствующие механизмы включают повышенную активность фосфолипазы С, увеличение показателей окислительного стресса и воспаления. В развитии вариантной стенокардии определенную роль играют особенности личности – тревожность и постоянные стрессы.
Таким образом, истинные причины патологии еще не выяснены. Возможно, их довольно много, и часть из них вызвана генетическими особенностями организма.
Рекомендуем прочитать статью о стенокардии напряжения. Из нее вы узнаете о диагностике состояния и препаратах для лечения, длительности терапии и реабилитационном периоде.
А здесь подробнее о том, как снять приступ стенокардии.
Чем опасно состояние?
Основная угроза со стороны вазоспастической стенокардии — внезапная смерть от того или иного последствия. Среди возможных осложнений патологического процесса:
- Инфаркт. Острое отмирание кардиальных структур. Миокард гибнет стремительно, клетки деструктурируются в течение считанных часов, бывает еще быстрее. Некроз обширный, что приводит к стремительной смерти человека. Приступ стенокардии Принцметала заканчивается подобным исходом в 25% случаев. Восстановление требует срочной госпитализации, помощи под контролем группы специалистов.
- Остановка сердца. Встречается еще в 25-30% случаев. Ей предшествует выраженная симптоматика неотложного состояния. Экстренные мероприятия, реанимация — это шанс сохранения жизни человеку. Требуются специальные знания, которых нет почти ни у кого.
- Инсульт ишемического типа. В долгосрочной перспективе. Результат недостаточного мозгового кровообращения. Суть заключается в отмирании нейронов, без возможности их восстановления. Заканчивается процесс неврологическим очаговым дефицитом. Страдают речь, зрение, осязание, мышечная активность и прочие функции.
- Грозные формы аритмий: фибрилляция желудочков, либо предсердий, групповая экстрасистолия.
Предотвратить опасные осложнения можно в рамках своевременного лечения, соблюдения рекомендаций врача. Но даже это не гарантия.
Клинический вариант I
У половины больных с наличием диагностированного стеноза коронарных артерий ночные приступы спонтанной стенокардии сочетаются с типичной стабильной стенокардией напряжения. В данном случае приступы стенокардии напряжения возникают в дневные часы и обычно провоцируются физической нагрузкой, психоэмоциональным напряжением, подъемом АД; приступы вариантной стенокардии, обусловленные спазмом коронарных артерий, развиваются спонтанно ночью или под утро. Толерантность к физической нагрузке у таких больных может быть существенно снижена из-за наличия стеноза коронарных артерий.
Особого внимания требует ситуация, когда у больного, страдающего стенокардией напряжения, впервые появляются приступы спонтанной стенокардии, что обычно указывает на обострение ИБС, вызванное дестабилизацией атеромы.
Причины
Факторы развития не всегда кардиальные. Часть может быть скорректирована самим пациентом, другая имеет объективный характер.
Несмотря на богатый эмпирический материал, врачи до сих пор не могут точно сказать, почему возникает столь опасная форма стенокардии.
Единственное, на что можно указать со стопроцентной уверенностью — основная причина заключается в сужении коронарных артерий.
В 90% случаев приступ вазоспастической стенокардии возникает на фоне полного покоя. Более того, ночью, когда все процессы замедлены, артериальное давление понижено, как и частота сердечных сокращений.
Что еще может спровоцировать эпизод нарушения:
- Интенсивная, неадекватная уровню тренированности физическая нагрузка. Бег, подъем по лестнице, перенос тяжестей, особенно значительных. Это сравнительно редкий фактор. Так развивается стенокардия напряжения, но не форма Принцметала. Хотя и подобный сценарий возможен. По крайней мере он повышает вероятность очередного ночного приступа.
- Рост активности вегетативной нервной системы. Почему развивается патологическая работа? В основном на фоне поражения церебральных структур. Головной мозг дает хаотичные сигналы. Здесь уже вариантов масса: потребление спиртного, кофеина, наркотических веществ, особенно амфетамина, стресс, опухоли в черепной коробке и прочие. Разбираться нужно у невролога или профильного хирурга.
- Чрезмерная вентиляция легких. При сильном дыхании на фоне приступа бронхиальной астмы, панической атаки, невроза, пресловутой вегетососудистой дистонии.
- Стресс, особенно сильный. На фоне повышения психической активности наблюдается выброс кортизола, адреналина, дофамина и прочих веществ.
Процесс сопровождается резким сужением коронарных артерий, возникает острая недостаточность кровообращения на местном уровне. У здоровых людей подобного явления почти не возникает.
Основной контингент пациентов — курящие, пьющие, мужчины в возрасте, сердечники и прочие. То есть те, у кого сосуды по умолчанию подвержены спонтанным колебаниям тонуса от малейших отклонений. Возможна индивидуальная реакция организма.
- Низкая температура тела. В результате попадания в холодную воду, длительного нахождения на морозе и прочих подобных моментов.
Этот фактор не всегда очевиден. Достаточно какое-то время посидеть у открытой форточки в осенние месяцы, чтобы стать жертвой очередного приступа. Другие более выносливы. Все зависит от резистентности организма.
По каким причинам возникает
Патологический процесс прогрессирует в связи с:
- Нарушением функций внутренней стенки артерий сердца. При его повреждении усиленно вырабатываются сильнодействующие вазоконстрикторы, провоцирующие сосудистый спазм. Также снижается производство вазодилататоров, которые отвечают за расширение сосуда.
- Выраженным спазмом артерий питающих сердце. В этот период временно перекрывается проход, но его структура не нарушается.
Спазмироваться венечные артерии могут в результате:
- курения;
- нарушения баланса калия и магния в организме;
- переохлаждения;
- заболеваний, при которых иммунная система действует против клеток организма.
В результате прекращения или уменьшения поступления крови к миокарду нарушаются сократительные способности и процесс проведения электрических импульсов. Это сопровождается нарушением ритма сердца.
Развитию болезни, в первую очередь, способствует атеросклеротическое поражение коронарных артерий. При этом происходит уменьшение их просвета и уменьшение поступления крови к органу. В этом случае может наблюдаться сочетание со стенокардией напряжения.
Вазоспастическую стенокардию относят к спонтанной стенокардии напряжения. Развитие этого типа болезни сопровождается приступами боли в грудной клетке, возникающими независимо от воздействия стрессов или физической активности.
Предрасполагающие факторы
Существуют факторы, которые непосредственно не запускают приступ, но создают условия для формирования вазоспастической стенокардии. Они фундаментальны, с такими моментами следует усиленно бороться.
- Основной контингент пациентов — курильщики. До 90% всех больных, люди с приличным стажем потребления табачной продукции. Отсюда нарушения нормальной работы сердца, сосудов.
Отказавшись от пагубной привычки, заядлый курильщик уже не может рассчитывать на спонтанное улучшение. Нужно длительное лечение.
Продолжительность — от пары лет до целой жизни, зависит от степени перестройки организма на патологический лад.
- Вегетососудистая дистония. Вообще, в медицинской практике подобного диагноза нет. Он отсутствует в международном классификаторе, МКБ-10. Не все доктора признают его реальность даже в рамках симптоматических комплексов.
Обычно под ВСД понимают разновидность тревожного невроза, паническую атаку. Не вдаваясь в терминологическую путаницу, нужно отмерить: проявления представлены ростом артериального давления, частоты сердечных сокращений, слабостью, головокружением и прочими моментами.
Причиной подобного явления становится повышение активности вегетативной нервной системы. Как уже было отмечено — это провоцирующий приступы фактор. Коррекция проводится под контролем невролога.
- Избыточная масса тела. В данном случае роль играет не столько сам вес, хотя и он обуславливает стабильный рост нагрузки на сердце, сколько стоящий за изменением процесс.
Суть его — в отклонении движения липидов. Жирные вещества оседают на стенках сосудов, приводят к сужению просвета за счет закупорки.
Итог — постепенное нарушение нормального кровотока. Критические состояния приводит к спонтанному спазму коронарных артерий. Отсюда острые, тяжелые по течению приступы с высокой летальностью.
Внимание:
Не всякое ожирение приводит к подобному исходу, нужно обследоваться у эндокринолога.
- Атеросклероз. Тесно связан с предыдущим вариантом. Основу процесса составляет сужение или закупорка кровеносного сосуда холестериновой бляшкой. Второй момент развивается на фоне отклонений липидного обмена.
Что становится причиной первого? Обычно курение. Прием спиртного, особенности индивидуального метаболизма, чувствительность к гормонам и чрезмерная спастическая реакция.
Устранить такую причину непросто, поскольку присутствуют большие сложности в диагностике.
- Сильные стрессы на постоянной основе. Заканчиваются формированием стереотипной реакции организма, в частности коронарных артерий на воздействие гормонального фактора.
- Аутоиммунные заболевания, особенно затрагивающие сосуды. Основной процесс — васкулит или воспаление эндотелия (внутренней выстилки кровоснабжающих структур). Приводит к постепенному сужению, рубцеванию и даже частичному заращению просвета сосуда.
Тактика лечения строго оперативная на запущенных стадиях. Заключается в протезировании пораженной структуры.
Внимание:
Вероятность смерти повышается из-за стабильности анатомического дефекта.
При возникновении первых же признаков отклонения от нормы (сердцебиение, боли в груди и прочие) следует срочно обратиться к кардиологу.
- Недостаточная двигательная активность. Начинаются застойные процессы, в том числе атеросклеротические. Связь косвенная.
- Артериальная гипертензия. Постоянный или периодический рост давления. Сопровождается дефектами в том числе со стороны самого сердца. Стенокардия Принцметала на фоне ГБ отличается еще более неблагоприятными прогнозами, особенно без лечения.
- Патологии пищеварительного тракта. В основном кишечника, желчного пузыря, печени. Причины две. С одной стороны, возникновение стойких, но незначительных по объему кровотечений. Приводит к анемии или снижению концентрации гемоглобина и ишемии всех тканей. С другой же — падает выработка прегормонов. Например, ангиотензиногена. Реакция может быть парадоксальной.
- Потребление спиртного. Ответ тела на длительное применение этилового соединения определяется индивидуальными особенностями. Вопреки возможному представлению, алкоголь не оказывает благотворного влияния на организм.
Причины устанавливаются в рамках диагностики. Скорректировав возможные провоцирующие моменты, есть шансы предотвратить рецидивы и перевести стенокардию в состояние стабильной ремиссии на долгие годы.
Клинические особенности
Отличительные симптомы вазоспастической стенокардии чаще всего включают:
- Периодические эпизоды стенокардии покоя, часто возникающие в ранние утренние часы.
- Повышение сегмента ST на электрокардиограмме.
- Быстрое действие нитратов короткого действия.
Вазоспастическая стенокардия характеризуется возникновением “горячих фаз” с частым повторением приступов, которые чередуются с “холодными фазами”, с ремиссией симптомов в течение недель или месяцев.
Приступы стенокардии обычно короткие по длительности (2-5 минут, иногда не более 30 секунд) и могут повторяться во время одного приступа, который может продолжаться 20-30 минут.
Высокая степень подозрения на это заболевание — повторяющиеся кратковременные эпизоды ночной стенокардии, которые быстро снимаются подъязычными нитратами. Также подобный диагноз может устанавливаться при рецидивирующей стенокардии, связанной с обмороком или даже остановкой сердца, поскольку пациенты с вариантной стенокардией могут испытывать злокачественные аритмии во время ишемических атак.
За исключением табакокурения, обычные факторы риска в виде атеросклероза чаще всего не способствуют развитию вариантной стенокардии. Также физические упражнения обычно не провоцируют приступ “грудной жабы”, тогда как гипервентиляция и воздействие холода могут вызывать характерные проявления.
Вариантная стенокардия может не проявляться в течение длительного времени, а затем обеспокоить больного несколькими выраженными приступами. Во время этих “горячих фаз” стимулирующие факторы, которые обычно не провоцируют эпизод вариантной стенокардии, могут способствовать проявлению болезни.
Циркадный характер этого расстройства также хорошо известен и проиллюстрирован Yasue H. и др. [1 — Circadian variation of exercise capacity in patients with Prinzmetal’s variant angina: role of exercise-induced coronary arterial spasm. Yasue H, Omote S, Takizawa A, Nagao M, Miwa K, Tanaka S: Circulation 1979, 59:938-948]. Соответственно данным повышение ST у пациентов с вазоспастической стенокардией чаще всего происходит ранним утром (5-8 часов), но в редких случаях повторение у этих пациентов наступает днем (3-4 вечера).
Симптомы
Проявления в целом стандартные для коронарной недостаточности. Однако вазоспастическая форма определяется более тяжелым течением, продолжительность ее также выше. Если стандартный эпизод длится от 5 до 30 минут, здесь и часа бывает недостаточно.
- Сильная боль за грудиной. Жгучая, давящая. Отдает в руку, предплечье, шею, лопатку. Интенсивность не меняется при вставании, дыхании. При этом отграничить состояние от инфаркта невозможно. Течение приступа атипичное. Рекомендуется вызывать скорую помощь для госпитализации и срочной диагностики.
- Одышка. В состоянии полного покоя. Эпизод развивается спонтанно, обычно в ночное время или рано утром, пока больной еще спит.
- Потливость. Гипергидроз. Пациента, условно говоря, можно выжимать.
- Потемнение в глазах, головокружение, вертиго. Признаки нарушения питания церебральных структур. Представляют большую опасность, возможен инсульт.
- Обморочное состояние. Бывает, что неоднократное, в течение одного и того же приступа. Это плохой прогностический признак, ухудшающий общий исход.
- Тахикардия. Увеличение частоты сердечных сокращений. Опасные формы аритмий, вроде фибрилляции или экстрасистолии не представлены, если нет сопутствующих кардиальных проблем.
- Бледность кожных покровов.
- Цианоз или посинение носогубного треугольника.
- Паническая атака. Пациент без видимых причин испытывает выраженный страх. Возможно внезапное психомоторное возбуждение. Человек в такой момент неадекватен и может представлять опасность для себя.
- Тошнота, крайне редко — рвота.
- Нестабильность артериального давления: то высокое, то низкое и наоборот.
Симптомы вазоспастичкеской стенокардии не только сердечные, но и неврологические, поскольку поражается головной мозг. Это повышает общую опасность состояния. Без медицинской помощи возможна остановка работы органа, инсульт, инфаркт.
Диагностика
Проходит в стационаре. Если пациент в тяжелом состоянии нет смысла долго размышлять. Инструментальное обследование порой даже не проводится. Время на изыскания отсутствует.
Требуется стабилизировать положение вещей. Минимум, который позволяет говорить о стенокардии — аускультация, измерение артериального давления, частоты сердечных сокращений, оценка дыхания.
После выведения человека из критического состояния требуется тщательная диагностика:
- Устный опрос. Каковы жалобы, давно ли они возникли.
- Сбор анамнеза. Перенесенные и текущие болезни, семейная история, принимаемые препараты, образ жизни, пагубные привычки.
- Измерение артериального давления и ЧСС рутинными методами.
- Суточное мониторирование по Холтеру. Регистрации на протяжении 24 часов подлежат те же показатели.
- Электрокардиография. Показывает типичные функциональные отклонения.
- Эхокардиография. Визуальная методика определения анатомических особенностей сердца и сосудов.
- МРТ по мере необходимости.
- Оценка неврологического статуса.
- МР-ангиография. Томографическая диагностика состояния крупных артерий.
- Анализ крови общий, биохимический и на гормоны щитовидной железы, надпочечников, гипофиза.
Этого достаточно в большинстве случаев. Есть смысл повторить некоторые мероприятия. Потому как наиболее информативны данные, зафиксированные в ходе самого приступа.
Провокация эпизода не проводится, это крайне опасно. Потому нагрузочные тесты противопоказаны. Но долго ждать и не приходится. Примерно в одно и то же время приступы повторяются.
Лечение
В условиях стационара на раннем, остром этапе. Затем амбулаторно с регулярными плановыми госпитализациями. В основном используется медикаментозная тактика:
- Нитроглицерин для срочного купирования болевого синдрома. Это единственные разрешенный препарат для самопомощи в домашних условиях (1 таблетка под язык, если эффект отсутствует через 20 минут, то еще одна). На фоне выраженного эпизода препарат помогает частично. Полной коррекции не наблюдается.
- Кардио- и цитопротекторы для улучшения метаболизма, защите от окисления, негативного воздействия извне. Милдронат, Триметазидин в комплексе.
- Бета-блокаторы. Метопролол. Оказывает влияние как на уровень артериального давления, так и на частоту сердечных сокращений.
- Антагонисты кальция. Верапамил или Дилтиазем.
- Антиагреганты для улучшения реологических свойств крови, повышения ее текучести. Аспирин-Кардио, Гепарин и прочие. В строго выверенных дозировках.
- По мере необходимости назначаются средства против аритмии. Амиодарон как основной.
Внимание:
Схема должна определяться только врачом. Многие сочетания препаратов приводят к быстрому развитию сердечной или почечной недостаточности. Рисковать не рекомендуется.
Если присутствуют органические дефекты, проводится хирургическое лечение. Стентирование, баллонирование коронарной артерии (механическое расширение просвета), протезирование пораженного участка сосуда. Также возможно шунтирование, создание искусственного источника кровоснабжения в обход естественного.
Лечение вазоспастической стенокардии преследует три задачи: устранение первопричины, снятие симптомов, предотвращение приступов (рецидивов).
В рамках дополнительных посильных мер показан обязательный отказ от курения, спиртного (алкоголя), жирной пищи. Рацион рекомендуется скорректировать в соответствии со столом №10, по возможности показана консультация диетолога.
Коронарная ангиография
К сожалению, зафиксировать коронароспазм при спонтанной вариантной стенокардии довольно сложно. Вследствие этого целесообразно применение функциональных проб для провокации спазма коронарных артерий.
Гипервентиляция и холодовая проба отличаются низкой чувствительностью, поскольку ишемические изменения сегмента ST выявляют примерно у 15-20% больных вазоспастической стенокардией.
Во многих коронарографических центрах применяют ацетилхолиновую инъекцию в коронарные артерии и внутрикоронарную пробу с эргометрином. Данные методы считаются золотым стандартом в диагностике вариантной стенокардии.
Следует отметить, что внутривенную эргометриновую пробу, которую регистрируют с помощью ЭКГ или сцинтиграфии, по уровню чувствительности и специфичности считают наиболее адекватной для выявления вазоспастических реакций у больных ИБС. Ацетилхолиновый и эргометриновый тесты – безопасны при условии, если препарат избирательно вводится в каждую из трех крупных коронарных артерий. Провокационные тесты без коронарной ангиографии или у пациентов с окклюзией коронарных артерий высокой степени проводить не рекомендуется.
После введения эргометрина наблюдается выраженный спазм проксимальной части передней межжелудочковой ветви (ПМЖВ) левой коронарной артерии – динамическая окклюзия ().
Прогноз
Вазоспастическая стенокардия — редкая форма заболевания. Она диагностируется всего в 1.3-2.2% ситуаций.
Исход зависит от тяжести течения патологического процесса. В общем, летальность состояния составляет 25%. В перспективе какого времени — не известно: может быть день, неделя, год и более. Потому медлить с терапией не рекомендуется.
Вероятна смерть от инфаркта, инсульта, остановки сердца. Как минимум развивается опасная аритмия. При проведении комплексного лечения удается взять болезнь под контроль.
Профилактика
Показаны следующие мероприятия:
- Отказ от курения, спиртного, наркотиков, самостоятельного приема любых препаратов, в том числе противовоспалительных нестероидного происхождения.
- Коррекция рациона.
- Умеренные физические нагрузки для устранения гиподинамии.
- Избегание стрессов по возможности.
- Своевременное лечение заболеваний, способных спровоцировать опасную форму коронарной недостаточности.
Это не гарантия, но риски существенно ниже. После обнаружения состояния рекомендации остаются актуальными.
Диагностика и ЭКГ-признаки
Поставить диагноз стенокардии Принцметала довольно сложно, хотя это имеет решающее значение в тактике лечения.
На обычной ЭКГ никаких признаков заболевания вне приступа нет. При выполнении стандартных проб с физической нагрузкой (велоэргометрия или тредмил-тест) также признаков ишемии миокарда, скорее всего, не обнаружат. На ЭхоКГ патологии, прямо свидетельствующей об этом заболевании, тоже не выявляется.
Более информативным оказывается суточное мониторирование ЭКГ. Оно дает возможность зарегистрировать показания сердца пациента, в том числе ночью и рано утром. В это время у больного возникает приступ боли, который сопровождается ЭКГ-изменениями.
Типичный ЭКГ-признак вазоспастической стенокардии – подъем сегмента ST в нескольких отведениях. Однако, по современным данным, он появляется лишь у половины больных. У остальных пациентов отмечается депрессия ST. Она может быть вызвана не только вариантной стенокардией, но и обычной стенокардией напряжения, а также сочетанием этих двух форм ИБС. Поэтому даже суточное мониторирование ЭКГ не всегда вносит ясность в диагноз.
На практике во время суточного наблюдения больного нередко просят рано утром сделать пробу с гипервентиляцией (часто и глубоко подышать в течение 15 — 20 секунд), выполнить нагрузку (например, подняться по лестнице) или умыться холодной водой. Эти действия могут вызвать спазм артерий и спровоцировать изменения ЭКГ.
Поэтому метод выбора для диагностики стенокардии Принцметала – коронарография, при необходимости в сочетании с введением в артерии веществ, вызывающих их спазм.
Наиболее безопасной и чувствительной является проба с ацетилхолином. Она позволяет диагностировать болезнь в 70% случаев. Если же проба будет положительной, вероятность вариантной стенокардии у больного достигает 99%.
Ацетилхолин вводят при катетеризации сердечных сосудов во время проведения коронароангиографии и наблюдают за реакцией. При ангиоспастической стенокардии это вещество вызовет их спазм. При этом важным условием является отсутствие атеросклеротических бляшек в артериях, иначе точно отличить вариантную стенокардию от обычной бывает сложно.
Пациенту с подозрением на вазоспазм назначают такие лабораторные исследования:
- общий анализ крови для исключения анемии;
- биохимический анализ с липидограммой для исключения атеросклероза;
- МВ-КФК и тропонины для исключения некроза миокарда, который тоже проявляется подъемом ST на ЭКГ;
- уровень магния (его дефицит может провоцировать приступы).
Смотрите на видео о вазоспастической стенокардии: