- Разница между стенокардией и тахикардией
- Причины возникновения патологий
- Симптоматика
- Диагностика
- Подходы к лечению стенокардии и тахикардии
Стенокардия и тахикардия – явления, которые связаны с нарушениями сердечного ритма. Оба они часто встречаются у людей преимущественно пожилого возраста. Стенокардия и тахикардия сопровождаются болью в области грудной клетки, но между ними существуют отличия: они возникают под действием разных факторов и развиваются по разным сценариям.
Разница между стенокардией и тахикардией
Стенокардия – это болевой синдром в области сердца, который обусловлен нарушениями кровообращения миокарда. Он не является самостоятельным заболеванием – стенокардия представляет собой совокупность симптомов, которые указывают на ишемическую болезнь сердца.
Боли случае стенокардии возникают в тот момент, когда сердечная мышца испытывает острый дефицит кислорода. Стенокардия не может выступать вариантом нормы.
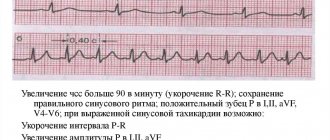
Тахикардия – это разновидность аритмии, при которой увеличивается частота сердечных сокращений (достигает 90 ударов и более). Такое явление связано с различными заболеваниями сердечно-сосудистой системы. Проявляется тахикардия в сильном биении сердечной мышцы, ощущении пульсации в сосудах шеи, головокружениях.
Тахикардия в некоторых случаях является вариантом нормы. Так, при стрессовых ситуациях или повышенных физических нагрузках человек всегда ощущает сильное сердцебиение. У детей младше 7 лет тахикардия является физиологичным состоянием.
Лечение заболеваний
Для купирования тахикардии пациентам предлагают употреблять лекарства, снижающие ЧСС. А для устранения приступа стенокардии выписывают «Нитроглицерин». Реже применяют комбинированную терапию блокаторами кальциевых каналов и бета-адреноблокаторами.
Отличие в терапии обеих болезней нужно искать только в том случае, когда тахикардия обусловлена другими состояниями. Для лечения стенокардитических болей или повышения частоты сердечных сокращений, если эти симптомы являются составляющими клинического симптомокомплекса ИБС, применяют комплексную схему. Пациентам рекомендуется прием статинов («Розувастатин», «Симвастатин», «Аторвастатин») для снижения в крови уровня липопротеидов низкой плотности. Больным выписывают ингибиторы ангиотензинпревращающего фермента для поддержания их сердечной функции. Доктор также рекомендует принимать кроверазжижающие препараты для профилактики тромбозов. Если «Нитроглицерин» не помог во время острого приступа стенокардии, следует думать про инфаркт миокарда. Поэтому пациенту вызывают скорую медицинскую помощь и в срочном порядке госпитализируют в кардиологическое отделение.
Источник: vsedavlenie.ru
Причины возникновения патологий
Стенокардия и тахикардия развиваются по разным причинам.
Причины стенокардии:
- недостаточное поступление кислорода к сердечной мышце – основная причина, вызывающая стенокардические приступы; в свою очередь, дефицит кислорода обусловлен атеросклерозом коронарных сосудов;
- врожденные пороки сердца;
- ожирение;
- курение;
- ревматоидный артрит;
- тромбозы, тромбофлебит;
- повышенный уровень холестерина в крови;
- сахарный диабет;
- воспаления коронарных артерий инфекционного происхождения;
- наличие тромбов в сосудах, что обусловлено повышенной свертывающей способностью крови;
- сильные и частые эмоциональные потрясения, длительные стрессы;
- недостаточная подвижность;
- гипертония;
- преклонный возраст и связанные с этим изменения, происходящие во все тканях, органах и системах организма.
Причины тахикардии:
- сердечная недостаточность – как острая, так и хроническая;
- инфаркт миокарда;
- эндокардит бактериальной природы;
- миокардиты;
- пороки сердечной мышцы;
- кардиомиопатии;
- нарушения вегетативной нервной системы;
- длительные кровотечения и рвота;
- гормонально активные опухоли гипофиза или надпочечников;
- психоэмоциональные нагрузки;
- дефицит магния и калия в организме;
- вредные привычки – прием алкоголя и курение;
- резкое изменение положения тела.
Чаще всего на развитие стенокардии или тахикардии влияет только один провоцирующий фактор. В некоторых случаях этому может способствовать сочетание нескольких причин.
Как проявляются патологии?
Проявления можно подразделить таким образом:
- Стенокардия. При ней возникают следующие ощущения: Внезапная боль в груди. Она носит жгучий, сжимающий, давящий характер. Такие болезненные ощущения ранее называли «грудной жабой».
- Невозможность вдохнуть. Пациенту кажется, что ему на грудь положили камень и он не может раскрыть легкие.
- Вздутие шейных вен и покраснение лица.
- Перебои в работе сердца. Они возникают, когда присоединилась ари в груди. Эти ощущения появляются, когда сердцебиение ускоряется до 90 ударов в минуту и больше.
Симптоматика
Каждое из патологий имеет собственную клиническую картину.
Проявления стенокардии
Стенокардия проявляется в таких симптомах:
- боли сжимающего характера, появляющиеся в области груди, а также под ребрами;
- жжение и тяжесть в груди;
- затрудненное дыхание;
- чувство скованности в области грудной клетки;
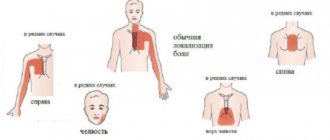
- иррадиирование боли в левую руку и лопатку, иногда – в шейный отдел и челюсть;
- общая усталость;
- приступы паники, боязнь смерти.
Боль может сохраняться от 5 до 40 минут. Если она не прекращается в течение 20 минут, это может указывать на то, что у человека развивается острый инфаркт миокарда.
Менее характерными для стенокардии, но иногда встречающимися являются такие признаки:
- уменьшение или увеличение частоты сердечных сокращений;
- бледность кожных покровов;
- боли и одышка после физических нагрузок.
Симптомы проявляются в зависимости от того, какая форма стенокардии наблюдается у пациента. Она может быть внезапной, нестабильной и стабильной.
Проявления тахикардии
Тахикардия характеризуется следующими проявлениями:
- резкое увеличение частоты сердечных сокращений, которое обычно носит приступообразный характер;
- боли в груди разного характера – тянущие, давящие, жгучие;
- общая слабость;
- предобморочное состояние;
- одышка;
- тревога, ощущение паники;
- потемнение в глазах;
- холод в конечностях;
- побледнение кожных покровов;
- ощущение нехватки кислорода;
- головокружение.
Средняя продолжительность одного приступа тахикардии – около 20 минут.
Чем отличается стенокардия от аритмии сердца
Аритмия и стенокардия относятся к наиболее распространенным сердечным патологиям. Они взаимосвязаны между собой, но их симптоматика существенно отличается. Причина этого в том, что недуги имеют разную природу. Аритмия представляет собой нарушение сердечного ритма, изменение частоты и последовательности ударов (сокращений). Возникает на фоне воздействия неблагоприятных факторов, к которым можно отнести такие:
- болезни сердечно-сосудистой системы;
- артериальная гипертония;
- климактерические сбои в организме;
- черепно-мозговые повреждения;
- патологии щитовидной железы;
- заболевания надпочечников;
- частые стрессы;
- злоупотребление алкоголем;
- курение;
- физическое и нервное перенапряжение;
- интоксикация;
- влияние лекарственных препаратов.
Стенокардия выражается в сердечных приступах, появляющихся вследствие аритмических нарушений. Провоцирует стенокардию недостаток кислорода, поступающий к сердечной мышце вместе с кровью, но в ограниченном количестве. Тот участок мышцы, который не получает достаточно кислорода, повреждается, ослабляется и в нем могут наблюдаться процессы некроза.
Признаки стенокардии и аритмии сердца проявляются по-разному. Сбои в сокращении сердечной мышцы (аритмия) могут иметь такие формы:
- Внезапные приступы. Человека может ничего не беспокоить, но под влиянием неблагоприятных факторов, вызывающих стресс, у него случаются резкие приступы болезни — повышается температура, появляются боли в области сердца, ощущается тошнота и головокружение, вплоть до потери сознания. Такое состояние очень опасно, и необходимо в обязательном порядке вызвать скорую. До ее приезда следует принять меры первой помощи.
- Отсутствие признаков аритмии. В данном случае сбои в сердечном ритме никак не отражаются на самочувствии людей. Нарушения можно обнаружить только при плановом осмотре и проведении обследования. Такая бессимптомная аритмия чаще всего встречается у молодых людей и легко устраняется, не угрожая жизни и здоровью больных.
- Постоянное недомогание. Нередко аритмия становится причиной хронической усталости и плохого самочувствия. У пациента наблюдаются такие признаки заболевания: сильная общая слабость, лихорадка, онемение верхних конечностей, тошнота. Общее недомогание на протяжении длительного времени вызывает у больного ощущение страха и беспомощности. Паника в такой ситуации только усугубляет положение и усиливает выраженность симптомов аритмии. Очень важно сохранять душевное равновесие и своевременно обратиться к специалисту. Ни в коем случае при нарушениях сердечного ритма нельзя употреблять спиртное, оно может спровоцировать серьезные осложнения.
Аритмия является опасной болезнью, так как может привести к фибрилляции желудочков сердца. При таком недуге может случится внезапная смерть. Описанные признаки заболевания относятся к общей симптоматике. Клиническая картина аритмии для каждого отдельного пациента индивидуальна, ведь на развитие патологии могут оказывать влияние разные факторы. Кроме того, состояние человека зависит от вида аритмии, особенностей ее протекания и наличия сопутствующих болезней. Аритмию также классифицируют по типу, для каждого из которых свойственны свои симптомы:
- При брадикардии (замедленном сердцебиении) больной ощущает вялость и сонливость. Организм очень ослаблен, работоспособность его существенно снижена. Человек пребывает в стрессовом состоянии и ему постоянно хочется спать.
- При тахикардии (учащенном ритме) у пациента повышается активность и возбудимость. Беспокойное самочувствие сопровождается одышкой и болями в груди.
- При мерцательной аритмии и экстрасистолии (нерегулярное сердцебиение) возникают частые и внезапные перепады давления, присутствует чувство постоянной тошноты и головокружения. Могут случаться обмороки. Болевой синдром, поражающий область сердца, становится очень сильным.
При стенокардии пациента мучают жгучие и острые боли в грудной клетке, которые распространяются на зону живота, левое плечо и руку, на нижнюю челюсть. У некоторых усиливается потоотделение, может появиться тошнота, доходящая до рвоты. Дыхание больного замедлено, интервалы между вдохами могут длиться до 2-х секунд и более. Для стенокардии характерны такие типичные признаки:
- болевые приступы во время вдыхания и выдыхания;
- сдавливающая и ущемляющая боль с сопутствующим жжением в груди;
- затрудненность дыхания по причине нехватки воздуха;
- дискомфорт при движениях предплечьем и левой рукой.
Нетипичными симптомами стенокардии считаются такие:
- боли в области спины;
- болезненные ощущения в нижней челюсти, отдающие и на зубы нижнего ряда;
- ослабление организма;
- расстройства пищеварения — изжога, колит, тошнота, рвота;
- бледность кожного покрова;
- нерегулярный сердечный ритм.
Такие нехарактерные для этого сердечного недуга явления могут происходить на фоне обострения патологий желудочно-кишечного тракта, легких и при желчнокаменной болезни.
Приступы заболевания имеют разные формы:
- Приступ стенокардии напряжения. Возникает в результате перенесенного стресса, повышенного эмоционального возбуждения, сильного опьянения или значительной физической нагрузки. Резкая боль в грудной клетке появляется внезапно и довольно быстро проходит.
- Нестабильная стенокардия. Речь идет о тех случаях, когда приступ начинается у человека, находящегося в спокойном состоянии, и сопровождается острой болью в районе сердца. Больного начинает волновать чувство удушья, он не может вдохнуть на полную грудь. Такие приступы могут продолжаться 10 минут и больше. При длительном ухудшении самочувствия, необходимо обратиться за помощью к кардиологу, так как такая форма стенокардии может свидетельствовать о развитии инфаркта миокарда.
- Вариантная (вазоспастическая) стенокардия. Приступы длятся от 2-х до 5 минут и начинаются в ночное или утреннее время, когда человек отдыхает. Нарушения в этом случае провоцирует спазм коронарных артерий.
Признаки стенокардии и аритмии не должны оставаться без внимания, так как они указывают на отклонения в функционировании самого важного органа — сердца. При бездеятельности и нелечении такие нарушения грозят серьезными осложнениями и даже летальным исходом.
Аритмия – это нарушение сердечного ритма, возникающее тогда, когда электрические импульсы неправильно функционируют и вызывают слишком быстрое, медленное или нерегулярное сердцебиение. Как правило, аритмия не представляет опасности и встречается довольно часто. Некоторые люди испытывают кратковременные перебои в работе сердца – выпадение одного или нескольких сокращений, частое сердцебиение и т.д. тем не менее, существуют виды аритмии, которые угрожают здоровью и жизни человека.
Поскольку у некоторых групп людей аритмия может вызвать серьезные последствия, необходимо вовремя распознать ее. Симптомы аритмии следующие:
Аномально быстрое биение сердца;
Состояние, близкое к обмороку, потеря сознания.
Нормальное сердцебиение взрослого человека составляет 60-100 ударов в минуту в спокойном состоянии. У детей эти показатели немного выше – более 100 ударов, а у младенцев – 140-160 сокращений в минуту.
Повышенное артериальное давление;
Чрезмерное потребление алкоголя, никотина и кофеина;
К развитию аритмии могут привести и такие факторы, как:
Недостаточное кровоснабжение. Сниженный приток крови к сердцу приводит к нарушению способности клеток формировать электрические импульсы;
Повреждение или полное разрушение сердечной мышцы, которое приводит к изменению путей распространения электрических импульсов;
Ишемическая болезнь сердца;
Кардиомиопатия, при которой стенки желудочков и предсердий растягиваются и истончаются;
Поражение сердечных клапанов.
Риск развития аритмий у разных категорий пациентов обусловлен следующими факторами:
Заболевания щитовидной железы, при которых происходит повышенная выработка гормонов, повышение метаболизма организма, вследствие чего биение сердца становится нерегулярным;
Высокое артериальное давление, которое вызывает утолщение стенки левого желудочка, что в свою очередь меняет характер прохождения импульсов по нему;
Электролитные нарушения. Калий, магний, натрий и кальций, являющиеся проводниками электрических импульсов, могут послужить причиной развития аритмии из-за своего избыточного или недостаточного содержания в организме;
Злоупотребление стимуляторами. Кофеин, никотин, амфетамин, кокаин являются психостимуляторами и могут привести к тяжелым нарушениям сердечного ритма.
Суточное ЭКГ при помощи портативного регистратора. Этот метод позволяет записать электрическую активность сердца в процессе бодрствования и сна;
Пробы с физической нагрузкой, позволяющие выявить виды аритмий, проявляющиеся только при повышенной активности. Как правило, для них используется велотренажеры, беговые дорожки, в некоторых случаях – лекарственные препараты, стимулирующие сердечную активность;
Тест с наклонным столом. Применяется в тех случаях, когда пациент часто теряет сознание. Мониторинг работы сердца проводится в горизонтальном положении, а затем – в вертикальном;
Электрофизиологическое исследование и картирование. Проводится при помощи тонких электродов, проводимых в полость сердца. Это наиболее точное исследование, позволяющее диагностировать большинство видов аритмий. Кроме того, при помощи ЭФИ можно ликвидировать очаг аритмии. Благодаря тепловому радиочастотному воздействию ЭФИ позволяет устранить большую часть наджелудочковых и некоторые поджелудочковые тахикардии.
Лечение аритмии проводится под строгим врачебным контролем. Как правило, для этого используют кардиостимуляторы, которые позволяют выровнять сердечный ритм при помощи искусственных электрических импульсов. Хирургические операции показаны только пациентам с ишемической болезнью сердца и тем, кто перенес инфаркт миокарда.
Причины развития стенокардии:
Утолщение и потеря эластичности стенок сосудов, связанная с возрастными изменениями в организме;
Высокий уровень холестерина;
Высокое кровяное давление;
Курение, употребление алкоголя, обильная пища;
Чрезмерные физические нагрузки;
Дискомфорт или боль в груди, отдающая в левую часть тела: плечо, руку, нижнюю челюсть, шею;
Состояние тревоги, страха;
Ощущения, усиливающиеся в положении лежа.
Необходимо помнить, что стенокардия имеет похожие симптомы с другими заболеваниями: язвой желудка, желчекаменной болезнью, инфарктом. Чтобы отличить стенокардию, необходимо обратить внимание на следующие факторы, нехарактерные для этой болезни:
Постоянная ноющая боль;
Прием нитроглицерина не облегчает состояние, а может спровоцировать более сильные боли;
Появление боли не связано с повышением физической нагрузки;
Длительность приступов составляет 15-20 минут и больше.
Разница между приступами стенокардии и надвигающимся инфарктом миокарда заключается в том, что при стенокардии достаточно снизить физическую активность для улучшения самочувствия. Предынфарктное же состояние характеризуется сильной продолжительной болью. Если приступы стенокардии длятся дольше, чем обычно, необходимо срочно обратиться к кардиологу.
По течению болезни различают следующие виды стенокардии:
Стабильная, протекающая длительное время без изменений;
Нестабильная, имеющая прогрессирующий характер. В результате нестабильной стенокардии может произойти остановка сердца или инфаркт миокарда.
Лечение стенокардии комплексное. Пациенту необходимо следить за уровнем холестерина, придерживаться строгой диеты и исключить из рациона насыщенные жиры. Рекомендуется употреблять больше овощей и фруктов, рыбу и продукты, богатые антиоксидантами. Лекарственная терапия заключается в приеме препаратов, расширяющих кровеносные сосуды и улучшающих кровоснабжение. Широко применяются и блокаторы кальциевых каналов.
Ишемическая болезнь сердца развивается вследствие недостаточного поступления кислорода к сердечной мышце. Чаще всего причиной заболевания является атеросклероз коронарных артерий – сужение их просвета и образование бляшек. ИБС имеет несколько проявлений: инфаркт миокарда, стенокардия, аритмия.
ИБС чаще встречается у мужчин, чем у женщин. Причина этого обусловлена тем, что женские половые гормоны защищают сосуды от атеросклеротического поражения. После наступления климакса риск развития ИБС и инфаркта миокарда у женщин возрастает.
Различают следующие формы ИБС:
Стенокардия напряжения, вызывающаяся нагрузкой или стрессом. Пациент страдает одышкой и испытывает боль за грудиной;
Нестабильная стенокардия. Характеризуется приступами возрастающей силы и сопровождающимися новыми симптомами. Может свидетельствовать о предынфарктном состоянии;
Аритмическая. Эта форма возникает внезапно и проявляется нарушением сердечного ритма, мерцательной аритмией;
Инфаркт миокарда, характеризующийся отмиранием участка сердечной мышцы. Чаще всего вызван отрывом бляшки от стенки артерии или закупоркой артерии тромбом;
Внезапная сердечная смерть. Происходит из-за резкого уменьшения поставляемой крови вследствие закупорки крупной артерии.
Симптомы ИБС различаются в зависимости от вида болезни. При стенокардии напряжения пациент испытывает боль давящего характера, отдающую в левую часть тела, и одышку при подъеме по лестнице. Аритмическая форма характеризуется сильным сердцебиением, нарушением сердечного ритма и одышкой. Инфаркт миокарда проявляется сильными продолжительными болями за грудиной, которые невозможно облегчить привычными средствами.
Причины развития ИБС следующие:
Артериальное давление, превышающее показатель 140/90 мм рт. ст.;
Малоподвижный образ жизни;
Неправильное питание, лишний вес;
Употребление табака, алкоголя;
Нервное перенапряжение, частые стрессы.
Диагностика ИБС заключается в проведении ультразвукового исследования и коронарной ангиографии, позволяющей точно определить место и степень сужения коронарной артерии.
На сегодняшний день не существует прецедентов полного излечения от ИБС. Однако современные средства и методы позволяют контролировать и замедлять ход болезни. Лечение ИБС направлено на улучшение кровоснабжения миокарда. Для этого существует несколько методов – как консервативных, так и хирургических. Прием медицинских препаратов, соблюдение режима питания и умеренных физических нагрузок может помочь на начальных стадиях болезни. Более серьезные стадии болезни могут потребовать хирургических методов коррекции – аорто-коронарного шунтирования, баллонной ангиопластики, стентировании коронарных артерий и пр.
Учимся распознавать стенокардию и аритмию сердца.
Аритмия и стенокардия – это самые распространенные сердечные патологии, связанные между собой, но имеющие различную симптоматику. Это связано с тем, что у этих заболеваний разная природа. Так, аритмия является следствием нарушения сердечного ритма, изменение частоты и последовательности ударов (сокращений). Она возникает из-за того, что были болезни сердечнососудистой системы или у человека наблюдается артериальная гипертония. Иногда аритмия возникает у женщин в период климактерических сбоев в организме. Черепно-мозговая травма также может стать причиной возникновения аритмии. Что уж говорить о частых стрессах, курении или физическом и нервном перенапряжении.
Стенокардия выражается в сердечных приступах, которые являются следствием аритмических нарушений. Стенокардию может спровоцировать недостаток кислорода — участок мышцы, который не получает достаточно кислорода, повреждается, ослабляется и в нем могут наблюдаться процессы некроза.
Признаки аритмии и стенокардии проявляются по-разному. Нередко из-за аритмии на человека наваливается хроническая усталость и плохое самочувствие. Люди жалуются на общую слабость, лихорадку, онемение верхних конечностей, тошноту. Через какое-то время у больного появляется ощущение страха и беспомощности. А потом наступает паника, которая только усугубляет положение и усиливает выраженность симптомов аритмии. Поэтому помните: важно сохранять душевное равновесие и обязательно вовремя обратиться к врачу. При нарушениях сердечного ритма стоит полностью отказаться от употребления спиртных напитков. Да и курение здесь плохой помощник – успокоение, которого вы ищите, выкуривая сигарету за сигаретой, только видимость.
Аритмию нельзя запускать – она может быть предвестником более серьезного заболевания — фибрилляции желудочков сердца. А это уже шанс внезапно умереть. Выше было сказано об общих признаках аритмии. При этом клиническая картина аритмии для каждого отдельного пациента индивидуальна. Также состояние человека будет зависеть от разных факторов, наличия или отсутствия сопутствующих болезней.
Аритмия делится на несколько типов, каждому из которых свойственны свои симптомы. Так, при брадикардии больной ощущает замедленное сердцебиение, вялость и сонливость. При тахикардии – наоборот, учащенное сердцебиение, повышенную возбудимость, беспокойное самочувствие, одышку и боли в груди. При мерцательной аритмии у людей случаются нерегулярное сердцебиение, внезапные перепады давления, возникает чувство постоянной тошноты и головокружения. При стенокардии у пациента отмечаются жгучие и острые боли в грудной клетке, усиливается потоотделение, может появиться даже рвота.
А вот при стенокардии возникают приступы боли во время вдыхания и выдыхания; сдавливающая и ущемляющая боль с сопутствующим жжением в груди; затрудненность дыхания по причине нехватки воздуха. Иногда бывают боли в области спины; расстройства пищеварения — изжога, колит, тошнота, рвота.
Диагностика
При подозрении на стенокардию пациенту назначают следующие диагностические мероприятия:
- общий анализ крови и мочи;
- биохимический анализ крови;
- электрокардиограмма;
- суточный холтеровский мониторинг;
- пробы с дозированными физическими нагрузками;
- психоэмоциональная нагрузочная проба;
- коронарография;
- эхокардиография;
- позитронная эмиссионная томография;
- сцинтиграфия сердечной мышцы;
- чреспищеводная стимуляция предсердий.
Тахикардию диагностируют при помощи таких мероприятий:
- общий анализ крови и анализ крови на гормоны щитовидной железы;
- электрокардиография;
- эхокардиография;
- суточный мониторинг ЭКГ по Холтеру;
- электрофизиологическое исследование.
После выявления отклонения специалист назначает адекватный курс лечения.
Симптомы тахикардии
Одним из характерных клинических синдромов, сопровождающих патологическую тахикардию сердца, является стенокардия: дискомфорт и боль сжимающего и давящего характера, локализованная за грудиной, иррадиирующая в левую руку, эпигастральную зону, шею, челюсть.
Помимо синдрома стенокардии клиническая картина тахикардии включает сердцебиение (на это жалуется более 15% пациентов), панические атаки, одышку, головокружение, обморок, признаки сердечной недостаточности, артериальной гипотензии и транзиторных ишемических атак, диспноэ.
Выраженность симптомов зависит от вида тахикардии. Более ярким симптомокомплексом характеризуется пароксизмальная тахикардия с приступообразным течением, резким нарастанием частоты сердцебиений до 200–250 раз в минуту. Приступ может длиться несколько суток.
В отличие от пароксизмальной, симптомы тахикардии синусовой нарастают более плавно, а частота сокращений миокарда обычно составляет до 130 ударов в минуту (в покое). Синусовая тахикардия возникает при патологии синоатриального узла; может развиваться при дисбалансе вегетативной регуляции сердца.
Патология ли это?
Часто возникающий вопрос при синусовой тахикардии — это что: доброкачественный адаптационный процесс или проявление патологии? Многие кардиологи относят вариант синусовой тахикардии к норме, отвечая на вопросы пациентов о синусовой тахикардии, что это форма не требует специального лечения, если тахиаритмии не сопровождаются изменениями гемодинамики и протекают бессимптомно.
Подходы к лечению стенокардии и тахикардии
Коррекция состояния при стенокардии
Для коррекции состояния больному со стенокардией назначают мероприятия, направленные на лечение заболеваний, которые стали причиной такого явления, а также на устранение факторов, способствующих развитию атеросклероза.
При стенокардии применяют следующие лекарственные средства:
- препараты, препятствующие тромбообразованию (ацетилсалициловая кислота, Клопидогрель);
- бета-адреноблокаторы, которые предотвращают действие гормонов стресса на сердечную мышцу и снижают потребность миокарда в кислороде (Метапролол);
- нитраты, расширяющие вены и снижающие нагрузку, которая оказывается на сердечную мышцу (Нитроглицерин).
При приступе стенокардии больной должен немедленно прекратить физическую нагрузку и присесть. В этом случае следует положить таблетку Нитроглицерина под язык или воспользоваться спреем, в состав которого входит это вещество (Изокет).
Дополнительными мерами, которые помогают в борьбе со стенокардическими приступами, являются:
- нормализация веса тела;
- отказ от вредных привычек;
- соблюдение особого режима питания.
Что касается лечебной диеты, то прежде всего больному необходимо отказаться от продуктов, которые повышают уровень вредного холестерина в крови и тем самым повышают риск развития атеросклероза. Это жирные сорта мяса, быстроусвояемые углеводы, полуфабрикаты, сладости, копчености, мучные изделия. Следует также ограничить количество потребляемой соли.
Пациентам, страдающим от стенокардии, следует кушать как можно больше продуктов, в составе которых есть калий. Это грибы, томаты, изюм, чернослив, молочные продукты, морепродукты, черная смородина.
При стенокардии полезно пить чай из боярышника. Чтобы приготовить его, нужно взять 4 столовые ложки сушеного сырья, залить литром кипятка и настоять 20 минут. Пить вместо обычного чая.
Лечебные мероприятия при тахикардии
При тахикардии лекарственные средства назначают, исходя из причины, которая вызвала нарушение сердечного ритма. Пациентам рекомендуют:
- седативные средства (корень валерианы, Ново-Пассит, Диазепам);
- антиаритмические препараты (Анаприлин, Ратмилен);
- препараты длительного эффекта, стабилизирующие состояние нервной системы (Атенол, Конкор).
Также при тахикардии рекомендуют физиотерапевтические процедуры, например, рефлексотерапию и электроимпульсную терапию.
Народные методы также могут применяться для коррекции состояния больного. К ним можно отнести следующие рецепты:
- Сборный травяной настой. Чтобы приготовить его, нужно взять по 2 столовые ложки боярышника, перечной мяты и пустырника и 1 столовую ложку ландыша. Смешать все компоненты, взять столовую ложку сбора и залить это количество 300 мл воды. Поставить на огонь, довести до кипения. Дать средству настояться в течение 1,5 часов, затем процедить. Принимать 3-5 раз в день, по 1-2 столовых ложки.
- Медовая настойка. Нужно подготовить литр натурального меда, 10 лимонов и 10 головок чеснока. Чеснок измельчают, из лимонов выдавливают сок. Сок, чесночную кашицу и мед перемешивают, оставляют в плотно закрытой емкости 10 дней. В готовом виде средство использовать 4 раза в день, медленно рассасывая по чайной ложке состава.
- Семена дрока. Нужно измельчить сырье и употреблять полученную массу внутрь по третьей части чайной ложки до трех раз в день.
Первая помощь при приступе тахикардии заключается в том, чтобы освободить область грудной клетки и шею от одежды. Можно дать Корвалол или настойку пустырника. Лицо больного нужно обтереть тканью, смоченной в холодной воде.
Стенокардия и тахикардия – состояния, которые вызывают нарушения сердечного ритма. Они связаны с разными причинами и проявляются признаками, характерными для каждого вида отклонения. Чтобы предотвратить повторные приступы стенокардии или тахикардии, необходимо диагностировать и заняться лечением заболеваний, которые спровоцировали их.
Разновидности стенокардии
Их существует три. Это стабильная, нестабильная и вариантная стенокардии. Первый случай – самый распространенный. Возникает он, в основном, по причине атеросклероза и проявляется при физической нагрузке. Он подразделяется, в свою очередь, на четыре класса, каждый из которых говорит о стадии развития заболевания. При первом, например, боль проявляется достаточной редко, обычно при значительной физической нагрузке. Далее следует 2-го класса стенокардия, признаки которой (приступы боли), проявляются уже просто при быстрой ходьбе или подъеме по лестнице. На третьей стадии проблемы могут возникать уже при выходе на улицу в холодную погоду и незначительной физической нагрузке.
Ну и самая неблагоприятная ситуация – это четвертого функционального класса стенокардия. Признаки ее заключаются в неспособности выполнять любую физическую работу без неприятных ощущений. Но боль все равно может возникать даже в состоянии покоя. Вообще, это, конечно, предынфарктное состояние. Под это же определение практически сразу подпадает и нестабильная стенокардия. Признаки у нее, как правило, следующие:
1. У больного стабильной стенокардией происходит увеличение частоты и силы приступов.
2. Болевые ощущения возникают в состоянии покоя.
3. Имеет место постинфарктная стенокардия, признаки которой могут появиться в течениие двух недель после перенесенного недуга.
4. Болезнь возникает неожиданно – первый раз в жизни.
Все перечисленное выше является состояниями нестабильной стенокардии и поводом для экстренной госпитализации. Срочно вызывайте скорую помощь! Но какие признаки стенокардии говорят о том, что она нестабильная? В первую очередь, это приступ в состоянии покоя или при небольшой физической нагрузке. Во-вторых, одна таблетка нитроглицерина не помогает – приходится принимать как минимум две. И в-третьих, приступы более длительные, чем при стабильной стенокардии.
Причины болезни и симптомы приступов
Ведущей причиной стенокардии сердца признан атеросклероз — холестериновые скопления на стенках артерий, уменьшающие или перекрывающие их просвет. Дефицит кислорода изменяет метаболизм в тканях миокарда, из недоокисленных продуктов распада образуются токсины, которые попадают в кровь и отравляют организм. Причины болезни бывают изменяемые и неизменяемые. Их описание представлено в таблице.
- возраст после 50—60-ти лет;
- наследственность;
- хронические заболевания и порок сердца.
- гиподинамия;
- вредная пища;
- лишний вес;
- зависимость от сигарет или спиртного;
- эмоциональные стрессы;
- повышенное артериальное давление;
- повышенная вязкость крови.
Стенокардия проявляется приступами разной частоты и интенсивности длительностью до 15-ти минут. Характерный признак — дискомфортные ощущения за грудиной, которые проявляются как тяжесть, сдавливание, боль, жжение. Боль может отдавать в предплечье, левую руку, под лопатку, в область желудка. Во время приступа больными ощущаются и такие симптомы:
- подъем артериального давления;
- головокружение и слабость;
- головная боль;
- одышка;
- потливость;
- ощущения неравномерного биения сердца.
Прием препаратов при стенокардии и аритмии обязателен. На основании особенностей течения и тяжести заболевания врач-кардиолог подбирает дозу. Чаще назначается несколько видов фармакологических средств, дополняющих эффект друг друга. В план лечения от стенокардии входят такие группы:
- антиангинальные препараты — нитраты, бета-адреноблокаторы, антагонисты кальция;
- антиагреганты;
- антисклеротические препараты (статины);
- диуретики;
- витамины.
Эффект устранения болевого приступа при стенокардии основан на расслаблении сосудистых стенок и улучшении кровообращения в ишемизированном участке, снятии спазма сердечной мышцы. Нитраты имеют короткий или пролонгированный эффект. Побочные явления — сильные головные боли и резкая гипотония. Названия часто применяемых препаратов:
- «Нитроглицерин». Лекарство быстрее проникает через слизистые. Прием 1-й таблетки «Нитроглицерина» сублингвально купирует приступ стенокардии.
- «Изосорбида динитрат» («Нитросорбид», «Изомак»). Действует спустя 10—20 минут после приема.
- «Изосорбида мононитрат» («Изомонит», «Пентакард») с продолжительным действием. Принимается 1—2 раза в день для предупреждения приступа.
Нитраты противопоказаны при пониженном давлении, поскольку быстрое сосудорасширяющее действие провоцирует обморок и коллапс.
Снижающие частоту сокращений сердца бета-блокатороры уменьшают нагрузку на миокард. Помогают при высоком АД. Действие выражено во время физической активности. Принимаются такие препараты, как «Атенолол», «Анаприлин». Начинать лечение нужно с малых доз.
В результате блокирования излишнего поступления ионов кальция устраняется сосудистый спазм, уменьшается ЧСС, улучшается циркуляция крови по коронарным сосудам. Препараты «Нифедипин», «Верапамил», «Дилтиазем» принимаются 1—2 раза в сутки. Лекарства требуют тщательного подбора дозы и оценки сочетаемости с другими лекарствами. Проявляют широкий спектр побочных эффектов. Противопоказаны людям с нарушениями функций печени и почек, с нестабильным АД.
Мочегонное действие быстро устраняет отек со спазмированных стенок артерий. Назначается в комплексе с другими препаратами при артериальной гипертензии, стенокардии. «Хлорталидон» принимается раз в сутки, увеличивая дозу при тяжелых приступах. Не вымывает натрий и калий так интенсивно как «Лазикс», который назначается только в экстренных ситуациях.