Особенности заболевания
Одна из основных особенностей прогрессирующей стенокардии состоит в стремительном ухудшении самочувствия пациента и нарастании частоты приступов загрудинной боли. Общий код МКБ – I20.0 – объединяет это заболевание под общей формулировкой нестабильной стенокардии.
В зависимости от момента проявления, данный клинический симптом разделяют на две группы. Если сжимающие и давящие боли в груди появляются во время физической нагрузки или стресса (эмоционального напряжения), то заболевание называют стенокардией напряжения, при их отсутствии – стенокардией покоя.
Важно! Болезненность и дискомфорт в отсутствие нагрузки наиболее опасны.
Приступы, которые проявляются в состоянии физического и эмоционального спокойствия, характеризуются интенсивностью боли, длительностью, наличием вегетативных реакций (тахикардии, потливости, изменения цвета кожи, тошноты), выраженным удушьем и страхом смерти.
При усугублении состояния больного, прогрессирующая стенокардия напряжения приводит к появлению загрудинных болей и в отсутствие провоцирующих факторов. Опасность этого состоит в высоком риске инфаркта: при росте частоты приступов или их длительности (более 20 минут) пациенту требуется немедленная диагностика и наблюдение в условиях стационара.
Клинический случай
Ко мне на прием обратилась женщина 53 лет, ранее наблюдаемая мною. Ее диагноз звучал так: «ИБС, Стенокардия напряжения II ФК НК I ст СН 1 ФК (NYHA). Артериальная гипертензия II стадия, риск 4. Сахарный диабет 2 тип, средней степени тяжести, отрегулированный». Её основными жалобами были: учащение приступов ангинозных болей с появлением болевых ощущений в левой половине тела (лопатка, плечо), усиление одышки при обычной физической нагрузке, отсутствие эффекта от 1 таблетки «Сиднофарм».
Объективно: аускультативно выслушивался акцент II тона над аортой, 3 экстрасистолы в минуту. Отмечалось повышение АД до 150/95 мм рт. ст. Клинические анализы без изменений, сахар крови 5,9 ммоль/л. В липидограмме рост холестерина до 6,1 ммоль/л, ЛПОНП до 1,9 ммоль/л, ЛПНП — 3, 94 ммоль/л. Тропониновый тест отрицателен. В ходе 3-х дневного холтеровского мониторирования ЭКГ было выявлено: единичные экстрасистолы, подъем сегмента ST в боковых отведениях после подъема на второй этаж. Результаты проведенной коронарографии показали наличие атеросклеротических бляшек в передней нисходящей и огибающей ветви левой коронарной артерии.
Болевой синдром был успешно купирован «Нитроглицерином», также проведено лечение, включающее антикоагулянты («Цибор») и метаболическую терапию (калий-магниевая смесь). Назначены статины («Мертенил»), бета-адреноблокаторы («Карведилол»), антиагреганты («Лопигрол»), нитраты для разрешения приступа («Нитроспрей»), рекомендовано стентирование пораженных сосудов. От оперативного лечения пациентка отказалась, но отметила снижение числа ангинозных приступов.
Прогрессирующая стенокардия является распространенной патологией, требующей при выявлении немедленной госпитализации. Исходя из своего личного опыта, хочу отметить, что лучшие результаты в лечении данного заболевание показывает именно хирургические методики. В большинстве случаев мои пациенты, перенесшие стентирование и аортокоронарное шунтирование поврежденных атеросклерозом коронарных сосудов, отмечали полный регресс клинических проявлений.
А есть ли у вас знакомые и родственники, перенесшие оперативное вмешательство по поводу прогрессирующей стенокардии напряжения?
Классификация тяжести состояния пациента
Для определения степени тяжести и особенностей состояния больного, кардиологи пользуются классификацией Браунвальда.
| Тяжесть и специфика состояния | А – вторичная нестабильная стенокардия | В – отсутствие внешней причины для приступов | С – постинфарктные проявления |
| I – появление приступов впервые, только в состоянии напряжения | IА | IВ | IС |
| II – наличие приступов стенокардии покоя в течение последнего месяца, на не в ближайшие 2 суток | IIА | IIВ | IIС |
| III – проявление болей в спокойном состоянии в ближайшие 2 суток | IIIА | IIIВ | IIIС |
Класс А объединяет случаи нестабильной стенокардии, которые усугубляются дополнительными факторами – тахиаритмией, низкими показателями гемоглобина, гипертермией, наличием в организме пациента инфекции, дыхательной недостаточностью, интоксикацией гормонами щитовидной железы, гипотензией и неконтролируемой гипертензией.
К классу В относятся все клинические случаи заболевания, при которых ишемия сердца не сочетается с вышеперечисленными условиями.
Класс С определяет ранние постинфарктные приступы: такой диагноз ставят больным с характерными болями в грудине, которые проявились в течение 2-х недель после перенесенного острого инфаркта миокарда.
Заболевание может прогрессировать и протекать в различных формах в зависимости от признаков, связанных с изменением интенсивности или частоты проявления его приступов. Возможны следующие варианты:
- Приступы учащаются, но изменение характера боли не наблюдается.
- Интенсивность болей и длительность приступов растет, но их частота остается неизменной.
- Боль проявляется как при нагрузке, так и в спокойном состоянии попеременно (подострая стенокардия напряжения и покоя, которая определяется классом II).
- Увеличивается одновременно частота, длительность и интенсивность приступов боли за грудиной.
Вышеописанный симптом ишемической болезни сердца может возникать как при полном отсутствии лечения или минимальном применений препаратов, так и при адекватной и даже интенсивной терапии, включая внутривенное введение антиангинальных медикаментов. Классификация в зависимости от наличия или отсутствия лечебных мероприятий на фоне приступов болезни позволяет точнее определить тяжесть состояния больного и перспективы амбулаторного лечения.
Симптомы
Прогрессирующую стенокардию отличает ряд особенностей, которые характерны именно для данного вида сердечной патологии. Нарушение работы миокарда проявляется в совершенно разных формах. Иногда симптомы вообще можно спутать с признаками других заболеваний. Люди должны стать более осознанными в плане здоровья. Это даст возможность вовремя заметить неполадки в организме и обратиться к грамотному специалисту. Только кардиолог сможет помочь справиться с проявлениями стенокардии. Не рекомендуется прибегать к сомнительным народным методам и посещать целителей. Как показывает медицинская практика, это только усугубляет положение, а сам больной теряет драгоценное время.
Прогрессирующая стенокардия, как и любое другое нарушение организма, проявляется по-своему. Крайне важно знать основные признаки данной патологии, чтобы вовремя обратиться к доктору. Диагностика болезни на ранних стадиях значительно облегчает лечение и увеличивает его эффективность. О наличии прогрессирующей формы стенокардии могут свидетельствовать следующие признаки:
- увеличение количества приступов за определенный промежуток времени;
- усугубление течения приступов;
- неспособность больного выдерживать элементарные физические нагрузки;
- ощущение сдавленности в области горла;
- появление холодного пота;
- тошнота без особой на то причины;
- боль в сердце;
- вялость;
- одышка при малейших физических нагрузках;
- быстрая утомляемость.
Вышеперечисленные симптомы являются основными. Нередко к ним присоединяется раздражительность, апатия, резкое увеличение веса, повышенный аппетит, проблемы с опорожнением прямой кишки. Проявления болезни, как правило, зависят от индивидуальных факторов, таких как уровень физической подготовленности, генетические особенности, образ жизни, питание, вид профессиональной деятельности, подверженность стрессам, степень моральной и психологической устойчивости.
История болезни пациента должна быть досконально изучена лечащим врачом. Только на основании тщательного анализа предыдущих заболеваний и хронических патологий доктор сможет поставить правдивый диагноз и назначить адекватное лечение. Основная задача больного – это вовремя обратиться за помощью, не заниматься самолечением. На сегодняшний день медицина настолько развита, что с ИБС можно жить долгие годы и даже десятки лет.
Причины развития прогрессирующей стенокардии
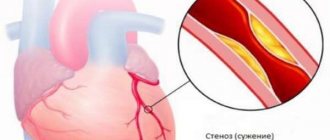
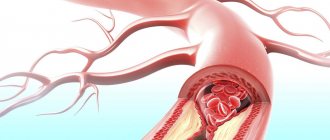
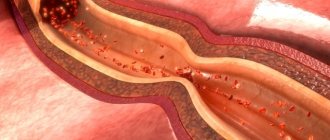
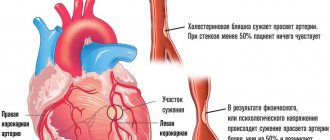
Наиболее частой причиной развития прогрессирующей стенокардии является ишемическая болезнь сердца, осложненная атеросклерозом. Сосуды, по которым кровь доставляется к сердечной мышце, сужаются вследствие оседания на их стенках холестериновых бляшек. Из-за сужения просвета артерий миокард не обеспечивается кислородом в достаточной мере и происходит нарушение обмена веществ в мышечной ткани.
На начальном этапе развития болезни приступы стенокардии возникают только во время интенсивных физических или эмоциональных нагрузок, при которых в норме усиливается кровоснабжение миокарда. Переход заболевания в прогрессирующую форму, изменение интенсивности и длительности приступов обычно связано с повреждением атеросклеротических бляшек вследствие внутренних или внешних причин, активным тромбообразованием.
Тромбы, образовавшиеся в области повреждений, еще больше сужают просвет сосуда, провоцируя развитие стенокардии покоя. Помимо этого, при отрыве сгустков нередко происходит полная закупорка мелких сосудов и микроинфаркт. Наиболее сложным клиническим случаем читается сращивание тромба с соединительной тканью и последующее врастание получившейся неоплазии в стенку коронарной артерии.
История болезни пациента со стенокардией может включать и другие сердечные патологии: коронароспазм, кардиомиопатию, аортальную недостаточность, стеноз аортальных устьев.
Для больных с атеросклерозом и ишемической болезнью сердца большое значение имеют условия жизни, наличие вредных привычек и диета. Факторами риска, повышающими вероятность перехода стенокардии в нестабильную стадию, являются длительное курение, гиподинамия, высокий процент жирных продуктов в меню и неправильный режим питания, а также системные болезни, связанные с обменом веществ (ожирение, сахарный диабет).
Причины
Зачастую прогрессирующую стенокардию наблюдают при развитии атеросклероза, который затрагивает коронарные сосуды человеческого сердца.
В артериях активно сужается просвет, поскольку там распространяются и созревают атеросклеротические бляшки.
Есть и ряд провоцирующих факторов, способных усугубить течение болезни. К ним относятся:
- тахикардия;
- повышенный уровень артериального давления;
- психологические и эмоциональные перегрузки;
- чрезмерная физическая активность;
- злоупотребление алкоголем и табачной продукцией;
- неконтролируемый приём лекарственных препаратов;
- рацион питания, в который входит большое количество продуктов с высоким содержанием холестерина и пр.
Потому для больных ИБС крайне важно придерживаться правил здорового образа жизни, полезно питаться, исключать всевозможные провоцирующие факторы.
Симптомы и диагностика
В зависимости от стадии болезни, прогрессирующая стенокардия проявляется рядом характерных симптомов:
- На первом этапе приступы давящей боли в груди возникают только при сильных стрессах и физическом напряжении.
- На подостром этапе заболевания давящие боли переходят в жгучие и отдаются в левую руку, спину. Появляется одышка, аритмия, головокружение, потливость и общая слабость. Частая жалоба на втором этапе – тошнота и рвота. Приступы происходят даже в состоянии покоя.
- Третий этап проявляется длительными приступами в состоянии покоя, которые не купируются стандартными дозами лекарственных средств. Боль становится интенсивнее и может отдаваться в брюшину и нижние конечности.
Третий этап – наиболее нестабильный и требует немедленной госпитализации – существует высокий риск инфаркта сердечной мышцы.
Современный алгоритм определения причин стенокардии обязательно включает инструментальные и лабораторные тесты. В число необходимых исследований входят:
- Общий анализ крови;
- Тест на гликированный гемоглобин;
- Анализ уровня гормонов щитовидной железы (при наличии признаков ее дисфункции);
- Анализ биохимии крови для оценки функции сердечно-сосудистой системы и почек, а также пробы маркеров повреждения миокарда (тропонина и фракции креатинфосфокиназы).
Лабораторные тесты помогают быстро определить каждый клинический случай, осложненный другими системными патологиями (тиреотоксикозом, сахарным диабетом, анемией).
Наиболее информативным и простым инструментальным методом исследования при стенокардии является ЭКГ. Кардиограмма снимается в состоянии покоя, при нагрузке (стресс-исследования тредмил-тест и велоэргометрия), а также в ходе повседневной деятельности (суточный мониторинг или метод Холтера).
Эхокардиография и УЗИ в спокойном состоянии позволяют оценить функцию и размеры желудочков сердца, исключить сопутствующие расстройства.
Если пациенты не могут выполнить физическую нагрузку по стандарту вышеописанных исследований, то им вводят лекарственные препараты, стимулирующие сердечную деятельность, и проводят сцинтиграфию или эхокардиографию.
Диагностика
Никто из пациентов не любит сдавать анализы или ходить на ЭКГ. По крайней мере, мне еще не приходилось встречать тех, кто рвется пройти весь необходимый комплекс исследований. Тем не менее, комплексная диагностика — это очень важный момент, которым нельзя пренебрегать. Здесь важен тщательный сбор характерных жалоб (начало, длительность приступов, сбор факторов риска и применяемое лечение), измерение артериального давления, пульс и аускультация сердца. С помощью последней можно выявить акцент II тона над аортой, патологический III тон, систолический шум во II точке.
Своим пациентам я также назначаю следующий минимум лабораторных и инструментальных видов исследования:
- ЭКГ (читайте о характерных изменениях на пленке здесь)
- общий анализ крови и мочи;
- холтеровское мониторирование электрокардиограммы в течение 3 суток;
- ультразвуковое исследование сердца (ЭхоКГ);
- липидограмма — определение уровня жиров различных фракций;
- коронарная ангиография — рентгеноконтрастное исследование сосудов сердца;
- тропониновый тест — выявление специфических кардиомаркеров.
Лечение и профилактика прогрессирующей стенокардии
При прогрессирующей стенокардии лечение в немалой степени зависит от режима дня и питания пациента. Самостоятельные действия больного во время терапии должны заключаться в:
- отказе от вредных привычек (употребления алкоголя, курения);
- ежедневных, но умеренных занятиях спортом (кардионагрузкой);
- приеме поливитаминных и минеральных курсов с калием, магнием, кальцием;
- уменьшении потребления животных и других жиров (до 30% калорийности дневного меню).
Эти же меры являются эффективной профилактикой развития стенокардии. Заболевания проще предупредить, чем лечить, поэтому людям старше 45 лет следует пересмотреть режим питания, работы и отдыха.
Медикаментозный лечебный курс включает такие препараты, как:
- β-адреноблокаторы, снижающие потребность сердечной мышцы в кислороде;
- блокаторы каналов кальция, препятствующие сужению коронарных артерий;
- антиагреганты, разжижающие кровь;
- фибраты, понижающие риск травматизации атеросклеротических бляшек;
- статины, уменьшающие концентрацию холестерина в крови;
- нитраты, купирующие приступы стенокардии (нитроглицерин, моно- и динитраты изосорбида);
- ингибиторы АПФ, понижающие артериальное давление;
- диуретики, выводящие жидкость из организма;
- другие препараты при неэффективности стандартного протокола лечения («Ранолазин», «Никорандил», «Триметазидин», «Ивабрадин»).
Если прогрессирование заболевания не позволяет ограничиться медикаментозной терапией, кардиологи могут прибегнуть к оперативному вмешательству. Существует два общепринятых метода хирургического лечения прогрессирующей стенокардии:
- Ангиопластика или стентирование коронарных артерий, при котором просвет сосуда расширяется с помощью специального металлического каркаса.
- Аортокоронарное шунтирование, при котором создается шунт, «обходной путь» между аортой и коронарной артерией. Материалом для шунта становятся собственные сосуды больного (внутренняя грудная или лучевая артерия, большая подкожная вена ноги).
Народная медицина предлагает для лечения стенокардии алоэ, чеснок, лимон, боярышник и различные успокаивающие травяные сборы.
Необходимо заметить, что ни один народный метод не способен снизить риск инфаркта при прогрессирующем заболевании и отсутствии медикаментозной терапии.
Как проводится диагностика ИБС
Основная задача кардиолога – поставить точный диагноз и дать клиническое заключение. Только после этого можно приступать к назначению медикаментов или рекомендовать более радикальные методы стабилизации состояния больного. Диагностика проводится в несколько этапов. Она включает в себя следующие процедуры:
- электрокардиограмма;
- исследования сонной артерии с помощью доплера;
- ультразвуковая диагностика сердца;
- лабораторное исследование общего анализа крови.
При необходимости врач может назначить дополнительные процедуры. Выбор диагностических методов варьируется в зависимости от причин, которыми было вызвано заболевание. Основные признаки стенокардии видны отчетливо на результатах ЭКГ. Исследование сонной артерии показывают, насколько хорошо снабжается сердце кровью.
Если вовремя не выявить стенокардию, то ишемическая болезнь может спровоцировать инфаркт миокарда. Внезапный приступ чаще всего приводит к летальному исходу. Однако инфаркт можно предупредить, вовремя обратившись в больницу. О приближающемся приступе свидетельствуют такие симптомы:
- постоянная тревожность;
- ощущение сильного страха без видимой на то причины;
- приступ стенокардии, который длится более 20 минут;
- боли в сердце во время сна;
- появление сильных приступов в полном покое;
- негативный результат ЭКГ.
Как правило, именно электрокардиограмма показывает, что приближается инфаркт миокарда. При этом работа сердечного ритма полностью разлажена. На экране компьютера во время ультразвуковой диагностики просматриваются коронарные артерии, просвет которых практически полностью перекрыт тромбом или бляшкой.
Возможные осложнения и прогнозы
Прогнозы для пациентов с диагнозом «ишемическая болезнь сердца, стенокардия» при своевременном лечении достаточно оптимистичны. Менее 40% больных страдают от инфаркта или умирают.
Тем не менее, прогноз в каждом случае зависит от наличия сопутствующих заболеваний и стадии болезни. Подострая стенокардия напряжения и покоя и острая стенокардия покоя требуют госпитализации пациента. На более ранних стадиях достаточно регулярного наблюдения и выполнения всех рекомендаций кардиолога.
При неправильном или несвоевременном лечении прогрессирующая стенокардия может обернуться опасными осложнениями, среди которых хроническая сердечная недостаточность (ХСН), аритмия, ишемический инсульт, астма сердца, тромбоз коронарных сосудов и отек легких.
Проводить профилактику приступов и отказываться от вредных привычек необходимо не только тем, кто на своем опыте узнал, что такое прогрессирующая стенокардия, но и здоровым людям, находящимся в группах риска по возрасту или сопутствующим заболеваниям. При боли в грудине необходимо пройти комплексную диагностику и получить назначения препаратов, которые снизят риск инфаркта и опасных осложнений ишемии. Своевременное обращение – залог положительного прогноза лечения.
Симптоматика: как понять, что у вас развивается патология?
Традиционно стенокардия характеризуется ярко выраженными признаками, поэтому не заметить начало приступов просто невозможно. Другое дело, что многие пациенты не прибегают к терапии, списывая боли на уже выявленные заболевания, например, ишемическую болезнь. Как же проявляет себя прогрессирующая стенокардия? Симптомов несколько:
- Увеличение частоты приступов и их продолжительности по сравнению с предшествующими периодами;
- Достаточно незначительных физических или эмоциональных нагрузок, чтобы боль возникла;
- Удушье, рвота, головокружение – нечастые симптомы, которые свидетельствуют об ухудшении общего состояния пациента;
- Боль меняет место локализации – чувствуется не только за грудиной, но и отдает в руку, другие части тела;
- Приступы могут возникать спонтанно без привязки к вашим занятиям, даже в состоянии покоя;
- Нарушается сердечный ритм;
- Неприятные ощущения часто беспокоят в ночное время, симптомы становятся более интенсивными;
- Препараты экстренного действия, например, нитроглицерин, не приносят облегчения, либо немного притупляют боль, а приступы по-прежнему прогрессируют;
- Слабость, скачки давления, чувство паники – признаки, которые могут свидетельствовать об инфаркте или предынфарктном состоянии.
Столь негативная картина – не единственная проблема. Так, если пациент проигнорирует лечение, прогноз окажется крайне неблагоприятным. Но при своевременном обращении к специалистам можно рассчитывать на улучшение.
Как отличить прогрессирующую стенокардию от инфаркта миокарда? При инфаркте продолжительность приступов составляет более получаса, при стенокардии – до 20 минут.
Таким образом, если вы подозреваете, что у вас развивается опасная патология, нужно не откладывать визит к врачу. Когда приступ уже начался, а боли только усиливаются, вызывайте бригаду скорой помощи, ведь шутки с коронарными заболеваниями непростительны и чреваты тяжелыми последствиями.
Что такое прогрессирующая стенокардия и как она лечится?
По статистике наибольшее количество смертей в зрелом возрасте происходит из-за патологий сердечно-сосудистой системы. Среди них чаще всего на сегодняшний день встречается прогрессирующая стенокардия, появляющаяся в качестве реакции организма на ишемическую болезнь сердца.
По статистике наибольшее количество смертей в зрелом возрасте происходит из-за патологий сердечно-сосудистой системы. Среди них чаще всего на сегодняшний день встречается прогрессирующая стенокардия, появляющаяся в качестве реакции организма на ишемическую болезнь сердца.
Каковы проявления болезни коронарной артерии?
Боль в груди является обычным проявлением недостаточной перфузии миокарда и проявляется с дискомфортом в центре груди, который может дополняться покалыванием, жжением или давлением. Стенокардия провоцирует боль, которая чувствуется в обеих руках, шее, нижней челюсти и в эпигастральной области.
К проявлениям ишемической болезни сердца относятся:
- Период без симптомов. Процесс атеросклероза не вызывает симптомов. Кроме того, пациенты с тяжелым стенозом коронарной артерии не могут испытывать симптомы, несмотря на наличие атеросклеротических поражений в коронарных артериях. Следует отметить, однако, что у многих пациентов, несмотря на наличие тяжелого стеноза коронарной артерии, никаких симптомов предупреждения (особенно у пациентов с сахарным диабетом) не наблюдается. Такого рода проявление ишемической болезни сердца особенно «коварно» и опасно. Еще одна причина того, что не появляются предупреждающие сигналы, может заключаться в том, что, когда просвет коронарного сосуда постепенно перекрывается, прилегающие к нему артерии, питающие соседние участки, поддерживают общий ток крови, тем самым помогая компенсировать стеноз и удовлетворить потребности сердечной мышцы. Эта переплетающаяся сосудистая сеть помогает защитить многих пациентов от возможного инфаркта миокарда, минуя, по сути, закупоренную артерию. Боковая сеть сосудов также может разрастаться после инфаркта, помогая нормализовать беспорядочный кровоток и обеспечивая восстановление дефектной области.
- Постоянная стенокардия. Стенокардия возникает при физической нагрузке или во время интенсивного эмоционального стресса. Постоянная стенокардия обычно является относительно мягким клиническим состоянием и обычно предлагает возможность выбора и применения соответствующего лечения.
- Нестабильная стенокардия. Это появление боли в пояснице в условиях покоя. Это более опасная форма ишемической болезни сердца, поэтому она была охарактеризована как профилактическая стенокардия. Понятно, что такую нестабильную ситуацию следует лечить путем приема в больницу, чтобы, применяя соответствующее лечение, избежать нежелательного прогрессирования инфаркта миокарда.
- Острый инфаркт миокарда. Это некроз области сердечной мышцы. Он проявляется типичной стенокардией, которая имеет длительную продолжительность, не останавливается после отдыха и длится более получаса. Немедленная транспортировка пациента в больницу необходима, потому что только в специализированной клинике и с квалифицированным персоналом такая серьезная медицинская проблема может быть устранена благополучно.
Классификация
Стенокардия имеет 3 варианта проявления симптомов с индивидуальной клинической картиной, но схожими процессами патологии миокарда:
- Стенокардия напряжения. Проявляется при появлении в жизни пациента эмоциональных стрессов, перегрузок на работе и во время занятий спортом.
- Стенокардия покоя. Ее причины могут быть различны, но проявляется заболевание в спокойном состоянии больного – при нормальном пульсе и давлении, даже во время сна.
- Нестабильная стенокардия. Заболевание с максимальной вероятностью появления инфаркта миокарда, наиболее распространенное состояние – рассматриваемая прогрессирующая стенокардия. Во время приступа боль нарастает быстро, резко ухудшается самочувствие даже после прекращения физической нагрузки, иногда в состоянии покоя. Нитроглицерин прекращает действовать, требуется увеличение дозировки или переход на наркотические обезболивающие.
Медики выделяют 4 класса тяжести стенокардии:
- Латентная, обнаруженная случайным образом, без симптомов и приступов.
- Легкая форма, требующая небольших запретов на занятия спортом и нагрузки.
- Форма средней тяжести, с частичным запретом на физический труд и физкультуру.
- Тяжелая форма с полным запретом на физические нагрузки из-за огромного риска приступа и инфаркта.
Лечение
Врачи настоятельно рекомендуют проводить комплексное лечение стенокардии для максимального эффекта.
Медикаментозная терапия
Врач после обследования и постановки диагноза назначает пациенту с прогрессирующей стенокардией следующие лекарства:
- Нитроглицерин. Средство хорошо купирует приступы на ранних стадиях заболевания. Доза составляет 0,5 мг, таблетку кладут под язык для рассасывания, при слабом эффекте принимают повторно.
- Лечение стенокардии, сопровождающейся гипертензией, дополняют препаратами для понижения уровня давления (Индапамид, Анаприлин).
- При невыносимых головных болях назначают анальгетики (Нурофен, Кетанов, Диклофенак).
- При тяжелой форме заболевания назначают бета-адреноблокаторы для уменьшения интенсивности работы сердца и купирования приступа (Метопролол, Пропранолол).
- Антикоагулянты при угрозе тромбоза (Гепарин, Фенилин).
Смена образа жизни
Именно неправильный образ жизни, малоподвижность и вредные привычки в большинстве случаев приводят к появлению сердечно-сосудистых заболеваний. При одном только медикаментозном лечении можно снять симптомы болезни, но не избежать рецидивов. Поэтому пациентам необходимо:
- отказаться от курения, алкоголя, принятия наркотических веществ;
- постепенно увеличивать физическую нагрузку, регулярно заниматься физкультурой и контролировать самочувствие во время занятий, не допуская перегрузок;
- чаще бывать на свежем воздухе, спать с открытой форточкой, проветривать спальню перед сном.
- придерживаться правильного питания: разнообразить рацион свежими фруктами и овощами, отказаться от жирной, жареной и острой пищи, снизить потребление соли, контролировать массу тела.
Нетрадиционная медицина
Пациенты, проходящие курс кровопусканий пиявками, отмечают значительное улучшение состояния, снятие болевого синдрома. Курс состоит из 12-14 процедур по 6-9 пиявок за сеанс.
Код по мкб 10 стенокардии напряжения: симптомы, причины, лечение – Здоровье сосудов
Стенокардия напряжения относится к клиническим формам ишемической болезни сердца (ИБС). Представляет собой заболевание, характеризующееся болевыми ощущениями за грудиной, возникшими при физической нагрузки, стрессе, сильных эмоциях.
К предрасполагающим факторам для развития болезни относят:
- Причины, не зависящие от самого человека:
- пол;
- возраст;
- наследственность.
- Напрямую зависящие от пациента:
- ожирение;
- курение;
- малоподвижный образ жизни;
- неправильное питание.
- Сопутствующая патология:
- Гипертоническая болезнь;
- Сахарный диабет;
- Гиперхолестеринемия (повышенное содержание «плохой» фракции холестерина в крови).
Что происходит в сосудах сердца при стенокардии напряжения
Основные механизмы, обуславливающие клиническую картину, сводятся к следующим пунктам:
- Закупорка просвета сосудов сердца атеросклеротической бляшкой.
- Локальный или диффузный спазм пораженных артерий.
- Микрососудистые повреждения.
- Нарушение нормального функционирования отделов сердца (в первую очередь левого желудочка).
С учетом вышеописанных механизмов, поврежденные артерии не способны справиться с этой задачей. Вследствие такого дисбаланса между потребностью в кислороде и невозможностью обеспечения сердца имразвивается классический для стенокардии болевой синдром – «грудная жаба».
Классификация
В кардиологической практике стенокардия напряжения делится на два вида:
- стабильная;
- прогрессирующая.
Такая клиническая классификация имеет важное значение для подбора адекватной терапии, которая проводится амбулаторно или стационарно.
При формулировке диагноза врач всегда указывает функциональный класс. Такое деление помогает определить тяжесть заболевания.
Функциональные классы (ФК) стенокардии по международной классификации Канадского общества кардиологов.
Функциональный класс Характеристика повседневной физической нагрузки
I Сердечные — беспокоят при больших нагрузках. Обычная физическая активность не страдает.
II Имеет место небольшое ограничение ежедневной физической активности. Для возникновения приступов достаточно физической нагрузки в виде быстрой ходьбы более, чем на 500 м по ровному месту, подъем более, чем на один лестничный пролет
III Наблюдается выраженное снижение обычной физической активности. Приступы провоцируются ходьбой менее, чем на 500 м либо при подъеме на один пролет лестницы.
IV Тяжелая форма, характеризующаяся возникновением болевого синдрома при минимальной нагрузке и в покое
Формулировка диагноза
Код стенокардиипо мкб – I20.0.
- При стабильной форме диагноз выглядит следующим образом:
- ИБС: стенокардия напряжения I-IV ФК.
- Если наблюдается нестабильная:
- ИБС: прогрессирующая стенокардия с исходом в стенокардию напряжения I-IV ФК.
Клиническая картина
- Локализация: за грудиной, в левой половине грудной клетки. Может отдавать под левую лопатку и в нижнюю челюсть.
- Продолжительность до 10 мин.
- Приступ купируется самостоятельно в покое либо при применении нитратов короткого действия.
- Сопровождается общими проявлениями – одышкой, тошнотой, головокружением. Часто возникает чувство страха.
Также отмечают снижение работоспособности, быструю утомляемость, общую слабость.
Диагностика
- выяснение жалоб у больного;
- сбор анамнеза жизни и развития заболевания, выявление факторов риска;
- данные объективного осмотра;
- лабораторные и функциональные обследования.
Согласно национальным клиническим рекомендациям, «золотым стандартом» диагностики ИБС является проведение коронароангиографии (КАГ). Суть процедуры состоит в визуализации сосудов сердца после введения контрастного вещества.
При обнаружении больших атеросклеротических бляшек, КАГ может стать и лечебной операцией.
Дополнительные методы (УЗИ сердца, ЭКГ, Холтеровское исследование) дают врачу возможность заподозрить стенокардию напряжения. Они неспецифичны.
Немного о коронароангиографии
Правильное название этой процедуры — чрескожная транслюминальная коронарная ангиопластика с или без установки стента. Относится к рентгеноконтрастным методам исследования.
В ходе процедуры делают прокол бедренной или лучевой артерии. Через него вводят специальный проводник до сердца. Больной при этом не испытывает болевых ощущений.
Затем вводят контрастное вещество и с помощью ангиографа наблюдают на мониторе коронарные артерии. При этом может произойти спазм сосудов, сопровождающийся болями за грудиной. Приступ кратковременный, проходит самостоятельно либо после добавления нитратов.
Если при исследовании выявляют полную закупорку (окклюзию) коронарной артерии, то проводят ее стентирование. Для этих целей по проводнику к нужному месту вводят специальное приспособление, которое увеличивает просвет, восстанавливая его. Такой расширитель называется стентом.
После проведения процедуры больному показан постельный режим. Если КАГ проводилась через прокол на бедренной артерии, то строго запрещается вставать в течение суток. Такая мера является эффективной профилактикой кровотечения.
Лечение
Главными целями терапии являются:
- предупреждение или облегчение болевых ощущений;
- профилактика развития опасных осложнений;
- улучшение прогноза и качества жизни.
- Общие рекомендации:
- отказ от курения;
- снижение массы тела;
- информирование пациента в специальных школах ИБС;
- правильное питание;
- здоровый сон;
- лечениесопутствующей патологии.
- Медикаментозные назначения:
- аспирин – кардиомагнил, кардиАСК;
- бета-адреноблокаторы – конкор, беталок ЗОК, небилет, карведилол, нипертен;
- статины – аторис, торвакард, крестор, вазилип;
- ингибиторы АПФ – энап,диротон, престариум, перинева, лизинотон, амприлан.
Такое назначение препаратов называется терапией ABCD. При диагностировании у человека стенокардии напряжения все перечисленные группы препаратов назначаются одновременно! При непереносимости лекарств врач корректирует назначения в каждом конкретном случае. Принимать препараты нужно пожизненно!
Кардиологи настоятельно рекомендуют иметь в аптечке лекарства, необходимые для экстренного прекращения выраженного болевого синдрома.
Принимаются они сублингвально (под язык). Эффект их развивается практически сразу.
- Хирургическое вмешательство:
- КАГ с установкой стента (расширитель коронарной артерии);
- аортокоронарное шунтирование.
Лечение прогрессирующей стенокардии проходит обязательно в условиях стационара, так как такое состояние расценивается как предынфарктное.
Осложнения
Самыми главными и грозными последствиями являются:
- инфаркт миокарда;
- внезапная смерть.
Профилактика
Предупреждать, выявлять и лечить стенокардию напряжения необходимо при участии кардиолога и терапевта. Соблюдение больным всех рекомендаций является важной частью лечебного процесса. Для этого необходимо объяснять пациентам причины таких многочисленных назначений. Недопустимо заниматься самолечением этой болезни. Это может привести к печальным последствиям.
Источник:
Стабильная стенокардия: симптомы, причины, лечение, код по мкб 10
Ишемическая болезнь сердца (ИБС) – это поражение миокарда (мышечного среднего слоя сердца), вызванное снижением или полным прекращением поступления артериальной крови в сердце.
Она обусловлена поражением коронарных артерий – сужением или полной закупоркой из-за отложений холестерина на внутренних стенках сосудов. Уже много лет ИБС лидирует среди причин смерти в развитых странах.
Особенно часто диагностируемая форма ИБС – стенокардия напряжения (код по МКБ 10 I20.8), главным образом стабильная стенокардия.
Описание и классификация
Для определения тяжести стенокардии напряжения используют классификацию Канадской ассоциации кардиологов. Выделяют 4 функциональных класса (ФК):
- Стенокардию вызывают лишь очень интенсивные и длительные нагрузки.
- Ограничение нагрузки. Стенокардия вызывается быстрой ходьбой, быстрым подъемом по лестнице или в гору; ходьбой при холоде и ветре, после еды; при сильных эмоциях.
- Нагрузка ограничена в большой степени. Стенокардию вызывает прогулочная ходьба на 100-200 м или подъем на 1 лестничный пролет.
- Минимальная физическая нагрузка вызывает болевые ощущения. Приступы случаются даже при полном покое.
Внимание!
Стенокардия – это состояние, при котором у человека возникает приступообразная боль в груди. Ее вызывают физические нагрузки, стресс и даже холод или переедание.
Различают впервые возникшую (длящуюся менее месяца до обнаружения), стабильную и прогрессирующую (с учащением приступов) стенокардию напряжения. В дальнейшем может развиться стенокардия покоя, когда приступы случаются даже в отсутствие каких-либо нагрузок.
Приступ стабильной стенокардии вызывается нагрузкой одного и того же уровня и проходит через 1-5 минут после прекращения нагрузки. Если такие приступы повторяются в течение 3-х месяцев с момента первого проявления, то стенокардия определяется как стабильная.
Симптомы
Главный признак стенокардии – боль в груди. Боль бывает давящей, жгучей, сжимающей. В легких случаях ощущается дискомфорт в груди. Обычно боль локализуется вверху и в середине грудины, реже – в проекции сердца или в области эпигастрия (область, соответствующая проекции желудка).
Боль отдает (иррадиирует) обычно в левые руку, плечо, ключицу, лопатку, в левую часть нижней челюсти. Изредка боль отдает в правую часть тела. Иногда случается иррадиирующая боль без боли в грудной клетке. Нередко отмечаются повышенная потливость, трудности с дыханием, тошнота, рвота.
Обычно приступ случается при физическом напряжении или стрессе. Кроме нагрузки, его могут спровоцировать повышение АД, приступ тахикардии, пребывание на холоде и ветру, слишком обильный прием пищи.
Обычно приступ имеет начало и конец, боль нарастает постепенно, проходит быстро, не оставляя неприятных ощущений. Типичная длительность приступа 1-15 минут.
Как правило, стабильная стенокардия быстро проходит от приема «Нитроглицерина» под язык.
Причины
Когда диаметр магистральной коронарной артерии из-за отложений холестерина (склеротических бляшек) сужается на 70%, проходящая сквозь артерию кровь еще может обеспечивать миокард кислородом, но в состоянии покоя.
Однако повышенные потребности миокарда, вызванные нагрузками, такая артерия обеспечить не способна. С ростом нагрузки увеличивается частота сердечных сокращений (ЧСС), повышается артериальное давление (АД), усиливаются сокращения миокарда.
Поэтому миокарду нужно больше кислорода, доставляемого с артериальной кровью.
Изредка стенокардия проявляется и без видимого сужения в коронарных артериях, но в таких случаях практически всегда наблюдается ангиоспазм (периодический спазм мелких артерий) или нарушение функции эндотелия (клеток внутренней поверхности) коронарных сосудов. Иногда стенокардию вызывают клапанные пороки сердца, воспалительные или аллергические болезни сосудов, механическом сдавливании сосудов из-за развития рубцов, при анемии и так далее.
На заметку!
Вызвать приступ стенокардии способно также влияние пищевода, желчных путей, позвоночника, если имеются заболевания этих органов.
Признаки заболевания
Патология зачастую затрагивает людей пенсионного возраста, преимущественно мужчин. Но в последнее время врачи заметили, что болезнь стала встречаться у более молодых людей. И эта тенденция всё нарастает.
Прогрессирующая стенокардия является осложнением нестабильной стенокардии. Отличительной особенностью болезни является то, что приступы, случавшиеся ранее после повышенной физической активности, теперь начинаются при обычной двигательной активности либо спонтанно, даже в состоянии покоя.
Частота и сила приступов увеличиваются, причём развитие болезни может происходить очень быстро.
Признаки
Симптомы прогрессирующей стенокардии не заметить невозможно. Главным признаком является боль в области сердца. Ощущение болезненности в грудной клетке может быть и при других заболеваниях, поэтому ниже приведена вся симптоматика прогрессирующей стенокардии:
- болевые приступы становятся чаще и длительнее;
- приступы возникают при незначительных физических нагрузках;
- во время приступа появляется ощущение удушья;
- тошнота может перерасти в рвоту;
- область болевых ощущений становится шире;
- чтобы заглушить боль, требуется увеличить количество препарата, прежняя дозировка не помогает;
- приступ может не иметь связи со стрессом, а проявляться без причин даже в состоянии покоя;
- в результатах ЭКГ врач заметит изменения.
Важно!
Прогрессирующая стенокардия может застать врасплох человека даже ночью, когда тело полностью расслаблено. Ночные приступы из-за интенсивности переносятся намного тяжелее, чем те, которые приходятся на момент физической нагрузки.
Болезнь может характеризоваться и иными, недостаточно выраженными, симптомами. Выше приведены самые частые, на которые нужно обратить внимание до осмотра доктора.
Клиника
Все пациенты, страдающие нестабильной стенокардией, описывают типичный болевой синдром. По характеру ощущения жгучие, давящие, сжимающие. Локализуются они в области верхней либо средней трети грудины, верхушки сердца, а иногда в верней части живота.
Характерной чертой является иррадиация боли в левую руку, лопатку, ключицу, нижнюю челюсть. Однако встречаются редкие случаи, когда подобные ощущения проявляются с правой стороны. Важным клинико–диагностическим критерием как ИБС, так и прогрессирующей стенокардии является связь с определенными факторами.
Приступ провоцируют физическая активность, психоэмоциональная нагрузка, холодная погода, обильный прием пищи, резкое повышение артериального давления, переход в горизонтальное положение из вертикального.
Нельзя забывать об эквивалентах болезни, когда ангинозная боль сопровождается одышкой, обморочным состоянием, слабостью в левой руке.
Длятся ощущения на протяжении нескольких минут, и быстро купируются приемом нитроглицерина.Каждая разновидность нестабильной стенокардии имеет свои клинические особенности.
Что такое ишемическая болезнь
ИБС и стенокардия сопровождают друг друга, но симптомы могут различными. Сердце является главным и самым важным органом в кровообращении. Это своего рода мышечный насос, благодаря которому кровь достигает всех органов тела через кровеносные сосуды. Сердце имеет собственный кровоток (коронарный), который обеспечивает постоянный поток кислорода и необходимых веществ, необходимых для его функционирования.
Она развивается, когда кровеносные сосуды, которые подают кровь к сердцу, забиваются или сужаются. Результатом этого является отсутствие достаточного количества кислорода, необходимого для сердца. Поэтому оно начинает работать неправильно. ИБС с сопутствующим ощущением боли, иррадиируещей в нижнюю челюсть, шею и руку указывает на необходимость неотложной помощи.
Наиболее распространенной и основной причиной ишемической болезни сердца является атеросклероз коронарных артерий. Это болезнь, которая развивается очень медленно по мере развития возраста.
Сам атеросклероз — сложный процесс осаждения различных веществ на внутренние стенки кровеносных сосудов. В результате утолщения их стенок и уменьшающегося просвета, кровоток в сердечной мышце значительно сокращается. Движение крови может быть затруднено в результате внезапного спазма или закупорки тромбом.