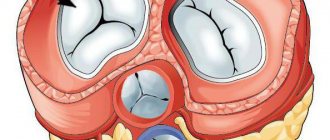
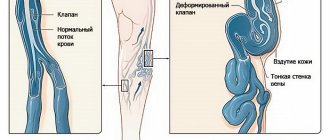
Недостаточность клапана. Причины
Когда в медицинском кругу говорят о недостаточности какого-либо клапана, имеется ввиду «поломка» клапана, из-за которой он плохо закрывается либо плохо открывается (стеноз). В сердце 4 камеры и, соответственно, 4 клапана, которые контролируют ток крови из одной камеры в другую. Когда один клапан выходит из строя, остальные также со временем повреждаются.
Недостаточность клапана легочной артерии возникает, когда его створки закрываются не герметично.
Причины недостаточности:
- Врожденная недостаточность.
- Приобретенная патология.
Приобретенная недостаточность клапана развивается у взрослых людей из-за таких проблем со здоровьем:
- Инфекционный эндокардит – воспаление внутренней оболочки сердца.
- Карциноидный синдром. При синдроме небольшая опухоль в кишечнике выделяет вредные вещества, которые постепенно губят правую сторону сердца и легкие. Но это очень редкое заболевание.
- Ревматизм. При этом воспалительном заболевании часто повреждаются клапаны сердечной мышцы.
- Сифилис.
- Серьезная травма грудной клетки, которая привела к разрыву клапана.
- Употребление наркотических веществ.
- Митральный стеноз.
- Наличие тромбов в легочном стволе.
- Синдром Пиквика, его основной признак – это проблемы с легкими.
- Дилатация правого желудочка из-за регургитации трикуспидального клапана.
Еще одна немаловажная причина – длительно текущее заболевание легких у курильщиков.
Здесь срабатывает обратный процесс – сначала начинается легочная гипертензия, а потом уже, как следствие, нарушается работа клапана легочной артерии.
Такая патология, как недостаточность, может проявляться в легкой степени и в тяжелой, когда нужно уже оперативное вмешательство.
Виды недостаточности
Данную патологию подразделяют на несколько подвидов. Зависит это от происхождения болезни и характера ее течения.
По времени возникновения (или по происхождению) различают:
- врожденную недостаточность;
- приобретенную (как правило, из-за действия инфекций, опухолей, травм).
По характеру течения недостаточность может быть:
- острая (когда порок сердца проявляется практически сразу после рождения, так как поражено несколько клапанов и перегородок);
- хроническая (болезнь проявляет себя лишь через несколько лет).
Существуют иные классификации. Недостаточность бывает органическая (когда она вызвана патологией в строении клапана) или функциональная (когда отток крови назад в сердце вызван расширением ствола артерии или полостей сердца).
Степени регургитации клапана легочной артерии
Термин «регургитация» означает в медицине, что клапан сердца не до конца закрывается, вследствие чего кровь идет в обратном направлении. Например, при повреждении пульмонарного клапана кровь движется из артерии в правый желудочек, из-за чего тот переполняется кровью. Этот дефект на 1-й стадии не сильно ухудшает работу сердца. При этом не нарушается гемодинамика, толщина сердечной мышцы правого желудочка остается в пределах нормы.
Но когда выявляется регургитация на клапане легочной артерии 2 степени, у человека уже появляются некоторые жалобы на здоровье. Его правый желудочек уже начинает ощущать повышенную нагрузку.
При пульмонарной регургитации 2-й степени сердце со временем все больше повреждается, так, в работе системы нет уже былой синхронности, весь «механизм» постепенно разлаживается.
Способы диагностики
Диагноз может быть поставлен с учетом анамнеза, жалоб, осмотра и исследования пациента. В случае отсутствия клинических проявлений недостаточного кровоснабжения жалобы пациентами не предъявляются. Поэтому многие люди часто даже не знают, что у них присутствует пульмональная регургитация.
При нарушении кровообращения жалобы могут быть на учащенное сердцебиение, одышку, резкое беспричинное изменение сердечного ритма, боль в левой стороне груди, отечность конечностей, особенно по вечерам, боли в области брюшины по причине роста размера печени.
Анамнез дает возможность выявить хронические болезни, ранее пережитые операции, которые могли стать причиной эндокардита, травмы предсердий, узнать, не делал ли пациент наркотических уколов.
С использованием инструментальных диагностических методов можно получить точную информацию о регургитации. Применяется эхокардиографическое и электрокардиографическое исследование, а также метод допплерографии. Кардиограмма показывает наличие признаков перегруженности или увеличения размеров правых отделов сердца, нарушения ритма, функциональность клапана ЛА.
С помощью УЗИ сердца дается оценка размерам органа, изменениям его структуры и величины, работе левого и правого предсердий и фракции выброса. Допплерография помогает установить, есть ли вообще легочная регургитация, и какова ее степень.
Лабораторные анализы показывают патологии, сопровождающиеся регургитацией легочной артерии и пульмонарного клапана: нарушения обмена липидов, положительные анализы на ревматизм, наличие реакции Вассермана.
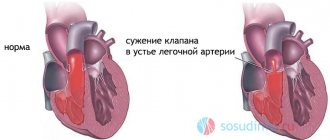
Стеноз клапана
При такой аномалии клапана, как стеноз, клапан по каким-то причинам недостаточно открывается, чтобы пропустить порцию крови в другую сердечную камеру.
Симптомы стеноза несколько отличаются от симптоматики недостаточности. Из-за затрудненного тока крови человек чувствует головокружение, утомляемость, часто падает в обморок из-за плохой циркуляции в сосудах головного мозга. Но при стенозе клапана легочной артерии 1 степени человек еще не чувствует таких серьезных симптомов, он лишь чаще чувствует утомляемость.
Клапан работает все хуже, если стеноз не лечить и не следовать советам кардиолога. Сначала наступает стадия компенсации, когда сердце работает в удвоенном ритме, чтобы обеспечить кровоток. А затем ситуация еще ухудшается. Наступает стадия декомпенсации, правый желудочек расширяется, так как в нем оказывается слишком большой объем крови. И его мышечные стенки не способны протолкнуть эту массу крови через суженные стенки клапана.
Выраженный стеноз клапана легочной артерии лечится, главным образом, с помощью ксеноперикардиального протезирования. То есть исключительно оперативно. Операция показана тем людям, у которых сильная правожелудочковая недостаточность и есть риск летального исхода.
Выбор способа лечения
Лечение зависит от того, по какой причине появилась регургитация на легочной артерии и пульмонарном клапане. Если у человека нет нарушений гемодинамики и изменений в сердечной системе, то он не нуждается в специальном лечении. Такому пациенту достаточно наблюдаться у кардиолога
Важно! Если нарушается сердечная функция на фоне регургитации, то появляется необходимость в обеспечении хирургического и консервативного лечения. Выбор терапевтической тактики зависит от состояния больного, наличия противопоказаний и показаний для тех или иных способов.
Изолированный стеноз в легочном стволе в неонатальном периоде
Изолированный стеноз, то есть стеноз, не связанный с другими заболеваниями сердца, формируется еще во внутриутробном (неонатальном) периоде развития плода в таких случаях:
- мать болела краснухой в период вынашивания;
- имеет диабет 1-й или 2-й степени;
- женщина употребляла алкоголь;
- геномная поломка;
- также приводят к пороку такие вещества в организме матери, как изотретиноин, применяющийся для лечения себореи; или гидантоин – вещество использующееся в препаратах против конвульсий.
Клинические проявления стеноза клапана легочной артерии у новорожденных протекает по-разному. В легких случаях порок не дает о себе знать, протекает бессимптомно. А в тяжелых случаях с первых дней жизни наблюдается сильная недостаточность кровоснабжения в тканях и цианоз.
Результаты баллонной вальвулопластики у пациентов с дисплазией клапанного колыда легочной артерии
Одной из серьезных проблем при выполнении баллонной вальвулопластики является наличие дисплазии клапана легочной артерии. Основными критериями дисплазии клапана легочной артерии, разработанными Е. Koretzky с соавт. и R. Jeffery с соавт., являются: а) ангиографически неровные, узловатые контуры утолщенных и уплощенных створок клапана; б) гипоплазированное кольцо легочной артерии; в) отсутствие постстенотического расширения ствола легочной артерии.
По мнению многих авторов, дисплазия клапана легочной артерии значительно ухудшает результаты баллонной вальвулопластики. Так, по данным A. Rocchini и М. Beekman из 7 случаев с дисплазией клапана легочной артерии баллонная вальвулопластика была успешной только у 3 пациентов. Однако по данным P. Rao с соавт. баллонная вальвулопластика была успешной у 77% (у 10 из 13) пациентов с гипоплазией клапана легочной артерии. Так, градиент систолического давления между правым желудочком и легочной артерией после баллонной вальвулопластики снизился с 77,2 до 26,8 мм рт.ст., а в отдаленные сроки (в среднем через 10 мес) он составил 34,9 мм рт.ст.
При 10 успешных баллонных вальвулопластиках диаметр используемого баллонного катетера по отношению к диаметру клапанного кольца составил 1,37±0,22 и был значительно больше, чем у 3 пациентов (1,04±0,17), у которых не достигнуто желаемого результата. Исходя из этих данных авторы считают, что у пациентов с дисплазией клапана легочной артерии необходимо использовать баллонные катетеры большего диаметра, чем у пациентов без дисплазии клапана легочной артерии, то есть отношение диаметра баллона к диаметру клапанного кольца легочной артерии должно быть 1,4-1,5.
По мнению ряда авторов, результаты баллонной вальвулопластики зависят от степени дисплазии и от сочетания дисплазии клапана легочной артерии со сращением створок по комиссурам. В этом случае разрыв по комиссурам становится ведущим звеном в механизме баллонной вальвулопластики при данной патологии. N. Muzewe с соавт. считают, что при наличии ЭхоКГ и ангиокардиографических признаков сращения створок по комиссурам имеет смысл выполнить баллонную вальвулопластику.
По нашим данным, дисплазия клапана легочной артерии установлена у 6 (1,13%) из 533 пациентов. Возраст больных колебался от 22 дней до 14 лет. Градиент систолического давления между правым желудочком и легочной артерией в среднем в этой группе составил до баллонной вальвулопластики 124,2±10,2 мм рт.ст., после – 38,2±9,3 мм рт.ст., а в отдаленные сроки (в среднем через 11,2 мес) – 44,2± 10,1 мм рт.ст.
Вместе с тем у 3 пациентов, у которых был использован баллонный катетер, диаметр которого превышал диаметр клапанного кольца более чем на 30%, отмечались значительное снижение градиента систолического давления между правым желудочком и легочной артерией (29,2±5,6 мм рт.ст.) и более стойкие результаты в отдаленные сроки (31,2±6,3 мм рт.ст.), по сравнению с 3 другими пациентами, у которых были использованы баллонные катетеры, диаметр которых по отношению к диаметру клапанного кольца был менее 1,1 (49,3±10,2 и 56,4± 12,1 мм рт.ст. соответственно).
Таким образом, на основании вышеизложенного можно заключить, что при дисплазии клапана легочной артерии баллонная вальвулопластика эффективна при наличии признаков сращения по комиссурам и при использовании баллонного катетера, превышающего диаметр клапанного кольца легочной артерии на 30-50%.
Диагностика
Как врач ставит диагноз, какие анализы и процедуры будет требовать? Кардиолог, на самом деле, пользуется стандартной программой исследования сердца и его пороков. Он не может поставить диагноз на основе одних жалоб пациента. Ему необходимо объективировать, затем конкретизировать проблему, узнать, на какой стадии находится заболевание.
Исследования проводятся следующие:
- рентгенография органов грудной клетки;
- ЭКГ и эхоЭКГ;
- катетеризация полостей;
- лабораторные анализы;
- ангиопульмонография с использованием контрастного вещества.
Кроме того, врач смотрит на иные признаки, такие как набухание шейных вен. При аускультации иногда слышны шумы; врач может определить длительность этих шумов и может сделать предположение об их природе. Однако его предположение еще необходимо подтвердить с помощью перечисленных процедур. Если клапан легочной артерии нормально функционирует и посторонних шумов не слышно, никаких процедур не требуется.
Беременным специально проводят УЗИ, чтобы узнать, есть ли риск патологий сердца у плода.
Методы диагностики
Важным этапом в лечении данного заболевания является его диагностика. Так, нужно не просто установить наличие недостаточности, но и выяснить, какой она имеет вид и тяжесть. Диагностика проводится в несколько этапов:
- сбор анамнеза заболевания, фиксация всех жалоб, относящихся к этой проблеме (отек, одышка, сердцебиение и т. д.);
- сбор анамнеза жизни, чтобы установить причину заболевания;
- осмотр больного (врач обращает внимание на внешние признаки заболевания — цианоз, акроцианоз, увеличение живота, выделение вен шеи, расширение сердца вправо, отек ног, шум во время диастолы);
- анализ мочи и крови для подтверждения воспаления;
- биохимический анализ крови на предмет холестерина, креатинина и других показателей;
- иммунологический анализ для выявления антител к возможным возбудителям инфекции, повлекшей патологию сердца;
- ЭКГ;
- фонокардиография (анализ шумов сердца);
- эхокардиография (УЗИ сердца) — избирательный метод диагностики, позволяющий точно установить наличие порока. Возможно также исследование с допплер-датчиком;
- другие методы (рентгенография грудной клетки, спиральная КТ, катетеризация полостей сердца и т. д.).
ЭКГ при недостаточности аортального клапана
Комплекс методов диагностики важен, чтобы не просто установить наличие заболевания, но собрать побольше о нем информации. Ведь лечение может проходить хирургическим путем, а при подготовке операции важно учесть все факторы, которые могут повлиять на ее успешность.
Как проходит операция по протезированию?
Операция назначается тем лицам, у которых диагностирован субкомпенсированный либо декомпенсированный порок клапана легочной артерии. Судя по ситуации, врач решает: нужно ли сохранить клапан или поставить новый. Искусственные клапаны существуют и механические, и биологические. Однако срок службы биологического всего 15 лет, затем требуется повторно делать операцию. Поэтому молодым людям сразу ставят механический.
Тем людям, которые перенесли инсульт или инфаркт миокарда, операционное вмешательство противопоказано. Также запрещено проводить такую серьезную операцию диабетикам.
Перед операцией за 12 часов пациенту запрещают употреблять пищу и отменяют прием всех препаратов. Накануне человеку предлагают выпить успокоительное, чтобы он не настраивал себя на плохие мысли и не боялся. Ведь операция проводится на открытом сердце, а в это время его функцию выполняет аппарат искусственного кровообращения. Но риск, благодаря отточенному мастерству и совместной работе специалистов, минимален.
После операции пациент обязательно должен пройти курс реабилитации. В программе курса обычно есть лечебная физкультура и специальные дыхательные упражнения.
Выбор способа лечения
Лечение зависит от того, по какой причине появилась регургитация на легочной артерии и пульмонарном клапане. Если у человека нет нарушений гемодинамики и изменений в сердечной системе, то он не нуждается в специальном лечении. Такому пациенту достаточно наблюдаться у кардиолога
Лечение
Важно! Если нарушается сердечная функция на фоне регургитации, то появляется необходимость в обеспечении хирургического и консервативного лечения. Выбор терапевтической тактики зависит от состояния больного, наличия противопоказаний и показаний для тех или иных способов.
{SOURCE}
Профилактика развития пороков
Самая лучшая профилактика нарушений работы клапанов во все времена – это ведение здорового образа жизни. Никакие витаминные добавки или «золотые формулы» молодости не помогут сохранить здоровье, если человек смолоду курит и не соблюдает режим сна и бодрствования.
Сердце человека – очень ранимый орган. Курение и алкоголь приносят непоправимый вред ему. И еще один фактор здоровья сердца – человек предназначен для движения. В любом возрасте он должен заниматься спортом, но умеренным. Тяжелые нагрузки ради результата также вредны.
Женщинам в период беременности следует избегать различных мутагенных факторов и не принимать медицинских препаратов без консультации со своим врачом. Многие препараты во внутриутробном периоде могут привести к порокам клапана легочной артерии.
норма давления, функции и заболевания
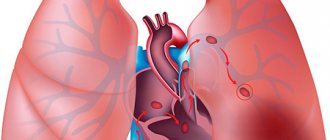
Легочная артерия – уникальный сосуд, относящийся к малому кругу кровообращения. Это единственная артерия в организме, переносящая венозную кровь. На этот крупный парный сосуд возложены серьезные функции, от выполнения которых зависит не только здоровье, но и жизнь человека.
Строение легочной артерии
Место расположения легочной артерии – центральная часть грудной клетки. Этот кровеносный сосуд состоит из двух больших ветвей и нескольких мелких, разветвляющихся в капиллярную сеть. В среднем диаметр крупных ветвей – 25 мм.
ЛА соединена с правым желудочком. Ответвляясь от него, артерия находится рядом с другими крупными сосудами. Разделяясь, ветви легочной артерии входят в легкие, одна – в правое, другая – в левое. В основании ЛА расположен клапан, обеспечивающий своевременную подачу крови от правого желудочка.
Месторасположение ветвей ЛА:
- Левое ответвление является продолжением легочного ствола. Находится оно впереди аорты и нисходящей части левого бронха.
- Правое ответвление длиннее левого. С одной стороны сосуда находится верхняя полая вена и восходящая аорта. С другой – главный правый бронх.
Вывод
Чаще встречаются пороки митрального и аортального клапанов, чем клапана легочного ствола. Недостаточность клапанов левой части сердца обычно следует уже после того, как левая сторона не справляется на стадии декомпенсации; и тогда «ломается» уже и правая часть сердца.
Также распространенной причиной пороков клапана легочной артерии считается инфекционный эндокардит. Людям старшего возраста рекомендуется заниматься профилактикой эндокардита и чаще обращаться к кардиологу для профилактического осмотра.
Однако если он все-таки диагностирован после детального исследования, то пациенту требуется полностью пересмотреть свою жизнь.
Подходы к лечению
В зависимости от того, какая стадия заболевания (1, 2, 3 и т. д.), а также каковы причины его возникновения, лечение может быть либо медикаментозным, либо хирургическим. В первую очередь, устраняют причины возникновения недостаточности (избавляются от инфекции, устраняют накопленную жидкость в легких и т. д.). Затем, если это необходимо, назначают лекарства:
- ингибиторы ангиотензин-превращающего фермента (они приводят давление в норму, устраняют аритмию, нормализуют работу сердца, расширяют сосуды);
- антагонисты рецепторов ангиотензина 2 (применяются, если первые не действуют либо противопоказаны);
- нитраты (например, нитроглицерин, который расширяет артерии и вены, снижая тем самым в них давление);
- диуретики (устраняют накопленную жидкость в организме, снимают отечность).
Если нужно устранить особые симптомы недостаточности (к примеру, аритмию, желудочковуюнедостаточность), назначают также препараты для их лечения.
В случае необходимости хирургического вмешательства (как правило, оно требуется, если есть выраженные проблемы с клапаном, которые влекут за собой серьезные гемодинамические нарушения) проводят одну из указанных операций:
- пластика (уменьшение толщины ствола легочной артерии);
- протезирование клапана (используют природные или искусственные заменители);
- трансплантация сердца и легких (если сердце уже имеет серьезные нарушения, а легкие — стойкую высокую легочную гипертензию).
Также хирургическая операция нужна, если кроме порока клапана легочной артерии имеются другие проблемы (например, дефект межпредсердной или межжелудочковой перегородки). Тогда устраняют все проблемы сразу.
После проведения операции лечение не заканчивается. Необходимо наблюдать за больным. Если установлен механический протез, постоянно принимают непрямые антикоагулянты, если же биологический — в течение 1-3 месяцев. И только после пластической операции медикаментозная терапия не требуется.
Пульмональный клапан — Википедия
Материал из Википедии — свободной энциклопедии
Пульмональный клапан
Пульмональный клапан
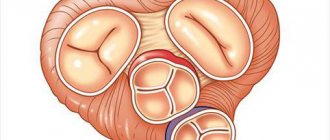
(лат. valva trunci pulmonalis) — один из клапанов сердца человека, или других теплокровных животных, располагающийся на границе правого желудочка и лёгочного ствола (который на уровне 4-го грудного позвонка делится на левую и правую лёгочные артерии), препятствуя обратному току крови из лёгочного ствола в правый желудочек в диастолу. У человека клапан имеет три створки, открывающихся в сторону лёгочного ствола. Полулунные створки, смыкаясь, перекрывают отверстие, соединяющее лёгочный ствол и правый желудочек. Створки крепятся к фиброзному кольцу, которое образует отверстие между лёгочным стволом и правым желудочком.
В литературе также именуется лёгочным клапаном
или
клапаном лёгочного ствола
.
Пульмональный клапан отделён от фиброзного каркаса сердца мышечной перегородкой выходного отдела правого желудочка. Его полулунное основание опирается на миокард выходного отдела правого желудочка.
Клапан состоит из трёх синусов, трёх полулунных створок, отходящих основаниями от фиброзного кольца основания клапана.
Створки[править | править код]
Полулунные створки
(передняя, левая и правая) берут начало от медиального края фиброзного кольца клапана. Их проксимальные края продолжаются в латеральном направлении в виде синусов, а свободные края выступают внутрь лёгочного ствола.[1]
Утолщённая фиброзная часть центральной зоны смыкания каждой створки носит название узелков Морганьи
.
Левая створка непосредственно граничит с мышечной тканью выходного отдела правого желудочка, его перегородкой и с верхней частью наджелудочкового гребня. Правая створка также предлежит миокарду выходного отдела правого желудочка.
Створки имеют трёхслойную структуру и состоят из желудочкового, срединного и синусового слоёв. Их толщина максимальна у фиброзного кольца и минимальна в куполе. Кровоснабжение створок обеспечивают большое количество находящихся в их основании артериол, вен и капилляров.
Синусы[править | править код]
Синусы
пульмонального клапана называются соответственно названиям створок, анатомическим продолжением которых являются: передний, левый и правый.
Стенка синусов в районе синотобулярного соединения имеет структуру, аналогичную стенке лёгочного ствола, с хорошо выделенным средним слоем, состоящим из гладких миоцитов, окружённых эластиновыми и коллагеновыми волокнами. По направлению к фиброзному кольцу стенка истончается, количество эластиновых волокон и миоцитов уменьшается, коллагеновых возрастает, и стенка синусов приобретает вид фиброзного тяжа.
Синотобулярное соединение[править | править код]
Синотобулярное соединение
(арочное кольцо или арочный гребень) — соединение между синусами и лёгочным стволом.
Фиброзное кольцо[править | править код]
Фиброзное кольцо основания клапана
имеет в поперечном сечении треугольную форму и состоит, в основном, из коллагеновых структур и эластической мембраны (по его желудочковой поверхности). Оно начинается раздвоением фиброзного тяжа синуса, одна часть которого создаёт синусовую стенку кольца (далее переходящую на створку), а другая часть — образует основание треугольника фиброзного кольца и оплетает кардиомиоциты. Ткани, составляющие срединную часть фиброзного кольца, переходят в створку и образуют её срединный слой.
Комиссура[править | править код]
Комиссура
— линия соприкосновения смежных створок.
Комиссуральные стержни
— места крепления комиссур на внутренней поверхности клапана, состоят из трёх участков: арочный участок, являющийся продолжением арочных гребней и имеющий их строение, и фиброзный участок, состоящий из неизвитых коллагеновых пучков, оплетённых сильно извитыми тонкими коллагеновыми же волокнами, по структуре сходный с фиброзным кольцом, и участок перехода от первого ко второму.
- ↑ Хирургическая анатомия клапанного аппарата аорты и лёгочной артериив свете лечения пороков сердца / Гончаров О. Г. // Вестн. хир. им. И. И. Грекова. — 1956. — № 7. — С. 74—79.
- Привес М. Г., Лысенков Н. К.
Анатомия человека. — 11-е переработанное и дополненное. — Гиппократ. — 389 с. — 5000 экз. — ISBN 5-8232-0192-3.
Легочная регургитация: патофизиология, причины, симптомы, лечение
Легочная регургитация или некомпетентность легочного клапана происходит в результате одного из трех основных патологических процессов: дилатация кольца легочного клапана, приобретенное изменение морфологии створки легочного клапана, или врожденное отсутствие или порок развития клапана. ЛР приводит к перегрузке объема правого желудочка, что впоследствии приводит к увеличению правого желудочка и егомдисфункции. Со временем пиар приведет к трикуспидальной регургитации.
Значительная легочная или легочная регургитация происходит по-разному как осложнение различных состояний.
Наиболее частыми причинами протекающего легочного клапана является легочная гипертензия или врожденный порок сердца (чаще всего тетралогия Фалло).
Менее распространенные причины ЛР включают в себя следующее:
- Инфекционный эндокардит
- Карциноидный синдром
- Осложнения после хирургического восстановления тетралогии Фалло
- Ревматическая лихорадка
Первичная легочная гипертензия встречается примерно в 1 на 500 000 случаев. Этот диагноз может быть поставлен только после исключения всех других причин. Первичные причины включают ятрогенный, инфекционный эндокардит, системный (карциноидная болезнь), иммуноопосредованный (ревматический порок сердца) и врожденный порок сердца.
Вторичная легочная гипертензия (множественные причины) является наиболее частой причиной легочной регургитации у взрослых. Вторичная или функциональная ЛР встречается у пациентов с нромальным клапаном легочной артерии, которые имеют тяжелую легочную артериальную гипертензию и / или дилатацию легочной артерии.
Тетралогия Фалло, в особенности при врожденном отсутствии легочного клапана или послеоперационном периоде после хирургического восстановления этого состояния (например, легочная вальвотомия), обычно вызывает значительной ЛР.
В редких случаях инфекционный эндокардит приводит к значительной легочной регургитации. Это может произойти у потребителя наркотиков внутривенно / инъекционно или у человека с дефектом межпредсердной перегородки и большим внутрисердечным шунтом слева направо.
При ревматической болезни сердца, приводящей к значительной ЛР, поражается легочный клапан после поражения митрального, аортального и трикуспидального клапанов.
Лекарственные препараты
Лекарства, которые действуют через серотонинергические пути, могут привести к значительному PR (например, метизергид, перголид, фенфлурамин).
Расстройства, которые расширяют кольцо клапана легочной артерии для создания клапанной некомпетентности, являются наиболее частой причиной PR и включают первичную или вторичную легочную гипертензию, дилатацию легочного ствола при синдроме Марфана или артериале Такаясу и идиопатические причины.
Приобретенные условия, которые изменяют морфологию легочного клапана, включают следующее:
- Ревматическая болезнь сердца: в большинстве случаев другие клапаны (то есть митральный, аортальный, трикуспидальный) также существенно поражены.
- Травма от катетера Лебедя-Ганца: эта причина необычна, но она может возникнуть, если кончик катетера вытащить через легочный клапан с надутым баллоном.
- Осложнения, связанные с расширением терапевтического баллонного катетера стенотического легочного клапана (например, легочная баллонная вальвулопластика): такие осложнения не являются редкостью; тем не менее, в большинстве случаев степень регургитации является клинически незначимой, что делает расширение баллонного катетера легочным клапаном безопасным и эффективным методом лечения стеноза легких от средней до тяжелой степени у взрослых и детей.
- Осложнения хирургического восстановления легочного стеноза или врожденного порока сердца, такого как тетралогия Фалло
- Карциноидная болезнь сердца: у 60% пациентов, у которых карциноидная болезнь сердца метастазировала в печень, сердце поражается, чаще всего проявляясь в виде клапанной болезни. В серии из 74 пациентов легочный клапан был вовлечен в 88%. Из них, 49% имели значительный стеноз легочной артерии, а у 81% был значительная ЛР.
К ним относятся полное отсутствие легочного клапана и клапанные аномалии (например, фенестрации).
Симптомы
Легочная или легочная регургитация редко клинически значимы. Обычно нет никаких ранних симптомов, которые были бы замечены пациентом. В конце концов, нижняя правая камера сердца может стать увеличенной и дисфункциональной из-за проблемы с клапаном или легочной гипертонии. Редко это может прогрессировать до сердечной недостаточности.
Симптомы правосторонней сердечной недостаточности могут возникать, когда тяжесть и продолжительность регургитации приводят к увеличению и декомпенсации правого желудочка. Одышка при физической нагрузке является наиболее распространенной жалобой.
Легкая утомляемость, головокружение, периферические отеки, боль в груди, учащенное сердцебиение и откровенный обморок могут возникать у пациентов с любой причиной правосторонней сердечной недостаточности и мало что делают для выяснения их этиологии.
Больные, которые испытывают эти симптомы, могут приписывать им плохую физическую форму или беспокойство, откладывая оценку, пока их состояние не ухудшится. При более поздних проявлениях правосторонней сердечной недостаточности может наблюдаться вздутие живота, вторичное по отношению к асциту, боль в правом верхнем квадранте, вторичное по отношению к растяжению печени, и раннее сытость.
Могут возникнуть другие симптомы, характерные для основного заболевания, вызывающего ЛР.
Такие болезненные процессы включают заболевание соединительной ткани, инфекционный эндокардит, карциноидную болезнь сердца, ревматическую болезнь сердца и первичную или вторичную легочную гипертензию.
Например, кровохарканье, как правило, не связано с ЛР само по себе, но при тяжелой легочной гипертензии, вызывающей ЛР, оно может возникать в результате разрыва легочной артериолы и кровоизлияния и / или воспаления паренхимы.
Физикальное обследование
Кардиологическое исследование легочной или легочной регургитации зависит от тяжести и причины болезни.
Яремное венозное давление обычно повышено. Часто наблюдается усиление А-волны, но это может быть менее очевидно, когда также присутствует значительная трикуспидальная регургитация с доминирующей В-волной.
При наличии увеличения правого желудочка на левой нижней границе грудины обычно присутствует ощутимый импульс (подъем или подъем). Пальпируемая пульсация легочной артерии на левой верхней части грудины может присутствовать при значительном расширении легочной артерии.
При значительной легочной гипертонии закрывается легочный клапан.
Признаки легочной регургитации, которые могут быть обнаружены при клиническом обследовании, включают уникальный шум. В правом желудочке шумы начинаются с ранней диастолы, и они наиболее заметны в левой, второй и третьей промежутках. Интенсивность шума увеличивается во время вдохновения.
Легочный компонент второго тона сердца (P2) не слышен при отсутствии легочного клапана, врожденного или вторичного по отношению к хирургической резекции.
У ПЖ, связанного с легочной гипертензией, есть более высокий и дующий шум декресендо с усиленным P2 компонентом второго тона сердца; с увеличением конечного диастолического объема правого желудочка время выброса увеличивается, P2 задерживается и S2 увеличивается .
Регургитантный поток низкого давления через клапан легочной артерии, возникающий при нормальном давлении в легочной артерии, слышен как краткий, ранний диастолический шум на верхней левой границе грудины.
Это становится громче приседанием или вдохом и мягче маневрами Вальсальвы или выдохом.
S3 или S4 могут отмечаться на левой средней и нижней границах грудины из-за наличия гипертрофии или недостаточности ПЖ и усиливаются при вдохе.
При более значительной ЛР может быть слышен систолический шум при выбросе, слышимый в левой верхней части грудины из-за увеличенного ударного объема ПЖ. Усиленный импульс правого желудочка может присутствовать.
Шум Грэма Стила от легочной гипертонии – это высокочастотный, ранний диастолический шум декресендо, отмеченный в левой верхней левой части средней части груди, и является результатом высокоскоростного отрыживающего потока через некомпетентный легочный клапан.
Шумы отрыгивающего потока могут присутствовать в течение всей диастолы, потому что в течение этого периода времени существует градиент давления от легочной артерии к ПЖ.
Как правило, шум возникает при тяжелой легочной гипертонии, когда систолическое давление в легочной артерии составляет более 60 мм рт. Качество этого высокого раннего decrescendo диастолического шума идентично тому из аортальной недостаточности.
Однако периферические проявления аортальной недостаточности отсутствуют. Часто встречаются связанные с этим результаты трикуспидальной регургитации.
Лечение
Легочная или легочная регургитация редко бывает достаточно тяжелой, чтобы требовать специального лечения, потому что правый желудочек обычно легко приспосабливается к объемной перегрузке низкого давления. Объемная перегрузка высоким давлением приводит к правостороннему сердечному напряжению и, в конечном итоге, к сердечной недостаточности.
Лечение ЛР обычно сосредоточено на основной причине, которая создала проблемы с клапаном (к примеру, легочная гипертензия). Лежащая в основе этиология, вызывающая тяжелую ЛР, врожденный или приобретенный, должна лечиться, чтобы предотвратить или обратить вспять правостороннее сердечное напряжение и недостаточность, которые могут еще больше осложнить клиническую картину
Если легочная гипертензия идентифицирована с ЛР, определение этиологии имеет важное значение для скорейшего введения соответствующей терапии.
Например, первичная легочная гипертензия, вторичная легочная гипертензия вследствие тромбоэмболии, тяжелого митрального стеноза и легочного карциноматоза могут проявляться как тяжелая легочная гипертензия с ЛР.
Обсуждение терапевтических вмешательств при легочной гипертонии по этиологии выходит за рамки данной статьи.
Необходимость хирургической замены легочного клапана встречается очень редко.
Требования к переводу такие же, как при сердечной недостаточности.
Рассмотрим консультации с кардиологами для пациентов с правосторонней сердечной недостаточностью при наличии тяжелой легочной регургитации.
Ни один из аспектов медицинского лечения сердечной недостаточности не является уникальным для легочной или легочной регургитации, и обсуждение управления правосторонней сердечной недостаточностью выходит за рамки данной статьи.
В целом, могут быть полезны подходы, аналогичные тем, которые используются при лечении пациентов с застойной сердечной недостаточностью слева.
В некоторых обстоятельствах, таких как у пациентов с легочной гипертензией, вазодилататорная терапия должна быть очень тщательно рассмотрена и проверена.
Аспекты стационарной помощи в первую очередь регулируются лечением, указанным для конкретного расстройства, вызывающего ЛР. Как упоминалось ранее, если присутствует сердечная недостаточность, вызванная или усугубленная ЛР, применяется обычное лечение сердечной недостаточности.
Как отмечалось ранее, рекомендации по профилактике инфекционного эндокардита не подтверждают необходимость антибиотикопрофилактики при легочной регургитации для других структурно нормальных клапанов легких, особенно если диастолический шум не слышен.
Тем не менее, ЛР при врожденных пороках сердца, приобретенная клапанная дисфункция, как при ревматическом пороке сердца, сложное цианотическое заболевание сердца, протезированные клапаны и предшествующий бактериальный эндокардит, включают состояния от среднего до высокого риска, которые требуют антибиотикопрофилактики.
Хирургическая терапия
Когда правосторонняя сердечная недостаточность из-за легочной или легочной регургитации от аномального легочного клапана не может быть улучшена медицинским лечением, соответствующие варианты включают хирургическую реконструкцию или замену легочного клапана, предпочтительно с биопротезным клапаном.
Биопротезные клапаны со сроком службы до 15 лет после имплантации обычно предпочтительнее механических протезов клапанов.
Непрерывные технологические достижения включают в себя исследование новых клапанов для использования в более крупных, непроводящих трактах оттока (по сравнению с трубопроводами фиксированного размера) и добавление гибридного хирургического и транскатетерного подхода к имплантации легочного клапана.
Источник: https://cardio-bolezni.ru/legochnaya-regurgitatsiya-patofiziologiya-prichiny-simptomy-lechenie/