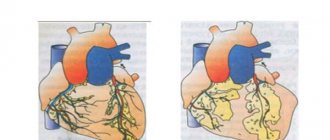
Сердечная недостаточность – это состояние, при котором сердечная мышца работает недостаточно хорошо, из-за чего кровь задерживается в большом или малом кругах кровообращения, а внутренним органам не хватает кислорода.
Сердечная недостаточность не является самостоятельной патологией. Она развивается из-за других заболеваний, влияющих на работу сердца.
Чтобы разобраться, как лечится сердечная недостаточность, следует упомянуть, что она делится на два вида:
- Острая сердечная недостаточность (ОСН) – это состояние, при котором резко снижается способность сердечной мышцы к сокращению, что приводит к серьезным нарушениям кровоснабжения и перегрузке самого сердца. Она может возникать как внезапно, без каких-либо предшествующих симптомов, так и развиться на фоне хронической сердечной недостаточности. Лечение должно быть начато незамедлительно, иначе такое состояние может закончиться смертью больного.
- Хроническая сердечная недостаточность (ХСН) развивается постепенно на фоне практически любого заболевания сердечно-сосудистой системы. Сердечная мышца не справляется с нагрузкой и постепенно ослабевает, появляются симптомы застоя крови и кислородного голодания внутренних органов. Лечение в данном случае должно быть направлено не только на устранение этих симптомов, но и на лечение заболевания, которое к ней привело.
Лечение ОСН
При острой форме лечение сердечной недостаточности в домашних условиях недопустимо. Необходимо экстренное оказание медицинской помощи. Терапия должна быть направлена на улучшение работы миокарда, увеличение его сократительной способности, чтобы как можно быстрее улучшить кровообращение и устранить опасные для жизни симптомы: сильное повышение артериального давления, отек легких и даже кардиогенный шок.
Пациенты с ОСН госпитализируются в специализированное отделение, где им обеспечивается мониторирование артериального давления, частоты сердечных сокращений и дыхания, температуры тела, проводится электрокардиограмма. За редким исключением все лекарственные препараты вводятся внутривенно, поскольку они должны начать действовать как можно скорее.
Тактика лечения ОСН:
- Важной задачей является обеспечение внутренних органов кислородом, чтобы предотвратить развитие осложнений, поэтому пациенту назначается оксигенотерапия. В дыхательной смеси, которую подают пациентам, содержание кислорода несколько увеличено по сравнению с тем, сколько его содержится в обычном воздухе. Это необходимо для лучшего насыщения им крови.
- Если не наблюдается сильное снижение артериального давления, назначаются препараты, расширяющие кровеносные сосуды (вазодилататоры).
- Если ОСН сопровождается снижением сердечного выброса, необходимо внутривенно вводить жидкость для того, чтобы обеспечить наполнение сосудов и поддержать артериальное давление на должном уровне.
- Выводится лишняя жидкость из организма при помощи назначения мочегонных средств.
- Необходимо устранить причину, которая привела к возникновению данного состояния.
- Снимается болевой синдром. При сильных болях оправдано назначение наркотических анальгетиков.
- При необходимости может проводиться катетеризация сердца.
- Назначаются лекарственные средства для предотвращения повторных приступов.
Сердечные гликозиды
Группа представлена средствами растительного или синтетического происхождения. Препараты на основе растительных веществ получены из наперстянки, горицвета, ландыша весеннего, олеандра, строфанта и др.
Продолжительность лечебного действия, эффект накопления в организме и нейротоксичность препаратов полностью зависят от их способности образовывать комплексы с белками плазмы крови. Чем прочнее подобная связь, тем выше эффективность гликозида. Кардиотонические средства этой группы оказывают действие, основанное на следующих механизмах:
- происходит укорочение систолы с ее одновременным усилением;
- период отдыха сердечной мышцы удлиняется;
- снижается частота сердечных сокращений;
- усиливается способность мышцы миокарда к возбуждению;
- при передозировке препаратами развивается желудочковая аритмия.
Препараты для лечения ОСН
Морфин – его назначают обычно на ранних стадиях тяжелой ОСН. Он хорошо снимает болевой синдром, оказывает успокаивающее действие, а также снижает частоту сердечных сокращений и расширяет сосуды.
Слишком большие дозы морфина не используются, поскольку он способен вызвать сильное снижение артериального давления, рвоту, а также угнетать дыхание. Наиболее часто осложнения от его применения развиваются у пожилых людей.
- Вазодилататоры (Нитроглицерин, Нитропруссид, Низеритид) – эти средства для лечения острой сердечной недостаточности применяются для того, чтобы уменьшить застой крови, при этом не повышая потребность миокарда в кислороде. Их применяют под язык или внутривенно, контролируя при этом артериальное давление.
- Ингибиторы АПФ – препараты этой группы обычно не назначают на ранних этапах лечения, поскольку их действие на этой стадии не превышает возможных рисков. Более эффективны они после стабилизации состояния пациента для дальнейшего его лечения.
- Инотропные препараты (Норадреналин, Допамин, Добутамин) – используются для того, чтобы улучшить сократимость миокарда. Однако их назначение приводит к тому, что сердцу требуется больше кислорода.
- Мочегонные препараты (Фуросемид, Торасемид) применяются в тех случаях, когда при ОСН в организме скапливается лишняя жидкость. Их применение позволяет вывести лишнюю жидкость, снизить артериальное давление и нагрузку на миокард. При этом следует помнить, что вместе с жидкостью из организма выводится калий и магний, поэтому необходимо контролировать эти показатели в крови, а также при необходимости обеспечивать их дополнительное поступление. Использование небольших доз мочегонных лекарств совместно с другими группами препаратов более эффективно, чем назначение просто больших доз мочегонных. Большинство больных хорошо переносят назначение этих препаратов, однако иногда могут развиваться осложнения, поэтому необходимо контролировать состояние пациента и следить за ответом организма на назначение того или иного препарата.
- Сердечные гликозиды – их назначают при определенных показаниях, поскольку они способны увеличить сердечный выброс, тем самым освобождая камеры сердца от большого количества крови.
- Бета-адреноблокаторы (Пропранолол, Метопролол, Эсмолол) – используются редко, поскольку нарушение сократимости миокарда является противопоказанием для их применения. Тем не менее в определенных случаях их назначение может быть оправдано.
Кардиотонические средства: классификация
Общее действие всех препаратов, входящих в группу, основано на способности повышать силу сокращений миокарда, в результате чего увеличивается сердечный выброс крови и ударный объем. Кардиотонические средства снижают диастолический объем, легочное и системное давление в венах, а также давление при наполнении желудочков.
- Сердечные гликозиды – «Строфантин», «Коргликон», «Дигоксин».
- Адренергические препараты – «Изадрин», «Добутамин», «Дофамин».
- Неадренергические синтетические препараты – «Амринон», «Милринон».
Выбор используемых препаратов связан с тяжестью состояния пациента и формой течения заболевания.
Хирургическое лечение ОСН
В некоторых случаях для лечения острой сердечной недостаточности применяются хирургические методы. Решение об этом принимает врач-кардиолог в зависимости от того, какое заболевание вызвало резкое ухудшение сократительной способности сердца. Обычно операции используются в тех случаях, если медикаментозное лечение недостаточности кровообращения не приносит результатов.
Хирургические методы включают в себя:
- Реваскуляризация миокарда
- Коррекция некоторых дефектов как в самом сердце, так и в клапанах
- Временное поддержание кровообращения при помощи механических средств
- В особенно тяжелых случаях может назначаться трансплантация сердца.
Адренергические препараты
Негликозидные кардиотонические средства, имеющие кратковременное действие. Группа применяется при остром течении сердечной недостаточности, чтобы поддержать важные функции организма.
«Изадрин» является стимулятором адренорецепторов сосудов, бронхов и сердца. Препарат оказывает гипотензивное действие, усиливает сократительную способность сердечной мышцы. Используется в кардиохирургии при резком снижении сократимости во время операционных мероприятий, а также при кардиогенном шоке. Отзывы врачей предостерегают: неправильное применение или превышение дозировки могут вызвать фибрилляцию желудочков сердца.
«Добутамин» — кардиотоническое средство негликозидной структуры, оказывающее стимулирующее действие на сердечную мышцу, а также нормализующее коронарный кровоток. Риск развития аритмий при использовании этого средства достаточно низкий, поскольку «Добутамин» практически не имеет влияния на сердечный автоматизм.
Назначается при быстрой необходимости усилить сократительную способность миокарда. В некоторых случаях может вызывать развитие побочных эффектов:
- тошнота;
- головная боль;
- гипертензия;
- усиленное сердцебиение;
- боль за грудиной.
«Дофамин» является катехоламином, стимулирующим адренорецепторы. Препарат повышает артериальное давление, усиливает коронарный кровоток. Назначается при острой недостаточности миокарда, шоке. Осторожно следует использовать при инфаркте миокарда, беременности, заболеваниях щитовидной железы, аритмиях.
Лечение ХСН
Хроническая сердечная недостаточность развивается постепенно на фоне какого-либо заболевания сердца и сосудов, поэтому должны лечиться не только симптомы сердечной недостаточности, но и основное заболевание. Важное значение в лечении имеет соблюдение диеты и соответствующего образа жизни.
При ХСН больной должен соблюдать диету. Она должна быть довольно калорийной, но при этом легкоусвояемой, содержать много белка и витаминов. Следует ограничить потребление соли и воды, поскольку они способствуют появлению отеков и повышению артериального давления. Хорошей привычкой для больного ХСН станет регулярное взвешивание, поскольку это позволит вовремя заметить скопившуюся в организме лишнюю жидкость.
Кроме этого, не следует недооценивать физические нагрузки. Гиподинамия плохо сказывается на любом человеке, а при ХСН она тем более опасна. Физическая нагрузка должна подбираться индивидуально, в зависимости от основного заболевания и общего состояния организма. Следует отдать предпочтение ходьбе или легкому бегу, много гулять на свежем воздухе. Пациентам с ХСН не рекомендуется длительное время находиться в жарком влажном климате.
При легком течении болезни и под врачебным контролем возможно лечение сердечной недостаточности и народными средствами, однако при возникновении каких-либо ухудшений состояния здоровья следует немедленно обращаться к врачу для своевременной диагностики и корректировки лечения.
Для лечения острой и хронической сердечной недостаточности
Клиническая фармакология кардиотонических средств
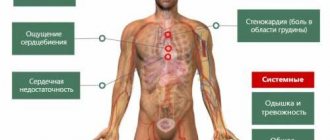
Сердечная недостаточность –комплекс расстройств, обусловленных главным образом понижением сократительной способности сердечной мышцы.
Возникает СН при перегрузке и переутомлении сердца (вследствие артериальной гипертонии, пороков сердца и др.), нарушении его кровоснабжения (инфаркт миокарда), миокардитах, токсических влияниях (например, при базедовой болезни) и т. д. Следствие СН – застой крови, поскольку ослабленная сердечная мышца не обеспечивает кровообращения.
Преимущественная недостаточность левого желудочка сердца протекает с застоем крови в лёгких (что сопровождается одышкой, цианозом, кровохарканьем и т.д.), а правого желудочка — с венозным застоем в большом круге кровообращения (отёки, увеличенная печень и др.). В результате СН.
возникают гипоксия органов и тканей, ацидоз и другие нарушения метаболизма.
СН бывает:
– острая (может проявиться приступом сердечной астмы, отеком легких)
– хроническая
Сердечная астма (СА) – приступы одышки (с затрудненным вдохом
), достигающей иногда степени удушья, обусловленные патологическим повышением давления в левом предсердии (симптом недостаточности левых отделов сердца).
В основе патогенеза приступа СА лежит рефлекторное возбуждение дыхательного центра в связи с избыточным кровенаполнением вен и капилляров малого круга кровообращения, обусловленным затруднением оттока крови из легочных вен в левое предсердие.
Это происходит при наличии препятствия кровотоку в левом предсердии (например, при крупном внутрипредсердном тромбе), но чаще всего вследствие повышения внутрипредсердного давления при недостаточности сократительной функции миокарда левого желудочка или в связи с митральным стенозом.
Важным патогенетическим фактором развития СА является увеличение массы циркулирующей крови (например, при беременности, лихорадке) и повышение венозного возврата крови к сердцу, что приводит к увеличению кровенаполнения легких, если отток крови из них в левые отделы сердца затруднен.
Поэтому у больных с хронической сердечной недостаточностью приступы СА провоцируются физической нагрузкой, горизонтальным положением тела, введением в кровеносное русло больших объемов жидкости. Приступы СА чаще возникают ночью во время сна. Больной просыпается от ощущения удушья, которое нередко сочетается с чувством страха смерти.
Обычно одышка имеет характер полипноэ (частое и глубокое дыхание), может сопровождаться приступообразным сухим кашлем. Больной вынужден принять вертикальное положение (ортопноэ), чаще садится в постели, спустив ноги; некоторые больные встают, стремятся подойти к открытому окну.
При осмотре выявляют бледность и цианоз лица, губ, иногда ногтевых фаланг, нередко лицо покрывается мелкими каплями пота.
Функциональные классы (по тяжести течения заболевания):
1. Больные с заболеванием сердца без ограничений физ.активности (возможна оч.быстрая ходьба, подъем в гору). Бессимптомная дисфункция левого желудочка.
2. Больные с заболеванием сердца с небольшим ограничением физ.активности (быстрая ходьба, подъем на этаж). Легкая СН.
3. Больные с заболеванием сердца, с значительным ограничением активности у которых незначительная физ.нагрузка (ходьба по горизонтальной местности) вызывает появление приступов сердечной астмы. СН средней степени тяжести.
4. Больные с заболевание сердца, у которых даже минимальная физ.нагрузка вызывает дискомфорт (вплоть до одышки в покое). Тяжелая СН.
Принципы лечения СН
· Ограничение физ.активности. При 1 функц.классе – ЛФК с тренирующим режимом нагрузок до усталости больного.
· Ограничение употребления поваренной соли до 5-6 г. в сут. и жидкости до 1000-1500 мл. в сут. Обеспечение достаточного поступления солей калия и магния (напр., употреблять поливитаминные комплексы, имеющие в своем составе данные элементы: санасал и др
.).
· Медикаментозная терапия должны быть направлена на повышение толерантности к физ.нагрузкам, уменьшение отеков, одышки, нагрузки на сердце, усиление сократительной способности миокарда, подавление избыточной задержки в организме соли и воды.
√Для достижения этих целей в настоящее время используют 3 основные группы препаратов:
Кардиотонические средства:
· сердечные гликозиды
· кардиотонические средства негликозидной природы
Диуретики.
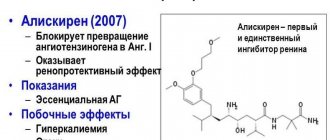
Периферические вазодилататоры, в том числе, ингибиторы АПФ.
Основными кардиотоническими ЛС для лечения СН являются – сердечные гликозиды.
Реализация основного свойства сердечных гликозидов – повышение силы и скорости сердечных сокращений – способствует повышению сердечного выброса, снижению ЧСС, снижению потребности миокарда в кислороде, улучшение газообмена в легких, что приводит к устранению явлений отдышки, улучшению внутрисердечной и системной гемодинамики (кровообращения), из-за чего уменьшается размер сердца, улучшается (усиливается) диурез, уменьшается отечность; сердечные гликозиды оказывают также влияние на ЦНС, вследствие чего их часто применяют вместе с бромидами и препаратами валерианы в качестве седативных средств (препараты горицвета, ландыша).
Применение:
1. ОСН, ХСН
2. Отек легких
3. Для предупреждения СН перед операцией
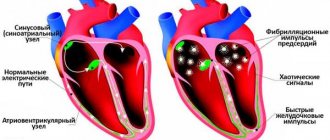
4. Для лечения некоторых видов аритмий. В основе их аритмического действия лежит способность замедлять время проведения импульса.
Побочные действия:
1. Аритмия, кумуляция; результат кумуляции => экстрасистолия, фибрилляция желудочков до остановки сердца в систолу.
2. Большие дозы: тошнота, рвота, понос
3. Потеря аппетита
4. Нарушения со стороны ЦНС: головная боль, нарушение зрения, беспокойство, бессонница, депрессия.
Противопоказания: стенокардия, резкая брадикардия, выраженная гипокалиемия, гиперкальциемия, интоксикация сердечными гликозидами, тиреотоксикоз, тахикардия, аритмия; пожилым людям – с осторожностью.
Отравления:
1. Расстройство ССС (брадикардия, АВ-блокада, экстрасистолия, сердечная и коронарная недостаточность)
2. Расстройство ЖКТ: (тошнота, рвота, понос, боли в животе, потеря аппетита)
3. Расстройство ЦНС: головная боль, афазия (нарушение речи), бессонница, головокружение, галлюцинации, давление в глазах, нечеткость изображения
4. Снижение АД
5. Цианоз
6. Судороги
7. Кома
Первая помощь:
Отмена сердечных гликозидов, назначение негликозидных кардиотоников (допамин, глюкагон), в/м – унитиол 5% раствор 5-10 мл, соли Mg, противорвотные, противоаритмические ЛС (лидокаин), при судорогах, галлюцинациях – аминазин.
Гликозидная интоксикация часто возникает из-за способности СГ длительной (дигитоксин) и средней продолжительности действия (дигоксин, целанид) кумулировать в организме.
Способность СГ кумулировать зависит с одной стороны от прочности их связи с белками плазмы (дигитоксин на 97% связывается с белками, имеет самую высокую степень кумуляции), с другой стороны, способностью препаратов растворятся в жирах, что определяет их хорошую всасываемость в кишечнике (это дигитоксин, дигоксин, целанид), однако они плохо выделяются с мочой, из-за недостаточной растворимости в воде => увеличивается длительность их накопления. Напротив, препараты, хорошо растворяющиеся в воде, плохо всасывающиеся из ЖКХ, должны вводится парентерально (строфантин, коргликон). Они хорошо выделяются почками. Длительность их действия не велика, они не кумулируют.
Дигитоксин метаболизируется в печени, однако, большая его часть в неизменном виде выделяется с желчью в кишечник, где реабсорбируется. Кишечно-печёночная рециркуляция продолжается до тех пор, пока весь несвязанный с белками дигитоксин не метаболизируется.
Не нашли то, что искали? Воспользуйтесь поиском:
Источник: //studopedia.ru/3_18420_dlya-lecheniya-ostroy-i-hronicheskoy-serdechnoy-nedostatochnosti.html
Принципы лекарственной терапии при ХСН
- Необходимо обнаружить основное заболевание, которое привело к постепенному ухудшению сократимости миокарда и развитию сердечной недостаточности. Правильное лечение основного заболевания существенно улучшит прогноз для пациента;
- По возможности необходимо устранить те факторы, которые могут поспособствовать появлению приступа острой сердечной недостаточности;
- Лечение самой сердечной недостаточности: уменьшение застоя крови и увеличение сердечного выброса. Устранение этих двух факторов улучшит кровоснабжение внутренних органов и устранит симптомы недостатка кислорода.
Для лечения ХСН применяются определенные группы лекарственных средств. Принимать их можно и дома, при неосложненном течении необязательно ложиться в стационар, однако все равно следует обратиться к врачу. Он проведет необходимую диагностику, подберет правильные препараты и расскажет, как лечить сердечную недостаточность в домашних условиях.
Все лекарственные препараты для лечения ХСН принято делить на три группы:
- Основные средства – эффективность этих препаратов доказана и рекомендована во всех странах мира.
- Дополнительные средства – их назначают по показаниям.
- Вспомогательные средства – их эффективность не является стопроцентно доказанной при ХСН, но в зависимости от определенной ситуации назначение этой группы может быть оправдано.
Рассмотрим подробнее каждую группу.
Основные средства:
- Ингибиторы АПФ (Каптоприл, Эналаприл) – эти препараты должны назначаться всем пациентам с ХСН вне зависимости от стадии, степени выраженности, этиологии, формы и других показателей. Они замедляют течение заболевания, защищают внутренние органы, снижают артериальное давление. При их применении могут возникать такие нежелательные эффекты, как сухой кашель, сильное снижение артериального давления, ухудшение состояния почек. Чтобы избежать этого, необходимо начинать лечение с небольших дозировок, постепенно увеличивая до необходимых цифр, не принимать одновременно ингибиторы АПФ и вазодилататоры, а также перед назначением не принимать большие дозы мочегонных препаратов.
- Антагонисты рецепторов к ангиотензину – чаще всего их назначают, если у пациента наблюдается непереносимость ингибиторов АПФ либо же на них развились побочные действия.
- Бета-адреноблокаторы (Карведилол, Бисопролол, Метопролол) – обычно их назначают в дополнение к ингибиторам АФП. Они снижают частоту сердечных сокращений, обладают антиаритмическим эффектом. Начинают их прием также с минимальных доз, постепенно увеличивая. Одновременно желательно увеличить дозы мочегонных препаратов, так как из-за снижения ЧСС могут ухудшиться симптомы сердечной недостаточности.
- Антагонисты рецепторов к альдостерону – эти препараты обладают небольшим мочегонным действием, задерживают натрий в организме. Назначаются они обычно при выраженных симптомах сердечной недостаточности, а также после перенесенного инфаркта миокарда.
- Диуретики (мочегонные препараты) – применяются при скоплении жидкости в организме. Обычно назначают самый слабый из эффективных препаратов, чтобы избежать развития зависимости у пациента.
- Сердечные гликозиды (Дигоксин) – это препараты растительного происхождения, произведенные из растения наперстянки. В больших дозах являются ядом, однако незаменимы при лечении сердечной недостаточности, вызванной мерцательной аритмией.
Дополнительные средства:
- Статины – их применяют в том случае, если хроническая сердечная недостаточность появилась на фоне ишемической болезни сердца. Препараты этой группы подавляют выработку в печени жиров, которые откладываются на стенках сосудов и вызывают сужение или полную непроходимость их просвета, затрудняя ток крови по этим сосудам;
- Непрямые антикоагулянты – применяются при риске образования тромбов, которые могут закупорить сосуд. Эти препараты нарушают образование в печени факторов, способствующих свертыванию крови.
Вспомогательные средства:
- Нитраты – назначаются в основном при стенокардии для улучшения питания самого сердца и снятия болевого синдрома, поскольку обладают сосудорасширяющим действием и улучшают кровоток;
- Антагонисты кальция – используются также при стенокардии, повышенном давлении, недостаточности клапанов сердца;
- Если есть нарушения сердечного ритма, то могут применяться антиаритмические препараты;
- Дезагреганты – эти препараты назначаются в основном больным после инфаркта миокарда, чтобы не допустить его повтора. Они ухудшают склеивание тромбоцитов между собой, тем самым разжижая кровь и препятствуя образованию тромбов.
Неадренергические синтетические кардиотоники
Это используемые в случае острой коронарной недостаточности кардиотонические средства. Препараты действуют на сократимость сердечной мышцы, усиливая ее. Могут спровоцировать развитие аритмии и снижение артериального давления, нарушения со стороны работы почек.
Кардиотонические лекарственные средства этой группы нельзя применять при пороках сердца, а также кардиомиопатии, нарушении сердечного ритма, аневризме аорты, недостаточности почек, инфаркте и в период вынашивания ребенка.
Средство «Амринон» используется исключительно в отделениях интенсивной терапии, чтобы пациент постоянно находился под контролем специальных аппаратов, сигнализирующих о его состоянии. Помимо усиления сердечных сокращений препарат расширяет сосуды, увеличивает выброс крови во время систолы, снижает легочное давление.
Выпускается в виде раствора. Для внутривенного введения разводится исключительно в физиологическом растворе натрия хлорида. Нельзя смешивать с другими медикаментозными средствами. При введении возможно резкое снижение давления, учащение сердечного ритма, аритмия, появление головной боли, желудочно-кишечных расстройств.
«Милринон» является более активным, чем первый представитель группы, и согласно отзывам лучше переносится пациентами. Противопоказано использование медикамента при беременности и развитии инфаркта миокарда. Относится к препаратам группы А. Необходимость применения средства определяется исключительно врачом.
Хирургическое лечение ХСН
В некоторых случаях, когда медикаментозная терапия не оказывает должного действия, здоровье пациента ухудшается и возникает угроза для жизни, может назначаться хирургическое лечение. Направлено оно на основное заболевание, вызвавшее сердечную недостаточность.
Методы хирургического лечения:
- Аорто-коронарное и маммарно-коронарное шунтирование – применяется в тех случаях, когда затруднено движение крови по коронарным сосудам вследствие сужения их просвета. Из-за этого миокард не получает достаточного для своей работы количества кислорода. С помощью шунтирования создаются обходные пути, по которым кровь может огибать патологический очаг;
- Коррекция клапанного аппарата сердца;
- Трансплантация сердца от донора;
- Использование искусственных желудочков сердца для создания вспомогательного аппарата кровообращения. Этот метод имеет довольно высокую стоимость и опасен осложнениями: присоединением бактериальной инфекции, образованием тромбов.
Другие препараты для поддержки сердца
Дигоксин помогает восстановить нормальный, устойчивый сердечный ритм и улучшить кровообращение, усиливая силу сокращений сердца. Этот препарат используется редко, но он особенно полезен для пациентов, которые часто попадают в больницу из-за перегрузки жидкостью при сердечной недостаточности. Для тех, чье сердце поражено очень сильно, выявлена аритмия, дигоксин также может использоваться для контроля сердечного ритма.
Многие побочные эффекты дигоксина неспецифичны, включая тошноту, рвоту, потерю аппетита и усталость, что затрудняет определение того, связаны ли они с лекарством. Если возникли проблемы зрения, например, трудности в восприятии желтого и зеленого цвета, наблюдается эффект вспышек или мерцающих огней, требуется обращение к врачу.
Вазодилататоры, такие как гидралазин и нитраты, используются для лечения сердечной недостаточности и контроля высокого кровяного давления, расслабляя кровеносные сосуды и улучшая работу сердца, разгружая почки. Вазодилататоры обычно назначают пациентам, которые не могут принимать ингибиторы АПФ. Большинство пациентов хорошо переносят таблетки. Но иногда возникают волчаночные симптомы, такие как лихорадка, боль в суставах или грудной клетке, боль в горле, кожная сыпь на лице и опухание суставов.
Общие побочные эффекты нитратов включают головную боль, головокружение или затуманенность сознания. Если пациент чувствует головокружение или дурноту, нужно медленнее вставать с кровати или стула.
Лечение ХСН народными средствами
Лечение сердечной недостаточности народными средствами возможно только под контролем лечащего врача как дополнение к традиционным лекарственным препаратам. Не стоит прописывать себе лечение самостоятельно, по рекомендации соседки или знакомого человека, у которого «похожий диагноз», а также игнорировать прием назначенных врачом лекарств, заменяя их народными средствами.
Для приготовления народных средств лечения обычно используют следующие травы:
- Измельченные побеги голубики;
- Цветки ландыша;
- Листья наперстянки;
- Трава зверобоя;
- Семена петрушки;
- Сухой корень женьшеня;
- Цветки боярышника;
- Трава пустырника и многие другие растения.
Следует помнить, что многие из этих растений ядовиты. Неправильное их применение, несоблюдение дозировки может закончиться отравлением. Лечение народными средствами только симптомов сердечной недостаточности, без должной терапии основного заболевания, не принесет ожидаемого результата и может ухудшить состояние больного.
Комплексная терапия
Если при сердечной недостаточности появилась одышка, показано комплексное лечение. Если синдром сопровождается кашлем и тахикардией, то применяется следующая схема лечения:
- Мочегонные средства, действие которых направлено на вывод лишней жидкости из организма, снижение нагрузки на систему кровообращения. К таким медикаментам относят «Индапамид».
- Препараты, расширяющие сосуды («Лозартан»). Принимаются только по назначению врача, так как обладают различными противопоказаниями.
Что принимать при болях в сердце?
Наиболее результативными при загрудинных болях считаются Нитроглицерин и другие производные нитратов. Его можно принимать по 2 таблетки под язык.
У некоторых людей возникают сильные головные боли. Поэтому предлагается перейти на пролонгированные (удлиненного действия) Сустак, Эринит. Во время приступа можно употреблять спрей из динитрата изосорбида — Изокет. Главное, почувствовать быстрый эффект снятия болевого синдрома.
Валидол считается мятной таблеткой для освежения дыхания. Он совершенно не действует на коронарные сосуды. Очень низкой эффективностью обладают внутримышечное или внутривенное введение растворов спазмолитиков Папаверина и Но-шпы.
Вполне оправдан прием Валидола курильщиками для более свежего дыхания
Действие Корвалола и Валокордина на человека основывается на включенном в состав фенобарбитале. Чистый препарат используется для лечения в неврологии и психиатрии, особенно при судорогах. Доказано, что его накопление в клетках приводит к зависимости, губит умственные способности и реакцию на окружающих. На сердце не влияет. Запрещен везде кроме стран СНГ.
Общая характеристика средств, улучшающих работу сердца и состояние сосудов
Практикуется комплексный подход к терапии сердечно-сосудистых патологий. В процессе лабораторной и инструментальной диагностики выясняется причина развития заболевания. Прежде всего, необходимо устранение провоцирующих факторов. Например, если причиной расстройства кровообращения стали холестериновые блоки на стенках сосудов, то требуется их растворение и выведение. Затем применяются препараты, восстанавливающие целостность коронарных артерий, оптимизирующих их проницаемость.
Для лечения редко назначается только одно средство. Обычно кардиологи комбинируют в терапевтических схемах препараты различных клинико-фармакологических групп. Это позволяет одновременно устранять провоцирующие факторы и симптомы — боли в области сердца, одышку, повышенное или пониженное артериальное давление. На начальном этапе лечения применяются сердечно-сосудистые препараты в виде инъекционных растворов, а затем результат закрепляется приемом таблеток.
Лекарства, которые могут ухудшить сердечную недостаточность
Лечащему врачу нужен полный список препаратов, которые уже принимает пациент. Некоторые сердечные лекарства могут усугубить течение застойной сердечной недостаточности или изменить эффект от назначаемых таблеток. Опасными могут быть антиаритмические средства, блокаторы кальциевых каналов и некоторые бета-блокаторы. Женщинам иногда рекомендуют избегать эстрогенов. Не должны использоваться препараты по типу Виагры, если в лечении используются нитраты.
Важно всегда иметь с собой список принимаемых лекарств. Если пациент обращается к другим врачам, включая стоматолога, важно убедиться, что они знают обо всех таблетках, включая витамины, лекарственные травы и пищевые добавки.