Что такое аорта
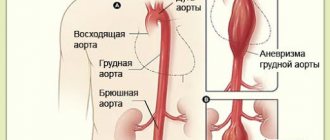
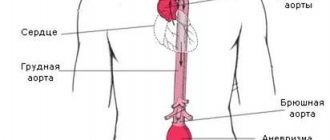
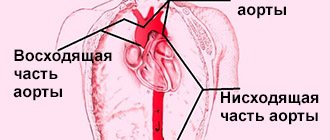
Аорта — самый большой сосуд в организме человека, который уносит кровь от сердца к органам и конечностям. Верхний отдел аорты проходит внутри грудной клетки, этот отдел называется грудной аортой. Нижняя часть находится в брюшной полости и называется брюшной аортой. Она доставляет кровь к нижней части тела. В нижней части живота брюшная аорта делится на два крупных сосуда — подвздошные артерии, которые несут кровь к нижним конечностям.
Стенка аорты состоит из трех слоев: внутренний (интима), средний (медиа), наружный (адвентиция).
Аневризма аорты брюшной полости
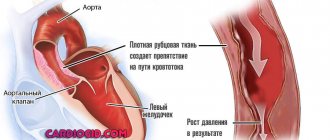
Аневризма брюшной аорты — это хроническое дегенеративное заболевание с угрожающими жизни осложнениями. Под аневризмой брюшной аорты понимают увеличение её диаметра более чем на 50% в сравнении с нормой или локальное выбухание её стенки. Под давлением крови, текущей через этот сосуд, расширение или выбухание аорты может прогрессировать. Диаметр нормальной аорты в брюшном отделе приблизительно равен 2 см. Однако в месте аневризмы аорта может быть расширена до 7 см. и более.
Чем опасна аневризма аорты
Аневризма аорты представляет большой риск для здоровья, так как она может разорваться. Разорванная аневризма может вызвать массивное внутреннее кровотечение, которое, в свою очередь, приводит к шоку или смертельному исходу.
Аневризма аорты брюшной полости может вызывать и другие серьезные проблемы для здоровья. В мешке аневризмы часто формируются сгустки крови (тромбы) или происходит отрыв частей аневризмы, которые с током крови продвигаются по ветвям аорты к внутренним органам и конечностям. Если один из кровеносных сосудов становится блокированным, это может вызывать выраженную боль и приводить к гибели органа или потери нижней конечности. К счастью, если диагностировать аневризму аорты на ранних стадиях, то лечение может быть своевременным, безопасным и эффективным.
Что такое атеросклеротический кардиосклероз?
Атеросклеротический (не путать с постинфарктным) кардиосклероз – это некий мифический диагноз, доставшийся нашей поликлинической сети от предыдущих поколений. Атеросклеротический кардиосклероз устанавливается всем пациентам, предъявляющим неопределенные жалобы со стороны сердца и/или имеющие некоторые неопределенные изменения на ЭКГ, а так же поголовно всем кому за 55-60 лет.
Что касается медицинской части, то в России, Украине и других соседних государствах в официальных классификациях такой диагноз отсутствует.
В ряде случаев этот диагноз — клеймо на жизни относительно здорового человека, а иногда — ступенька на пути к получению такого желаемого многими пациентами социального статуса инвалида, хоть III группы.
Справедливости ради нужно сказать, что на западе действует МКБ-10 — международная классификация болезней. И в одной из рубрик, действительно упоминается нечто созвучное под кодом I 25.1, но совершенно не то, что имеют ввиду наши терапевты.
I 25.1 — атеросклеротическая болезнь сердца – это атеросклероз коронарных артерий, выявленный при коронарографии, который может протекать бессимптомно и кардиосклероз здесь ни при чем.
В той же МКБ есть такая рубрика как 125.5 ишемическая кардиомиопатия, она больше подходит под понятие атеросклеротический кардиосклероз. Но возникает эта кардиомиопатия на фоне длительно существующей хронической ишемической болезни сердца, обычно стенокардии, и критерии постановки диагноза «ишемическая кардиомиопатия» не возраст за 60, не «какие-то» жалобы, которые не на что списать, и не «копеечные» изменения на ЭКГ.
В заключение хочу обратиться к пациентам с просьбой не терроризировать по этому вопросу врачей поликлиник. Не они придумали диагноз «атеросклеротический кардиосклероз», это своего рода традиция, поменять которую в силах только министерство здравоохранения.
Виды аневризм аорты
Выделяют «истинную» и «ложную» аневризмы аорты. Истинная аневризма развивается вследствие постепенного ослабления всех слоев стенки аорты. Ложная аневризма, как правило, является результатом травмы. Она формируется из соединительной ткани, окружающей аорту. Полость ложной аневризмы заполняется кровью через возникшую в стенке аорты трещину. Сами стенки аорты в формировании аневризмы не участвуют.
В зависимости от формы выделяют:
- мешотчатую аневризму — расширение полости аорты только с одной стороны;
- веретенообразную (фузиформную) аневризму — расширение полости аневризмы со всех сторон;
- смешанную аневризму — сочетание мешотчатой и веретенообразной форм.
Аневризма восходящей аорты
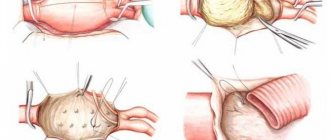
(рис. 1-3). Оперативный доступ — продольная стернотомия. После вскрытия перикарда и подключения аппарата искусственного кровообращения выделяют аневризму восходящей аорты и на аорту накладывают поперечно зажим проксимальнее места отхождения ветвей брахицефального ствола.
- Операция при диффузной аневризме восходящей аорты с искусственным кровообращением и коронарной перфузией
- рис. 1
— выделена аневризма (слева вверху — линия разреза)
- рис. 2
— закончен дистальный анастомоз протеза и аорты, коронарная перфузия продолжается
- рис. 3
— наложение проксимального анастомоза
При искусственном кровообращении с постепенным охлаждением крови до t° 28-30° аневризму вскрывают поперечным разрезом, в устья обеих коронарных артерии вводят специальные канюли для проведения коронарной перфузии. После этого производят резекцию самой аневризмы Дефект аорты замещают алло-трансплантатом. Ввиду того что операция выполняется в условиях искусственного кровообращения (гепаринизированная кровь), трансплантат должен быть непроницаемым для крови.
Вначале выполняют дистальный анастомоз аорты с протезом, а затем проксимальный. На этом этапе операции в случае необходимости может быть произведена коррекция недостаточности аортальных клапанов. После наложения швов больного согревают до обычной температуры и продолжают искусственное кровообращение до того момента, когда левый желудочек оказывается в состоянии поддерживать кровообращение. Перед зашиванием операционной раны правую медиастинальную плевру широко вскрывают и устанавливают дренажи в правой плевральной полости и перикарде.
В некоторых случаях аневризма восходящей аорты бывает мешковидной с относительно узкой шейкой. Операция в таких случаях не требует искусственного кровообращения. Накладывают пристеночно зажим на стенку аорты у основания шейки аневризмы (рис. 4-6). Последнюю отсекают, а шейку аневризмы ушивают рядом непрерывных матрацных швов с дополнительным наложением по свободному краю 8-образных швов.
- Операция при мешковидной аневризме восходящей аорты
- рис. 4 — выделена аневризма с относительно узкой шейкой (слева вверху — линия разреза)
- рис. 5 — сжатие и иссечение аневризматического мешка
- рис. 6 — ушивание шейки мешка (слева вверху — на аорту наложена манжета из синтетической ткани)
В ряде случаев вместо искусственного кровообращения может быть применен временный обходной шунт из пластмассового протеза.
Аневризма дуги аорты (рис. 7, 1). Операция требует широкого доступа и обычно выполняется из левосторонней торакотомии с косым пересечением грудины и переходом на правую сторону во II—III межреберье.
Рис. 7. Операция при аневризме дуги аорты без искусственного кровообращения с временным шунтом. Протезирование дуги аорты и ее ветвей (1 — аневризма дуги аорты, 2—4 — этапы операции)
На фоне искусственного кровообращения между нисходящей аортой и сонными артериями накладывают обходной шунт с помощью пластмассового бифуркационного протеза (рис. 7, 2).
Перфузия сосудов головы осуществляется ретроградным путем из нисходящей аорты. В редких случаях возможно перфузировать правую сонную артерию ретроградно через правую подключичную артерию. Далее резецируют аневризму. Дефект дуги аорты замещают протезом. Анастомоз ветвей дуги аорты с этим трансплантатом может быть выполнен как изолированно для каждого сосуда (с «превращением» левой общей сонной и подключичной артерий как бы во вторую безымянную артерию), так и с использованием общего основания для устьев всех трех брахицефальных сосудов (рис. 7, 3). После имплантации в протез ветвей брахицефального ствола выполняют сначала дистальный а затем и проксимальный анастомозы аорты с протезом, а временный аорто-каротидный обходной шунт-протез удаляют (рис. 7, 4).
Больной все это время находится на искусственном кровообращении.
Причины и факторы риска развития аневризмы брюшной аорты
Причины развития аневризм брюшной аорты весьма разнообразны. Самой частой причиной развития аневризмы является атеросклероз. На долю атеросклеротических аневризм приходится 96% от общего числа всех аневризм. Помимо этого заболевание может быть как врожденными (фибромускулярная дисплазия, кистозный медионекроз Эрдгейма, синдром Марфана и др.), так и приобретенным (воспалительные и невоспалительные). Воспаление аорты возникает при внедрении различных микроорганизмов (сифилис, туберкулез, сальмонеллёз и пр.) или как результат аллергическо-воспалительного процесса (неспецифический аортоартериит). Невоспалительные аневризмы наиболее часто развиваются при атеросклеротическом поражении аорты. Реже являются результатом травмы её стенки.
Факторы риска развития аневризмы
- Артериальная гипертензия;
- Курение;
- Наличие аневризм у других членов семьи. Что свидетельствует о роли наследственного фактора в развитии этого заболевания;
- Пол: мужчины в возрасте старше 60 лет (у женщин аневризмы брюшного отдела аорты возникают реже).
Симптомы и признаки аневризмы брюшной аорты
У большинства пациентов аневризмы брюшной аорты протекают без каких-либо проявлений и являются случайной находкой при обследованиях и операциях по другому поводу.
При развитии признаков аневризмы пациент испытывает один или несколько указанных ниже симптомов:
- Ощущение пульсации в животе, подобной сердцебиению, неприятное ощущение тяжести или распирания.
- Тупая, ноющая боль в животе, в области пупка, чаще слева.
Важное значение имеют косвенные признаки аневризмы брюшной аорты:
- Абдоминальный синдром. Проявляется появлением отрыжки, рвоты, неустойчивого стула или запоров, отсутствием аппетита и похуданием;
- Ишиорадикулярный синдром. Проявляется болями в пояснице, нарушениями чувствительности и расстройствами движений в нижних конечностях;
- Синдром хронической ишемии нижних конечностей. Проявляется в появлении боли в мышцах нижних конечностей при ходьбе, иногда в покое, похолодания кожи нижних конечностей;
- Урологический синдром. Проявляется болями и тяжести в пояснице, нарушением мочеиспускания, появлением крови в моче.
Предвестниками разрыва может быть усиление болей в животе.
При разрыве аневризмы, пациент внезапно ощущает усиление или появлении боли в животе, иногда «отдающую» в поясницу, паховую область и промежность, а также выраженную слабость, головокружение. Это симптомы массивного внутреннего кровотечения. Развитие такой ситуации опасно для жизни! Пациенту нужна экстренная медицинская помощь!
Каковы симптомы болезни
Ишемия кишечника развивается тогда, когда закупориваются или сужаются кровеносные сосуды. В данных условиях клетки не могут получать нужное количество крови. Ишемия может развиваться как в толстом, так и в тонком кишечнике.
- Причины ишемии
- Симптомы заболевания
- Диагностика болезни
- Методы лечения
- Возможные последствия
- Профилактические меры
Причины ишемии
Многие причины зависят от того, в какой форме протекает заболевание.
- Окклюзионная ишемия. Она часто развивается при тромбозе некоторых вен и их притоков, эмболии брыжеечных артерий и тромбоза. Часто ишемия возникает у тех людей, которые делали протезирование клапанов сердца, а также у тех, у кого есть пороки сердца и мерцательная аритмия. Сам тромбоз может возникать из-за снижения сердечного выброса и атеросклероза. Тромбоз брыжеечных вен встречается редко и возникает при перитоните, повышенной свертываемости крови, портальной гипертензии и воспалительных процессах, происходящих в брюшной полости.
- Неокклюзионная ишемия. Такая форма встречается у половины больных. Точная причина неизвестна, но считается, что она может развиваться из-за аритмии, артериальной гипотонии, применения некоторых лекарственных средств, сердечной недостаточности и обезвоживания.
Эмболия брыжеечных артерий
Чаще всего ишемией, происходящей в кишечнике, страдают люди преклонного возраста. Кроме перечисленных форм такая ишемия может быть:
- острой, когда симптомы проявляются резко;
- хронической, когда симптомы наступают периодично и постепенно.
Острая мезентериальная ишемия также имеет причины, схожие с уже перечисленными. Просвет артерии внезапно сужается из-за тромба. Обычно такое происходит при мерцательной аритмии. Напомним, что мерцательной аритмией считается нарушение сердечного ритма, встречающееся при сужении двухстворчатого сердечного клапана.
Такая аритмия приводит к тому, что мышца сердца производит свои сокращения очень быстро, из-за чего в полости сердца появляются тромбы. Они попадают в аорту, а оттуда в кишечные артерии. Внезапная закупорка, касающаяся этих артерий, приводит к тому, что стенки кишечника быстро отмирают, что приводит к опасным осложнениям.
Острая мезентериальная ишемия
ПОДРОБНОСТИ: Ишемия сердца у детей
Хроническая форма возникает из-за атеросклероза. После еды перистальтика кишечника усиливается, однако из-за того, что к кишечнику кровь поступает в уменьшенном количестве, возникает боль, которая является основным проявлением ишемии.
В начале заболевания обычно появляется острая боль, образующаяся в животе, особенно в правом верхнем квадрате живота и пупочной области. Ишемия стенки кишки также приводит к бурной перистальтике и позывам на дефекацию. В начальный период также возникают другие симптомы.
- тошнота;
- рвота;
- диарея;
- кровь в кале (данный симптом чаще всего появляется в течении нескольких часов после того, как началось заболевание, то есть инфаркт слизистой оболочки).
При ишемии кишечника может болеть живот
Несмотря на то что появляется интенсивная боль, может вообще не наблюдаться напряжение мышц брюшной стенки или же оно может быть очень маленьким. Если появились симптомы раздражения брюшины, прогноз серьезный, так как происходит некроз, распространяющийся на все слоя стенки кишки.
Температура тела вначале нормальная. Впоследствии начинают прогрессировать симптомы гиповолемии, также наблюдается выраженный лейкоцитоз, метаболический ацидоз, гиперамилаземия. Выделим основные симптомы и кратко охарактеризуем их.
- Боль в животе. Если имеет место хроническая мезентериальная ишемия, то боль описывается как «брюшная жаба». Она отличается тем, что часто имеет связь с приемом пищи и возникает спустя приблизительно полчаса после приема пищи. Такая боль не имеет конкретной локализации, но ощущается возле пупка, в эпигастрии и в проекции толстого кишечника. Характер боли спастический и схваткообразный, на начальном периоде купировать ее можно спазмолитиками и нитратами. Если в мезентериальных артериях прогрессирует патологический процесс, боль будет усиливаться.
- Аускультативные признаки. К ним относится усиление перистальтических кишечных шумов, что наблюдается также после еды, а также систолический шум, образующийся в точке, которая расположена на середине между пупком и мечевидным отростком.
Длительные дисфункции в кишечнику — это сигнал о проблеме со здоровьем
- Дисфункция кишечника. Это выражается урчанием в животе, происходящее после еды, выраженным метеоризмом и запором. Если заболевание протекает длительное время, может появиться диарея.
- Выраженное похудение больных. Масса больных снижается особенно при мезентериальной выраженной ишемии. Такое происходит из-за того, что больные отказываются от еды, потому что после приема пищи возникают вышеперечисленные симптомы. Также нарушается всасывательная способность кишечника.
Частым спутником являются также:
- рвота;
- понос или запор;
- потеря аппетита.
Но эти симптомы оказывают незначительное влияние при диагностике. Диагностика состоит из нескольких способов, которые помогают поставить точный диагноз и выявить форму ишемии.
Диагностика болезни
Ишемия кишечника диагностируется рядом методов.
- Компьютерная томография. Благодаря этому методу можно послойно посмотреть органы брюшной полости.
- Анализ крови. На воспалительный процесс указывает лейкоцитоз.
Магнитно-резонансная ангиография
- Ангиография. Этот метод особенно полезен тогда, когда нужная быстрая диагностика. Суть в том, что в бедренную артерию вводится катетер через область, где расположена паховая складка. Конец катетера проводится дальше того мета, где располагается ответвление мезентериальных артерий от аорты. Через него вводят рентгеноконтрастную субстанцию. Затем делают рентгеновские снимки, которые и помогают быстро поставить диагноз и начать лечение.
- Магнитно-резонансная ангиография. С помощью нее можно получить изображение органов и сосудов послойно в формате 3D.
- Допплеровское УЗИ. Оно позволяет оценить скорость кровотока и увидеть место сужения или закупорки просвета в артерии .
- Колоноскопия. Помогает изучить толстый кишечник путем введения через прямую кишку гибкой трубки-колоноскопа, которая имеет подсветку и видеокамеру.
- Эндоскопия. Через рот пациенту вводится специальная трубка-эндоскоп, благодаря которой можно исследовать состояние тонкого кишечника.
Методы лечения
Ишемия толстого кишечника способна пройти сама по себе. Однако врач может назначить прием антибиотиков, которые предотвратят инфекцию. Бывает, что нужно найти и вылечить основное заболевание, которое спровоцировало ишемию.
Порой нужно прекратить прием некоторых лекарственных препаратов, которые также привели к данному состоянию. В том случае, если из-за ишемии произошло повреждение кишечника, может потребоваться операция с целью удаления поврежденной ткани.
Типичные симптомы нарушения кровотока при поражении аорты в области брюшной полости:
- боль, связанная с приемом пищи (во время еды желудку и кишкам надо больше крови, но сосуды не могут обеспечить хорошее кровообращение);
- нарушение функций кишечника, на которые укажут типичные симптомы (понос или запор, метеоризм);
- изменение массы тела в сторону похудения.
ПОДРОБНОСТИ: Ишемия стопы нижней конечности фото
Болевой синдром может быть разной интенсивности. Если вначале симптомы не выражены (тянет или давит в животе), то при прогрессировании болезни сила болевых ощущений будет нарастать. В некоторых случаях, когда еще не поставлен правильный диагноз, лечение может начаться с диагностической операции: врач в поисках причины боли сделает эндоскопическое хирургическое вмешательство.
Ишемия внутренних органов при атеросклерозе брюшной части аорты
| Уровень поражения | Внутренние органы, страдающие от нарушенного кровотока |
| Чревный ствол | Печень, поджелудочная железа, желудок, селезенка, двенадцатиперстная кишка |
| Брыжеечные | Тонкий и толстый кишечник |
| Висцеральные | Желудок и ДПК |
| Область бифуркации и подвздошных артерий | Органы малого таза и нижние конечности |
Наиболее ярко проявляются симптомы при закупорке артериальных стволов в области висцеральных и подвздошных артерий. В первом случае типичным будет формирование острой язвы в желудке или ДПК. Во втором возникают симптомы недостатка кровотока в нижних конечностях. Лечение во всех случаях надо проводить при помощи нескольких специалистов.
Диагностика аневризм брюшной аорты
Наиболее часто аневризмы брюшной аорты выявляют при ультразвуковом исследовании органов брюшной полости. Как правило, обнаружение аневризмы является случайной находкой. Если врач подозревает у пациента аневризму аорты для уточнения диагноза используются современные методы диагностики.
Методы диагностики аневризмы брюшной аорты
- Компьютерная томография в ангиорежиме;
- Магнитно-резонансная томография в ангиорежиме;
- Рентгенконтрастная аорто- и ангиография;
- Ультразвуковое дуплексное или триплексное ангиосканирование брюшной аорты.
При необходимости исследуется брюшной и грудной отдел аорты.
Диагностика
Фото: organserdce.com
Как выявить аневризму аорты, если в ряде случаев она развивается бессимптомно и обнаруживается случайно при каком-либо обследовании или при вскрытии, но не является при этом причиной смерти? Некоторые случаи имеют специфические признаки аневризмы аорты и приводят к всевозможным осложнениям, угрожающим жизни человека. Данное заболевание чаще всего наблюдается у пожилых людей. Это вызвано возрастными патологиями сосудистых стенок, наличием гипертонии или нарушением метаболизма.
Существует два вида аневризмы, отличающиеся расположением в организме человека:
- Аневризма грудной аорты – находится в грудном отделе;
- Аневризма брюшной аорты – находится в брюшной полости.
Эти аневризмы различают по форме, параметрам и имеющимся осложнениям. Признаки аневризмы аорты определяют течение болезни и методику хирургического вмешательства. Осложнение в виде внутреннего кровотечения в 2-х случаях из 5-ти приводит к смертельному исходу.
Постановка диагноза
Диагностика расслаивающей аневризмы аорты довольно трудна из-за нескольких причин:
- Признаки аневризмы аорты не отслеживаются;
- Симптоматика соответствует другим заболеваниям (например, кашель и дискомфорт в грудном отделе наблюдается при легочных заболеваниях); Патология редко встречается во врачебной практике.
При наличии признаков заболевания требуется проконсультироваться у терапевта или кардиолога. Они проведут первичный осмотр, по результатам которого назначаются обследования. После проведения исследований диагноз аневризма аорты часто подтверждается.
Как диагностировать аневризму аорты?
Диагностика расслаивающей аневризмы аорты выполняется с использованием определенных инструментальных способов исследования:
- Физикальный осмотр служит для сбора первоначальных данных (жалоб) без использования сложных способов обследования. Диагностика аневризмы аорты заключается во внешнем осмотре, перкуссии (простукивание), пальпации (прощупывание), аускультации (прослушивание стетоскопом) и измерении давления. После обнаружения характерных признаков назначается дальнейшая диагностика расслаивающей аневризмы аорты;
- Рентгенография показывает внутренние органы груди и живота. На снимке хорошо видно выпячивание дуги аорты или ее увеличение. Для выявления параметров аневризмы в сосуд вводится контрастное вещество. Из-за опасности и травматичности такая диагностика расслаивающей аневризмы аорты назначается по особым показаниям;
- Электрокардиография служит для определения активности сердечной мышцы. ЭКГ аневризмы аорты поможет отличить это заболевание от ишемической болезни сердца. При атеросклерозе, служащем причиной формирования аневризмы, страдают коронарные сосуды, что может вызвать инфаркт. Как выявить аневризму аорты? На кардиограмме можно отследить специфические признаки аневризмы аорты, соответствующие этой патологии сердечно-сосудистой системы;
- Магнитно-резонансная и компьютерная томография дают возможность определить все требуемые параметры аневризмы – ее расположение, размеры, форму и толщину стенок сосуда. Патогномоничный КТ-признак расслаивающей аневризмы аорты показывает утолщение стенки и резкое расширение просвета сосуда. На основании этих данных определяется возможное лечение;
- Ультразвуковое исследование – УЗИ аневризмы брюшной аорты является одним из распространенных методов диагностики. Оно помогает определить скорость кровотока и имеющиеся завихрения, расслаивающие стенки сосуда;
- Лабораторные анализы включают общий и биохимический анализ крови, а также мочи. Как диагностировать аневризму аорты по анализам? В них выявляются следующие признаки аневризмы аорты: Снижение или увеличение количества лейкоцитов, характерное для острой или хронической форме инфекционных болезней, которые предшествуют образованию аневризмы аорты. Также наблюдается повышение количества несегментированных нейтрофилов. Усиление свертываемости крови проявляется в виде увеличения уровня тромбоцитов, изменения факторов свертывания и указывает на вероятное формирование тромбов в полости аневризмы. Высокий уровень холестерина показывает наличие атеросклеротических бляшек в сосуде. В анализе мочи может находиться небольшое количество крови.
Перечисленные признаки аневризмы аорты не являются характерными симптомами данного заболевания и обнаруживаются не у всех пациентов.
Методы лечения аневризмы аорты
Существует несколько методик лечения аневризмы аорты. Важно знать преимущества и недостатки каждой из этих методик. Подходы к лечению аневризм брюшного отдела аорты:
Наблюдение за пациентом в динамике
При размере аневризмы менее 4,5 см. в диаметре пациенту рекомендовано наблюдение сосудистого хирурга, т. к. риск операции превышает риск разрыва аневризмы аорты. Таким пациентам должны проводится повторные ультразвуковые исследования и/или компьютерная томография не реже 1 раза в 6 месяцев.
При диаметре аневризмы более 5 см. хирургическое вмешательство становится предпочтительным, так как с увеличением размеров аневризмы повышается риск разрыва аневризмы.
Если размер аневризмы увеличивается более чем на 1 см. в год, риск разрыва возрастает и хирургическое лечение также становиться предпочтительным.
Открытое хирургическое вмешательство: резекция аневризмы и протезирование аорты
Хирургическое лечение направлено на профилактику жизнеугрожающих осложнений. Риск хирургического вмешательства связан с возможными осложнениями, которые включают инфаркт, инсульт, потерю конечности, острую ишемию кишечника, сексуальную дисфункцию у мужчин, эмболизацию, инфекцию протеза и почечную недостаточность.
Операция выполняется под общим наркозом. Суть операции в удалении аневризматического расширения и замещение его синтетическим протезом. Средний показатель смертности при открытых вмешательствах составляет 3-5 %. Однако, может быть выше при вовлечении в аневризму почечных и/или подвздошных артерий, а также в силу имеющейся у пациента сопутствующей патологии. Наблюдение в послеоперационном периоде осуществляется один раз в год. Отдаленные результаты лечения хорошие.
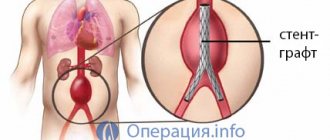
Эндоваскулярное протезирование аневризма аорты: установка стент-графта
Эндопротезирование аневризмы аорты является современной альтернативой открытому вмешательству. Операция выполняется под спинальной или местной анестезией через небольшие разрезы/проколы в паховых областях. Через вышеуказанные доступы в бедренную артерию под контролем рентгена вводятся катетеры. По которым, в дальнейшем, будет подводится эндопротез к аневризматическому расширению. Эндопротез или стент-графт брюшной аорты представляет собой сетчатый каркас, выполненный из специального сплава и обернутый синтетическим материалом. Последним этапом операции является установка стент-графта в место аневризматического расширения аорты.
В конечном счете аневризма «выключается» из кровотока и риск ее разрыва становится маловероятным. После эндопротезирования аорты пациент наблюдается в стационаре 2-4 дня и выписывается.
Эта методика позволяет снизить частоту ранних осложнений, сократить сроки пребывания пациентов в стационаре и уменьшить показатель смертности до 1-2%. Наблюдение в послеоперационном периоде осуществляется каждые 4-6 месяцев с использованием ультразвуковых методик, КТ-ангиографии, рентгенконтратной ангиографии. Эндоваскулярный метод лечения, безусловно, менее травматичный. Ежегодно, только в США, проводится около 40 000 подобных операций.
Таким образом, выбор методики лечения аневризмы брюшного аорты основывается на индивидуальных особенностях пациента.
Доплер сосудов почки в норме
Диаметр почечной артерии у взрослых в норме от 5 до 10 мм. Если диаметр 180 см/сек. У молодых на аорте и ее ветвях в норме может быть высокая PSV (>180 см/сек), а у пациентов с сердечной недостаточностью PSV низкая даже в области стеноза. Эти особенности нивелирует почечно-аортальное соотношение RAR (PSV в зоне стеноза/PSV в брюшной аорте). RAR при стенозе почечной артерии >3,5.
| Стеноз почечной артерии | PSV в месте стеноза | RAR | |
| Норма | 180 см/сек | 180 см/сек | ≥3,5 |
| Окклюзия | Нет сигнала | — |
Прямые критерии является предпочтительными, диагноз не должен быть основан исключительно на косвенных признаках. В постстенотическом отделе поток затухает — tardus-parvus эффект. При стенозе почечной артерии на внутрипочечных артериях PSV слишком поздний (tardus) и слишком маленький (parvus) — АТ >70 мс, PSV/АТ 0,05 и PI >0,12.
| Признаки | Главная почечная артерия | Сегментарные или междолевые артерии |
| Прямые | PSV >180 см/сек, RAR >3,5 | |
| Косвенные | AT >70 мс, AI 5 |
Рисунок. Пациентка 60-ти лет с рефрактерной артериальной гипертензией. PSV на брюшной аорте 59 см/сек. В проксимальном отделе ППА при ЦДК элайзинг (1), PSV значительно повышен 366 см/сек (2), RAR 6,2. В среднем сегменте ППА при ЦДК элайзинг, PSV 193 см/сек (3), RAR 3,2. На сегментарных артериях без существенного увеличения времени ускорения: верхняя — 47 мс, средняя — 93 мс, нижняя — 33 мс. Заключение: Стеноз в проксимальном отделе правой почечной артерии.
Рисунок. Пациент с острой почечной недостаточностью и рефрактерной артериальной гипертензией. УЗИ брюшной аорты и почечной артерий затруднено из-за газа в кишечнике. На сегментарных артериях слева RI о,68 (1), справа RI 0,52 (2), разница 0,16. Спектр правой сегментарной артерии имеет форму tardus-parvus — время ускорения увеличено, PSV низкий, вершина округлая. Заключение: Косвенные признаки стеноза правой почечной артерии. КТ-ангиография подтвердила диагноз: в устье правой почечной артерии атеросклеротические бляшки с кальцификацией, стеноз умеренной степени.
Рисунок. Пациент с артериальной гипертензией. PSV в аорте 88,6 см/сек (1). В проксимальном отделе ППА элайзинг, PSV 452 см/сек, RAR 5,1 (2). В среднем отделе ППА элайзинг, PSV 385 см/сек, RAR 4,3 (3). В дистальном отделе ППА PSV 83 см/сек (4). На внутрипочечных сосудах tardus-parvus эффект не определяется, справа RI 0,62 (5), слева RI 0,71 (6), разница 0,09. Заключение: Стеноз в проксимальном отделе правой почечной артерии.