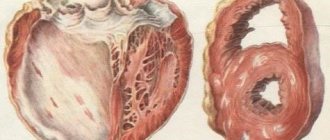
Фото: https://pixabay.com/illustrations/heart-curve-health-pulse-frequency-66888/ Склероз (от греч. skleros – твердый) – патологический процесс, который является исходом любого воспаления или повреждения тканей или органов. Это своеобразное уплотнение тканевой структуры, происходящее вследствие разрастания соединительной ткани на месте повреждения. Ткань замещает здоровые клетки того или иного органа, снижая или значительно нарушая его функцию.
Кардиосклероз (миокардиосклероз) – это процесс замещения соединительной тканью кардиомиоцитов – клеток сердечной мышцы, мышечных волокон вследствие разрастания соединительной ткани, приводящее к снижению функции сердечной мышцы и деформации клапанного аппарата. Также широко распространено название аортокардиосклероз – термин, который не используется в клинической практике из-за его устаревания и пересмотра международной классификации болезней.
Какие факторы приводят к развитию кардиосклероза
Причинами заболевания могут стать как заболевания сердца, так и внесердечная патология. Из них наиболее распространёнными являются:
- ишемическая болезнь сердца, инфаркт миокарда;
- длительно текущая артериальная гипертензия;
- гипертрофия камер сердца, чаще левого желудочка;
- эндокринная патология: сахарный диабет, заболевания щитовидной железы и т.д.;
- злоупотребление алкоголем, недостаточное питание, малобелковые диеты.
Когда кардиосклероз может стать опасным?
Развитие кардиосклероза до 40,0% — 45,0% не вызывает никаких выраженных признаков и симптомов, которые выражали бы развитие именно кардиосклероза. Такое незначительное рубцевание не приносит сильной опасности для человека, но при условии того, что необходимо постоянно лечить патологии сердечного органа и системы кровотока.
Особенно необходимо лечить гиперхолестеринемию и артериальную гипертензию, что становится причиной поражения венечных артерий, которые и провоцируют ишемию сердечного органа.
Опасность для жизни человека возникает при данных обстоятельствах:
- При прогрессировании кардиосклероза и распространении диффузного типа патологии на большой участок миокарда, приводя к истончению стенок сердца;
- При снижении способности сердца максимально сокращаться, что приводит к недостаточности сердечного органа;
- При гипертрофии стенок сердечных камер и межкамерных перегородок, что становится причиной увеличения в размере и объеме сердца;
- Слабое рубцевание может быть причиной развития аневризмы, которая при сильном выпячивании может иметь свойства разрыва, что приводит к летальному исходу;
- Очень толстый рубец, затрагивающий главные магистрали сердечного импульса, может привнести к блокаде сердечного импульса, аритмии, или же к развитию таких патологий ритма сердца — экстрасистолия, желудочковая фибрилляция.
Атеросклероз
Классификация кардиосклероза
По происхождению выделяют следующие основные формы.
- Постмиокардитический кардиосклероз. Миокардит – это воспаление сердечной мышцы (миокарда), источниками которого могут быть хронические очаги инфекции в организме, перенесенные в детском и молодом возрасте вирусные и грибковые инфекции, токсические поражения миокарда (лекарственные средства, радиоактивные излучения, химические вещества) или ревматические заболевания (системная красная волчанка, гигантоклеточный артериит и т.д.). Им чаще страдают дети, как наиболее подверженные инфекциям, или молодые люди.
- Атеросклеротический кардиосклероз. Патология, более присущая пациентам старшего возраста. При длительно текущей ишемической болезни сердца, когда миокард недостаточно кровоснабжается из-за суженных от атеросклероза артерий, в сердце истощаются запасы питательных веществ и кислорода, развивается дистрофия мышечных волокон, постепенная их гибель с замещением соединительной тканью. Процесс при атеросклеротическом кардиосклерозе несет обширный, так называемый, диффузный характер.
- Постинфарктный кардиосклероз. Развивается на месте погибшего участка сердечной мышцы после развития инфаркта миокарда. Вследствие закупорки коронарной артерии кровь перестает поступать в участок миокарда, который она питает. Сначала развивается ишемия кардиомиоцитов, затем их некроз. Через 7-10 дней участок некроза начинает перерождаться, лейкоциты уничтожают погибшие клетки, а на их место начинают синтезировать грубые соединительнотканные волокна. Через 4 недели от начала развития инфаркта миокарда образуется полноценный соединительнотканный рубец, или постинфарктный кардиосклероз.
По обширности повреждения выделяют:
- очаговый кардиосклероз;
- диффузный кардиосклероз.
Диагностика кардиосклероза
Наличие коллагеновой ткани на месте миокарда не оказывает какого-либо влияния на кровь, поэтому лабораторная диагностика не информативна. Она может помочь только для определения причины возникновения кардиосклероза.
В настоящее время, для определения изменений в стенке сердца используют следующие инструментальные методики:
- ЭКГ – этот способ не является достоверным в диагностике кардиосклероза. Электрокардиография позволяет только обнаружить участок сердца, который был поврежден или недостаточно кровоснабжается. Основываясь на этих изменениях, доктор может предположить наличие патологического очага и назначить дополнительное обследование;
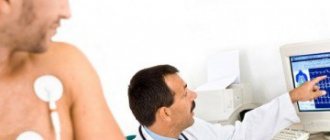
- Эхокардиография (синоним УЗИ сердца) – наиболее информативный способ для обнаружения изменений в миокарде. На ЭхоКГ можно непосредственно увидеть разрастание соединительной ткани в стенке сердца, точно определить размеры и локализацию дефекта. Чаще всего, используется поверхностная эхокардиография – ультразвуковой датчик помещается непосредственно на кожу передней грудной стенки, после чего доктор получает на мониторе изображение сердца в различных плоскостях;
- Сцинтиграфия – этот способ в России используется редко, из-за высокой стоимости. Проводят его следующим образом: больному вводят радиоактивные изотопы определенного химического элемента (чаще таллия) и оценивают его распределение по сердцу. Наличие «холодных очагов» (мест, где отсутствует изотоп) свидетельствует о затруднении кровотока в этой части миокарда и возможном кардиосклерозе. Необходимо уточнить, что сцинтиграфия метод полностью безопасный, однако не входит в обязательный диагностический стандарт.
Используя вышеперечисленные способы обследования можно обнаружить кардиосклероз и приступить к лечению такого пациента.
Изменения, происходящие в органе
Очаговый кардиосклероз возникает изолированно как исход инфаркта миокарда. Изменению подвергается тот участок миокарда, который был ранее повреждён. В зависимости от характера поражения очаговый кардиосклероз может быть крупноочаговым – часто после обширного трансмурального инфаркта, когда вся зона поражения замещается соединительной тканью и образуется чёткий очаг склероза, или мелкоочаговым – когда повреждение в миокарде развилось не в каждой первой клетке, а хаотично, в разных мышечных волокнах из-за длительно текущей ишемии и гипоксии этих участков.
Здоровые клетки сердца как бы попадают в зону нефункционирующих кардиомиоцитов, и тогда даже имея весь потенциал сокращения, они не выполняют свою функцию полностью, находясь в своеобразной ловушке.
Фото: https://pixabay.com/illustrations/heart-attack-stroke-heart-disease-3177360/
Диффузный кардиосклероз или миокардиофиброз встречается при длительных равномерных поражениях сердца. Наиболее часто такое встречается при гипертрофии левого желудочка, длительно текущей ишемической болезни сердца, поражении сердца при сахарной диабете, заболеваниях щитовидной железы, токсических повреждениях миокарда и т.д.
Из-за постоянного недостатка кислорода и питательных веществ, высокого уровня сахара или нарушения кровотока развивается дистрофия и атрофия кардиомиоцитов на всем протяжении сердечной мышцы, что снижает общую сократимость сердца и его основную насосную функцию.
Насколько эффективно лечение
Лечение кардиосклероза проводится только после установки диагноза. Чтобы избавиться от признаков заболевания, необходимо превратить соединительную ткань обратно в мышечную, но к сожалению, сделать это невозможно. Единственный выход в этой ситуации – поддерживать функционирование миокарда всеми доступными методами, чтобы остановить дальнейшее распространение участков склероза.
Доктору доступны следующие методики лечения:
- диета;
- модификация образа жизни;
- фармакологические препараты;
- оперативное вмешательство.
Основные клинические проявления кардиосклероза
Миокардиосклероз не имеет специфических симптомов. Это – синдром, который завершает течение любой кардиальной патологии. Вне зависимости от происхождения кардиосклероз обретает симптоматику сердечной недостаточности.
Одышка
Одышка может быть самым ранним симптомом сердечной недостаточности. Сначала пациенты ощущают нехватку воздуха при высокой физической нагрузке, затем по мере прогрессирования заболевания и снижения насосной функции сердца одышка постепенно возникает при нагрузке меньшей интенсивности, а при тяжёлом течении – даже в состоянии покоя.
Аритмия
Различные виды аритмий: наджелудочковые и желудочковые экстрасистолы, пароксизмальная тахикардия, фибрилляция предсердий, блокады и т.д. Кардиомиоциты, отвечающие за проведение импульса по мышечным волокнам, также замещаются соединительной тканью, которая не способна проводить электрический импульс.
Отеки нижних конечностей
При нарушении насосной функции сердце перестает достаточно быстро и эффективно перекачивать кровь по организму, скорость кровотока замедляется, сердцу становится труднее откачивать кровь от нижних конечностей, где она и застаивается. Из-за возросшего давления плазма (жидкая часть крови) пропотевает сквозь стенку сосуда в подкожно-жировую клетчатку нижней части голеней.
При отсутствии лечения застой крови усиливается, отеки распространяются до бедра, а в особо тяжёлых случаях формируется скопление жидкости в брюшной полости, именуемое асцитом.
Кашель
Кашель является симптомом застоя крови по малому кругу кровообращения, то есть в лёгких. Жидкость пропотевает в альвеолы, мешает полноценной вентиляции лёгких, возникает рефлекторный кашель, чтобы вывести лишнюю жидкость. Возникает этот кашель после физической нагрузки и усиливается в положении лёжа. Часто больные с явлениями застоя по малому кругу кровообращения подкладывают дополнительные подушки во время сна или вынуждены спать с приподнятым головным концом кровати
Мышечная слабость
Мышечная слабость и быстрое утомление при физической нагрузке. Этот симптом вызван нарушением кровоснабжения скелетных мышц из-за снижения насосной функции сердца и нарастания симптомов сердечной недостаточности.
Болевой синдром
Боли в сердце, ощущение сердцебиения, перебои в работе сердца. Эти симптомы вызваны снижением функционирования миокарда.
Боли в правом подреберье и увеличение печени возникают из-за застоя крови по большому кругу кровообращения, увеличения паренхимы печени и ее давления на капсулу, которая обильно содержит в себе нервные окончания.
Возможные проявления
Специфические симптомы кардиосклероза сердца чаще всего отсутствуют. Это является основной особенностью данной патологии. Заболевание может никак себя не выявлять. У многих больных наблюдается скрытое течение, а первые признаки появляются, когда сердечная мышца будет подвержена выраженным структурным изменениям.
Чтобы определить, какова вероятность развития кардиосклероза, врачи должны учитывать наличие болезней сердца и сосудов или перенесенные в прошлом патологии.
Обычно, проявления кардиосклероза совпадают с признаками основной патологии, вызвавшей рубцевание:
- Если появление соединительных тканей связано с нарушением поступления крови к мышцам сердца, то человек страдает от выраженных болезненных ощущений в области сердца, которые усиливаются при физических и эмоциональных нагрузках.
- Если протекает крупноочаговый кардиосклероз или диффузный процесс, то орган увеличивается в размерах.
- Если сердце начинает сокращаться с частотой больше чем в девяносто ударов, даже при незначительной физической активности, то диагностируют тахикардию. Это неспецифическое, но частое нарушение, сопровождающее склеротические процессы.
- Когда склеротические процессы распространяются на проводящие пути, нарушается продвижение электрического импульса и сердце сокращается нерегулярно, человек ощущает перебои в его работе. При этом часто кружится голова, понижается давление, наблюдаются обморочные состояния. Аритмии и блокады являются частыми спутниками кардиосклероза.
- Если мышечную ткань покрывает большое количество рубцов, то она теряет свои сократительные способности. При этом больного сопровождает слабость, одышка, отекают ноги, печень увеличивается в размерах. Происходит развитие недостаточности функций органа.
Также читают: Особенности и механизмы развития вазоспастической стенокардии
Диагностика
Диагностика являет собой многокомпонентный процесс и включает следующие этапы.
Сбор жалоб
Важно подробно расспросить пациента о моменте возникновения того или иного симптома, об условиях возникновения и способе купирования. Особое внимание обращается на расспрос о перенесённых заболеваниях – инфаркте, инсульте, стенокардии, миокардите или ревматизме. Кардиосклероз может формироваться в исходе любой из этих патологий.
Фото: https://pixabay.com/photos/benchmarking-doctor-pressure-830898/
Осмотр
Многие пациенты с начальными проявлениями заболевания внешне не отличаются от здоровых пациентов. Но чаще при осмотрен кожных покровов на себя обращает внимание цианоз, или посинение кожных покровов. Могут синеть губы, кончики пальцев, носа или мочки ушей – так называемый акроцианоз. При терминальных стадиях возможно массивное окрашивание кожных покровов в синеватый цвет.
Часто пациенты не обращают внимания на возникающие у них отеки, или не оценивают их распространённость. Отеки при сердечной недостаточности характеризуются возникновением в конце дня, преимущественно на ногах, проходят после отдыха или сна.
Существуют ещё и так называемые «скрытые» отеки – когда жидкость задерживается в организме, но ее недостаточно, чтобы проявиться отёком ног. Пациенты могут отмечать прибавку веса на 2 кг за 5 дней или на 3 кг за 7 дней, что и будет свидетельствовать о скрытом развитии отёков.
Артериальное давление пациентов с сердечной недостаточностью может быть как нормальным, так и повышенным при сопутствующей артериальной гипертензии. В финале развития заболевания, когда сердце уже перестаёт справляться с нагрузкой, давление становится сниженным. Частота пульса так же вариабельна.
Инструментальные методы диагностики
Основным методом исследования, позволяющим точно поставить диагноз кардиосклероз, является эхокардиография или ультразвуковое исследование сердца. При его проведении наиболее точно визуализируются зоны миокарда, которые сокращаются плохо (зоны гипокинезии) или не сокращаются совсем (зоны акинезии). Видно и общую сократимость сердца, размер полостей, количество и скорость крови, выбрасываемой за один сердечный цикл.
На эти данные в дальнейшем будет опираться врач при выборе тактики лечения, контроле его эффективности и продолжительности.
- ЭКГ проводится всем больным для оценки функции сердца, диагностики нарушений ритма и проводимости, помогает оценить прогноз при заболевании.
- Развёрнутый клинический анализ крови.
- Развёрнутый биохимический анализ крови с исследованием электролитов (натрий, кальций, калий), печеночных ферментов, оценки скорости клубочковой фильтрации.
- Исследование крови на глюкозу.
- Исследование функции щитовидной железы.
- Рентгенография органов грудной клетки.
- МРТ сердца.
Многие из этих методов направлены на поиск истинной причины заболевания и назначения наиболее подходящей терапии для каждого пациента. Стоит заметить, что использование того или иного метода диагностики остаётся на усмотрение врача.
Причины
Переход кардиомиоцитов в соединительную ткань происходит из-за воспалительного процесса. В данном случае формирование соединительнотканных волокон является своего рода защитным механизмом.
В зависимости от причин выделяют несколько групп:
- атеросклеротическая форма;
- постинфарктный кардиосклероз;
- миокардитическая форма;
- иные причины.
Атеросклеротический кардиосклероз
Включает в себя заболевания, которые ведут к кардиосклерозу посредством длительно протекающей ишемии, ИБС. Атеросклеротический кардиосклероз не классифицируется в отдельной категории по МКБ-10.
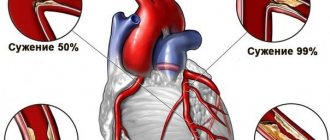
Ишемическая болезнь сердца развивается в результате атеросклероза коронарных артерий. При сужении просвета сосуда миокард перестаёт нормально кровоснабжаться. Сужение происходит из-за отложения холестерина и формирования атеросклеротической бляшки, либо из-за наличия мышечного мостика над коронарным сосудом.
При длительной ишемии между кардиомиоцитами начинает разрастаться соединительная ткань и формируется кардиосклероз. Важно понимать, что это довольно длительный процесс и чаще всего заболевание протекает бессимптомно. Первые признаки начинают появляться только тогда, когда значительная часть сердечной мышцы заполняется соединительной тканью. Причина смерти – в быстром прогрессировании заболевания и развитии осложнений.
Миокардитическая форма (Постмиокардический кардиосклероз)
Механизм развития миокардитического кардиосклероза совсем другой. Очаг формируется на месте бывшего воспаления после перенесенного миокардита. Для данного вида кардиосклероза характерны:
- молодой возраст;
- аллергические и инфекционные заболевания в анамнезе;
- наличие очагов хронической инфекции.
Код постмиокардического кардиосклероза по МКБ-10: I51.4.
Заболевание развивается из-за пролиферативных и экссудативных процессов в строме миокарда, из-за деструктивных изменений в самих миоцитах. При миокардите выделяется огромное количество веществ, которые оказывают повреждающее действие на мембраны мышечных клеток. Некоторая часть из них подвергается разрушению. После выздоровления организм в качестве защитной реакции усиливает выработку и объём соединительной ткани. Миокардический кардиосклероз развивается гораздо быстрее, чем атеросклеротический. Миокардический вариант характеризуется поражением лиц молодого возраста.
Постинфарктный кардиосклероз
Формируется в месте гибели кардиомицитов после острого инфаркта миокарда. При прекращении доступа крови по коронарной артерии к сердечной мышце развивается некроз соответствующего участка. Участок может быть разной локализации в зависимости от того какой сосуд оказался закупоренным. В зависимости от калибра сосуда меняется и размер поражённого участка. В качестве компенсаторной реакции организм начинает усиленную выработку соединительной ткани на месте поражения. Код постинфарктного кардиосклероза по МКБ-10 – I25.2.
Прогноз выживания после перенесённого инфаркта зависит от многих факторов. Причина смерти после инфаркта кроется в осложнениях заболевания и отсутствии адекватной терапии. Постинфарктный синдром это аутоиммунная реакция, которая осложняет инфаркт миокарда и проявляется симптомами воспаления перикарда, лёгких и плевры.
Постперикардиотомный синдром это воспалительное аутоиммунное заболевание перикарда, которое развивается после хирургической операции на открытом сердце.
Другие причины
Помимо вышеописанных встречаются и другие причины, более редкие.
- Радиационное облучение. Под воздействием радиационного облучения изменения происходит в самых разных органах и тканях. После облучения сердечной мышцы происходят необратимые изменения и полная перестройка в кардиомиоцитах на молекулярном уровне. Постепенно начинается формироваться соединительная ткань, её разрастание и формирование кардиосклероза. Патология может развиваться молниеносно быстро (в течение нескольких месяцев после сильного облучения) либо замедленно (через несколько лет после облучения невысокой дозой радиации).
- Саркоидоз сердца. Системное заболевание, которое способно поражать самые разные органы и ткани. При сердечной форме в миокарде образуются воспалительные гранулёмы. При грамотной терапии данные образования исчезают, но на их месте могут сформироваться очаги рубцовой ткани. Таким образом, формируется очаговый кардиосклероз.
- Гемохроматоз. Данное заболевание характеризуется отложением железа в тканях сердца. Постепенно токсический эффект нарастает, развивается воспалительный процесс, который завершается разрастанием соединительных тканей. При гемохроматозе кардиосклероз поражает всю толщу миокарда. В более тяжёлых случаях повреждается и эндокард.
- Идиопатический кардиосклероз. В это понятие включает кардиосклероз, который развился без видимых на то причин. Предполагается, что в его основе лежат неизвестные пока механизмы. Рассматривается вероятность влияния наследственных факторов, которые провоцируют усиленный рост соединительной ткани на определённом этапе жизни пациента.
- Склеродермия. Поражение сердечной мышцы при склеродермии является одним из самых опасных осложнений заболевания. Соединительная ткань начинает разрастаться с капилляров, которыми так богата сердечная мышца. Постепенно размеры сердца увеличиваются на фоне постоянного утолщения стенок. Традиционные признаки разрушения кардиомиоцитов и наличия воспалительного процесса не регистрируются.
Существует множество механизмов и причин запуска разрастания соединительной ткани в миокарде. Достоверно установить истинную причину заболевания достаточно сложно. Однако, выявление первопричины патологии просто необходимо для назначения правильного лечения.
Комплексное лечение кардиосклероза
Нужно понимать, что кардиосклероз – это не смертельное заболевание или угнетающий недуг, это образ жизни, сосуществование с такой особенностью сердца. Можно жить абсолютно полноценной жизнью, соблюдая диету, двигательный режим и прием препаратов. Можно наслаждаться жизнью, взяв болезнь под контроль.
Фото: https://pixabay.com/photos/doctor-doctor-s-office-stethoscope-3464761/
Поэтому важен комплексный подход в лечении кардиосклероза, командная работа врача и пациента, работающих на единый результат – здоровье человека.
Так как же необходимо менять образ жизни?
Контролировать массу тела
Первый этап изменения образа жизни – следить за эффективностью работы сердца и действия лекарственной терапии с помощью контроля скрытых отёков. Если масса тела увеличилась на 2 кг за 5 дней или на 3 кг за 7 дней, следует обращаться к врачу-кардиологу или корректировать терапию самостоятельно по алгоритмам, которые выдаёт врач.
Соблюдать диету
Избыточная масса тела или ожирение ухудшают прогноз и течения заболевания, поэтому при индексе массы тела более 25 см/кг2 стоит придерживаться диеты, ограничивающей калорийность питания в зависимости от возрастной и соматической нормы. При этом диета должна содержать достаточное количество белка — преимущественно рыбы, нежирной птицы, бобовых, содержать много полиненасыщенных жирных кислот, овощей и фруктов (до 500 г в сутки).
Из рациона необходимо исключить или минимизировать приём переработанного мяса, простых углеводов, солёных, жирных, жареных продуктов, консервов. Количество поваренной соли, поступающее с пищей, не должно превышать 6 г/сутки, что соответствует умеренному посолу пище при готовке или «не досаливать пищу», так как большое количество необходимого натрия и хлора поступает в организм с продуктами, не содержащими соль.
Жидкость стоит ограничивать только в случае тяжёлого состояния больного с выраженными отёками, в остальных случаях рекомендуется пить около 1,5 л/сутки.
Заниматься физической культурой
Заниматься физкультурой можно и нужно! Даже при тяжёлом состоянии пациента необходимо практиковать дыхательную гимнастику даже сидя в постели, начиная с нескольких минут в день, наращивая темп, так как доказано, что повышение тренированности организма улучшает прогноз пациента и его качество жизни.
Начиная с дыхательных упражнений с постепенным наращиванием интенсивности и улучшением состояния, со временем пациент может переходить на такие аэробные упражнения, как ходьба, затем бег, езда на велосипеде, плавание и водные упражнения, скандинавская ходьба. Уровень переносимой и подходящей нагрузки учитывается с учётом теста шестиминутной ходьбы (сколько пациент метров может пройти за 6 минут). Двигательный режим должен назначать и обсуждать с пациентом лечащий врач.
Соблюдать рекомендации по здоровому образу жизни
Курение противопоказано всем категориям больных. Алкоголь также стоит исключить, но рекомендации российского кардиологического общества немного мягче – не более 250 мл пива или 125 мл вина в день. Так же больным рекомендуется ежегодно прививаться от гриппа и от пневмококковой инфекции согласно плану прививок.
Фото: https://pixabay.com/photos/a-change-in-lifestyle-banana-diet-1430599/
Психологическая поддержка пациентов
Научно доказано, что профилактика депрессий, работа с психоаналитиком в группах и школах сердечной недостаточности улучшают прогноз пациентов и положительно влияет на динамику заболевания.
Лечение
В первую очередь необходимо уточнить, что вылечить кардиосклероз невозможно. Изменения, которые произошли в пораженном участке миокарда, необратимы, поэтому терапия таких больных направлена на поддержание работы сохранившейся сердечной мышцы, устранение застоя в крупных сосудах и профилактику инфаркта. В настоящее время, используется следующая схема лечения:
- Ацетилсалициловая кислота – это вещество предотвращает формирование тромбов во всех артериях организма. Является обязательным компонентом терапии, так как значительно уменьшает риск инфаркта и «закупорки»/тромбоэмболии легочной артерии (ТЭЛА). Рекомендуется применять комбинированные препараты кислота+магний, что позволит снизить вероятность побочного действия в виде образования язв. Например: Аспирин Кардио, Кардиомагнил;
- Ингибиторы ангиотензин-превращающего фермента (АПФ) – необходимы для замедления развития недостаточности сердца, поэтому назначаются большинству больным с кардиосклерозом. Также имеют свойство снижать давление, поэтому при склонности пациента к гипотонии (пониженному АД), дозировку подбирают индивидуально. Рекомендованные препараты: Эналаприл, Каптоприл, Лизиноприл;
Типичный побочный эффект. При приеме ингибиторов АПФ может начаться сухой навязчивый кашель, сохраняющийся в течение всего дня. Как правило, он исчезает после нескольких суток использования лекарства. Однако, в редких случаях, кашель остается в течение длительного времени. Наличие этого побочного эффекта – повод заменить ингибиторы на альтернативный препарат.
- Бета-адреноблокаторы – снижают нагрузку на сердце, уменьшая силу его сокращений. При кардиосклерозе назначают с осторожностью, так как сердечный выброс у таких больных уже несколько снижен. Противопоказаны при низкой частоте сокращений (менее 60 уд/мин). Не рекомендуются при склонности к гипотонии. Часто используемые бета-блокаторы: Бисопралол, Атенолол;
- Диуретики – эти препараты также уменьшают нагрузку на миокард, увеличивая выведения жидкости из организма. Существуют различные группы диуретиков. Подходящее лекарство выбирают, в зависимости от выраженности отеков, одышки и наличия гипертонии. Возможно применение тиазидных препаратов (Гипотиазид), антагонистов рецепторов альдостерона (Верошпирон). Петлевые диуретики (Фуросемид) используются несколько реже;
- Сердечные гликозиды – назначают для поддержания работы сердца. Используются с осторожностью, так как вместе с увеличением сердечного выброса возрастает и потребность миокарда в кровоснабжении. А оно часто затруднено. Единственное рекомендованное лекарство этой группы – Дигоксин;
- Антиаритмические препараты (по показаниям) – если у больного есть нарушения ритма, ему можно рекомендовать следующие лекарства: Амиодарон, Кордарон;
- Статины (по показаниям) – кардиосклероз часто сопровождается повышенным уровнем холестерина (выше 5-ти ммоль/л) и ЛПНП (выше 3-х моль/л). В этом случае, пациентам назначают Аторвастатин, Розувастатин и т.д.
Использование указанной схемы, в большинстве случаев, позволяет добиться улучшения состояния больного. Однако при отсутствии эффекта от терапии, рекомендовано хирургическое лечение, которое направлено на улучшение кровоснабжения сердца. С этой целью проводят:
- Транслюминальную баллонную ангиопластику (сокращенно – ТЛБАП) – операция заключается в введении специального прибора в коронарный сосуд, который восстанавливает проходимость крови по нему;
- Аорто-коронарное шунтирование – этот метод получил широкое распространение и до настоящего времени считается «золотым стандартом» при затрудненном кровотоке через коронарные артерии. Принцип операции заключается в следующем: обнаруживают суженный/закупоренный участок и создают обходной путь для крови. С этой целью, у больного берут менее значимый сосуд (чаще всего – подкожную вену ноги) и соединяют ей аорту и проходимую часть коронарной артерии.
Как правило, хирургическое лечение кардиосклероза позволяет значительно улучшить качество жизни пациентов. После него доктора дают рекомендации, которые следует обязательно соблюдать, для профилактики рецидивов.
Диета при кардиосклерозе
Питание больных должны быть направлено на снижение массы тела и нормализацию уровня жиров в крови (холестерина, ЛПНП, триглицеридов). Оно подразумевает исключение:
- Любых жареных блюд;
- Соленых, мучных, копченых продуктов;
- Животного жира (включая сливочное масло и жирные сорта мяса: свинину, телятину, говядина).
Предпочтение следует отдавать блюдам, приготовленным на пару. Следует включать в рацион растительные продукты (овощи, фрукты, соки и т.д.), нежирное мясо (курица). Пищу не следует досаливать.
Медикаментозное лечение кардиосклероза
- Лечение основного заболевания – кардиологической или другой терапевтической патологии.
- Основные группы препаратов, которые доказано снижают смертность и улучшают прогноз.
Ингибиторы ангиотензинпревращающего фермента (ИАПФ). Препараты снижают давление при артериальной гипертензии, улучшают сократительную функцию сердца из-за того, что замедляют перерождение мышечных волокон в соединительнотканные – так называемый кардиопротективный эффект. В случае противопоказаний или непереносимости ИАПФ врач может назначить блокаторы рецепторов ангиотензина II, имеющие тот же механизм действия.
Бэта-блокаторы. Бэта-блокаторы блокируют бэта-адренорецепторы в сердце, оказывая на него различные эффекты – снижение частоты сердечных сокращений, силы сердечных сокращений, интенсивности сердечных сокращений, уменьшают дистрофию и некроз кардиомиоцитов, уменьшают гипертрофию камер сердца, степень ишемии и частоту возникновения жизнеугрожающих аритмий. Кардиопротективный эффект сравним с ИАПФ.
Антагонисты минералкортикоидных рецепторов (АМКР). Эта группа препаратов уменьшает задержку жидкости в организме, оказывая мочегонный эффект, сохраняя все необходимые электролиты. АМКР имеют выраженный кардиопротективный эффект, снижая степень фиброза миокарда.
Диуретики. Применяются при отеках и в малых дозах назначаются уже при ранней стадии заболевания.
Антикоагулянты и антиагреганты. Препараты, снижающие свертываемость крови необходимы в том ряде случаев, когда ухудшается насосная функция сердца настолько, что течение крови замедляется, кровь застаивается и могут образовываться тромбы в кровеносном русле, которые опасны развитием тромбоэмболических осложнений.
Антиаритмики и сердечные гликозиды. Показаны при сопутствующих аритмиях для снижения их частоты возникновения.
Что такое кардиосклероз
В общем виде склероз – это отмирание работоспособных клеток органа и их замещение нефункциональной соединительной тканью. Склероз – не самостоятельная болезнь, а последствие других негативных процессов, протекающих в организме. Так проявляется защитная реакция иммунной системы, происходит компенсация, восполнение утраченных клеток.
Если по каким-то причинам повреждаются клетки сердечной мышцы (кардиомиоциты), то на месте дефектов формируются плотные рубцы из соединительной ткани. Их волокна совершенно не способны выполнять необходимые функции.
Поврежденный участок сердечной мышцы восстанавливается не за счет новых клеток мышцы, а за счет клеток соединительной ткани (рубец),
которые не выполняют функций, характерных для клеток сердечной мышцы.
На начальных стадиях недуга здоровые миоциты совершают двойную работу: свою и поврежденных клеток. Но постепенно их питание нарушается, они тоже отмирают, и снова происходит рубцевание. По мере разрастания пораженных участков сердечная мышца начинает терять работоспособность, снижается ее сократительная функция, нарушается ритмичность сердцебиения.
К сожалению, за констатацией того, что сердечная мышца теряет свои функциональные возможности стоит очень многое. Прежде всего потеря частью мышцы способности сокращения (рубцовая ткань не может сокращаться) приводит к перераспределению усилий по проталкиванию крови на другие участки мышцы. Это приводит к общему увеличению нагрузки на сердце и укорачиванию полноценной жизни сердца и его носителя.
Поврежденные участки мышцы не в состоянии правильно распределять импульсы управления сокращениями, поступающие из головного мозга. В результате возникают нарушения сердечного ритма.
Те же поврежденные участки начинают искажать пути нервного возбуждения, перекрывая пути прохождения импульсов от предсердий к желудочкам блокадами разного вида.
Заболевание может быть:
- очаговым, с формированием между нормальных клеток рубцов беловатого цвета;
- диффузным, когда соединительная ткань представляет собой решетку, в клетках которой располагаются здоровые кардиомиоциты.
Хирургическое лечение
- Постановка имплантируемого кардиостимулятора (ИКС) — применяется при нарушении проведения импульса по сердечным волокнам или уменьшении частоты сердечных сокращений.
- Аортокоронарное или маммарно-коронарное шунтирование.
- Операции на сердечных клапанах при сердечной недостаточности, обусловленной клапанными пороками.
- Трансплантация сердца.
Фото: https://pixabay.com/photos/hospital-operating-room-doctor-2767950/
Причины возникновения кардиосклероза
У каждого заболевания есть свои истоки. Основные причины кардиосклероза кроются в заболеваниях, которые дали толчок развитию болезни, а также в образе жизни пациентов. С точки зрения Большой Медицинской Энциклопедии, основных причин у кардиосклероза всего три. Это:
- Сужение крупных сосудов сердца, в результате чего происходит недостаточность кровоснабжения миокарда и развивается гипоксия;
- Воспалительные процессы, поражающие сердечную мышцу;
- Увеличение сердечной мышцы в объеме, растяжение ее стенок (например вследствие дилатационной кардиомиопатии).
Также на возникновение такого состояния влияют особенности образа жизни и генетическая предрасположенность (например, к атеросклерозу).
Наиболее распространенная причина кардиосклероза – атеросклероз сердечных сосудов, зачастую сопряженный с перенесенным инфарктом, на который ткани сердца отреагировали склерозированием
На развитие сердечной патологии сильнее всего влияют:
- Сидячий образ жизни и отсутствие физических нагрузок и спорта;
- Курение;
- Употребление жирной и острой пищи в больших количествах;
- Систематическое переедание и, как следствие, излишняя масса тела;
- Злоупотребление алкогольными напитками;
- Регулярные чрезмерные физические нагрузки в течение длительного времени;
- Постоянные стрессы;
- Наследственность.
Из-за подобных факторов ежегодно количество случаев сердечно-сосудистых заболеваний в мире возрастает. И с ними возрастает риск заболевания кардиосклерозом.
Профилактика кардиосклероза
Первая ступень профилактики – постоянное наблюдение врача-кардиолога или терапевта, лечение основной сердечной патологии.
Также важно ежегодно проходить обследование: делать ЭКГ, УЗИ сердца, сдавать анализы крови на холестерин и сахар.
Стоит соблюдать режим труда и отдыха, не выполнять тяжёлых физических нагрузок, заниматься физической культурой, контролировать уровень артериального давления.
Придерживаться средиземноморских правил диеты в своём рационе, потреблять здоровую и вкусную пищу, пить не менее 1,5 литров воды в день.
Факторы, которые провоцируют кардиосклероз
Факторы провокаторы сердечного склероза:
- Артериальная гипертензия с очень высоким индексом АД. При высоком индексе АД происходит ускоренное движение крови в системе кровотока, что заставляет сердце сокращаться быстрее. Повышенное сердечное сокращение истощает миокард, а также становится причиной появления атеросклеротических бляшек и тромбов на коронарных артериях, сосудах сердца, вызывая гипоксию органа и развитие кардиосклероза;
- Нарушения обменных процессов в организме и наиболее губительно для сердечного органа влияет нарушение в липидном обмене, что становится причиной развития гиперхолестеринемии, а высокий индекс холестерина становится фактором развития системного атеросклероза, который достаточно часто поражает венечные артерии, приводящие к гипоксии миокарда и развитии склероза;
- Пагубные негативные привычки приводят к тому, что происходит сужение артерий системы кровотока и сердце ощущает дефицит кислорода. Особенно опасно для сердечной гипоксии никотиновая зависимость;
- Лишняя масса тела, также является одной из главных причин формирования кардиосклероза. При ожирении сердечный орган должен перекачивать больший объем крови, что повышает нагрузку на миокард в 2 раза. При такой нагрузке сердце быстро изнашивается, что может стать причиной летального исхода даже в молодом возрасте;
- Постоянное перебивание в стрессовых ситуациях. При нервном перенапряжении, происходит значительная выработка гормонов эндокринной системой, а именно надпочечниками. По этой причине сосуды теряют эластичность, и происходит нарушение в обменных процессах. Это становится причиной дефицита кислорода, развития гипоксии сердечного органа и формирование на его почве кардиосклероза;
- При облучении радиацией, кардиомиоциты погибают, и происходит их замещение фиброзной тканью;
- Гиподинамия;
- Неправильное питание с употреблением большого количества холестеринсодержащих продуктов. Также происходит нарушения в липидном обмене от употребления жареных, маринованных, копченых блюд, что становится причиной отклонения в функционировании системы кровотока, которая и приводит к гипоксии сердечного миокарда и формирования рубца;
- Перегрузки организма тяжелым физическим трудом, также истощает миокард и провоцирует гибель кардиомиоцитов и замещение их фиброзной тканью.
Факторы провокаторы сердечного склероза