- Что такое аортокардиосклероз?
- Виды
- Причины развития патологии
- Симптомы недуга
- Осложнения
- Диагностика
- Лечение аортокардиосклероза (кардиосклероза)
- Профилактика
- Прогноз
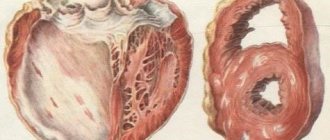
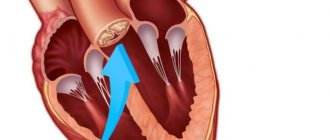
Аортокардиосклероз является заболеванием, при котором ткани сердечной мышцы замещаются рубцовой тканью, из-за чего нарушается сердечная деятельность, уменьшается количество кардиомиоцитов (мышечных клеток сердца), а клапаны сердца постепенно деформируются, что приводит к сердечной недостаточности или стенозу.
Что такое аортокардиосклероз?
Аортокардиосклероз является устаревшим термином, который уже не используется в медицине по причине перехода на международную классификацию заболеваний. На данный момент, официальное название этого заболевания – кардиосклероз.
Если происходит повреждение клеток сердечной мышцы, то на месте этих дефектов начинает разрастаться плотная рубцовая ткань, состоящая из соединительной ткани. Такая ткань не может выполнять необходимые сердцу функции.
Поначалу оставшиеся и здоровые клетки выполняют работу также и за поврежденные клетки, но со временем их питание нарушается, что приводит к отмиранию и рубцеванию.
Чем больше становится рубцовой ткани, тем быстрее сердечная мышца утрачивает свою работоспособность, нарушается сердечный ритм (из-за того, что поврежденные участки мышцы не могут распределять импульсы управления сокращениями, которые поступают из головного мозга) и теряется сократительная функция.
Лечение атеросклероза: какая цена
Мы гордимся нашей клиникой, потому что предоставляем качественные услуги для пациентов. У нас работают высококлассные специалисты, применяется современное оборудование. Позвоните нам и узнайте, как проходит лечение атеросклероза, какие цены. Консультанты ответят на все вопросы.
Внимание! Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи). Чтобы узнать подробности, позвоните, пожалуйста, по телефону, или на странице ВМП по ОМС
Виды
В зависимости от первичных заболеваний, из-за которых начался процесс замещения здоровых тканей на рубцовые, различают следующие виды кардиосклероза:
- Атеросклеротическая – развивается на фоне ишемической болезни сердца, встречается в любом возрасте, даже у детей, в случае перенесенных инфекционных заболеваний по типу кори и т.д. Также подобное воспаление вызывает аллергия или хронические заболевания. Процесс развития атеросклеротической формы может растянуться на годы и достаточно долгое время больной может не ощущать никаких проявлений болезни. Но, спустя время, происходит развитие сердечной недостаточности.
- Постинфарктная – является последствием восстановления человека после перенесенного инфаркта миокарда. В случае повторения инфарктов, возникают рубцы различной протяженности и локализации. Они могут смыкаться друг с другом или быть изолированными. Полости сердца расширяются и под воздействием систолического давления рубцовые очаги могут начать растягиваться, что приводит к появлению аневризмы, при разрыве которой наступает летальный исход.
- Постмиокардическая – является последствием различных заболеваний (гнойная ангина, гайморит, ревматизм), которые вызывают воспалительный ответ в миокарде. Возможно проявление как у взрослых, так и у детей.
Рубцовый процесс может распространяться по миокарду в большей или меньшей степени, с учетом того, от чего выделяют два основных вида кардиосклероза:
- диффузный кардиосклероз;
- очаговый кардиосклероз.
Особенности диффузного процесса
Диффузный кардиосклероз может распространиться по всему миокарду или занимать только какую-то часть и четкие границы будут отсутствовать. Структура развития этой формы – ячеистая, в которую включены участки нормальной мышечной ткани.
Постепенно эти участки уменьшаются в размерах, но при этом соединительная ткань не замещает их полностью. Рубцовое образование не может сокращаться, а образовывается оно на основе разрушенных кардиомиоцитов.
Особенности очагового процесса
Очаговый кардиосклероз – это ограниченный участок рубцовой ткани с четкими границами, который образуется на месте омертвевшей сердечной ткани. По другому очаговый кардиосклероз могут называть рубцом на сердце – в нём полностью отсутствуют мышечные клетки сердца из-за чего оно не может сокращаться и слабо передает импульсы.
В зависимости от размеров очага различают следующие типы болезни:
- Широкофокусный – большой очаг формируется по причине закупорки крупного коронарного сосуда, из-за чего гибнут все кардиомициты. Этот тип болезни в основном характеризуется разрастанием коллагеновых волокон и других соединительных элементов на месте инфаркта. Как результат – появляется шрам, который не дает образоваться аневризме.
- Мелкофокусный – мышечная ткань изменяется слабовыраженно, образуются белые прослойки соединительной ткани, которые располагаются внутри миокарда. Причина возникновения мелкофокусного кардиосклероза заключается в недостатке кислорода в стенках камер сердца, что приводит к уменьшению количества и гибели кардиомиоцитов.
Причины развития патологии
Кардиосклероз является вторичным заболеванием, так как ему всегда предшествуют патологические поражения сердца, к которым относят:
- Инфаркт, из-за которого погибает часть сердечной мышцы.
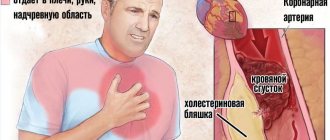
- Кальциноз сосудов – образование на стенках сосудов бляшек, которые перекрывают просвет.
- Ишемическая болезнь – усугубляет уже нарушенную работу сердца и увеличивает площадь поражения миокарда из-за чего кардиосклероз становится более обширным.
- Гипертония – вызывает дистрофию, разрушение и склеротирование участков миокарда, которые не выдержали перегрузки из-за высокого давления.
- Миокардиодистрофия – поражение сердечной мышцы, которое связано с нарушением метаболических процессов миокарда.
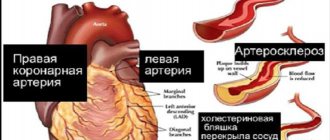
- Атеросклероз – ухудшается гемодинамика, происходит некроз сердечной ткани и активизируется процесс рубцевания из-за поражения сосудов.
- Сахарный диабет – развивается кислородное голодание в результате поражения мелких сосудов, из-за чего происходит разрушение кардимиоцитов и замещение их соединительной тканью.
К факторам, из-за которых может развиться кардиосклероз относят:
- лишний вес;
- много стрессов;
- недостаточное количество физической нагрузки;
- неправильное питание;
- авитаминоз;
- наследственный фактор;
- переедания.
Факторы риска атеросклероза
Основными факторами, способствующими развитию бляшек, считают курение, артериальную гипертонию и нарушение липидного обмена. Дополнительные факторы, помогающие и усугубляющие: возраст, сахарный диабет, ожирение, малоподвижный образ жизни, нездоровое питание, наследственная предрасположенность, а у женщин ещё и возраст постменопаузы. Факторы, влияние которых на развитие заболевания у конкретного человека можно исключить, называются модифицируемые, при атеросклерозе их большинство. А вот исключить влияние возраста, наследственности и пола невозможно, это немодифицируемые факторы.
Ведущая и основополагающая причина заболевания — курение. В табаке содержится несколько сотен вредных веществ и соединений, а не только наркотик никотин. Доказано, что отказ от этой не просто вредной, а губительной привычки достоверно снижает риск развития атеросклероза, а с ним и всех сердечно-сосудистых заболеваний.
Повышение уровня холестерина и «плохого холестерина» ЛПНП, что величают, как гиперлипидемия, способствует отложению их в сосудистой оболочке. В исследованиях уменьшение уровня «плохого холестерина» на 1,0 ммоль/л на 22% снижало смертность от ССЗ. Холестерин частично можно корригировать диетой, помните, только 20% поступает с пищей. Остальные 80% холестерина по генетической программе синтезируются организмом, этот объём холестерина надо уменьшать специальными препаратами – статинами. Уровень холестерина зависим от питания, физической активности и даже сезона, зимой он выше, но и «хороший» в это время года тоже выше.
Артериальная гипертензия настолько тесно связана с атеросклерозом, что оба заболевания могут считаться близнецами. Некоторые учёные считают оба заболевания разными сторонами единого процесса, где одно патологическое состояние обязательно переходит в другое, и не суть важно, какое легализовалось первым, главное – оба вместе и тянут друг друга. При длительном повышении давления спастическое сужение сосуда способствует образованию в нём атеросклеротической бляшки, атеросклероз сужает сосуды, способствуя повышению давления. Бляшки «любят» формироваться в развилках сосуда на веточки, куда ударяются турбулентные волны крови, подаваемой под большим давлением.
Ожирение по своей сути объёмное проявление избытка холестерина и нарушений обмена. Необходимо усвоить, что объём мужской талии должен быть не более 94 см, а женской — менее 80 см, и это не стремление к красоте, а жизненная необходимость. Потеря 10 кг веса снижает уровень «плохого холестерина» на 0,2 ммоль/л, при этом повышается чувствительность к инсулину и уменьшается уровень триглицеридов.
Не стоит забывать, что избыточная масса тела приводит к гиподинамии – снижению двигательной активности, которая в свою очередь прямой дорогой приводит к атеросклерозу. Физическая нагрузка снижает концентрацию ЛПНП.
Избыток жиров в питании напрямую влияет на атерогенез, способствует ожирению, а тот ведёт к развитию сахарного диабета. При недостатке поступления с пищевыми жирами витамина E и эссенциальных фосфолипидов нарушается синтез «хорошего холестерина». Поэтому во всём важна мера.
При сахарном диабете второго типа, как правило, развивающегося у взрослых, риск смерти от сердечного заболевания вырастает трёхкратно у мужчин, и пятикратно у женщин. А сердечно-сосудистые болезни – клиническое проявление атеросклероза. При сахарном диабете в обязательном порядке повреждаются мелкие сосуды, что называется «микроангиопатия», а в дальнейшем вовлекаются и более крупные артерии – полная благодать для создания бляшек на негладкой оболочке уже суженных сосудов.
С наследственной предрасположенностью запросто не поборешься, но ныне генетическое тестирование позволяет диагностировать семейную гиперлипидемию и прочие отклонения от нормального липидного обмена, чтобы своевременно начать пожизненную коррекцию с помощью лекарственных препаратов.
Запишитесь на прием к кардиологу сегодня
Симптомы недуга
Проявление симптомов зависит не от самого кардиосклероза, а от болезни, которая его вызвала. Основными признаками недуга являются:
- появление удушливого кашля в ночное время суток, так называемая «сердечная астма»;
- болевые ощущения в правом подреберье из-за переполненной кровью печени;
- одышка при любом положении;
- сильное сердцебиение;
- отечность, появление которой свидетельствует о тяжести болезни;
- тахикардия, экстрасистолия и брадикардия;
- понижение работоспособности;
- головокружение;
- усталость.
Яркость проявления симптомов зависит от степени распространения рубцовой ткани по отношению к здоровой – чем больше рубцов, тем сильнее сердечная недостаточность и её признаки. Если же рубцевание присутствует на небольших, отдельных участках, то это может свидетельствовать о полном отсутствии симптомов.
Прогрессирование кардиосклероза происходит постепенно, возможны ремиссии, которые длятся по 2-3 года.
Противопоказания при атеросклерозе
Опасен атеросклероз тем, что имеет ряд противопоказаний. Не всегда проявления недуга легко устранить. Благодаря возможности консервативного и оперативного воздействия вероятность избавиться от недуга высока. Но все же есть противопоказания при атеросклерозе:
- наличие острых форм болезней;
- аллергия на препараты;
- недостаточность кровообращения;
- миокардиты в активной форме.
Если есть условия, препятствующие устранению недуга, подбираются альтернативные методы.
Диагностика
Диагностика кардиосклероза начинается со сбора жалоб пациента. Также врач учитывает все болезни, которые были перенесены ранее и анализирует степень сердечной недостаточности.
Больного осматривают на наличие отеков конечностей, пальпируют живот, простукивают, определяют скопление жидкости, насколько увеличилась печень. Также меряется давление с пульсом, прослушивается грудная клетка.
К аппаратным методам диагностики заболевания относят:
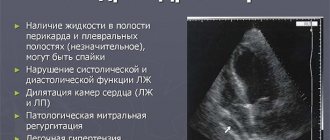
- эхография сердца – определяет размеры отделов сердца, его насосную функцию, сократительные возможности;
- компьютерная или магниторезонансная томография;
- сцинтиграфия – неинвазивный метод исследования миокарда – в вену больного вводится вещество с радиоактивными изотопами, которые циркулируют по организму и поглощаются миокардом, после чего, при помощи гамма-камеры происходит анализ его распределения в мышце сердца;
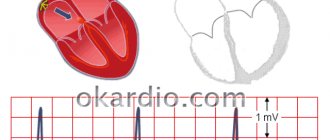
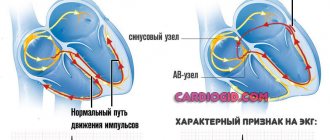
- электрокардиограмма – оценивает автоматизм, проводимость и возбудимость сердца;
- рентген – на снимках можно увидеть увеличение камер сердца;
- мониторинг холтеровский – представляет собой запись обычной электрокардиограммы и артериального давления в течении суток, когда больной ведет обычную физическую активность.
Из лабораторных методов используют:
- общая биохимия крови;
- анализ крови на холестерин;
- общий анализ мочи.
Лечение аортокардиосклероза (кардиосклероза)
Не существует лечения, которое смогло бы обратить вспять процесс образования рубцовой ткани, поэтому, то лечение, что есть, преследует несколько целей:
- провести терапию болезни, которая повлекла за собой развитие кардиосклероза;
- обеспечить сохранение трудоспособности и улучшение качества жизни больного.
Лечится кардиосклероз при помощи лекарств и хирургического вмешательства. Подбор стратегии лечения зависит от характера и тяжести заболевания, от возраста больного, от непереносимости лекарств, от общего состояния здоровья.
Медикаментозная терапия
Медикаментозное лечение включает в себя такие препараты:
- диуретики – необходимы для выведения из организма лишней жидкости, снимая тем самым нагрузку с сердечной мышцы (Лазикс, Фуросемид, Гипотиазид, Индапамид);
- бета-блокаторы – блокируют рецепторы, которые реагируют на адреналин и норадреналин (Метопролол, Небиволол, Пропрапонолол, Бисопролол);
- ингибиторы АПФ – расширяют кровеносные сосуды, увеличивают кровоснабжение миокарда и его сократительную способность (Энап Н, Берлиприл Плюс, Липразид);
- сердечные гликозиды – препараты, которые помогают увеличивать силу сердечной мышцы (Дигоксин);
- антагонисты рецепторов ангиотензина первого и второго типов – назначаются в случае непереносимости ингибиторов АПФ – расширяют сосуды, понижая тем самым артериальное давление;
- статины – назначаются для замедления атеросклероза коронарных сосудов (Симвастатин, Аторис);
- препараты для разжижения крови (Кардиомагнил, Лоспирин, Клопидогрель, Магникор);
- витамины и минералы (витамина А, группы В, Омега-3).
Хирургическое лечение
Операции при кардиосклерозе помогают устранить осложнения или вылечить первичную патологию из-за которой произошло развитие болезни. При наличии сильной брадикардии больному могут имплантировать кардиостимулятор – прибор, который будет задавать ритм сердцу при помощи электрических импульсов.
При выраженной ишемии миокарда, которая была вызвана закупоркой коронарных артерий, назначается стентирование. Если провести эту операцию не представляется возможным, то кардиохирург выполняет аортокоронарное шунтирование.
Тяжелым вариантом операционного вмешательства при кардиосклерозе является пересадка сердца. В наше время присутствуют случаи лечения болезни при помощи стволовых клеток, однако, из-за высокой стоимости и неоднозначности результатов применение этой техники остается под вопросом.
Народные методики
Народные средства не являются панацеей, однако, они могут помочь смягчить проявление симптомов и предотвратить развитие тяжелых осложнений. К лучшим рецептам народной медицины относят:
- Чеснок. Влияет на уровень холестерина. Чтобы изготовить настойку, нужно раздавить чеснок при помощи пресса и смешать с лимонным соком и водой.
- Петрушка – это источник минералов, которые нужны для полноценной работы сердечной мышцы. Петрушку можно добавлять в салат, а также употреблять в виде отвара.
- Экстракт артишока – поднимает уровень полезного холестерина, выводит излишки плохого. Употреблять можно в виде капсул, таблеток и настоек.
- Сбор из тмина и боярышника. Возьмите 1 ч. л. плодов тмина и 1 ст. л. корня боярышника. Измельчите и перемешайте. Вскипятите 300 мл кипящей воды, дайте настояться одну ночь в термосе и процедите. Выпейте в течении дня в 4-5 приемов.
Диетическое питание
Правильный рацион играет большую роль в улучшении питания участков миокарда. Основными нюансами при составлении меню, являются:
- замените жиры животного происхождения на растительные – это позволит уменьшить количество холестерина в крови;
- замените простые углеводы на сложные;
- откажитесь от алкоголя;
- уменьшите количество потребляемой соли;
- добавьте в меню больше овощей и фруктов, которые содержат в себе антиоксиданты;
- кушайте рыбу, так как она содержит в себе омега-3 полиненасыщенные жирные кислоты;
- добавляйте больше растворимых пищевых волокон.
Какой врач лечит атеросклероз
Атеросклероз является серьезным недугом, большинство людей находится в зоне риска. Каждый второй человек на планете подвержен атеросклерозу, но далеко не все знают, какой именно врач занимается устранением проблем с сосудами. Ведь наличие такого диагноза подразумевает проблемы с сердцем, нарушение работы аорты, и даже ноги страдают. Давайте разберемся, какой врач лечит атеросклероз.
Если Вы заметили изменение в организме, присутствует ряд факторов, способствующих появлению такого недуга, как атеросклероз, стоит обратиться к терапевту. Он сможет определить первые признаки, провести базовый осмотр и направить к другому врачу при необходимости. Диагностика проводится ангиологом, именно этот врач специализируется на данном заболевании. Также работа проводится совместно с неврологом. Данный специалист помогает в борьбе с атеросклерозом.
В нашей клинике устранить атеросклероз артерий и повреждения аорты помогают профессиональные доктора с большим опытом работы. У нас лечат сложные формы патологии сосудов, специалисты снижают риск усугубления состояния здоровья. Выбирайте своего доктора и записывайтесь на прием.
Профилактика
Профилактика кардиосклероза включает в себя следующие мероприятия:
- своевременная и полноценная терапия основной болезни;
- длительный и качественный сон;
- витаминотерапия;
- проведение вакцинопрофилактики против гриппа, дифтерии, краснухи;
- соблюдение назначенных врачом предписаний;
- исключение чрезмерных физических нагрузок;
- соблюдение режима труда и отдыха;
- правильное питание.
Процедуры, которые применяются при кардиосклерозе:
- массаж;
- радоновые, йодобромные ванны;
- инфракрасная сауна;
- лечебная физкультура;
- подводный душ-массаж;
- сухие углекислые ванны.
Как диагностируют?
Для подтверждения диагноза проводят ряд процедур, которые включают в себя ультразвуковое исследование сердца.
Заподозрить кардиосклероз можно по наличию у пациента характерных для этого недуга клинических признаков. Для подтверждения диагноза рекомендуется провести ультразвуковое исследование и магнитно-резонансную томографию сердца, с помощью которых определяются участки замещения кардиомиоцитов на соединительную ткань. Также необходимо провести рентгенографию грудной клетки и коронарографию, которая помогает выявить изменение кровообращения. Показана электрокардиография и радиоизотопное исследование сердца. Важно сдать общий и биохимический анализ крови, а также провести иммунологические и гормональные исследования.
Прогноз
Диффузная форма кардиосклероза считается неблагоприятной по своему прогнозу. Например, при образовании соединительной ткани на месте трансмурального инфаркта растет риск развития аневризмы, разрыв которой чаще всего приводит к немедленной смерти. В случаях, когда кардиосклероз возник в результате естественных возрастных изменений, такое течение болезни является обычно благоприятным.
Кардиосклероз – это часто встречающаяся патология сердца, степень тяжести которой зависит от объема пораженных тканей и общего состояния организма. Если человек заметил у себя симптомы данного заболевания, то ему следует как можно быстрее обратиться к врачу, который его обследует и назначит терапию.
Клинические проявления атеросклероза
Клинические проявления определяются не столько обширностью вовлечения сосудов в патологический процесс, сколь конкретной локализацией сужающей просвет бляшки. И не обязательно требуется почти тотальное перекрытие сосуда, ишемия может возникнуть при весьма умеренной облитерации, к примеру, если бляшка сочетается с повышением давления, как известно, обусловленным спазмированием сосудов.
Как правило, атеросклерозом поражаются сосудистые бассейны. При локализации в церебральном бассейне – сосуды головного мозга, развиваются головные боли, головокружения, шум в голове, нарушения памяти и интеллекта. Апофеоз церебрального атеросклероза – ишемический инсульт головного мозга. Атеросклеротическое поражение сосудов сердца откликается стенокардией, которая в критический момент становится инфарктом миокарда.
Поражение бляшкой почечной артерии приведёт к повышению артериального давления, а походя голодающая почка будет снижать свои функциональные возможности. Если атеросклероз почечной артерии будет идти параллельно с развитием диабетической микроангиопатии, то стоит готовиться к почечной недостаточности. В поражённых бляшками артериях брюшной полости, отвечающих за кровоснабжение кишечника, могут образовываться тромбы, а запустение сосуда приводит к ишемии сегмента кишки и даже операции по поводу некроза кишечной стенки.
Атеросклеротическое поражение артерий нижних конечностей приносит тяжкие страдания мужской половине человечества, причём все они злостные курильщики. Начинается, как всегда с малого, а доходит до ампутаций в результате критической ишемии конечности. Но и до ампутации бедолагам не дают спокойно спать боли в ногах, не позволяя принять в постели горизонтальное положении, поскольку интенсивность болевого синдрома значимо возрастает.
Атеросклероз наступает скрытно, но приводит к страданиям.