В научной литературе и медицинской практике изменение интенсивности работы сердца обобщенно называется аритмией. Речь идет либо о неравномерном распределении времени между ударами, либо о правильной, но недостаточно интенсивной или слишком сильной активности. Первый вариант называется брадикардией, второй — тахикардией.
Снижение частоты сердечных сокращений несет не меньшую опасность, по сравнению с иными типами нарушений. Вообще же сигналом начала проблем служит уменьшение числа сердечных сокращений до 60 ударов в минуту и менее (60 — нижний предел).
Мышечный орган перекачивает недостаточно крови, не способен обеспечить ткани питательными элементами и кислородом, которыми богато жидкое соединительное вещество. Отсюда гипоксия со всеми вытекающими последствиями: вплоть до инсульта, инфаркта или остановки сердца.
Синусовая брадикардия — это снижение частоты сердечных сокращений до 60 ударов и менее, по причине нарушения работы одноименного узла сердца, своеобразного регулятора сердечного импульса.
Механизм развития патологии
Формируется рассматриваемый процесс по хрестоматийным правилам. Нужно начать с краткой анатомической справки.
Сердце обычно работает без сторонних стимулов, автономно. Это объясняет, почему человек с умершим мозгом все еще продолжает «жить», или лучше сказать, вегетативно существовать.
Ритм может корректироваться стволом головного мозга или иными внешними раздражителями, однако существенного влияния это не имеет.
Основная структура, отвечающая за генерирование электрического импульса и сокращение мышц, выступает так называемый синусовый узел или водитель ритма, как его еще называют.
Это скопление сердечных клеток. Однако одного этого образования мало для полного проведения импульса. То же цели служат синоатриальный и атиовентрикулярный узлы (далее по пучку Гиса к остальным тканям). То есть в оптимальном положении скорость сердечной активности регулируется именно водителем.
Синусовый ритм — это нормальная физиологическая деятельность сердца.
В случае нарушений со стороны узлов формируется два вида брадикардии: собственно синусовая (о которой и пойдет речь) и несинусовая (расположенная в других узлах или связанная с нарушением проводимости пучка Гиса). Возможны смешанные типы, чаще всего именно они и встречаются.
Суть и опасность синусовой брадикардии
Здоровое сердце сокращается самостоятельно без каких-либо стимулирующих влияний. Это возможно благодаря спонтанным возбуждающим импульсам, которые возникают в сердечно-нервных клетках. Самое большое их скопление называют синусовым узлом. Его импульсы ритмичные, сильные и проходят через все отделы сердца, производя регулярные однотипные сокращения миокарда. Поэтому здоровый сердечный ритм называют синусовым (его частота в минуту – 60–90 уд.)
При синусовой брадикардии синусовый узел генерирует мало импульсов, сердце сокращается реже чем должно – менее 60 раз в мин. Это приводит к замедлению кровообращения во всех органах и тканях, что сопровождается кислородным голоданием (гипоксией). Больше всего страдает головной мозг и сердечная мышца. Чем больше выражена брадикардия, тем тяжелее нарушения в организме. Угроза для жизни возникает при замедлении сердечных сокращений менее 40/мин, а цифры менее 30 уд/мин – сигнал предстоящей остановки сердца.
Причины развития процесса
Всегда делятся на болезнетворные и физиологические.
Естественные факторы
В такой ситуации брадикардия является вариантом нормы и не достигает значений менее 50 ударов в минуту (слабо выраженное нарушение частоты сердечных сокращений). Лечения так же не требуется.
- Общая тренированность тела. Мышечный орган в процессе физической активности показывает меньшую интенсивность функционирования ввиду привычности и адаптивности. У спортсменов профессионалов и любителей тахикардия почти не встречается. Зато в спокойном состоянии сердце редко ускоряется до 80-90 ударов и более, типична брадикардия. Для сравнения, если ту же нагрузку возьмет среднестатистический человек — все закончится инфарктом или кардиогенным шоком. Совет для любителей активного отдыха: нагрузку увеличивать равномерно, постепенно, не форсировать.
- Длительное нахождение в одном положении. Пример — лежачие больные. Если на протяжении 18-24 часов физическая активность минимальна, это закончится постепенным, но неуклонным снижением частоты сердечных сокращений. По прошествии стационарного периода, все приходит в норму.
- Сон. Ночной отдых ассоциирован с замедлением физиологических процессов: снижается температура тела, давление, вырабатывается меньше специфических гормонов, ответственных за частичное регулирование сердечного ритма. Кроме того, гипоталамус и ствол мозга дают меньше сигналов к возбуждению синусового узла. Это так называемый циркадный ритм. Если человек длительное время нарушает естественный режим, биологические часы сбиваются, восстановить нормальное положение уже намного сложнее.
- Изменение климатических условий. При переезде из тепла в холод. Гипотермия ассоциирована с временными процессами торможения всех функций организма. Адаптация длится не более 3-х-7-и суток. Если больше — есть основание для подозрений на патологический процесс.
- Недостаточное потребление поваренной соли. Для нормальной проводимости сердечных структур требуется натриевое соединение. Полный отказ недопустим.
- Пубертатный период, пиковые гормональные состояния. Помимо полового созревания речь идет о беременности. Во время гестации наблюдается снижение артериального давления и интенсивности сердечной деятельности. Другой вариант — начало менструального цикла. Женщины реагируют на него по-разному, но, как правило, знают о своих проблемах.
- Возраст более 55-60 лет. В пожилые годы брадикардия встречается в результате ослабления сердечной мышцы. Те же процессы наблюдаются при постоянной нагрузке на миокард в результате течения гипертонической болезни.
Физиологические причины синусовой брадикардии — условия окружающей среды, циркадный ритм, пиковые гормональные состояния и т.д. На долю естественных факторов приходится до 30% всех случаев. Остальные клинические ситуации имеют патологическое происхождение.
Основные черты физиологической брадикардии:
- Отсутствие выраженных симптомов.
- Равномерная частота сердцебиения.
- Малая выраженность уменьшения скорости сердечных сокращений (не ниже 50).
Патологические причины
Многочисленные (на долю патологического генеза брадикардии приходится до 70% всех зафиксированных клинических ситуаций) и, соответственно, опасные.
Среди возможных заболеваний:
- Отравление тяжелыми металлами: ртуть, кадмий, также иными веществами: мышьяк, фосфин. Лекарствами: настойка ландыша, перебор с сердечными гликозидами, антигипертензивными препаратами бета-блокаторыми, блокаторами кальциевых каналов, ингибиторами АПФ, диуретиками. Наиболее характерна синусовая брадикардия для хронических гипертоников и сердечников.
- Почечная недостаточность, патологии выделительной системы. Сопровождается болями в пояснице, частым безрезультатным посещением туалетной комнаты, увеличением суточного диуреза. Обуславливается снижением гемодинамики, дефицитом ренина (особого прегормона, ответственного за регуляцию сосудистого тонуса).
- Печеночная недостаточность. В результате гепатита или, чаще, цирроза. Причина опять же гормональная: отсутствие выработка ангиотензиногена, метаболиты которого наравне с ренином стабилизируют сердечный ритм. Симптомы: боли в правом подреберье, тошнота, рвота, желтизна кожных покровов, обесцвечивание кала.
- Гипоталамический синдром (ошибочно называемый вегетососудистой дистонией). Реже речь идет о соматотрофной дисфункции. Диагноз ВСД не существует, это всего лишь симптом множества возможных синдромов. Сопровождается головокружением, тошнотой, цефалгией, реже рвотой. Обуславливает нарушение процессов возбуждения и торможения в ЦНС.
- Проблемы с самим сердцем: ишемическая болезнь сердца, перенесенный инфаркт, стенокардия, синдром слабости синусового узла). Сопровождаются болями в груди, неравномерностью ритма, проблемами с дыханием, утомляемостью, низкой работоспособностью.
- Злокачественные и доброкачественные опухоли в анамнезе. Первые — любой локализации. Вторые — расположенные в области сердца.
- Инфекционные болезни с острой интоксикацией: пневмония, ангина, перитонит, сепсис.
- Нарушения гормонального фона в результате поражения органов эндокринной системы: гипотиреоз, гипокортицизм и сахарный диабет. Симптомы многообразны: слабость, похудание, резкое снижение артериального давления, температуры.
Есть и субъективные факторы: курение, алкоголизм, «увлечение» психоактивными веществами на длительной основе.
Брадикардия при беременности
У женщин во время вынашивания ребенка брадикардия развивается крайне редко, если ее не существовало до наступления беременности. Брадикардия может быть физиологической или патологической. Физиологическая брадикардия является вариантом нормы и обычно отмечается, если до наступления беременности женщина вела активный образ жизни, тренировалась, физически работала и т.д. В таком случае брадикардия не представляет какой-либо опасности для плода или для самой женщины.
Патологическая брадикардия при беременности обычно провоцируется следующими патологиями:
- Болезни щитовидной железы;
- Заболевания почек и печени;
- Заболевания сердца и сосудов;
- Нарушения регуляции со стороны ЦНС.
При наличии патологической брадикардии беременная женщина должна получать лечение, целью которого является устранение заболеваний, ставших причиной урежения сердцебиения. Патологическая брадикардия может быть опасной для матери и плода.
Симптоматика
Признаки зависят от формы процесса.
Слабо выраженная и умеренная
Частота сердечных сокращений — от 60 до 40 ударов в минуту.
- Головная боль.
- Вертиго.
- Одышка.
- Потливость. Особенно в ночное время суток.
- Нарушения сна.
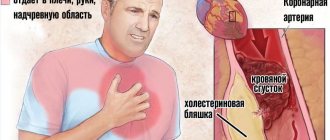
- Дискомфорт за грудиной. Давящий, тянущий, отдает в лопатку и руки.
Все проявления слабо выражены, могут вообще отсутствовать, если процесс длится долгое время. Организм постепенно адаптируется к новым условиям.
Выраженная форма
ЧСС — менее 40 ударов. Симптомы проявляются максимально:
- Головная боль.
- Вертиго вплоть до полного отсутствия ориентации в пространстве.
- Одышка, удушье.
- Интенсивный дискомфорт в грудной клетке.
- Слабость, сонливость.
Все это на фоне нарушения сознания вплоть до комы, снижения артериального давления и неспособности самостоятельно определить пульс. Общее состояние тяжелое, требуется срочная госпитализация в стационар, проведение реанимационных мероприятий.
Острая форма
Полностью соответствует умеренному или выраженному типу патологического процесса. Симптоматика определяется в достаточной степени для выявления проблемы, но не настолько, чтобы проводить реанимационные мероприятия.
Может продолжаться неопределенно долго. Постепенно переходит в хроническую фазу. Тогда интенсивность проявлений падает до минимума, пациент адаптируется к новым условиям, что не есть хорошо: если имеется патология, она никуда не уходит, прогрессирует, но не дает знать о существовании проблемы.
Брадикардия плода
В настоящее время метод КТГ (кардиотокографии) позволяет регистрировать частоту сердечных сокращений плода во время беременности. Нижняя граница нормы ЧСС плода составляет 110 ударов в минуту. Если сердцебиение плода составляет менее 110 ударов в минуту, то речь идет о брадикардии. Обычно брадикардия свидетельствует о внутриутробной гипоксии, нарушениях мозгового кровообращения или какой-либо иной патологии плода. По одной только брадикардии установить, какие именно нарушения развития имеются у плода, невозможно, поскольку необходимо дополнительное детальное обследование при помощи УЗИ, допплерометрии, возможно генетического анализа и т.д. Поэтому брадикардия плода является сигналом для последующего обследования, целью которого является выявление любых имеющихся у него нарушений.
В настоящее время многие беременные женщины озабочены брадикардией плода на ранних сроках беременности и задают по этому поводу множество вопросов. Однако следует знать, что информативность измерения частоты сердечных сокращений для оценки состояния плода наступает не ранее 20 – 22 недели беременности. Именно с этого срока имеет смысл делать КТГ и подсчитывать ЧСС плода. Любое измерение частоты сердцебиения у плода ранее 20 – 22 недели беременности неинформативно. До 20-ой недели беременности единственной информацией, которую можно получить о сердцебиении плода, это – есть оно или нет. То есть, зафиксировать – живой ребенок или умер. Если сердцебиение есть, то ребенок живой, если оно не выслушивается, значит, плод умер внутриутробно. Никакой информации о состоянии плода его частота сердцебиений до 20-ой недели беременности не несет. Это означает, что женщины могут не волноваться относительно брадикардии плода на 5, 6, 7, 8 … 19-ой неделях беременности, поскольку это ничего не значит, кроме констатации факта, что малыш живой, растет и развивается.
Можно ли помочь себе в домашних условиях?
При слабо выраженной и умеренной брадикардии — вполне. Поспособствуют нормализации состояния как классические медикаменты, так и народные рецепты.
Алгоритм таков:
- Измерить уровень артериального давления и частоты сердечных сокращений. Это нужно для последующей оценки эффективности первой помощи.
- Принять таблетку или две тонизирующего средства: Цитрамон, лучше чистый кофеин, а также Аспирин-Кардио (если его нет — простую ацетилсалициловую кислоту, однако дозировка меньше). Хорошо помогают капли Зеленина, но их нужно употреблять с осторожностью, препарат существенно повышает ЧСС. Начинать с 20 капель.
- Выпить настойку элеутерококка, женьшеня или съесть пару ложек лимона с корицей и медом.
- Принять горизонтальное положение, как можно меньше двигаться. Физическая активность может привести к летальным осложнениям.
В отсутствии эффекта на протяжении 20-30 минут вызывать скорую медицинскую помощь.
На месте показаны следующие мероприятия:
- Введение Допамина.
- Инъекция атропина.
- В крайнем случае используется адреналин.
Затем решается вопрос о транспортировке больного в кардиологический стационар для проведения комплексной диагностики и лечения.
Умеренная синусовая брадикардия допускает оказание первичной самостоятельной помощи. В отсутствии эффекта — показан вызов неотложки. Осложнения — инфаркт, инсульт, остановка сердца, кардиогенный шок, летальный исход.
Берут ли в армию с этим диагнозом?
На принятие решения взять ли призывника на службу в армию, если у него обнаружена брадикардия сердца, влияют три фактора:
- причины образования патологии;
- возможные последствия заболевания;
- какой вид брадикардии выявлен у юноши.
Если замедленная работа сердца связана со сбоем в организме, то военная комиссия может оформить призывнику отсрочку от армии. Но перед этим ему нужно пройти обследование. Категорию годности юноши к службе определяют при помощи четырех функциональных классов.
| Функциональный класс | Состояние призывника | Заключение врача |
| Первый | Отсутствует дискомфорт и усталость во время физических нагрузок. | Годен к службе. Присваивается категория «Б». |
| Второй | Появляется одышка и усталость при выполнении привычных упражнений. | Ограниченно годен к службе. Присваивается категория «В». |
| Третий | Наблюдается сильная усталость даже при выполнении легких нагрузок. | Для службы в армии не годен. Присваивается категория «Д». |
| Четвертый | Возникновение слабости происходит даже в состоянии полного покоя. | Для службы в армии не годен. Присваивается категория «Д». |
Если сопутствующие заболевания при брадикардии не были выявлены, то юноша может служить в армии. Умеренное состояние патологии не требует корректировки образа жизни и не оказывает влияние на активность призывника.
Теперь вы знаете, что означает понятие синусовая брадикардия и как она выглядит на ЭКГ, чем она опасна для сердца детей и взрослых, в пожилом возрасте, а также призывают ли в армию с этим заболеванием и всегда ли нужно лечение. Брадикардия может характеризоваться и как безобидное явление, и как серьезное заболевание, опасное для жизни. Поэтому нельзя игнорировать ее: нужно вовремя обращаться к врачу, чтобы как можно скорее принять меры.
Необходимые обследования
Ведением больных с патологическим процессом занимаются кардиологии. Специалисты иных профилей привлекаются при наличии подозрений на внесердечную этиологию болезни.
Схема диагностики:
- Опрос пациента и сбор анамнеза. В первую очередь. Недооценивать этот момент нельзя. Определяется вектор дальнейшей деятельности. Задача пациента — рассказать о всех своих жалобах.
- Измерение артериального давления, частоты сердечных сокращений.
- Определение функциональной активности мышечного органа с помощью ЭКГ.
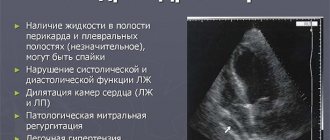
- Эхокардиография. Визуальная методика оценки состояния структур сердца.
- Ангиография.
- МРТ.
Мероприятия иного профиля: анализы крови, мочи, исследование неврологического статуса, сцинтиграфия надпочечников, печени, щитовидной железы.
Системность — гарантия быстрой постановки и верификации диагноза. При необходимости перечень расширяется. При умеренной и выраженной брадикардии рекомендуется стационарное обследование. Всегда присутствует опасность осложнений.
Анализы и диагностика
С диагностической целью пациентам с редким пульсом проводится специальное обследование:
- прослушивание сердечных тонов посредством фонендоскопа и стетоскопа;
- анализ плёнки ЭКГ в покое и после физической нагрузки;
- проведение велоэргометрии;
- проведение суточного холтеровского мониторирования ЭКГ;
- проведение эхокардиографии;
- анализ биохимических показателей мочи и крови;
- анализ на токсины при подозрении на отравление, интоксикацию организма;
- чреспищеводное электрофизиологическое исследование проводящей системы сердца (применяется только в том случае, если на ЭКГ не удаётся зафиксировать определённые изменения, блокады);
- проведение бактериологического анализа мочи и крови при подозрении на инфекции.
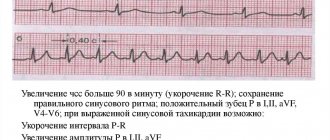
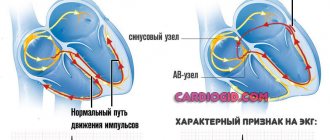
Специфические признаки проблемы на ЭКГ
Мало о чем скажет простому пациенту. По секрету говоря, не каждый врач разбирается в вопросе, требуются глубокие знания.
Среди характерных признаков:
- Увеличение интервала R-R (0.21-0.22 сек), T-P.
- Повышения инт. Q-T.
- Зубцы: T1,T2 — +. T3 — низкий, также положительный, TV1 — отрицательный.
Все изменений сравнительно мягкие, по одной только электрокардиографии диагностировать фактор развития болезни невозможно. Констатировать факт — вполне.
Нарушение функции синусового узла
Причиной нарушения функции синусового узла может быть как непосредственное повреждение его структуры (ишемия, инфаркт миокарда, гемохроматоз, ревматоидный артрит), так и опосредованное путём влияния лекарственных средств, нарушение водно-электролитного баланса, при гипотиреозе, гипогликемии, гипоксии (синдром обструктивного апноэ), повышение внутричерепного давления.
Наиболее часто поражение синусового узла возникает в результате развития атеросклероза и, как следствие, ишемической болезни сердца. Развивается хроническая ишемия, с возможным отмиранием клеток синусового узла. Кроме того, при изъязвлении атеросклеротических бляшек и тромбозах артерий, питающих синусовый узел (правая коронарная артерия или левая коронарная артерия) развивается инфаркт миокарда и повреждение структур основного водителя ритма.
При инфаркте миокарда развитие синусовой брадикардии наиболее часто наблюдается при его нижней локализации.
Методы лечения
Хирургические, медикаментозные и народные. Часто в сочетании.
Препараты
Тонизирующие. Среди групп:
- Сердечные гликозиды. Нормализуют функциональную активность органа. Обладают кардиотоническим эффектом. Настойка ландыша, иные медикаменты.
- Цитрамон, Аспирин-Кардио, Кофеин, Зеленина (с осторожностью). Способствуют ускорению ритма.
- Седативные средства растительного происхождения. Пустырник и валериана.
От бета и альфа-блокаторов, ингибиторов АПФ и блокаторов кальциевых каналов, также транквилизаторов лучше держаться подальше. Они обладают прямо противоположным действием. Если имеет мест гипертония, подбирается строго выверенная дозировка.
Хирургические способы
Основной метод — установка искусственного водителя ритма (кардиостимуятора). Выраженная синусовая брадикардия лечится оперативным путем в 80% случаев. Показана срочная помощь после выведения пациента из критического состояния.
Народные методы
- Настойка элеутерококка (2-3 ложки 3 раза в день).
- Спиртовой препарат женьшеня (30 капель 1-2 р. д.).
- Лимон с корицей и медом (3 л. 2 р.д.).
- Отвар крапивы, ромашки (1:1, 300 мл воды на 100 граммов сырья).
- Боярышник (15-20 капель).
Изменение образа жизни также имеет определенное значение. Среди методов:
- Отказ от курения, алкоголя.
- Нормализация физической активности (несколько часов прогулов в день, ЛФК).
- Питьевой режим — 2 литра.
- Соль — 12 граммов.
- Рационы — лечебные столы №3, №10.
Можно:
- Фрукты, овощи (особенно яблоки, бананы, груша, киви, картофель).
- Кисели, отвары ягодные и другие.
- Каши.
- Диетическое мясо, белок, супы на основе таких сортов.
- Кисломолочне продукты.
- Сливочное масло.
- Яйца.
- Мед, сухофрукты.
- Кофе.
- Чай.
- Шоколад.
Нельзя:
- Фаст-фуд.
- Жирное мясо.
- Сдоба, жареные пироги.
- Консервы, полуфабрикаты.
Способ готовки — варка, варка на пару и запекание. Питание дробное, переедание и употребление пищи на ночь недопустимо.
Прогноз и возможные осложнения
Вероятность последствий без лечения — 25% в течение 2-3 лет. При условии комплексной терапии — 10% и менее. В 95% случаев медикаментозная курация имеет положительный эффект. Остальные 5% требуют установки водителя ритма.
Среди возможных осложнений:
- Инфаркт. Острое нарушение питания сердечной мышцы с ее последующим отмиранием и замещением рубцовыми тканями.
- Инсульт (ишемический). Транзиторные атаки.
- ИБС и дисфункция органа.
- Остановка сердца.
- Кардиогенный шок.
- Летальный исход.
Причины и группы риска
В группу риска по развитию патологической синусовой брадикардии попадают в первую очередь пожилые люди. Старение организма сопровождается замедлением метаболизма, развитием атеросклероза, других хронических заболеваний. Также имеет значение наследственный фактор, врожденные болезни. Длительное недоедание, в том числе и продолжительное соблюдение диеты с целью похудения, может провоцировать брадиаритмию. В группу риска также включены люди, работающие с фосфорорганическими веществами, злоупотребляющие алкоголем, курильщики.
Если рассматривать причины брадикардии, можно традиционно выделить внешние и внутренние провоцирующие факторы. Однако такой разграничивающий подход был бы неправильным, так как иногда наблюдается тесная взаимосвязь обеих групп. Именно точное выяснение возможных причин брадиаритмии позволяет грамотно подобрать метод лечения болезни.
Внешние (экстракардиальные)
Выделяют:
- Наследственность.
- Физиологические – пожилой возраст, гипотермия, голодание.
- Гормональные дефекты – гиперальдостеронизм, гипотиреоз.
- Алкоголь и другие токсические воздействия.
- Нервные болезни и расстройства, в том числе инсульты, инфекции ЦНС, невриты, ВСД.
- Бесконтрольный прием медикаментов.
- Метаболические электролитные нарушения.
- Гипоксия различного генеза, в том числе связанная с анемией, бронхитами, астмой.
Внутренние (кардиальные)
Среди болезней сердце для возникновения брадикардии имеют значение:
- ИБС – стенокардия, инфаркт.
- Пороки.
- Миокардиты, перикардиты.
- Артериальная гипертензия.
- Дисфункции и дегенерация синусового узла.
- Мерцание предсердий.
- Атеросклероз.
Важно: Отдельно следует рассматривать синдром реполяризации желудочков, который ранее считался ЭКГ феноменом, свойственным тренированным юношам. Клинически синдром никак не проявляется, но при его наличии на электрокардиограмме у человека риск внезапной смерти считается более высоким. В последние годы кардиологи предполагают, что наличие синдрома реполяризации предшествует гипертрофии миокарда.
Профилактика
Отказ от вредных привычек.
- Диетическое питание.
- Правильный питьевой режим.
- Оптимальная физическая активность (2-3 часа прогулов в день).
- Полноценный ночной отдых (дневной его не покрывает, организм работает на износ при «повороте» циркадных ритмов).
Синусовая брадикардия сердца — снижение ЧСС менее 60 ударов в минуту при нарушении функциональной активности особого скопления клеток мышечного органа. Несет значительную опасность здоровью и жизни. Лечение в стационарных условиях, с применением нескольких методик. Риски высокие, при проведении своевременной терапии значительно ниже.
Народные средства
Народные средства могут помочь при брадикардиях с ЧСС не менее 40 ударов в минуту.
В большинстве рецептов используются лекарственные растения, понижающие тонус парасимпатической нервной системы, усиливающие сокращения миокарда либо поддерживающие артериальное давление. Они отчасти восстанавливают нормальный сердечный ритм, отчасти предотвращают развитие осложнений. При гемодинамически значимой брадикардии не рекомендуется прибегать к народным методам лечения до постановки окончательного диагноза. Также не стоит принимать лекарственные растения параллельно с медикаментозным лечением, так как это повышает вероятность непредсказуемых побочных эффектов.
В лечении брадикардии народными средствами используются следующие рецепты:
- Отвар тысячелистника от брадикардии. Необходимо взять 50 г сухого тысячелистника и залить его половиной литра воды. Кипятить в течение 10–15 минут, а затем настаивать ровно час. Принимать отвар нужно по столовой ложке три раза в день;
- Корень женьшеня. Возьмите 15 г сухого корня, измельчите, залейте 0,5 л водки, настаивайте 20–30 дней, взбалтывайте каждые 1–2 дня. Принимайте 30–40 капель в сутки. Максимальная длительность курса лечения – 1,5 месяца. Затем сделайте месячный перерыв.
- Натуральный сок винограда обладает отличным укрепляющим воздействием на сердце. Суточная доза составляет 400 миллилитров.
- На водяную баню на 15 минут поместить стакан кипятка с двумя ст. л. тысячелистника, затем настоять еще час. Готовый отвар принимать трижды по две ст. л. ежедневно.
- Подготовить следующий состав – сбор из 30 гр. аира с рябиновыми листочками, 50 гр. корней одуванчика, листочков смородины и соцветий боярышника. Готовый сбор в объеме столовой ложки поместить в 200 мл кипятка, настоять полчаса, профильтровать. Принять лекарственное средство следует в течение дня за два раза.