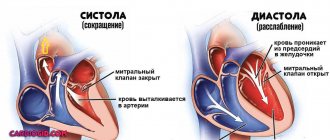
Синдром ВПВ — это врожденная аномалия развития кардиальных структур, при которой в сердце образуется лишний проводящий пучок, транспортирующий электрический импульс от синусового узла к желудочкам, в обход атриовентрикулярного узла, что приводит к преждевременному возбуждению желудочков.
По своему характеру это порок, но выявляется он далеко не сразу. Симптоматика на ранних стадиях минимальна. Как правило, обнаружение подобного явления — случайность, выявленная в ходе электрокардиографии. Признаки достаточно характерны, потому спутать состояние почти невозможно.
Также заболевание носит название синдрома Вольфа-Паркинсона-Уайта, по именам самых выдающихся исследователей.
Лечение состояния обладает определенными перспективами на любой стадии. Лучше всего они в момент выявления, когда органических дефектов еще нет.
Механизм развития патологии
Суть отклонения заключается в образовании лишнего проводящего пути в сердце.
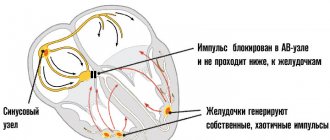
Нормальное положение вещей таково. Кардиальные структуры имеют возможность сокращаться и работать автономно за счет наличия скопления активных клеток, генерирующих электрический импульс.
Это так называемый синусовый узел или естественный водитель ритма. Он работает постоянно. За проведение сигналов отвечают так называемые пучки Гиса, они имеют разветвленную структуру и заканчиваются на уровне желудочков.
На фоне ВПВ синдрома (Вольфа-Паркинсона-Уайта) образуется дополнительный путь движения импульсов по пучку Кента.
Отсюда повышенная активность кардиальной деятельности, которая проявляется как тахикардией (сокращения, проходящие полный цикл, однако, возникают не всегда), так и аритмиями прочих видов (от фибрилляции до экстрасистолии). Все зависит от особенностей развития болезни у конкретного человека.
По мере прогрессирования проблемы, наблюдаются нарушения нормальной работы всех органов и систем. Первым страдает сердце, затем сосуды. Головной мозг, почки и печень.
Некоторые, относительно легкие формы, протекают бессимптомно. Другие же дают выраженную клиническую картину и ассоциированы с повышенным риском внезапной смерти больного в краткосрочном периоде.
Внутренний противопожарный водопровод (ВПВ), совмещенный со спринклерной или дренчерной АУВПТ
Системы внутреннего противопожарного водопровода в общественных и административно-бытовых зданиях, торговых и офисных центрах, производственных, складских и многофункциональных комплексах могут проектироваться или реконструироваться таким образом, чтобы быть совмещенными с хозяйственным и/или питьевым водопроводом вплоть до насосных станций, а также с установками водяного пожаротушения. При этом все противопожарные системы должны сохранять работоспособность в условиях пожара в течение времени, необходимого для выполнения их функций и эвакуации людей в безопасную зону.
Это следует из пункта 2 статьи 62, пункта 2 статьи 82 и статьи 86 Федерального закона от 22 июля 2008 года № 123-ФЗ «Технический регламент о требованиях пожарной безопасности», пункта 4.1.10 свода правил СП 10.13130.2009, а также пунктов 5.7.7, В.3.8 и В.3.17 (Приложения В3) свода правил СП 5.13130.2009.
Прежде, чем подробно рассмотреть вопросы проектирования, монтажа и техобслуживания ВПВ и автоматических установок водяного пожаротушения (АУВПТ) спринклерного и дренчерного типа, определимся с нормативно-технической базой, содержащей требования к этим системам (см. табл. 1).
Таблица 1. Источники требований пожарной безопасности к ВПВ и системам водяного пожаротушения
| № документа | Наименование нормативно-технического документа |
| Своды правил серии «Системы противопожарной защиты» (СППЗ) | |
| СП 10.13130.2009 | Внутренний противопожарный водопровод. Требования пожарной безопасности |
| СП 5.13130.2009 | Установки пожарной сигнализации и пожаротушения автоматические. Нормы и правила проектирования |
| СП 241.1311500.2015 | Установки водяного пожаротушения высотных стеллажных складов автоматические. Нормы и правила проектирования (разделы 4–7) |
| СП 4.13130.2013 | Ограничение распространения пожара на объектах защиты. Требования к объемно-планировочным и конструктивным решениям (пункты 6.4.72, 6.8.42, 6.8.57, 6.9.25) |
| Прочие своды правил и ведомственные нормы | |
| СП 75.13330.2011 | Технологическое оборудование и технологические трубопроводы. Актуализированная редакция СНиП 3.05.05-84 |
| СП 118.13330.2012* | Общественные здания и сооружения. Актуализированная редакция СНиП 31-06-2009 (Приложение Л*, пункты 7.45*, 8.24–8.27) |
| СП 258.1311500.2016 | Объекты религиозного назначения. Требования пожарной безопасности (пункт 8.2) |
| СП 166.1311500.2014 | Городские автотранспортные тоннели и путепроводы тоннельного типа с длиной перекрытой части не более 300 метров. Требования пожарной безопасности (пункт 9.2) |
| ВСН 25-09.67-85 | Правила производства и приемки работ. Автоматические установки пожаротушения, утв. Решением Минприбора СССР от 2 сентября 1985 года № 25-09.67-85 |
| ВМР от 03.07.2014 | Временные методические рекомендации по проверке систем и элементов противопожарной защиты зданий и сооружений при проведении мероприятий по контролю (надзору), утв. МЧС России 3 июля 2014 года (разделы 7 и  |
| СТО и национальные стандарты серии «Техника пожарная. Общие технические требования. Методы испытаний» | |
| СТО-НСОПБ-24/ВОД | Методика испытаний внутреннего противопожарного водопровода, утв. Протоколом НСОПБ от 16 ноября 2010 года № 7 |
| ГОСТ Р 51049-2008 | Рукава пожарные напорные |
| ГОСТ Р 51844-2009 | Шкафы пожарные |
| ГОСТ Р 53251-2009 | Стволы пожарные воздушно-пенные |
| ГОСТ Р 53278-2009 | Клапаны пожарные запорные |
| ГОСТ Р 53279-2009 | Головки соединительные пожарные |
| ГОСТ Р 53331-2009 | Стволы пожарные ручные |
| ГОСТ Р 51049-2008 | Рукава пожарные напорные |
| Стандарты для водяных и пенных АУПТ (АУВПТ) и их технических средств | |
| ГОСТ 12.4.009-83 | ССБТ. Пожарная техника для защиты объектов. Основные виды. Размещение и обслуживание |
| ГОСТ 12.3.046-91 | ССБТ. Установки пожаротушения автоматические. Общие технические требования |
| ГОСТ Р 50680-94 | Установки водяного пожаротушения автоматические. Общие технические требования. Методы испытаний |
| ГОСТ Р 50800-95 | Установки пенного пожаротушения автоматические. Общие технические требования. Методы испытаний |
| ГОСТ Р 51043-2002 | Установки водяного и пенного пожаротушения автоматические. Оросители. Общие технические требования. Методы испытаний |
| ГОСТ Р 51052-2002 | Установки водяного и пенного пожаротушения автоматические. Узлы управления. Общие технические требования. Методы испытаний |
| ГОСТ Р 53288-2009 | Установки водяного и пенного пожаротушения автоматические. Модульные установки пожаротушения тонкораспыленной водой автоматические. Общие технические требования. Методы испытаний |
| Стандарты для пенообразователей | |
| ГОСТ Р 50588-2012 | Пенообразователи для тушения пожаров. Общие технические требования и методы испытаний |
| ГОСТ Р 53280.1-2010 и ГОСТ Р 53280.2-2010 | Установки пожаротушения автоматические. Огнетушащие вещества: Часть 1. Пенообразователи для тушения пожаров водорастворимых горючих жидкостей подачей сверху. Общие технические требования и методы испытаний Часть 2. Пенообразователи для подслойного тушения пожаров нефти и нефтепродуктов в резервуарах. Общие технические требования и методы испытаний |
Давайте рассмотрим основные вопросы проектирования ВПВ и автоматических установок водяного пожаротушения (АУВПТ) спринклерного и дренчерного типа.
Какие пожары можно, а какие нельзя тушить водой и водными растворами
Несмотря на то, что вода является одним из наиболее известных средств тушения пламени при пожаре, область ее применения ограничена. Воду и водные растворы нельзя использовать для тушения горящих металлов, металлоорганических соединений, раскаленного угля и железа. Кроме того, ее недопустимо применять в тех случаях, когда происходит горение химически активных материалов и веществ, вступающих с водой в химическую реакцию, а также горючих, коррозийно-активных и токсичных газов. В частности, воспрещается тушение водными растворами и водой:
· щелочных металлов и алюминийорганических соединений — при воздействии воды происходит химическая реакция со взрывом;
· литийорганических соединений, азида свинца, гидридов и карбидов металлов (алюминия, цинка, магния, кальция, бария) — при взаимодействии с водой происходит химическая реакция с выделением горючего газа;
· гидросульфита натрия — вода провоцирует самовозгорание;
· серной кислоты, хлорида титана, термита — при взаимодействии с водой возникает сильный экзотермический эффект;
· битума, перекиси натрия, жиров, масел, петролатума — в результате добавления воды происходит разбрызгивание и вскипание вещества, усиливающее горение.
Водные струи нельзя применять для тушения веществ, имеющих пылеобразное состояние. В противном случае, происходит смешивание горючего вещества с воздухом, усиливающее процесс горения и чреватое образованием взрывоопасной среды.
В каких зданиях и сооружениях ВПВ может отсутствовать
Внутренний пожарный водопровод представляет собой совокупность технических средств и трубопроводов, которые обеспечивают подачу воды к пожарным кранам. В соответствии с СП 10.13130.2009, ВПВ не требуется предусматривать в следующих случаях:
· в жилых зданиях высотой менее 12 этажей (при длине коридора менее 10 м);
· в административно-общественных зданиях высотой менее 6 этажей;
· в административно-бытовых и общественных зданиях, общежитиях объемом менее 5 000 куб. м;
· в общеобразовательных школах, лицеях и гимназиях (исключая школы-интернаты, а также с актовыми залами, оборудованными стационарной киноаппаратурой);
· в сооружениях, представляющих собой сезонные кинотеатры;
· в зданиях саун, бань и бассейнов;
· в производственных сооружениях, в которых применение воды или водного раствора может привести к возникновению взрыва и усилению пожара;
· в производственных зданиях, относящихся к категориям умеренной и пониженной пожароопасности (Г, Д):
ü I и II степени огнестойкости (вне зависимости от объема);
ü III–V степени огнестойкости (при объеме, не превышающем 5000 куб. м).
· в административных и производственно-бытовых зданиях, в помещениях холодильников и фрукто-овощных хранилищ, не имеющих хозяйственно-питьевых водопроводов — если в них предусмотрено тушение пожаров из резервуаров или водоемов;
· в сооружениях, используемых для хранения минеральных удобрений, кормов и пестицидов.
Допустимо отсутствие внутреннего водопровода в зданиях промышленной переработки с/х продукции, относящихся к категории В и имеющих I и II степень огнестойкости, в том случае, когда их объем менее 5000 куб. м.
Классификация и состав технологической части внутреннего противопожарного водопровода
ВПВ сооружается в целях наличия в здании нормативного расхода воды, требуемого для тушения пожара. ВПВ должен обеспечить осуществление локализации и/или ликвидации пожара силами жильцов, сотрудников защищаемого объекта, персоналом добровольной пожарной дружины или подразделения пожарной охраны.
ВПВ отличается по функциональности:
1. Специальный ВПВ — выполняет основную функцию и не имеет гидравлической связи с другими водопроводами здания.
2. Совмещенный ВПВ — может быть объединен с хозяйственно-питьевым водопроводом, с водопроводом АУВПТ и/или с производственным водопроводом.
В зависимости от заполнения водой частей трубопровода, стояков и опусков ВПВ может быть как водозаполненным, так и воздушным (в случае, когда часть трубопровода эксплуатируется при температуре ниже 5 градусов, в дежурном режиме она находится под атмосферным давлением без заполнения водой; сухотруб ограждается от остальной части ВПВ запорным клапаном). В зависимости от разновидности огнетушащего вещества ВПВ подразделяются на водяной и пенный.
Также внутренние пожарные водопроводы классифицируются по степени давления в сети:
1. ВПВ высокого давления — более 2,5 Мпа.
2. ВПВ среднего давления — не более 2,5 МПа включительно.
3. ВПВ низкого давления — до 1,0 МПа включительно.
ВПВ может отличаться по виду водопитателя: ВПВ без повысительных установок (в том случае, когда гидравлические параметры ВПВ обеспечиваются за счет внешней магистральной сети) и ВПВ с повысительными установками, использующими:
· пожарные насосы;
· резервный водонапорный бак;
· водонапорный бак и пожарный насос;
· гидропневмобак;
· гидропневмобак и пожарный насос.
Проектирование внутренних пожарных водопроводов осуществляется исключительно специализированными организациями. В зависимости от необходимости ВПВ может включать следующее оборудование в различной комплектации:
· трубопроводная сеть;
· повысительная установка;
· автоматический водопитатель;
· один или несколько пожарных резервуаров (в зависимости от проектной вместимости);
· шкафы пожарные;
· краны пожарные;
· запорные клапаны сухотрубов и стационарных пожарных лафетных стволов.
Состав технологической части спринклерной и дренчерной АУВПТ
Автоматической установкой водяного пожаротушения (АУВПТ) называется установка для тушения пожара, которая автоматически срабатывает в случае превышения в защищаемой зоне пороговых значений, предусмотренных для факторов пожара.
АУВПТ предназначены для локализации пожара на протяжении периода времени, необходимого на введение в действие оперативных средств и сил тушения. Они должны срабатывать в течение критического времени свободного развития пожара и создавать поток огнетушащего вещества, обеспечивающего тушение пожара с целью его ликвидации.
Водяные автоматические установки пожаротушения могут быть:
· Спринклерными. Такими АУВПТ называются системы, которые оборудованы спринклерными оросительными головками (производителей Viking, Tyco, «Гефест», «Спецавтоматика», Chang Der и др.). В режиме ожидания данный тип оросителей находится в закрытом состоянии. Распределение огнетушащего вещества (воды либо водного раствора) происходит после срабатывания встроенного в головку легкоплавкого замкового устройства, которое реагирует на повышение температуры в помещении. При этом происходит орошение водой участка, над которым сработал «замок» спринклера, обеспечивая локальное воздействие на очаг возгорания — данный тип систем классифицируется как установки локального пожаротушения. В том случае, когда в режиме ожидания трубопровод установки заполнен водным раствором, установка называется водозаполненной. Когда в трубах, расположенных выше узла управления, находится воздух под давлением, речь идет о сухотрубной спринклерной установке. Спринклерные оросители различают для пенного или водяного пожаротушения, они бывают универсального — стандартного/общего назначения, горизонтальными настенными, скрытыми (для установки заподлицо в подвесные/натяжные потолки), специальными (для отрицательных температур) и пр. Модели отличаются площадью охвата зоны пожара, производительностью, диапазоном температур срабатывания, чувствительностью, материалом исполнения.
· Дренчерными. Такими называются АУВПТ, оборудованные дренчерными оросителями, которые в режиме ожидания не имеют «замков» и находятся в открытом состоянии. Система срабатывает по сигналу ППКУ автоматической пожарной сигнализации. При этом может происходить подача воды / водного раствора либо на всю площадь помещения, защищаемого АУВПТ, либо с образованием водяных завес, ограничивающих распространение пожара из одной зоны в другую.
· Спринклерно-дренчерными. называются гибридные системы пожаротушения, имеющие дренчерный управляющий блок и АУПС, но снабженные спринклерными оросителями с тепловыми «замками». В этом случае срабатывание системы и подача в защищаемую зону водного раствора происходит только после совместной активации спринклерного оросителя и прибора пожарной сигнализации.
Спринклерная АУВПТ может включать следующие элементы (рис.1):
1. Основной и вспомогательный водные резервуары.
2. Систему трубопроводов (питающий, подводящий и распределительный трубопровод).
3. Пожарные насосы-водопитатели (основной и резервный).
4. Распылители (оросители с тепловыми «замками»).
5. Контрольно-сигнальные устройства (узлы управления, датчики контроля подачи воды, шкаф управления автоматическим водопитателем и пр.).
Рис. 1. Схема функционирования спринклерной АУВПТ
Дренчерная АУВПТ включает следующие элементы (рис.2):
1. Основной и вспомогательный резервуары.
2. Систему трубопроводов (питающий, подводящий и распределительный трубопровод).
3. Пожарные насосы-водопитатели (основной и резервный).
4. Шлейф пожарных извещателей.
5. Побудительную систему автоматического (трубопровод, заполненный водой или сжатым воздухом; либо трос с тепловыми «замками») или дистанционного включения.
6. Распылители (оросители открытого типа).
7. Узлы управления (с пневмо-, гидро- или электроприводом).
8. Контрольно-сигнальные устройства (приемно-контрольный пожарный прибор, датчики контроля подачи воды, сигнализаторы давления, шкаф управления автоматическим водопитателем и пр.).
Рис. 2. Схема функционирования дренчерной АУВПТ
Внутренний противопожарный водопровод, совмещенный со спринклерной или дренчерной АУВПТ
В зданиях, имеющих хозяйственно-питьевой или производственный водопроводы, и при этом оборудованных АУВПТ, внутренний пожарный водопровод, как правило, объединяют с вышеперечисленными водопроводами. В таком случае трубопроводы могут быть общими до места установки пожарных насосных установок. Возможен вариант совмещения ВПВ и водопровода, питающего АУВПТ.
При этом необходимо выполнение следующих условий:
1. Допустимо применение одной группы насосов в том случае, если их совокупная мощность обеспечивает применение расхода воды, удовлетворяющего потребности каждого водопровода.
2. Продолжительность работы внутреннего противопожарного водопровода, совмещенного с АУВПТ, следует принимать равной времени работы АУВПТ.
3. В помещениях, подлежащих защите АУВПТ, допустимо размещение внутренних пожарных кранов на водяной спринклерной сети. Они могут быть расположены после узлов управления на трубопроводах диаметром от DN-65 и более.
4. При установке пожарных кранов на трубопроводе системы автоматического пожаротушения время их работы следует принимать равным времени работы систем АУВПТ.
Применение установок автоматического пожаротушения (как спринклерных, так и дренчерных либо спринклерно-дренчерных) позволяет эффективно и экономично обеспечивать надежность противопожарной защиты. Остановить выбор на той или иной системе следует, исходя из объемно-планировочных, функциональных и прочих характеристик защищаемых помещений. Проектирование, реконструкция и техническое обслуживание АУВПТ и ВПВ выполняется специализироваными организациями, такими как Альянс «Комплексная безопасность».
Классификация
Типизации имеют в основном топографическую направленность. То есть определяют, откуда выходит лишняя проводящая структура, в какую сторону простирается и как взаимодействует с окружающими тканями.
Всего насчитывается порядка 10 разновидностей, отграниченных по этому основанию. Такое многообразие определяет гетерогенность возможных вариантов течения и патологических проявлений, также прогнозов.
Для пациента эти классификации не имеют большого значения, поскольку понять их клинический смысл без специальной кардиологической подготовки не получится, а объяснения заняли бы много времени.
Большая роль отводится определению течения патологического процесса.
По этому основанию называют:
- Манифестирующий тип. Возникает спонтанно. Спровоцировать эпизод может избыточная физическая нагрузка, нервное напряжение, сиюминутного или длительного характера, потребление кофеина, табака, психоактивных веществ. Вид определяется выраженной тахикардией, возможны аритмические компоненты, но встречаются они относительно редко. Частота рецидивов различна: от нескольких раз в год до десятков случаев в течение одного месяца.
- Интермиттирующий (переходящий) тип. Определяется схожими клиническими признаками, но проявляются они с меньшей силой. К тому же аритмия встречается чаще и протекает более выражено, что делает эту форму опаснее предыдущей.
- Латентный тип. Он же скрытый. Симптомов нет вообще, проблема выявляется на электрокардиографии. Есть ли в таком случае разница между феноменом ВПВ и синдромом? Несомненно. Заболевание в подобной форме, хотя и не дает о себе знать, продолжает прогрессировать, разрушать организм. Процесс может длиться годами. Только в момент, когда компенсаторные механизмы уже не будет справляться, патология проявится.
Другой, понятный способ типизации процесса проводится по локализации аномального пучка.
Соответственно выделяют два вида:
- А. Располагается между левыми предсердием и желудочком. В норме импульс к последнему проходит от синусового через атриовентрикулярный узел. При типе А сигнал достигает анатомической структуры раньше, затем же стимуляция дублируется по нормальному пути, что приводит к избыточной активности. Отсюда нарушение гемодинамики и кровообращения по большому кругу.
- B. Локализация — между правым предсердием и желудочком. Механизм идентичен, но поскольку сокращается правая структура, страдает легочная система в первую очередь.
Клинически наиболее тяжелый вариант — смешанный, когда присутствует несколько ответвлений. Это AB-тип. Лечение проводится в срочном порядке.
Что это такое
В норме возбуждение сердца идет по проводящим путям из правого предсердия в желудочки, на некоторое время задерживаясь в скоплении клеток между ними, атриовентрикулярном узле. При синдроме WPW возбуждение идет в обход атриовентрикулярного узла по дополнительному проводящему пути (пучку Кента). При этом задержки импульса нет, поэтому желудочки возбуждаются преждевременно. Таким образом, при синдроме WPW наблюдается предвозбуждение желудочков
Синдром WPW встречается у 2 – 4 человек из 1000 населения, у мужчин чаще, чем у женщин. Он чаще всего проявляется в молодом возрасте. Со временем проводимость по дополнительному пути ухудшается, и с возрастом проявления синдрома WPW могут исчезать.
Синдром WPW чаще всего не сопровождается какими-либо другими заболеваниями сердца. Тем не менее он может сопутствовать аномалии Эбштейна, гипертрофической и дилатационной кардиомиопатиям и пролапсу митрального клапана.
Синдром WPW является причиной освобождения от призыва на срочную армейскую службу с категорией годности «В».
В чем отличие синдрома от феномена ВПВ?
По сути это синонимы. Разница одна. О феномене wpw говорят, когда пациент не предъявляет каких-либо жалоб на собственное здоровье.
Аномалия обнаруживается инцидентально (случайно) в ходе диагностики по поводу сторонних заболеваний. Встречается у 30-50% населения в подавленном состоянии. Кардиальные структуры и организм вообще адаптируются. На сроки жизни подобное никак не влияет.
Что касается заболевания. Синдром WPW — это клинически значимый вид. Но и он протекает по разному, что дает хороший шансы в плане излечения и прогноза. Интенсивность клинической картины на ранних этапах минимальна, прогрессирование медленное, есть время на полную диагностику и назначение терапии.
Таким образом, феномен WPW — клиническая находка на ЭКГ. К пациентам с отклонением нужно внимательно присмотреться. В отсутствии симптомов на протяжении хотя бы 2-4 месяцев можно считать человека условно здоровым. Синдром определяет необходимость планового лечения. При возникновении неотложного состояния — срочного.
Причины появления ортодромной тахикардии
Спровоцировать развитие ортодромной тахикардии могут факторы внешнего воздействия: курение, избыточное потребления алкоголя, частые нервные и физические перенапряжения.
Основная причина появления ОТ лежит во врожденной патологии — наличии дополнительного канала проведения импульсов, который составляет основу образования тахикардии по типу ре-ентри. Зачастую дополнительный канал представлен пучком Кента, который соединяет предсердия с желудочками помимо атриовентрикулярного соединения.
Дополнительный путь сообщения как правило не влияет на сократимость желудочков, поэтому заболевание без органической патологии сердца не вызывает гемодинамических нарушений.
Причины
Основной доказанный фактор развития патологического процесса — врожденная аномалия. В норме сердце и вся система кровоснабжения закладывается на 3 неделе беременности. Те или иные факторы влекут отклонения в нормальном формировании плода, провоцируют врожденные пороки.
Вполне возможно, что синдром ВПВ окажется не единственным в анамнезе младенца. Но подобный момент не объясняет причин, которые обуславливают саму возможность дефекта на столь ранних сроках.
Интересно:
Лишний проводящий пучок закладывается у каждого без исключения, но к концу первого триместра он рассасывается, все приходит в норму.
Непосредственные факторы развития болезнетворного явления таковы:
- Генетические мутации. Могут иметь спонтанный характер, то есть определяться вне связи с хромосомными дефектами родителей. Это относительно редкая клиническая разновидность. Другой вариант — наследование определенных генов от предков. Доминантный или рецессивный тип имеет место — это большой роли не играет. Просто в таком случае вероятность развития патологии ниже, с другой стороны, все известные заболевания подобного рода протекают намного тяжелее. Часто выявляются не только кардиальные дефекты, но и генерализованные проблемы.
- Стрессы в период беременности. Имеют большое клиническое значение. Будущая мать должна избегать психоэмоциональных перегрузок во время вынашивания плода. Это не гарантия отсутствия патологий, но риски сводятся к минимуму. В момент стресса в кровь выбрасывается большое количество кортикостероидов и катехоламинов. Подобная реакция — природный механизм на негативные факторы внешней среды, обеспечивающие выживание. Соединения, вроде кортизола, норадреналина и прочих повышают тонус мускулатуры, артериальное давление, обладают некоторым токсическим эффектом, когда речь заходит о развитии ребенка.
- Избыточные физические нагрузки. Роженица не должна сидеть на одном месте, но во всем нужно знать меру. Ненормальная активность приведет к тому же результату, что и стресс, если не большему. Возможно спонтанное прерывание беременности, как итог.
- Потребление табачной продукции, алкоголя, тем более наркотиков момент гестации. Нерадивые «родительницы» мало думают о здоровье собственного потомства или же потворствуют пагубным привычкам и слабостям по причине сложности отказа, боязни абстинентного синдрома. Это в корне неверная практика, губительно влияющая на плод. Родится ребенок здоровым или нет — в таком случае не скажет даже лучший врач.
- Некачественное питание, вода. Какую именно роль играет этот фактор определить трудно. Однако выявлено негативное влияние на плод канцерогенных веществ, которыми изолирует фаст-фуд, так называемая «вредная» пища, вроде жареных блюд, копченостей, консервов и сомнительных полуфабрикатов. Тем же способом сказывается недостаток витаминов и минералов при однообразном рационе. Меню нужно скорректировать с учетом интересов не родившегося ребенка. Поможет в этом диетолог.
- Негативные факторы среды, также избыток ионизирующего излучения в районе проживания. Организм может приспособиться к повышенному фону радиации, но позже этот момент скажется на здоровье ребенка с высокой вероятностью. К отрицательным явлениям относится загрязненность атмосферного воздуха, избыток солей металлов в питьевой воде, также активность солнца и уровень ультрафиолетового излучения.
- Наличие соматических болезней в анамнезе. Особенно гормонального профиля. Они не только усугубляют течение беременности, порой делая его невыносимым, но и влияют на плод. Лечение в идеале проводится еще на этапе до планирования беременности. Большую клиническую роль играют гипертиреоз, недостаток специфических веществ щитовидной железы, дефицит или избыток гормонов коры надпочечников, женские заболевания (дисфункция яичников с неустойчивым фоном).
- Наследственный фактор. Если в роду был хотя бы один человек, страдавший синдромом ВПВ, вероятность передачи его потомству увеличивается почти втрое. При этом определить, присутствует ли он у ребенка в силах врачей. Сразу после рождения. Обусловленность абсолютная, то есть при наследовании, возможности коррекции в последующем нет. Требуется уже лечение, профилактика не поможет. К счастью, такого рода порок относительно мягкий по течению, да и частота его развития не велика.
Указанные причины нужно рассматривать в комплексе. Причем внимание на них должен обратить гинеколог еще на этапе планирования беременности или на ранних стадиях гестации. При необходимости выдается направление к профильному специалисту.
Синдром Вольфа-Паркинсона-Уайта – симптомы
Синдром ВПВ, симптомы которого у части пациентов впервые проявляются в детском возрасте (зачастую с 10 лет), может на какое-то время не давать о себе знать, а затем вновь периодически проявляться аритмическими приступами. Приступы в большинстве случаев возникают на фоне интенсивной физической нагрузки, сильного эмоционального потрясения или употребления алкогольсодержащих напитков. Иногда эпизоды клинических проявлений имеют спонтанный характер, и установить провоцирующий фактор не удается.
Тахикардия при этом может иметь одну из следующих форм:
- реципрокная наджелудочковая тахикардия;
- трепетание предсердий;
- фибрилляция предсердий;
- желудочковая тахикардия;
- желудочковая или предсердная экстрасистолия.
Различают три стадии патологии по тяжести клинических проявлений:
- Легкая
– сопровождается непродолжительными, самостоятельно исчезающими эпизодами тахикардии длительностью до 15-20 минут. - Средняя
– приступы продолжаются до трех часов, при этом самостоятельно не проходят и требуют применения медикаментов. - Тяжелая
– длительные аритмические приступы, продолжающиеся более трех часов и сопровождающиеся серьезными нарушениями ритма, которые не купируются обычными медикаментами.
Как проявляется синдром ВПВ?
Cиндром WPW симптомы во время приступов может иметь следующие:
- сильное сердцебиение («сердце словно выпрыгивает»);
- боли в области сердца (колющие, давящие, сжимающие);
- ощущение недостатка воздуха;
- головокружение;
- слабость;
- предобморочное состояние;
- шум в ушах;
- тошнота;
- холодный пот;
- бледность, посинение кожи;
- обморок.
Симптомы
Признаки гетерогенны (разнятся от одного к другому случаям). Если речь о скрытой форме их нет вообще. Интермиттирующая или первичная разновидности определяются клинической картиной неодинаковой полноты и интенсивности симптомов.
Примерный перечень выглядит так:
- Наиболее характерным моментом при наличии дополнительного пути импульса является аритмия. Вариантов множество. Желудочковые, предсердные типы (первые много опаснее), тахикардия, замедление кардиальной деятельности, групповая или единичная экстрасистолия, фибрилляция. Редко сохраняются правильные интервалы между сокращениями. Это относительно поздний признак отклонения. На его развитие уходит не один год. Свидетельствует в пользу запущенного синдрома. В начальной фазе все ограничивается тахикардией.
- Боли в грудной клетке неясного происхождения. Могут быть связаны с эпизодами или же представлять собой их усеченную версию. Характерны жгучие ощущения, давящие. Покалывание не встречается. Возможно развитие сопутствующих заболеваний.
- Одышка. На фоне интенсивной физической нагрузки или в состоянии полного покоя. Зависит от этапа патологического процесса.
- Слабость, сонливость, снижение способности к трудовой деятельности. Особенно при физическом характере работы.
- Цианоз носогубного треугольника. Посинение околоротовой области.
- Бледность кожных покровов, потливость, ощущение жара, приливов.
- Обмороки и синкопальные состояния. Регулярного характера.
- Нарушения мыслительной деятельности, памяти.
Многие представленные признаки не имеют прямого отношения к синдрому ВПВ, они обусловлены вторичными или третичными состояниями, текущими параллельно.
Определить, где заканчивается сама болезнь, и начинаются ее осложнения не трудно. WPW характеризуется аритмиями разной степени тяжести. Остальные признаки сугубо для нее не типичны.
Причинные факторы
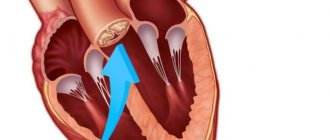
Синдром ВПВ — врожденная патология, сформировавшаяся в результате неполноценного внутриутробного развития сердца. Добавочные мышечные волокна между желудочковой и предсердной частями имеются у всех эмбрионов. К двадцатой неделе эмбриогенеза они самопроизвольно пропадают. Это нормальный процесс формирования органа. При его нарушении у плода останавливается регрессия волокон миокарда и сохраняются добавочные предсердно-желудочковые пучки. Нервный импульс по этим волокнам проходит намного быстрее, чем по нормальному пути, поэтому желудочек начинает сокращаться раньше времени.
Врожденные нарушения в проводящей системе сердца приводят к развитию опасных приступов тахикардии. Патологический путь, приводящий к синдрому ВПВ принято называть пучком Кента.
проводящая система сердца у человека с синдромом ВПВ
Факторы, способствующие нарушению кардиогенеза:
- Наследственность — наличие синдрома у близких родственников,
- Курение и прием алкоголя будущей матерью,
- Негативные эмоции и стрессы при беременности,
- Гипоксия плода,
- Вирусная инфекция,
- Возраст беременной женщины более 40 лет,
- Неблагополучная экологическая обстановка.
Синдром ВПВ редко развивается самостоятельно. Обычно он сочетается с врожденными пороками сердца, заболеваниями соединительной ткани или наследственной кардиомиопатией.
Как купировать приступ?
Для описанного состояния наиболее характерны тахикардии. По пучкам Кента, импульс возвращается из желудочков в предсердия, а АВ-узел направляет его обратно из предсердий в желудочки. Таким образом сигнал движется по кругу, а частота сердечных сокращений удваивается или утраивается.
Вне зависимости от локализации патологического импульса, нужно предпринять меры по стабилизации.
Но стоит иметь в виду: своими силами пытаться излечиться нельзя. Это пустая трата времени.
Терапия зависит от типа ритмического нарушения. Принимая препараты неа свое усмотрение можно умереть от остановки сердца, инфаркта или прочих осложнений.
Алгоритм таков:
- Вызвать скорую помощь. Даже если эпизод возник в первый раз.
- Успокоиться, взять себя в руки.
- Открыть форточку, окно для притока свежего воздуха в помещение.
- Снять давящие вещи, украшения.
- Принять прописанные препараты. Если таковых нет, для купирования приступа тахикардии подойдет Анаприлин (1 таблетка) в системе с Дилтиаземом или Верапамилом (столько же). Они помогут нормализовать ритм, а не только замедлить его.
- Можно выпить таблетированный пустырник, валериану, препараты на основе фенобарбитала (Корвалол, Валокордин).
- Лечь, дышать ровно и глубоко. Можно попробовать применить вагусные приемы (надавливание на глазные яблоки с небольшой силой, каждые 5-10 секунд, задержку дыхания на вдохе с натуживанием и прочие).
По прибытии бригады рассказать о своих ощущениях. Если будет предложен стационар — отправляться на обследование.
Лечебный процесс
При отсутствии приступов аритмии и бессимптомном течении синдрома лечебные мероприятия не проводятся. При наличии тахикардии, кардиалгии, гипотонии и прочих признаков дисфункции сердца показано комплексное терапевтическое лечение.
Существует два способа снятия приступа аритмии консервативным путем — вагусный и лекарственный. К первой группе относятся методы стимуляции блуждающего нерва, позволяющие нормализовать ритм сердца. Это умывание ледяной водой, резкий вдох с закрытым носом, натуживание при попытке задержать дыхание на вдохе полной грудью.
Если вагусные пробы оказываются неэффективными, используют антиаритмические препараты: «Этацизин», «Ри, «Амиодарон». Восстановить ритм сердца в запущенных случаях позволяет электрокардиоверсия или электростимуляция сердца через пищевод.
В межприступный период больным назначают медикаментозное лечение противоаритмическими препаратами, предупреждающее новый аритмический пароксизм. Длительный прием таких лекарств оказывает негативное воздействие на организм и существенно повышает риск развития тяжелых осложнений. Поэтому современные кардиологи все чаще прибегают к оперативному вмешательству.
Радиоволновая катетерная абляция – операция, разрушающая аномальный мышечный пучок. Она показана лицам, страдающим частыми пароксизмами, которые нарушают гемоциркуляторные процессы и могут привести к прекращению эффективной деятельности сердца. Под местной анестезией или общим наркозом через крупные кровеносные сосуды бедра вводят тонкий зонд с датчиком. С помощью ЭФИ определяют участок миокарда, из которого исходит патологическая импульсация и который требует разрушения. После абляции добавочных волокон записывают ЭКГ. Операция считается успешной, если на кардиограмме начинает регистрироваться нормальный сердечный ритм. Весь ход оперативного вмешательства отслеживается врачами на мониторе современного медицинского оборудования.
Операция является практически безболезненной и малоинвазивной. Она дает хорошие результаты в плане полного выздоровления и не сопровождается послеоперационными осложнениями. Пациенты после вмешательства чувствуют себя удовлетворительно и не испытывают симптомов болезни.
Видео: личный опыт операции при синдроме ВПВ
Диагностика
Проводится под контролем кардиолога. В больнице или на условиях амбулатория. Вне зависимости от вида, время на помощь есть. Потому срочные меры предпринимаются редко, и только при наличии осложнений.
Схема обследования:
- Устный опрос больного. Обычно мало что дает, тем более на ранних стадиях.
- Сбор анамнеза. Выявляются факторы: семейная история, соматические патологии, принимаемые препараты, привычки и другие.
- Измерение частоты сердечных сокращений.
- Выслушивание кардиального звука.
- Электрокардиография. Назначается в первую же очередь после рутинных мероприятий. Определяет тип функционального нарушения. При должной квалификации, врач может почерпнуть много полезной информации. Возможна комбинация с ЭФИ.
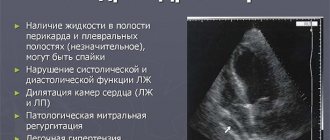
- Эхокардиография. Для выявления органических нарушений первичного или вторичного типа.
- МРТ. Для получения детальных изображений сердца. Проводится относительно редко, по показаниям. Если есть подозрения на иные пороки кардиальных структур.
Коронография, анализ крови, нагрузочные тесты на усмотрение врача.
Диагностика ортодромной тахикардии
Определение дополнительного пути довольно сложная задача. Для ее выполнения зачастую используют картирование электрической активности предсердий. Как правило, большая часть скрытых каналов находится с левой стороны, поэтому в период приступа волна возбуждения сначала проходит по левому предсердию. Подобные изменения фиксируются специальным зондом-электродом.
На стандартной электрокардиограмме определяются следующие изменения:
- Наблюдается наложение зубцов Р на сегмент ST или зубец Т, что связано с
- нарушенной очередностью возбуждения предсердий и желудочков.
- Увеличивается протяженность интервала RP, которая при ОР составляет 100 мс и более.
- Желудочковые комплексы QRS чаще узкие, чем широкие.
Видео Синдром WPW (Вольфа-Паркинсона-Уайта) | ЭКГ
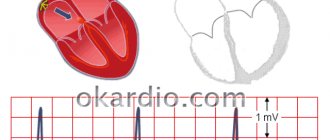
Признаки на ЭКГ
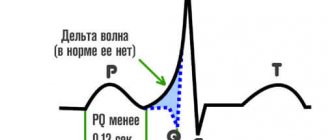
Характерные черты:
- Расширение комплекса QRS (свыше 0.12 сек). Деформации, напоминающие подобные при блокаде ножек Гиса.
- Сужение интервала P-Q.
Изменения дельта-волны, в зависимости от типа процесса:
| Тип А | Тип Б |
| Дельта-волны вертикальны во всех прекардиальных отведениях. Комплекс QRS в сотведении V2 похож на букву А, что имитирует блокаду правой ножки пучка Гиса. | Дельта-волны преимущественно отрицательны в отведениях V1-V3 и преимущественно положительны в отведениях V4-V6. Это можно ошибочно принять за блокаду левой ножки пучка Гиса или гипертрофию левого желудочка с деформацией. |
Признаки синдрома ВПВ на ЭКГ специфичны, расшифровать их может даже начинающий кардиолог.
Симптомы и диагностика синдрома WPW
Наиболее часто выявляются следующие симптомы:
- Чувство сердцебиения, дети могут охарактеризовать это состояния такими сравнениями, как “сердце выпрыгивает, колотится”.
- Головокружение.
- Обморочное состояние, чаще встречается у детей.
- Боли в области сердца (давящие, колющие).
- Чувство нехватки воздуха.
- У грудных детей во время приступа тахикардии возможен отказ от кормления, повышенная потливость, плаксивость, слабость, при этом частота сердечных сокращений может достигать 250-300 уд. в мин.
Варианты течения патологии
- Бессимптомное течение (у 30-40% пациентов).
- Легкое течение. Характерны непродолжительные приступы тахикардии, которые длятся 15-20 минут и самостоятельно проходят.
- Для средней тяжести синдрома ВПВ характерно увеличение продолжительности приступов до 3 часов. Тахикардия самостоятельно не проходит, необходимо применение противоаритмических препаратов.
- Тяжелое течение характеризуется длительными приступами (более 3 часов) с появлением серьезных нарушений ритма (трепетание, или беспорядочное сокращение предсердий, экстрасистолия и др). Данные приступы не купируются лекарственными препаратами. В связи с тем, что столь серьезные нарушения ритма опасны высоким процентом летального исхода (около 1,5-2%), то при тяжелом течении синдрома WPW рекомендовано хирургическое лечение.
Диагностические признаки
При обследовании пациента можно выявить:
- Перебои в области сердца при выслушивании (тоны сердца неритмичны).
- При исследовании пульса можно определить неритмичность пульсовой волны.
- На ЭКГ выявляются следующие признаки:
укорочение интервала PQ (что означает передачу возбуждения непосредственно от предсердий к желудочкам); - появление так называемой дельта-волны, которая появляется при преждевременном возбуждении желудочков. Кардиологи знают, что между выраженностью дельта-волны и скоростью проведения возбуждения по пучку Кента имеется прямая связь. Чем выше скорость проведения импульса по патологическому пути, тем большая часть мышечной ткани сердца успевает возбудиться, а значит, тем больше будет дельта-волна на ЭКГ. Напротив, если скорость проведения возбуждения в пучке Кента будет примерно равна таковой в предсердно-желудочковом соединении, то дельта-волна практически не будет видна. Это одна из сложностей при диагностике синдрома ВПВ. Иногда проведение провоцирующих проб (с нагрузкой) могут помочь диагностировать дельта-волну на ЭКГ;
- расширение комплекса QRS, который отражает увеличение времени распространения волны возбуждения в мышечной ткани желудочков сердца;
- снижение (депрессия) сегмента ST;
- отрицательный зубец Т;
- различные нарушения ритма (учащение сердечного ритма, пароксизмальные тахикардии, экстрасистолии и др.).
Иногда на ЭКГ регистрируются нормальные комплексы в сочетании с патологическими, в таких случаях принято говорить о “преходящем синдроме ВПВ”.
Методы лечения
Консервативная терапия направлена только на купирование симптомов, на поздних стадиях она не справляется и с этим, поскольку большие дозы антиаритмических приводят к противоположному действию.
Основной способ восстановления нормальной функциональности сердца — радиочастотная абляция. Суть методики заключается в прижигании очага проводимости. Важна точность. Это малоинвазивный способ, он позволяет практически сразу справиться с проблемой.
В предоперационный период показан прием противоаритмических средств (Амиодарон, Хиндин), лекарств для снижения артериального давления (по показаниям, если есть стойкая гипертония прием подобных средств продолжается и после радиохирургического вмешательства).
Стационарный период длится от нескольких дней до недели. Пациента наблюдают в динамике, стабилизация ритма вне органических нарушений наступает спустя 1-2 суток.
Если присутствуют дефекты вторичного или третичного характера (уже обусловленные чрезмерной активностью сердца), показана пожизненная поддерживающая терапия с использованием названных медикаментов. Именно поэтому рекомендуется начинать лечение раньше.
Симптомы антидромной тахикардии
Возникновение заболевания не связано с возрастом, поэтому его можно определить даже у новорожденных. Частым провокатором развития патологии служит любое расстройство атриовентрикулярной проводимости. Это могут быть блокады или экстрасистолии.
Во время пароксизмов тахикардии, особенно при частом их возникновении, нарушается гемодинамика внутри сердца. Подобное расстройство негативно сказывается на состоянии сердечных камер, которые расширяются и начинают сокращаться с недостаточной силой.
Клиническая картина тахикардии зависит от ряда факторов: длительности нарушения ритма, частоты его возникновения, наличия дополнительных сердечных патологий. Сама по себе антидромная тахикардия при синдроме WPW не является опасной, но при существенном нарушении гемодинамики на ее фоне может развиться угрожающие жизни тахиаритмии — фибрилляции, трепетания желудочков/предсердий.
Лечение синдрома ВПВ
Необходимость лечения феномена ВПВ определяется кардиологом-аритмологом по результатам обследования и оценки рисков.
При синдроме WPW несмотря на то, что разработаны различные схемы лекарственной терапии синдрома ВПВ, радикальным методом лечения является кардиохирургия. Современным методом выбора в мире считается радиочастотная абляция, которая также проводится в отделении аритмологии нашего госпиталя.
Новейшие технологии и оборудование — использование нефлюороскопической системы картирования «СARTO»- позволяют прямо во время малоинвазивной операции с доступом через сосуд провести внутрисердечное электрофизиологическое исследование, помогающее точно определить место проведения патологического импульса и затем коагулировать его, восстанавливая нормальный синусовый ритм. Руководит отделением и проводит практически все операции один из ведущих оперирующих аритмологов России доктор медицинских наук, профессор А.В.Ардашев.
Благодаря применению этого метода в зарубежной кардиохирургической практике приближаются к излечению 100% выявленных случаев синдрома ВПВ.