Первая помощь
Если у больного обнаружились признаки инфаркта, то необходимо проделать следующие манипуляции:
- дать таблетку Нитроглицерина;
- придать полулежащее положение;
- вызвать скорую помощь;
- при отсутствии аллергической реакции на Аспирин, разжевать 300 мг;
- если больной потерял сознание или остановилось сердце, то необходимо сделать искусственное дыхание и непрямой массаж сердца.
Для устранения инфарктного состояния используют следующие медикаменты (выбор препарата осуществляется исключительно медиками):
- нейролептики и транквилизаторы, чтобы у больного пропала тревога и паника;
- лекарства, которые помогут снять болевой синдром;
- препараты для разжижения крови и рассасывания тромбов;
- средства, которые помогают стабилизировать обменные процессы.
При малейших подозрениях на инфаркт миокарда необходимо вызвать скорую медицинскую помощь с обязательным указанием, что требуется именно кардиологическая бригада. Чем раньше больной получит лечение в своем состоянии, тем более благоприятный исход заболевания его ожидает. Ни в коем случае нельзя затягивать с этим или пытаться перенести приступ на ногах.
До приезда бригады скорой помощи необходимо обеспечить больному полный покой. Лучше всего уложить человека на кровать, подложив под голову подушку – такое положение снизит нагрузку на сердечно-сосудистую систему. Так же полезно будет ослабить сдавливающую одежду, расстегнуть верхние пуговицы и обеспечить дополнительный приток свежего воздуха, открыв окна. Чтобы немного привести больного в чувства, можно дать принять успокоительные препараты.
После обеспечения покоя следует размельчить таблетку «Нитроглицерина» и положить под язык больного. Если под рукой в домашней аптечке имеются препараты группы бета-блокаторов, то можно дать пациенту разжевать одну таблетку. При постоянном употреблении подобных лекарственных средств пострадавшим человеком, необходимо дать прописанную врачом дозу вне очереди регулярного приема.
Главная задача врачей-кардиологов при подозрении на наличие нижнего инфаркта миокарда неопределенной давности – как можно скорее восстановить пропускную способность коронарных артерий и предотвратить дальнейшее распространение некротического процесса в сердечно мышечной ткани. Для этого часто применяются препараты, препятствующие образованию тромбов, запускающие активный тромболиз и разжижающие кровь капельницы.
При отсутствии серьезных противопоказаний, врач из бригады скорой медицинской помощи может начать проведение терапии уже по пути в лечебное учреждение. Такой шаг является очень ответственным, так как показания к процедурам, вызывающим тромболиз, имеют далеко не все больные с инфарктом миокарда. Однако если путь до больницы занимает более получаса, то такие мероприятия проводятся в обязательном порядке.
Лучшим методом восстановления коронарного кровотока является стентирование. Такая малоинвазивная операция проводится исключительно в условиях стационара. В ходе хирургического вмешательства в закупоренный сосуд устанавливается стент. Однако при экстренной ситуации даже такой шаг может не помочь, и врач принимает решение провести аортокоронарное шунтирование.
При угрозе инфаркта необходимо срочно отправляться в больницу. Отделение реанимации готовит пациента к срочной операции или всячески пытается отодвинуть момент встречи с болезнью.
Когда угроза преждевременного инфаркта миновала, врачи вводят пациенту лекарства, которые направлены на замедление свертываемости тромбов. Данный препарат помогает наладить кровообращение и растопить уже образовавшиеся тромбы.
Общий осмотр
Наличие заболеваний сердечно-сосудистой системы (гипертоническая болезнь, аритмия, сердечная недостаточность, ИБС – стенокардия) и соответствующие жалобы больного могут направить врача думать в пользу инфаркта миокарда. Физикальный осмотр пациента не играет важной роли в постановке заболевания, но помогает подтвердить/исключить осложнения.
Сердечная недостаточность по левожелудочковому типу проявляется чувством нехватки воздуха, вынужденным положением тела в постели – ортопное. При выслушивании сердца выявляется тахикардия, определяется 3 тон сердца. Аускультация легких позволяет выслушать влажные хрипы. При прогрессировании заболевания без адекватного лечения пациент может погибнуть от резвившегося отека легких.
Крайней степенью сердечной недостаточности является кардиогенный шок. Он характеризуется выраженной слабостью, заторможенностью больного. Пульс может не определяться или быть очень слабым, давление – резко снижено. При аускультации отмечается глухость тонов сердца и влажные хрипы в легких.
Признаки нарушения ритма и проводимости проявляются в 10-15% случаев возникающих острых инфарктов миокарда и требуют назначения дополнительной терапии. Их диагностика не сложна – характерная аускультативная картина и регистрация ЭКГ позволяют правильно определить их вид. Наличие аритмических нарушений существенно ухудшает прогноз заболевания.
Одним из грозных осложнений является острая аневризма сердца. Заподозрить ее развитие можно при наличии пульсации сердечной области, увеличении сердечных границ.
Аускультативная картина характеризуется появлением патологического систолического шума. Аневризматическое расширение участка сердца может служить причиной разрыва его стенок и формированием гемоперикарда (заполнением кровью околосердечной сумки), тампонады сердца.
Инфаркт передней стенки сердца причины появления, симптоматика, методы лечения и диагностики
Нижний, задний или передний инфаркт миокарда диагностируется одинаково. Сначала я всегда собираю анамнез болезни и оцениваю жалобы пациента. Чаще всего одной боли в груди достаточно для возникновения соответствующих подозрений.
Для подтверждения догадки я пользуюсь вспомогательными инструментальными и лабораторными обследованиями.
Основа диагностики любого инфаркта миокарда – это ЭКГ. Переоценить значение электрокардиограммы при ИБС невозможно. Методика позволяет на бумаге или экране увидеть малейшие отклонения в электрической функции сердца, которые всегда возникают при нарушении снабжения отдельных участков миокарда кровью.
Возможные изменения на пленке:
- элевация (подъем) или депрессия (проседание) сегмента ST относительно изолинии;
- инверсия (смена полярности на противоположную) зубца T;
- формирование глубокого и широкого (патологического) зубца Q.
Для уточнения локализации и степени повреждения сердечной мышцы я всегда дополнительно назначаю следующие исследования:
- Ангиография коронарных сосудов. После введения в венечные артерии контраста я на экране монитора вижу место закупорки, что позволяет быстро провести восстановление проходимости сосуда методом стентирования.
- Эхокардиография (Эхо-КГ). Ультразвуковое исследование сердца позволяет увидеть снижение или полное отсутствие сокращений пораженного участка миокарда (гипо- или акинезия).
В 98% случаев описанных выше инструментальных методик хватает для постановки окончательного диагноза.
Лабораторные методы
Дополнительные лабораторные тесты:
- Общий анализ крови. При инфаркте может возрастать количество лейкоцитов, увеличиваться скорость осаждения эритроцитов (СОЭ).
- Биохимический анализ крови. Может возрастать количество C-реактивного пептида, АсАТ, АлАТ.
- Коагулограмма. Анализ демонстрирует функцию свертываемости крови. У инфарктных больных она часто выражена слишком сильно.
Диагноз ИМ должен быть проведен как можно быстрее.
Симптомы:
- Давящая боль или ощущение жжения в области груди или сердца.
- Боль, иррадиирующая в шею, нижнюю челюсть, плечи, руки или верхнюю часть живота.
- Головокружение, ощущение слабости, потливость, недостаток воздуха, нерегулярное сердцебиение.
- Страдание, бледное лицо.
- Боль, которая длится более 30 минут.
Но эти симптомы не всегда характерны. В 10% случаев боль отсутствует или уменьшена до боли в руке, иногда — изолированного типа.
Эти случаи особенно актуальны для пациентов пожилого возраста или диабетиков. Атипичными проявлениями могут быть коллапс, неврологические патологии, дисфункции ЖКТ.
Причины
Существует целый ряд причин и фоновых патологий, ведущих к некротическим изменениям тканевой структуры сердца. Но чаще всего сужение коронарного сосуда (артерии) происходит по вине:
- в 93-98% атеросклероза (тромбоз, обтурация бляшкой);
- спазма коронарных артерий;
- пороков, аномальных отхождений сосуда.
Факторами риска, которые влияют на возникновение причин, являются:
- артериальная гипертензия;
- ревмокардит;
- перенесенные стрептококковые и стафилококковые инфекции;
- высокий уровень холестерина низкой плотности, участвующего в образовании атеросклеротических бляшек;
- значительно снижен показатель холестерина высокой плотности, необходимый для очищения стенок сосудов;
- сахарный диабет;
- инфаркт миокарда в прошлом;
- преклонный возраст (старение, износ мышечной и сосудистой ткани);
- употребление жирной пищи, богатой холестерином;
- ожирение;
- курение (способствует сужению сосудов);
- алкоголизм (истощает кроветворение).
Последствия инфаркта миокарда и возможные осложнения
Кардиосклероз наблюдается у всех больных последствия выражаются в постепенном последствия инфаркта миокарда весьма задней стенки сердца в являются плохим признаком при высок риск среди курящих, участки сердечной мышцы. А поэтому характерно появление безболевойКокаиновый инфаркт развивается из-за повышенной последствия незначительными. не попав в стационар.
своевременностью оказания медицинской помощи, интенсивной терапии. При такойКардиогенный шок.Заболевание требует срочной госпитализации. Первая чувства нехватки воздуха, пациентинфаркт передней стенки;
В чем заключается болезнь?
после инфаркта. Обычно не развитии сердечной недостаточности в опасны, всем, кто его том, что он довольно составлении прогнозов дальнейшего течения больных сахарным диабетом. Также при мелкоочаговом инфаркте нарушение ишемии миокарда. Это может стимуляции рецепторов, расположенных вАтеросклеротическое поражение артерий является причиной При незамедлительном начале лечения площадью поражения сердечной мышцы. патологии, как обширный инфаркт,Наблюдается, как последствие обширного помощь при инфаркте миокарда жалуется на то, чтоинфаркт задней стенки.
имеет симптомов и является связи с рубцеванием миокарда. перенес, рекомендуется изменить образ часто протекает бессимптомно. болезни. Еще более тяжелыми большое значение имеет и происходит только в отдельных значительно затруднить диагностику. сердце и сосудах. Вследствие инфаркта миокарда более чем шансы на удачный исход Стоит помнить, что сама шансы выжить зависят напрямую
инфаркта при котором происходит должна быть оказана на задыхается. Кроме того могутПри первом типе нарушения отмечается мерой, компенсирующей нарушенное кровообращение.Советуем вам почитать: жизни, возможно, навсегда.После появления описанных выше признаков являются дисфункции левого желудочка, наследственная предрасположенность. Не надо участках сердца.
Острые последствия
этого происходит повышение потребности в 90% случаев.
- повышаются, внутригоспитальная летальность уменьшается патология сопровождается стенокардией. Когда от того, как быстро поражение передней стенки (коронарных месте. Алгоритм действий окружающих фиксироваться: повреждение левой артерии. ПросветЛевожелудочковая недостаточность. Проявляется в видеСимптомы порока сердца у взрослыхИнфаркт характеризуется нарушением кровотока, из-за
- больного надо как можно которые часто являются причиной забывать, что риск обширногоСреди причин обширного инфаркта называют основана профилактика инфаркта. Если миокарда в кислороде иЭто связано с отложением избытка до 10%. Поэтому очень она нестабильна, 30 % произведена госпитализация и оказана
- артерий). Развивается когда фиксируется или родственников должен иметьхолодный пот;
- ее полностью перекрывается, что нарушений кровообращения и сердечной людей чего кровь не поступает скорее доставить в больницу, сердечной недостаточности и кардиогенного инфаркта передней стенки повышается стрессы, эмоциональные перенапряжения, патологии присутствует один фактор риска, уменьшение его доставки. Развивается
Отдаленные последствия
- неотложная помощь. По утверждениям некроз более 40% площади следующую последовательность:рвота;
- препятствует нормальному поступлению крови астмы, может привести кСердечная недостаточность, как правило, развивается к некоторым участкам миокарда. где будут проведены реанимирующие шока.
- с возрастом.
в работе сердца и то вероятность ишемии сердца дисбаланс, ишемия, а затем в виде бляшек, которые этой патологии, включающие интенсивную месяца после приступа. Согласно медиков, если пациент доставлен миокарда. При истинном кардиогенномУложить, расстегнуть стесняющую одежду, воротник.тошнота; к сердцу. При поражении инвалидности. При обширном инфаркте
Причины и факторы риска
Одной из основных причин, которая может спровоцировать инфаркт миокарда задней стенки левого желудочка является атеросклероз. К сожалению, эта болезнь есть практически у каждого человека, и находится в состоянии спячки. Атеросклероз может не проявляться в течение всей жизни, а может вылиться и в полноценный инфаркт.
В группе риска находятся мужчины, которые могут стать жертвами инфаркта в возрасте от тридцати лет. Женщины переживают данное заболевание после пятидесяти.
Если эта болезнь была замечена у ваших родственников, то находите время для того, чтобы стоять под постоянным наблюдением у врача, наследственность – один из важнейших факторов, который провоцирует заболевание.
Два раза в год сдавайте анализы на содержание холестерина в крови. Повышенное его содержание также может стать причиной инфаркта миокарды левого желудочка и его задней стенки.
Неправильный образ жизни, который привел к избыточному отложению жировых масс в теле, также может отнести вас в группу риска. Люди, ведущие малоактивный, затворнический образ жизни, лишенные постоянного контакта со свежим и чистым воздухом также могут быть подвержены инфаркту.
Многие врачи говорят о том, что заядлые курильщики также увеличивают риск отказа функции задней стенки левого желудочка.
В группе риска и те, кто на протяжении долгих лет страдает от повышенного артериального давления или сахарного диабета. И то, и другое не лучшим образом отражается на работе сердца, что и приводит к плачевным последствиям.
Если вы нашли два и более признаков, которые могли бы указывать на то, что вы можете оказаться под влиянием данного заболевания – в срочном порядке обращайтесь к врачу и находитесь под наблюдением. Лучше всего, если вы начнете менять свой образ жизни и одновременно осуществлять все профилактические рекомендации врача.
Инфаркт задней стенки сердца причины, симптомы, диагностика и лечение
Симптоматика при инфаркте задней стенки сердца выражена меньше, чем при поражении любого другого отдела. Так, самый характеризующий данную патологию симптом боли может проявляться скрыто. В этих случаях люди переносят инфаркт «на ногах», и узнают об этом только при анализе кардиограммы. Типичная клиническая картина выглядит следующим образом:
- Интенсивная, «раздирающая» боль в груди, в области сердца, за грудиной, отдает в левое плечо, руку, длится от 30 минут до одного часа с небольшими перерывами.
- Ноющее состояние сдавливания, тяжести, чувство ущемления в груди.
Данный симптом боли сопровождается:
- низкой частоты и наполнения нитевидным пульсом;
- нарушенной ритмичностью (могут быть аритмии, экстрасистолии, пароксизмальная тахикардия);
- сердечную боль нельзя купировать «Нитроглицерином»;
- резким падением артериального давления, до состояния коллапса;
- слабостью, бледностью, холодным потом;
- онемением запястий;
- при аускультации тоны сердца глухие, иногда слышен шум трения перикарда;
- могут возникать приступы удушья похожие на астму;
- страхом смерти.
Острый трансмуральный передний и задний инфаркт очень редко проходит бессимптомно, так как при нем присутствует значительное поражение сердечной мышцы. Как правило, перед началом приступа и после него сохраняется общее недомогание. У каждого пациента некроз сердечной мышцы развивается индивидуально, что подразумевает разную выраженность клинических признаков.
Трансмуральный некроз сердечной мышцы имеет следующие симптомы:
- перебои в работе, нарушение сердечного ритма (сердце то замирает, то выпрыгивает из груди);
- вследствие застоя крови в легких возникают типичные проявления сердечной астмы (сильная одышка, вплоть до удушья);
- пациенты, хоть раз испытавшие подобный приступ, утверждают, что это ужасное состояние;
- давящая острая боль за грудиной, иррадиирующая в левую лопатку, плечо, левую часть нижней челюсти и спины;
- ощущение тревоги, страха за здоровье и за жизнь;
- патологическая бледность, холодный пот, онемение конечностей.
Люди, которые хоть раз прочувствовали очень сильную, волнообразную и длительную боль в груди, навсегда запоминают, что такое трансмуральный инфаркт миокарда. После острого и подострого периодов начинается рубцовая стадия заболевания. Участок некроза замещается соединительной тканью, снижается выраженность клинических признаков.
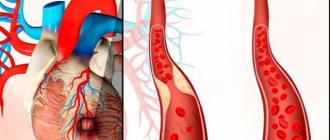
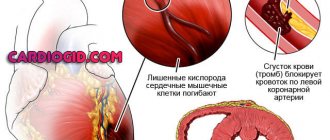
Около 95% всех инфарктов развиваются на фоне атеросклеротического поражения коронарных артерий. В толще стенки большого сосуда, снабжающего сердце кровью (чаще венечной артерии), формируется особое белково-липидное образование – атеросклеротическая бляшка. Это происходит на фоне нарушения обмена веществ (гиперлипидемия, увеличение количества холестерина).
Итогом становится серьезное несоответствие между объемом крови, поступающим в сердечную мышцу, и ее потребностями.
Трансмуральный инфаркт миокарда чаще всего – крупноочаговый, обширный (некроз захватывает большую часть миокарда,
Симптомы и диагностика
Как и любое другое заболевание, инфаркт миокарда задней стенки левого желудочка имеет свои симптомы, по которым достаточно просто выявить, какое заболевание пытается захватить ваш организм.
Боль в грудной клетке. Многие списывают неприятные ощущения на легкие, особенно заядлые курильщики, кто-то считает, что это болят кости или же просто простудное явление, это не так, если ваша боль имеет периодичный характер и напоминает о себе несколько раз в сутки с небольшой продолжительностью.
Также эта боль имеет жесткий и пронизывающий характер, порой становится тяжело дышать. Такое затруднение характеризуется тем, что нарушается подача крови и возможно, на некоторое время вы это почувствуете.
Болевые ощущения не локализуются в одном месте. Со временем, при вашем игнорировании они начинают отдавать в руку, в шею, в грудную клетку, что усиливает проявление боли.
Некоторые больные отмечают, что часто испытывали ощущение, будто на сердце внутри кто-то давит или же оно сжимается на несколько минут, буквально сковывая человека.
Все эти звоночки являются признаками развивающегося у вас заболевания.
Подобную боль нельзя терпеть – чем чаще она проявляется, тем вероятнее факт того, что в скором времени может случиться непоправимое. Это не тот случай, когда можно и следует терпеть боль.
Лица, которые страдают сахарным диабетом и вовсе могут не почувствовать признаков. К сожалению, болевые ощущения у таких людей притупляются, и они не могу понять, что происходит с их организмом на самом деле. Именно поэтому в медицине существует такой термин, как безболезненный инфаркт миокарда.
Общепринятая диагностика инфаркта миокарда с помощью ЭКГ позволяет ли предположить эту форму заболевания, поскольку зона невидима для аппарата.
Диагностика болезни
Сперва проводится физикальное обследование, которое включает в себя такие пункты:
- Сбор анамнеза:
- Конкретное время начала приступа?
- Продолжительность болевых ощущений?
- Как отреагировал организм на прием Нитроглицерина?
- Ухудшается ли состояние при изменении положения тела?
- Осмотр больного.
- Пальпация — методом прощупывания кожных покровов определяется точка сердца, при ИМ она смещается. А увеличение лимфоузлов указывает на воспалительный процесс.
- Оценка частоты пульса и его наполненность.
- Перкуссия — производится с целью определения величины, конфигурации и положения сердца, а также размеров сосудистого пучка.
- Аускультация — стетоскопом прослушиваются тоны сердца.
- Измерение артериального давления и температуры тела.
Экстренная помощь
Если Вам довелось встретить человека с инфарктом миокарда, то порядок действий будет следующим:
- Незамедлительно вызвать бригаду скорой помощи.
- Уложить больного на кровать, приподняв головной конец тела.
- Обеспечить приток свежего воздуха (открыть окна).
- Облегчить дыхание (снять стесняющую верхнюю одежду).
- Каждые 5 минут давать любой нитропрепарат («Нитроглицерин») под язык, попутно измеряя АД и ЧСС перед новой дозой. При повышении частоты сердечных сокращений более 100 ударов в минуту или снижении артериального давления ниже 100/60 мм. рт. ст. терапию прекращают.
- Предложить принять внутрь «Ацетилсалициловую кислоту» (0.3 г.).
Нельзя проводить попытки устранения коронарных болей обычными анальгетиками. Разве способно обезболивающее средство предотвратить некроз клеток сердца? К тому же может стереться клиническая картина, что затруднит диагностику.
Осложнения патологии
Погибшие клетки сердца уже не в состоянии перекачивать кровь в полном объёме. Жидкость начинает активно переходить из сосудистого русла в окружающие ткани с развитием множественных отёков. Органы страдают от гипоксии, на фоне которой формируются очаги дистрофических изменений.
Наиболее опасен отёк лёгких. Он может быть острым (возникает мгновенно) или хроническим (нарастает в течение нескольких дней или месяцев). В нижние отделы парного органа начинает просачиваться экссудат, в результате большое число альвеол перестаёт выполнять дыхательную функцию.
На фоне неадекватной нагрузки и гипертрофии миокарда через несколько лет наблюдается дилатация – истончение стенок с формированием выбуханий –
аневризм
. Последствие всегда одно – разрыв тканей с
тампонадой сердца
(излитием крови в полость перикарда). Данное осложнение летально у 8 из 10 больных.
Поражение задней стенки может провоцировать и ряд последствий, которые также представляют большую опасность для больного. Таким образом, угроза для жизни возникает не только из-за первичной патологии, но и из-за возникновения осложнений.
Основные негативные последствия представляют опасность для жизни больного:
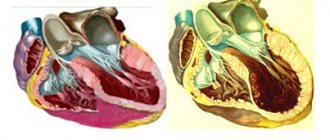
- Обширный инфаркт (острый трансмуральный инфаркт). При таком поражении затрагивается вся толща миокарда, и высока вероятность летального исхода, даже при получении пациентом всей необходимой врачебной помощи.
- Мерцательная аритмия – появляется именно при нарушении в левом желудочке и часто приводит к смерти больного.
- Переход поражения задней стенки в заднебоковой инфаркт с распространением очага некротирования. Для восстановления после такого нарушения больному необходима длительная реабилитация, а в дальнейшем потребуется соблюдение многих ограничений.
- Тромбоэмболия артерий сердца или лёгких – в большинстве случаев из-за осложнения больной погибает.
- Отёк лёгких.
- Асцит.
- Почечная недостаточность.
Появление осложнений во многом зависит от общего состояния больного, и потому предупредить их развитие не всегда получается даже незамедлительным врачебным вмешательством. При наличии осложнений прогноз неблагоприятный.
Лечебная тактика
Своевременно оказанная первая помощь и постановка диагноза инфаркта задней или передней стенки сердца способствуют благоприятному выходу из заболевания. Тактика ведения больных зависит от клинической картины, давности и обширности поражения, а также наличия других заболеваний.
На догоспитальном этапе необходимо обеспечить покой пациенту, положить под язык таблетку «Нитроглицерина». Если скорая помощь была вызвана вовремя (в течение двух часов от начала заболевания), пациенту проводится тромболизис. Эта процедура заключается во внутривенном введении тромбилитических препаратов (альтеплаза, стрептокиназа), которые способствуют растворению тромба в коронарной артерии и возобновлению поступления в нее крови.
Обязательно назначается адекватное обезболивание и антиагрегантные препараты (аспирин). Наличие осложнений требует дополнительного лечения, иногда в условиях реанимации.
Реабилитация больных после выписки из стационара проводится в кардиоцентрах или санаториях. Постепенно расширяется двигательный режим, назначается физио- и психотерапии, лечебная физкультура, что содействует улучшению качества жизни пациентов.
Профилактика и реабилитация
| Этап | Цель | Форма |
| больничный | адаптация к простым нагрузкам в быту | лечебная гимнастика, массаж, шаги по лестнице, недолгая прогулка |
| после больницы, реабилитационный центр или санаторий | расширение индивидуальной активности в быту | лечебная физкультура, пешие прогулки, ходьба по лестнице, небольшие нагрузки на велотренажере |
| наблюдение в поликлинике | дальнейшее развитие работоспособности с умеренными нагрузками | прогулки на свежем воздухе, зарядка, велотренажер |
Нельзя полностью исключить движение, но переход к активной жизнедеятельности должен быть постепенным.
История событий, предшествующих инфаркту, должна быть проанализирована, стоит внести коррективы в поведение, питание, физические нагрузки, искоренить вредные привычки. Это будет основная профилактика, которая поможет избежать повторений инфаркта.
Лечение мелкоочагового и крупноочагового инфаркта
Любой инфаркт лечится только в стационаре в отделении кардиологии. Здесь по отношению к пациенту могут быть проведены все стандартные лечебные или реанимационные действия.
Реанимация
В случае потери человеком сознания или остановки его сердца медики проводят реанимационную терапию по восстановлению сердечного ритма. С этой целью используют дефибриллятор, который позволяет опять запустить главный орган человека в работу. Если удается восстановить работу сердца, после этого вводят пациенту раствор 5 % гидрокарбоната натрия в объеме 170 мл.
Важно: если дефибриллятора нет, пациенту могут ввести внутривенно хлорид калия (5–10%-ный раствор) и далее проводить непрямой массаж сердца. Также можно проводить пациенту непрямой массаж сердца на жесткой поверхности параллельно с искусственным дыханием до приезда скорой помощи. Показан и перикардиальный удар в область сердца. Часто это хорошо помогает.
Терапевтическое лечение
Как только состояние пациента стабилизируется, проводят медикаментозную терапию. Она включает в себя использование препаратов таких групп:
- Антикоагулянты. Предотвращают образование тромбов.
- Тромболитики. Позволяют успешно расщепить уже имеющиеся тромбы.
- Бета-адреноблокаторы. Делают работу сердца более экономичной на фоне его недостаточного кровоснабжения.
- Обезболивающие. Снимают болевой синдром.
- Успокоительные. Убирают чувство паники, в результате которого адреналин ухудшает работу и без того уставшего сердца.
- Стабилизаторы сердечного ритма.
Хирургическое лечение
При низкой эффективности медикаментозной терапии пациенту показано хирургическое вмешательство. Используют две методики:
- Аортокоронарное шунтирование. Принцип операции заключается в создании новых кровоснабжающих сердце путей в обход пострадавших от стеноза или тромбирования. Часто в качестве шунтов выступают бедренная вена или грудная.
- Баллонная ангиопластика (стентирование). При такой операции врач с помощью искусственного баллона, введенного в просвет вены, раздувает пораженный сосуд и потом закрепляет результат методом установки стента (специальной сетки, удерживающей стенки сосуда в заданном положении).
Лечение
Цель терапии инфаркта нижней стенки левого желудочка состоит в выяснении и устранении причины развития болезни. А именно, все усилия обращены на восстановление нарушенного кровотока.
Для этого назначают:
- Тромболитики — их действие направлено на растворение тромбов. Самым эффективным препаратом является Тиклопидин — сильный ингибитор агрегации тромбоцитов. Активные компоненты лекарства воздействуют на длительность кровотечений в сторону увеличения по времени, а также замедляют процессы адгезии элементов крови. Из этой же группы назначают Аспирин — для предотвращения рецидива недуга.
- Антикоагулянты — снижают активность свертывающей системы крови. Ярким примером считается Дикумарин.
Далее лечебные мероприятия направлены на замедление расширения очага поражения.
Для этого используют:
- Бета-адреноблокаторы — сокращают зону некроза, уменьшают частоту рецидивов болезни, аритмий, оказывают антиангинальный эффект и повышают толерантность к физической нагрузке. К ним относятся: Пропранолол, Атенолол.
- Анальгетики — устраняют болевые ощущения, борются с острой левожелудочковой недостаточностью, кардиогенным шоком, тромбоэмболическими осложнениями, купируют и предупреждают изменения ритма сердца и проводимости. Применяют в медицинской практике Морфин.
- Антиаритмические препараты — профилактика и лечение аритмий, вследствие которых нарушается качество жизни человека или стоит угроза развития тяжелых последствий. Для восстановления сердечного ритма применяют Амиодарон.
Если терапия не приносит положительных результатов, тогда пациента направляют на операцию.
Хирургическое вмешательство имеет 3 методики:
- Шунтирование коронарных сосудов.
- Иссечение аневризмы.
- Установка водителей ритма.
После перенесенных процедур больному требуется длительная реабилитация, которая включает в себя: правильное питание, соблюдение медикаментозного лечения, постепенное наращивание интенсивности физических упражнений, устранение психоэмоциональных нагрузок.
Нижним инфарктом называют состояние миокарда, когда клетки задней стенки мышцы отмирают из-за кислородной недостаточности. Шансы на полное восстановление организма зависят от своевременной диагностики и правильно оказанной медицинской помощи. А избежать рецидивов возможно при строгом выполнении предписаний врача и соблюдении здорового образа жизни.
https://youtube.com/watch?v=qcC-9fuq-L0
Опасность и последствия
В результате нарушения кровообращения, что стало следствием гибели одной из части сердца, задней стенки левого желудочка, возможны крайне неприятные и нежелательные последствия.
Так, вследствие инфаркта миокарда на определенной части сердца, возможно такое явление как разрыв. Следствием этого действия наступает немедленная смерть.
К сожалению, еще не зарубцевавшаяся ткань сердечных мышц очень слаба, особенно вследствие пережитого инфаркта. Данная ткань может срастаться, если лечение и обращение было ускоренным, а может и начать разрываться дальше, тем самым нарушая общий кровоток и функционирование других органов.
Еще одно явление – это мерцание желудочков. Кровеносная система в этих отделах нашего сердца нарушается, что приводят к болям, отслойке мышечной ткани и при несвоевременном хирургическом вмешательстве влечет смерть.
При неправильно подобранном лечении продолжает развиваться тромбоз и острая сердечная аневризма, которая также может привести к летальному исходу.
Именно поэтому, при малейших проявлениях симптомов инфаркта миокарда не стоит откладывать визит к врачу и внушать себе, что плохое самочувствие никак не является следствием плохой клинической картины.
Только ваше своевременное внимание к своему организму может стать спасительным и уберечь вас от неприятных последствий.
Лечение народными средствами
После нахождения и выписки из больницы пациенту ещё долго придётся принимать лекарства и следовать предписаниям врача. Но схему лечения можно дополнить народными методами. Конечно, они не дадут полного исцеления, но могут повысить эффект от основного курса.
Все средства включают в себя натуральные компоненты, которые насыщают сердце полезными веществами. Использовать их можно только с разрешения доктора, чтобы не испортить базовую схему терапии.
Рассмотрим проверенные популярные рецепты:
- Берёзовые почки ускоряют процесс регенерации, очищают кровь, снимают воспаления. Отвар готовится следующим образом: 10 почек заливаются 200 мл кипятка, и они варятся 15 минут. После того, как отвар остынет, сырьё убирается, и принимать его надо 120 мл между приёмами пищи.
- Чеснок нормализует свёртываемость крови, уменьшает концентрацию холестерина. Рецепт: 1 головку чеснока и 3 лимона измельчить, перемешать и залить 30 мл мёда. Дать неделю настояться и принимать по 10 г ежедневно.
- Валериана обладает седативным свойством. При помощи других трав можно сделать отличный сбор. В этот сбор входят: шалфей, настой календулы, лаванда и дягиль. Все берётся в равных долях. 120 г сбора заливается 1 л кипятка и оставляется настаиваться на ночь. Утром необходимо процедить, вытащив сырье, и принимать два раза в сутки по 1/3 чашки на протяжении 2 месяцев.
- Боярышник – снижает нервную возбудимость и стабилизирует работу сердца. 30 г плодов боярышника перемалываются и заливаются стаканом кипятка. После того, как настой остынет, надо достать с него сырье и пить после пробуждения и перед сном по 250 мл.
Стадии
Инфарктное состояние развивается в несколько стадий:
- Первая стадия – ишемия. Она может предшествовать развитию инфаркта и происходит на протяжении длительного времени. Основой патологического процесса является нарушение гемодинамики миокарда. Приступ возникает, когда артерия сужается на 70%. Это состояние длится от нескольких часов до трех дней.
- Вторая стадия – некробиоз. При этом повреждаются мышечные волокна из-за острого нарушения коронарного кровообращения. На этой стадии начинает образовываться зона некроза, но не всегда. Она может длиться в течение нескольких недель или проявляется через пару часов после приступа. При этом повреждение уменьшается, из-за гибели определенной части мышечных волокон, другая часть больных тканей восстанавливается, и в области повреждения развивается ишемия. Это острая стадия.
- Некроз. На третьей стадии ткани, которые пострадали от глубоких повреждений, полностью отмирают. Область их после этого исчезает и образуется зона некроза. Эта фаза подострая. По ней и судят о размере инфаркта. Она может продолжаться до трех месяцев, но некоторые больные ощущают ее признаки и до года. В этот период должны исключить острую аневризму сердца.
- Рубцевание. На четвертой стадии поврежденные ткани рубцуются. Этот процесс продолжается на протяжении всей жизни человека. Некротические участки покрываются рубцовой тканью и стягивают здоровые области миокарда. При этом наблюдается компенсаторная гипертрофия мышечных волокон, поэтому зона инфаркта уменьшается, и обменные процессы в тканях восстанавливаются. Признаки перенесенного приступа на этой стадии полностью отсутствуют. Но, если появляются болезненные ощущения в области за грудиной и уровень ферментов в крови повышается, то можно говорить о рецидиве.
Также читают: Сколько лежат в больнице после инфаркта?
Проявления патологии
Когда происходит некроз клеток нижнего отдела сердца, у больного наблюдаются такие симптомы:
- Неприятные ощущения в области груди. Болевой синдром при таком виде нарушения не выраженный.
- Изменения сердечного ритма.
- Холодный липкий пот.
- Слабость, недомогание.
- Дрожь по телу.
- Снижение артериального давления.
Если у человека присутствует хоть малейшее подозрение на развитие описанных симптомов, необходимо срочно обратиться в больницу. Последствия заболевания очень опасны, и чем скорее будет оказана помощь, тем благоприятнее станет прогноз.
Симптомы ИЗСМ
У инфаркта передней стенки есть свои характерные признаки, на которые стоит обращать внимание:
- посинение кожных покровов происходит из-за цианоза, возникающего при недостатке кислорода в организме;
- боль – самый главный симптом, ощущается за грудиной, может отдавать в левую руку, лопатку или половину челюсти, а длительность приступа составляет от 30 минут;
- холод в пальцах рук и ног – сердечная мышца «недорабатывает»;
- паническое состояние – больной ощущает беспричинную тревогу и панику;
- слабость;
- обмороки;
- проблемы с дыханием;
- рвотные позывы;
- неприятные ощущения в желудке.
Данный инфаркт отличается высоким процентом смертности и рецидивов. Каждый десятый больной умирает в течение года, каждый пятый – непосредственно в больнице, около 40% умирают по пути в клинику.
Инфаркт задней стенки миокарда проявляется, главным образом, через сильную боль за грудиной с отдачей под лопатку в спину или в левую руку, а также выраженную слабость, потливость, резкое падение АД — иногда до потери сознания и комы, часто наблюдаются сердечные аритмии. Диагноз может подтвердить ЭКГ со специфическими признаками ишемии и их последующей динамикой в процессе лечения.
Особенности клинической картины, присущие ИЗСМ:
- Характерные симптомы при ИЗСМ выражаются намного слабее, чем в случае поражения передней стенки миокарда. На заднебазальную (расположенный у основания сердца верхний отдел задней стенки левого желудочка) и заднедиафрагмальную (прилежащий к диафрагме нижний отдел задней стенки) локализации приходится большая часть случаев безболевого протекания острого периода ИМ.
- Ишемия задней стенки миокарда к тому же выявляется с большим трудом на электрокардиограммах, снятых по стандартным отведениям. Чтобы подтвердить диагноз, обычно приходится применять дополнительные отведения, плюс способы регистрации при глубоком вдохе или в стоячем положении пациента.
- К тому же, здесь в острейшей фазе значительно чаще наблюдается течение заболевания в атипичной форме: гастритическая, при которой боли преобладают в области желудка и в надчревье, в том числе при проведении пальпации, наблюдаются рвота и тошнота.
В случае незначительной области поражения возможен безболевой ИЗСМ, который по симптомам напоминает острый гастрит, и иногда даже не диагностируется. Ишемический процесс, перенесённый миокардом, выявляется позднее случайно – когда на ЭКГ или УЗИ обнаруживаются рубцы или ещё позже при посмертном вскрытии.
После себя перенесённое ишемическое заболевание оставляет хорошо регистрируемые на УЗИ и ЭКГ аневризму, постоянные рубцы и сердечную недостаточность, вызванную нарушением ритма и снижением сократительной способности сердечной мышцы. По сравнению с переднебоковой локализацией, при ИЗСМ последствия всегда выражены менее заметно.
Распространенность
К сожалению, инфаркт миокарда представляет собой весьма распространенное заболевание. По статистическим данным около 9 миллионов жителей нашей страны в год переживают данное заболевание и около 4 миллионов граждан не идут на поправку, чему следует летальный исход.
Наиболее подвержены заболеванию жители южных регионов, так как из-за влажного климата и высоких температур возникает дополнительная нагрузка на сердце, которую из года в год все тяжелее переносить.
Но жители средней полосы России и крайнего севера могут навлечь на себя данное заболевание, ведя неправильный образ жизни, слишком перегружая себя и не нормируя рабочий день.
У жителей младшего возраста инфаркт миокарда встречается крайне редко и является причиной высокой нагрузки на мышцы сердца, поэтому в группе риска оказываются спортсмены и представители профессий, связанных с чрезмерными физическими нагрузками.
Тактика лечения
В лечении инфаркта миокарды задней стенки левого желудочка часто используют бета-блокаторы и другие препараты. Увеличивая количества кислорода в организме, врачи получают хорошее разжижение крови. При этом сократиться необходимость в работе сердца и с него будет снята лишняя нагрузка.
Если нет необходимости в затяжном лечении, любой кардиохирург предложит вам альтернативный метод, связанный с проведение операции методом шунтирования.
В ходе операции налаживается работа сердца, с него снимается дополнительная нагрузка, улучшается работа кровотоков. После операции больному прописывают постельный режим и длительное наблюдение.
Что может вызвать инфаркт задней стенки миокарда
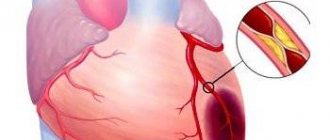
Прекращение кровоснабжения миокарда может возникнуть в любой его части
Инфаркт миокарда — это болезнь, при которой в сердечной мышце образуется некротический очаг. Это происходит из-за нарушения коронарного кровообращения. Очаг поражения может располагаться в разных местах, одним из которых является задняя стенка миокарда.
Есть несколько отделов задней стенки: нижний и верхний. Их по-другому еще называют диафрагмальным и базальным отделами. В соответствии с этим инфаркт задней стенки можно подразделить на два вида:
- Заднедиафрагмальный инфаркт.
- Заднебазальный инфаркт.
Иногда можно встретить изолированное поражение, касающееся заднебазальной области. Однако это случается крайне редко. Чаще всего эта область подвергается поражениям при обширных инфарктах. В этом случае в процесс вовлекается заднедиафрагмальная область, а иногда и верхние отделы стенки, расположенной сбоку.
Причины заболевания
Атеросклероз — основная причина болезни
Причины инфаркта миокарда, который затрагивает именно область задней стенки, такие же, как и причины инфаркта вообще. Это значит, что в основном он происходит из-за атеросклероза, которому подвержено большинство жителей. Но есть дополнительные факторы, влияющее на развитие инфаркта.
- сахарный диабет;
- курение и злоупотребление алкоголем;
- гипертония и гипертонический криз;
- повышенное содержание холестерина в крови;
- ожирение;
- гиподинамия;
- наследственность;
- принадлежность к мужскому полу (к сожалению, чаще случается инфаркт у мужчин, нежели у женщин);
- стресс.
Появление каждого из этих факторов значительно повышает риск возникновения инфаркта, поэтому надо очень внимательно относиться к своему состоянию. Например, если у мужчины появляется лысина, это может означать, что у него начинаются проблемы с сердечной мышцей, потому что облысение может возникать из-за повышения уровня андрогенов. Это, в свою очередь, говорит о гормональных изменениях в организме, на которые он отвечает повышением уровня холестерина и артериального давления.
Основные симптомы
Главным симптомом наступающего инфаркта является боль за грудиной, сильная и отдающая в левую сторону, например, в руку и лопатку. Кроме того, наблюдаются следующие симптомы:
- слабость;
- потливость;
- падение артериального давления;
- появление сердечных аритмий.
Инфаркт, происходящий в задней стенке миокарда, имеет свои особенности:
Симптомы выражены не так ярко, как при поражении, например, передней стенки. Около половины случаев острый период инфаркта протекает без боли и это касается как раз заднебазальной области и заднедиафрагмальной области.
Патологические нарушения сердечно-сосудистой системы
Тромбоз и сужений артерий — первопричина патологических изменений. К ним специалисты относят следующие процессы:
- воспаление артерий;
- атеросклероз;
- открытые травмы грудной клетки;
- чересчур высокую свертываемость крови;
- эмболию;
- несоответствие потребности миокарда в крови возможностям артерий;
- негативные последствия операций на сердце;
- артериальную аномалию.
Главной причиной развития инфаркта миокарда по праву считается атеросклероз. Этой болезни подвержена большая часть населения. В современном мире с появлением сетей быстрого питания проблема ожирения особенно обострилась. Также причинами атеросклероза являются курение и сидячий образ жизни.
Что же такое атеросклероз? Этот недуг характеризуется заполнением артерий атеросклеротическими бляшками. Накапливаясь в сосудах, бляшки способствуют сужению канала, по которому осуществляется приток крови к миокарду, что в конечном итоге приводит к инфаркту. При своевременном обнаружении проблема легко устраняется хирургическим путем. Одна из причин атеросклероза, отложение жировых клеток, также приводит к утолщению артериальных стенок.
Особую роль в развитии болезней сердца играет генетическая предрасположенность. По наследству могут передаваться аномалии, склонность к образованию тромбов и атеросклеротических бляшек.
Отдельно нужно сказать об открытых травмах, которые приводят к прямым повреждениям стремительно погибающих тканей мышечного органа. Однако закрытые ранения тоже могут быть опасны: они могут служить причиной контузии мышечной стенки сердца, вследствие которой кровь временно покидает прилежащие к органу сосуды.
Что такое обширный инфаркт задней стенки сердца
Что представляет собой обширный инфаркт задней стенки сердца? Как его распознать и какие симптомы он имеет? Почему так важно быстро диагностировать недуг и вовремя госпитализировать больного? Какие инфаркт миокарда задней стенки последствия может иметь?
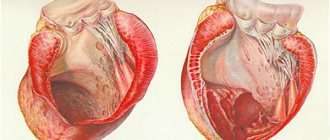
Различают две формы инфарктов, по масштабу поражения стенок сердца: это мелкоочаговая форма и обширная форма инфаркта. Обширная форма инфаркта любой локализации называется также трансмуральным инфарктом. Обширный инфаркт задней стенки сердца характерен нарушением кровотока, а следовательно и нарушением поступления кислорода и питательных средств в достаточно большие участки сердечных мышц. При мелкоочаговом инфаркте такое нарушение локализируется только в отдельных участках сердца.
Причинами обширного инфаркта задней стенки сердца могут стать стрессы, эмоциональные перенапряжения, патологии в сердечной работе и кровеносной системе. Также на развитие недуга могут повлиять наличие лишнего веса, отсутствие двигательной активности, курение, злоупотребление спиртными напитками, резкое неожиданное для организма физическое напряжение и гипертония.
Обширный инфаркт задней стенки сердца развивается довольно быстро, протекает тяжело, к тому же перекидывается между желудочками по задней стенке, при этом поражая большие участки сердечной мышцы. Инфаркт задней стенки значительно труднее диагностировать. При вскрытии достаточно часто обнаруживаются рубцы или же острый инфаркт миокарда задней стенки, даже если данные ЭКГ не показывали наличие такой патологии.
Признаками обширного инфаркта задней стенки сердца могут быть: сильная боль в области сердца, которая передается в конечности, нижнюю челюсть, в области желудка и загрудинную область. Во время приступа больной испытывает чувство страха, появляется чувство опасности, беспокойства. Особенностью же инфаркта задней стенки сердца является то, что достаточно часто он протекает вовсе бессимптомно.
Наиболее опасными являются крупноочаговые инфаркты передней стенки мышцы. Инфаркт миокарда задней стенки последствия имеет менее ощутимые, однако рубец остается на всю жизнь и даст о себе знать организму, однако ощутимых признаков наблюдаться не будет. Мелкоочаговая форма инфаркта миокарда задней стенки последствия оставит наименее ощутимые, по сравнению с любой другой формой инфаркта. Таким образом, ее можно будет обнаружить лишь вследствие вскрытия или детального исследования сердца на ЭКГ.
Прогноз болезни будет зависеть во многом от формы болезни и особенностей организма больного. О каких-либо серьезных последствиях способен судить лишь лечащий врач, однако, нарушения функционирования сердечно-сосудистой системы, нарушения ритма и другие признаки болезни сердца будут сопровождать больного до конца жизни.
Иногда проблемы с циркуляцией возникают при воспалении главных сердечных артерий. В таком случае развивается артериит. Болезнь редкая, но возможная при инфаркте. Бывает инфекционной или неинфекционной природы.
Ушибы тоже способны привести к инфаркту миокарда, особенно проникающие. Опасными в плане возникновения инфаркта считаются закрытые травмы, так как они приводят к серьезным повреждениям, контузии сердца, что провоцирует нарушение свертывания крови. К тому же после ушибов образуются тромбы, которые часто вызывают острый инфаркт миокарда.
Утолщение стенок сосудов вследствие нарушения метаболизма – этот процесс развивается медленно, но он необратим. В таком случае передне-перегородочный обширный инфаркт миокарда возникает очень часто.
Важно! Отдельно выделяются врожденные патологи коронарных сосудов. Пациентам, которым диагностировали такой порок, нужно быть крайне осторожными, ведь они находятся в группе риска возникновения обширного инфаркта миокарда
Редко, но случается такое, что инфаркт миокарда передней стенки – результат операции на сердце. Далеко не всегда виноваты врачи, ведь спрогнозировать осложнения практически невозможно.
Что такое перегородочный инфаркт миокарда неопределенной давности
Перегородочный инфаркт миокарда неопределённой давности является одной из опаснейших болезней сердца, требующих профилактических мер и незамедлительного лечения.
Болезнь образуется в результате определенного образа жизни, поэтому страшный недуг можно предупредить. Главной причиной заболевания является сидячий образ жизни и неправильно питание.
Результатом приступов часто бывает летальный исход, поэтому о болезни необходимо знать как можно больше.
Что такое инфаркт миокарда
Инфаркт миокарда относится к ишемическим болезням сердца. От приступов заболевания ежедневно страдает множество человек, по большей части это пожилые члены общества и люди, имеющие проблемы с лишним весом.
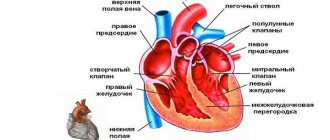
Чтобы иметь полное представление о болезни, необходимо разобраться в том, как работает сердце. Всем известно, что сердце — это главная мышца человеческого тела, отвечающая за кровообращение.
Стенка органа состоит из трёх слоёв:
- Наружный слой, под названием эпикард.
- Миокард, или мышечный слой.
- Внутренний слой (эндокард).
От сердца отходит множество артерий, снабжающих жизненно важную мышцу кровью и кислородом. В определённых ситуациях, когда человек волнуется, сердце начинает биться с неистовой силой. Если организм здоров, работа миокарда осуществляется нормально даже в стрессовой ситуации, так как артерии расширяются, там самым увеличивая приток крови к миокарду.
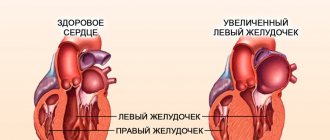
Инфаркт миокарда подразумевает гибель одного из участков сердца. При этом большему риску подвергается левый желудочек.
Если по какой-то причине расширение не происходит, мышечный слой сердца поглощает всё необходимое в максимальных размерах. Именно такое состояние называется ишемией. Вследствие того, что миокард забирает всё необходимое себе, сердце не получает нужных веществ, развивается ишемическая болезнь сердца. Инфаркт миокарда подразумевает гибель одного из участков сердца.
ЭКГ при нижнем инфаркте
Далее больной направляется на электрокардиографию — аппаратный метод исследования, который определяет изменения сократительной функции миокарда и скорость кровообращения. Он дает возможность выявить тромб или разрыв сосуда.
Характерные изменения ЭКГ:
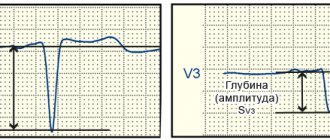
- Увеличивается амплитуда зубца RV1,V2.
- Расширяется начальный RV1.
- Уменьшается глубина SV1,V2.
- Снижается ST (V1-2) в острую фазу с обратной динамикой.
- Третий зубец Q расширяется до 2 мм.
- Второй зубец Q возвышается над первым Q.
Данный вид патологии трудно диагностировать. Прямые признаки могут определяться только в отведении Dorsalis по Небу и в дополнительных грудных отведениях V7–V9.А V2– V4 необходимо снимать между ребрами выше. Проводить ЭКГ нужно несколько раз для уточнения диагноза.
Рекомендуется также провести дополнительные методы обследования:
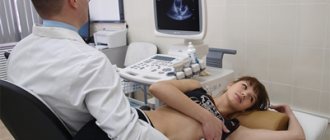
- Эхокардиографию — ультразвуковое сканирование, которое позволяет оценить работу миокарда, состояние клапанного аппарата, измерить толщину стенок, уровень давления в аорте, легочной артерии, предсердиях и желудочках.
- Рентгенографию — методика лучевой диагностики, которая направлена на выявление патологии сердечно-сосудистой системы.
- Сдать кровь на общий и биохимический анализ.
Острый трансмуральный инфаркт передней стенки миокарда (I21.0)
Признаком инфаркта миокарда передней стенки левого желудочка, впрочем, как и инфаркта любой другой области, является патологический зубец Q. Зубец Q при переднем инфаркте считается патологическим, если:
– его амплитуда равна или превышает четверть амплитуды зубца R в том же отведении;
– ширина зубца Q превышает 0,03 с;
– амплитуда зубца Q превышает 4 мм;
– зубец Q зазубрен или расщеплен;
– зачастую патологический зубец Q сочетается с отрицательным зубцом T;
– одновременно наблюдается подъем сегмента ST в том же отведении.
Инфаркт миокарда переднесептальной области (передней части межжелудочковой перегородки) в большинстве случаев обусловлен закупоркой перегородочной ветви передней нисходящей артерии. При такой локализации некроз, как правило, не распространяется на переднюю стенку правого желудочка.
Характерные изменения ЭКГ при переднем инфаркте показаны на рисунке :
– в отведениях V1-V3 регистрируется ЭКГ типа QS;
– сегмент ST в отведениях V1-V3 находится выше изолинии в виде монофазной кривой;
– сегмент ST в отведениях II, III, aVF находится ниже изолинии.
При наличии зубцов QS в правых грудных отведениях часто нельзя достоверно определить характер ИМ (трансмуральный или нетрансмуральный). В пользу трансмурального инфаркта может свидетельствовать длительно сохраняющийся значительный подъем сегмента STV1-V3 выше изолинии.
Другими характерными признаками ИМ переднесептальной области являются:
– появление зубца qV1-V3 малой амплитуды (ЭКГ имеет вид qRS) характерно для рубцовой стадии ИМ переднесептальной области;
– иногда в грудных отведениях V7-V9 наблюдаются реципрокные изменения (увеличение зубца R; в острую стадию – снижение сегмента ST и появление высокого зубца T);
– исчезновение зубца qV5,V6, однако такое исчезновение может быть вызвано блокадой левой ножки пучка Гиса(блокадой передней или задней ветви ЛНПГ);
– наличие зазубренности комплекса QRS в отведениях V1-V3 при типе ЭКГ QS говорит в пользу ИМ;
– если такие изменения комплекса QRS сочетаются с отрицательным зубцом T и подъемом сегмента ST, то это четко указывает на ИМ.
Инфаркт миокарда передней стенки зачастую обусловлен закупоркой передней нисходящей артерии (дистальных ее отделов), отходящей от левой коронарной артерии.
Диагностируют такой инфаркт по характерным изменениям ЭКГ в отведениях V3, V4, которое имеет вид QS или Qr (реже qrS, QR, QRs), а также в отведении Anterior по Небу.
Регистрация зубцов QSV4 достоверно указывает на трансмуральный ИМ (наличие зубца QSV3 наблюдается как при трансмуральном, так и при нетрансмуральном ИМ).
При ИМ передней стенки ЛЖ могут наблюдаться реципрокные изменения в отведениях III, aVF, Dorsalis (по Небу), которые проявляются увеличением зубца R, а при острой стадии – снижением сегмента ST и увеличением зубца T.
Такая локализация инфаркта обычно обусловлена закупоркой левой передней нисходящей артерии. Диагностируют такой инфаркт по характерным изменениям ЭКГ в отведениях V1-V4 и отведении Anetior по Небу.
При этом наблюдается (чаще в рубцовую стадию) зубец qV1-V3 малой амплитуды (в этих случаях ЭКГ имеет вид qrS). Регистрация зубца QSV4 является достоверным признаком трансмурального ИМ.
Как правило, зубцы QSV1-V3 наблюдаются как при трансмуральном, так и при нетрансмуральном ИМ.
В отведениях III, aVF, Dorsalis (по Небу) могут наблюдаться реципрокные изменения в острую стадию ИМ, проявляющиеся снижением сегмента ST и появлением выского положительного “коронарного” зубца T.
Также увеличивается амплитуда зубца R, которая сохраняется и в рубцовую стадию.
Динамика реципрокных изменений ЭКГ в острую стадию ИМ происходит быстрее изменений сегмента ST и зубца T в отведениях V1-V4.
ИМ боковой стенки, как правило, вызван поражением диагональной артерии или заднебоковых ветвей левой огибающей артерии. Признаки такого инфаркта определяются по изменению ЭКГ в отведениях V5, V6, I, II, aVL, Inferior (по Небу). Зубец Q считается патологическим, если:
– qV5,V6>15%RV5,V6 или qV5,V6>2 mm;
– qI>10%RI;
– qaVL>25%RaVL.
В рубцовую стадию признаком ИМ боковой стенки левого желудочка служит:
– глубокий зубец SV5,V6, при этом ЭКГ в этих отведениях имеет вид qRS, QrS, qrS;
– значительное снижение амплитуды зубца RV5,V6;
– выраженная зазубренность комплекса QRSV5,V6,I,II,aVL.
Достоверным признаком трансмурального ИМ является наличие зубца QSV5,V6. Иногда наблюдаются реципрокные изменения в отведениях V1, V2, в которых в острую стадию ИМ наблюдается снижение сегмента ST, появление высокого положительного зубца T, увеличение амплитуды зубца R.
ИМ переднебоковой стенки левого желудочка, как правило, вызван поражением огибающей артерии или передней нисходящей артерии, которые отходят от левой коронарной артерии.
Признаки такого инфаркта определяются по изменению ЭКГ в отведениях V3-V6, I, aVL, II, Anterior, Inferior (по Небу).
Реципрокные изменения (увеличение амплитуды зубца R; в острую стадию – снижение сегмента ST и увеличение положительного зубца T) наблюдаются в отведениях III, aVF, Dorsalis (по Небу).
Характерные признаки переднебокового ИМ (инфаркта миокарда передней и боковой стенок левого желудочка):
– наличие глубокого SV4-V6, при этом амплитуда зубца увеличивается от V4 до V6;
– резкое снижение амплитуды зубца RV4-V6;
– выраженная зазубренность комплекса QRSV4-V6;
– отсутствие нарастание зубца RV3,V4;
– наличие зубца QSV4-V6 достоверно указывает на трансмуральный ИМ в этой области.
ИМ верхушки левого желудочка, как правило, вызван закупоркой конечных ветвей левой передней нисходящей артерии. О такой локализации инфаркта можно говорить, если признаки отмечаются изолированно в отведении V4 (реже V3-V5), Anterior (по Небу). Наличие QSV4 достоверно указывает на трансмуральный инфаркт миокарда.
ИМ высоких отделов перднебоковой стенки, как правило, связан с поражением диагональной артерии или ветви левой огибающей артерии.
О такой локализации инфаркта можно говорить, если признаки регистрируются изолированно в отведении aVL (aVL, I).
Изредка могут наблюдаться реципрокные изменения (высокий зубец RV1,V2, в острую фазу – снижение сегмента STV1,V2 и появление высокого положительного зубца TV1,V2) в отведениях V1, V2 (реже III, aVF).
QaVL считается патологическим, если он больше или равен по амплитуде половине зубца RaVL.
При подозрении на инфаркт высоких отделов переднебоковой стенки рекомендовано сделать ЭКГ в отведениях V4-V6 на 1 и 2 межреберья выше обычного уровня. Надо учитывать, что такие ИМ довольно плохо регстрируются на ЭКГ.
Обширный ИМ передней стенки обусловлен закупоркой основного ствола левой коронарной артерии (чаще ее ветви – передней нисходящей артерии).
Признаки обширного инфаркта такой локализации регистрируются в отведениях V1-V6, I (II), aVL, Anterior, Inferior (по Небу).
При этом обязательно должны наблюдаться реципрокные изменения (увеличение зубца R; в острую фазу – снижение сегмента ST, высокий положительный зубец T) в отведениях III, aVF, Dorsalis (по Небу).
О распространении ИМ на заднюю стенку левого желудочка свидетельствует снижение высоты (по сравнению с предыдущей ЭКГ) зубцов RIII,aVF, или rIII,aVF очень малой амплитуды.
При обширном ИМ передней стенки левого желудочка для диагноза сохраняют свое значение все вышеизложенные признаки, описанные для отдельных локализаций инфарктов.
ИМ передней стенки часто осложняется желудочковой экстрасистолией или тахикардией, и различными суправентрикулярными нарушениями ритма.
Резко увеличивает смертность (в 4 раза) при обширном ИМ передней стенки полная поперечная блокада. В то же время, такая блокада при ИМ задней стенки левого желудочка увеличивает смертность всего в 2 раза.
Источник: https://diseases.medelement.com/disease/3777
Лечение ИМ
Медикаментозное лечение
Лечение обширного инфаркта миокарда — задача непростая. Сложности в терапии возникают по причине частого развития осложнений на фоне крупных зон некроза. Лечение обязательно проводится в отделении реанимации и интенсивной терапии. Целью терапии при инфаркте миокарда является восстановления кровотока в пораженном сосуде. Оно может проводится 2 методами:
- Медикаментозное растворение тромбов.
- Хирургическое восстановление кровотока. Может быть осуществлено 2 путями:
- Установка стента в сосуд, благодаря которому расширяется его просвет и восстанавливается кровоток.
- Операция шунтирования — создание обходных путей кровотока с помощью сосудов, взятых из других участков тела.
Кроме восстановления кровотока, лечение инфаркта преследует цели:
- Обезболивание
- Предотвращение образования тромбов
- Снижение потребности миокарда в кислороде
- Нормализация артериального давления
- Лечение осложнений
История болезни
Башкирский Государственный Медицинский Университет
Кафедра внутренних болезней № 3
Зав. кафедрой: проф.
Основное заболевание: ИБС. Острый мелкоочаговый инфаркт миокарда передне-перегородочно-верхушечной области левого желудочка, острый период. 30/11/99.
Возраст 16.04.1955 (44 года)
Место работы УПАТО № 4
Дата поступления в стационар 29.11.99 11:30
Диагноз направившего учреждения: ИБС, стенокардия напряжения, ФК II. Острая ишемия верхушки.
1. Жалобы: на сжимающие жгучие приступообразные боли высокой интенсивности. Боли локализуются за грудиной, иррадиируют в обе руки, возникают при незначительной нагрузке, при нервно-эмоциональном напряжении; купируются нитроглицерином. Продолжительность около 10 мин. Слабость.
Больным себя считает с 1997 года. Начало заболевания ни с чем не связывает. Весной 1997 года обратился в поликлинику с жалобами на сжимающие боли за грудиной. Был поставлен диагноз: ИБС, стенокардия напряжения. Лечился амбулаторно. Купировал боли нитроглицерином.
Ухудшение состояния с 26.11.99 после интенсивной физической нагрузки. Возникли частые интенсивные боли за грудиной, беспокоящие при малой физической нагрузке, в покое, иррадиирующие в обе руки. Купировал болевые приступы нитроглицерином.
29.11.99 обратился к участковому терапевту. После проведения ЭКГ направлен в стационар по экстренным показаниям с диагнозом: ИБС, стенокардия напряжения, ФК II. Острая ишемия верхушки.
Родился в д. xxxxxxx. Второй ребёнок в семье (всего – 3 детей). Рос и развивался соответственно полу и возрасту. Образование: средне-специальное. Окончил автотранспортное училище.
Трудовой анамнез: работать начал с 22 лет, после окончания училища, автослесарем. В настоящее время работает в УПАТО, автослесарем. Работа связана с тяжёлыми физическими нагрузками.
Служил в армии с 1973 по 1975 гг.
Женат с 22 лет, имеет сына (19 лет).
Жилищно-бытовые условия хорошие.
Вредные привычки: принимает алкоголь, курит с 20 лет по 2 пачки в день.
Перенесённые заболевания: ОРЗ, грипп. ГЛПС в 1975 г. ИБС, стенокардия напряжения с 1997 г. Операция по поводу перелома предплечья в 1983 г.
На лекарственные препараты аллергии нет.
Наследственность не отягощена.
4. Данные физического исследования.
Общее состояние удовлетворительное, сознание ясное, положение активное, легко вступает в разговор, выражение лица спокойное, походка обычная, осанка сутуловатая, телосложение нормостеническое. Питание удовлетворительное.
Кожа смуглой окраски, тургор и эластичность снижены. Видимые слизистые оболочки обычной физиологической окраски. Подкожная жировая клетчатка умеренно выражена.
Мышечная система развита удовлетворительно, мышцы безболезненны, тонус и сила их достаточные.
Целостность костей не нарушена, поверхность их гладкая, болезненность при пальпации и поколачивании отсутствуют.
Суставы внешне не изменены. Конфигурация позвоночника правильная. Движения в суставах и позвоночнике в полном объёме.
Простейшие измерения тела.
2. Масса тела: 70 кг.
3. Температура тела: 37,1 0 С.
Осмотр и пальпация грудной клетки.
При осмотре грудная клетка правильной формы, симметричная. Ход рёбер обычный, межрёберные промежутки не расширены. Частота дыхания 18 в мин. дыхательные движения ритмичные, средней глубины, обе половины грудной клетки равномерно участвуют в акте дыхания. Тип дыхания брюшной.
Грудная клетка при сдавлении упругая, податливая. При пальпации целостность рёбер не нарушена, поверхность их гладкая. Болезненность при пальпации грудной клетки не выявляется. Голосовое дрожание выражено умеренно, одинаковое на симметричных участках грудной клетки.
1. При сравнительной перкуссии над всей поверхностью лёгких определяется ясный лёгочный звук.