Гипокинезия
Гипокинезия – это неординарное состояние человеческого организма, при котором наблюдается недостаточность двигательной активности, что проявляется снижением темпа и ограничением движений. Снижение двигательной активности может происходить на фоне психических и неврологических нарушений, таких как болезнь Паркинсона и иных экстрапирамидных синдромов, различных ступоров — кататонического, депрессивного и апатического.
Кроме того гипокинезия может быть результатом малоподвижного образа жизни или характера работы.
Однообразная работа с фиксированной позой, снижающая работу мышц или использующая лишь определенную их группу часто сопровождается не только гиподинамией, но и гипокинезией. К группе риска относятся программисты, бухгалтеры, операторы, кассиры и пр. профессионалы, чья деятельность связана с однообразной работой.
Степень гипокинезии определяется исходя из энергетических затрат человека на активность мышц в определенный промежуток времени. Степень развития гипокинезия варьируется от незначительной до полного прекращения двигательной активности.
Жизнь в движении
От 25 до 40 процентов массы нашего тела составляют мышцы. И еще древнегреческий ученый Гиппократ назвал двигательную активность «пищей для жизни». Залогом нормальной работы всех органов и систем нашего организма является активная работа всех мышц. Человек как биологическая система создан для активной деятельности.
Но наш век стремительных технологий и информационного пространства все больше отнимает у нас времени и не оставляет возможности для развития мышечной активности. Понятие «гиподинамия» (от греческих слов hypo – “снизу”, “под” и dynamikos – “сильный”) сегодня известно всем. Оно означает снижение двигательной активности. Наряду с ним нередко используется термин, характеризующий общее уменьшение темпа и объема движений. Это гипокинезия (от греческих слов hypo – “снизу” и kinesis — “движение”). И если первое понятие относится к общему снижению активности, то гипокинезии присуще уменьшение амплитуды и силы движений.
Таким образом, гипокинезия, как и гиподинамия, комплексно влияют на наш организм, приводя к снижению работоспособности, к усталости, нервозности, головным болям и бессоннице.
Влияние гипокинезии на организм человека
Малоподвижный образ жизни или последствия заболеваний, в результате которых развивается пониженная активность, оказывают негативное влияние на организм человека, на оптимальную функциональность всех его органов и систем. Влияние гипокинезии на организм человека прослеживаются в снижении устойчивости и выносливости к раздражающим факторам окружающей среды и физическим нагрузкам.
В результате влияния на организм человека гипокинезии нарушается сердечно-сосудистая деятельность – сокращается частота сокращения сердца, снижается вентиляция легких, происходит застой в мелких венах и капиллярах.
Как последствия возникают отеки, нарушается всасываемость кишечника, образуется застой в печени.
При гипокинезии из-за уменьшения объема суставной жидкости нарушается работа суставов, теряется их подвижность.
Наблюдается атрофия мышц в результате их невостребованности организмом и снижения их сократительных способностей. Кроме того происходит нарушение кровоснабжения и замена тканей мышц жировой прослойкой и потеря белка.
При сниженной двигательной активности ослабляется сухожильно-связочный аппарат, развивается плоскостопие и изменяется осанка.
Гипокинезия приводит к потере межцентральных взаимосвязей в центральной нервной системе, нарушению психической и эмоциональной сфер.
Кроме того развивается гипотония, снижающая умственную и физическую деятельность человека.
Снижается максимальная легочная вентиляция, нарушается объем и глубина дыхания.
Гипокинезия вызывает атрофию и сердечной мышцы, ухудшая питание сердца и нарушая кровоток от нижних конечностей к миокарду. Уменьшается объем сердца и возрастает период кругооборота крови.
По статистике почти половина населения планеты страдают от гипокинезии, причем в северных регионах и в экономически более развитых странах этот показатель выше.
Что такое последовательность деформаций при синдроме акинезии/гипокинезии плода?
Последовательность деформирования при акинезии плода включает в себя тип акинезии, которая вызывает сочетание патологии в утробе матери, когда ребенок развивается. Примеры таких симптомов:
- Различные контрактуры;
- Лицевые аномалии;
- Внутриматочное ограничение роста;
- Гипоплазия (недоразвитие) легких.
Примерно 30% детей с последовательностью деформации при акинезии плода рождаются мертвыми. Другие не могут долго жить из-за проблем, связанных с гипоплазией легких.
Виды гипокинезии
От скорости произвольных или автоматических движений, их амплитуды, объема и этиологии определяются виды гипокинезии.
Физиологическая гипокинезия возникает в результате наследственных предпосылок, аномального развития организма и моторной «дебильности».
К привычно-бытовым видам гипокинезии относятся состояния, вызванные снижением двигательной инициативы, малоподвижным образом жизни, комфортным бытом и нежеланием заниматься физической культурой.
Профессиональная гипокинезия возникает как результат профессиональной деятельности, обусловленной производственными обстоятельствами.
Существует клиническая гипокинезия, вызванная необходимостью длительного обездвиживания. Она развивается при соблюдении постельного режима больным в результате каких-либо заболеваний или травм.
В настоящее время много учащихся страдает школьной формой гиподинамии и гипокинезии. Это связано с неправильным распределением школьных нагрузок, режима отдыха, отсутствием времени для занятий физкультурой и спортом.
Нередко встречается и климатогеографическая гипокинезия, когда в силу погодных и климатических условий снижается двигательная активность человека. Довольно часто она встречается у жителей Крайнего Севера.
По форме нарушения двигательной активности выделяют брадикинезия и акинезию.
Брадикинезия определяется при преобладании замедленных движений. При акинезии ограничивается амплитуда и объем движений.
Гипокинезия – это. Описание, последствия, профилактика, виды и лечение
Научно-технический прогресс привнес в нашу жизнь множество полезных вещей и во многом освободил от тяжелого физического труда. Но он же и наградил человека многими серьезными проблемами. Это гипокинезия, гиподинамия, синдром хронической усталости, стресс. По мнению специалистов, недостаточная физическая активность сегодня стала бичом цивилизации и фактором, способствующим общей деградации. Статистика неумолима: гиподинамия и гипокинезия выходят на лидирующие позиции в рейтинге причин, которые вызывают ожирение, ишемическую болезнь сердца, инфаркт миокарда, атеросклероз.
Лечение гипокинезии
Лечение основывается на степени выраженности гипокинезии.
Если заболевание не имеет выраженных последствий и степень снижения активности не высока, то достаточно, лишь изменить условия жизни и энергично включиться в динамичную деятельность – занятия спортом, пешие прогулки, походы и прочие активные мероприятия.
Если гипокинезия выражается как последствие какого-либо заболевания и снижение двигательной активности более существенно, то, прежде всего в лечении гипокинезии следует включить мероприятия по исключению причины появления.
Чаще всего лечение гипокинезии проводится в сочетании медикаментозной терапией и физической нагрузки, с использованием лечебной физкультуры.
Назначаются препараты уровня нейротрансмиттеров, которые регулируют тонус мышц и повышают нервно-мышечную проводимость.
В профилактических целях, чтобы избежать таких серьезных последствий как инфаркт миокарда, инсульт, сахарный диабет и заболевания суставов и костей необходимо правильно питься, избегая переедания и жирной пищи, вести активный образ жизни. И если условия труда или быта ограничивают вашу активность нужно пересмотреть свое отношение к работе и отдыху, поменять их на более подвижные и нужные для вашего здоровья.
Анализ локальной сократимости левого желудочка
ГУЗ «Липецкая областная клиническая больница»
Анализ локальной сократимости левого желудочка
Информационно – методическое письмо
врачам функциональной и ультразвуковой диагностики, кардиологам, терапевтам
– заведующая отделением функциональной диагностики ГУЗ «Липецкая областная клиническая больница», к. м.н.;
– врач ульразвуковой диагностики отделения функциональной диагностики ГУЗ «Липецкая областная клиническая больница»;
– врач ультразвуковой диагностики отделения функциональной диагностики ГУЗ «Липецкая областная клиническая больница».
– главный врач ГУЗ «Липецкая областная клиническая больница», к. м.н., заслуженный врач РФ
Одобрено к печати координационным советом по внедрению ГУЗ «ЛОКБ»
Целью
данного информационно-методического письма является стандартизация и унификация эхокардиографических заключений, приведение их к единому стандарту, которые должны привести к улучшению взаимопонимания как между специалистами, работающими в эхокардиографии, так и специалистами, направившими больного на исследование.
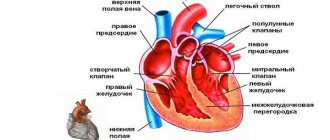
Эхокардиография (ЭхоКГ) – это ультразвуковое исследование сердца.
Исследование проводится в положении пациента лежа на левом боку с приподнятой верхней половиной туловища. Обязательными являются парастернальный и верхушечный доступы, дополнительными – супрастернальный и субксифоидальный доступы.
• Самым частым показанием для эхокардиографии является ишемическая болезнь сердца. Её используют как для диагностики ИБС, так и для определения сократимости миокарда и функции клапанов при ИБС, осложнений инфаркта миокарда, прогноза.
• При эхокардиографии из парастернального, апикального и иногда субкостального доступов можно визуализировать все сегменты левого желудочка. Для анализа локальной сократимости рекомендована 17-сегментная модель левого желудочка.
Этиология нарушений локальной сократимости
• Инфаркт миокарда, постинфарктный кардиосклероз.
• Преходящая ишемия миокарда (оглушённый миокард-сократимость улучшается после приёма нитроглицерина или самостоятельно).
• Постоянная (хроническая) ишемия миокарда (уснувший миокард — жизнеспособный, но не сокращающийся).
• Поражение миокарда неишемического генеза.
Виды нарушения локальной сократимости
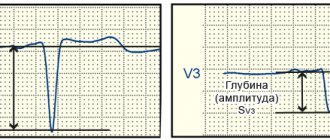
• Гипокинезия-снижение амплитуды движения и утолщения миокарда исследуемого участка.
• Акинезия — отсутствие движения и утолщения миокарда исследуемого участка.
• Дискинезия — движение исследуемого участка в направлении, противоположном нормальному.
• Гиперкинезия — увеличение амплитуды движения и утолщения миокарда исследуемого участка (как правило, интактного миокарда).
Синдром локального нарушения сократимости миокарда
При ультразвуковом исследовании сердца верификация зон локального гипо- или акинеза миокарда левого желудочка всегда ставит перед лечащим врачом задачу установления причины данного эхокардиографического феномена. В большинстве случаев это не представляет особых сложностей, поскольку, например, при перенесенном остром инфаркте миокарда у пациента будет соответствующий анамнез, подкрепленный выписным эпикризом, электрокардиограммами. Кроме того, иногда провоцирование локального гипокинеза есть целевая задача диагностики (стрессэхокардиография). Однако встречаются ситуации, когда обнаружение зон локального нарушения сократимости миокарда является случайной находкой при ЭХО-исследовании. Причем такой пациент может быть как субъективно здоровым, так и, например, иметь клинические признаки сердечной недостаточности.
При абстрагировании от конкретной клинической ситуации в первую очередь представляются три заболевания, могущих осложниться локальным нарушением сократимости миокарда:
— инфаркт миокарда
в рамках ИБС,
Инфаркт миокарда
на фоне стенозирующего атеросклероза венечных артерий, безусловно, является ведущей причиной синдрома локального гипо- или акинеза. На его долю приходится не менее 90% всех случаев.
Миокардит
, в качестве причины снижения локальной сократимости, следует всегда подозревать при инфаркте миокарде «на чистых коронарных артериях». Что интересно, у разных пациентов клинический дебют такого миокардита может быть полярным. В одном случае он не отличается от острого инфаркта миокарда: типичные острые ангинозные боли с характерной ЭКГ-динамикой. В другом случае заболевание манифестирует с симптомов сердечной недостаточности — при УЗИ сердца выявляется локальный гипо- акинез или диффузный гипокинез. Объединяет их одно: при коронарографии артерии интактны.
Следует оговориться, что встречаются редкие случаи, когда тромботическая окклюзия дистального сегмента коронарной артерии сложно визуализируется в силу малого диаметра артерии. Мы не раз такое наблюдали стационаре. В таком случае повторный осмотр коронарограмм, в том числе коллегиально, помогает установить место тромбоза. Таким образом, теоретически существует небольшая вероятность ошибки. Однако, повторюсь, инфаркт миокарда «на чистых артериях» в абсолютном большинстве случаев говорит об одном: атеросклероза венечных артерий нет.
Ушиб сердца
в качестве причины локального нарушения сократимости встречается очень редко. Как правило, при ушибе сердца ЭКГ-изменения ограничиваются «мелкоочаговыми изменениями в пределах зубца Т», а по эхокардиографическим критериям кинез стенок левого желудочка остается правильным. Впрочем, гипотетически возможно все. Очевидно, что наличие соответствующего анамнеза (травма грудной клетки) должно быть обязательным. Практически всегда ушибу подвергается только передняя стенка левого желудочка.
Обозначу еще несколько клинических казусов, могущих проявляться локальным гипокинезом на «чистых артериях»:
— аритмогенная дисплазия правого желудочка с переходом на левый желудочек,
— инфаркт миокарда на фоне аномального развития коронарных артерий,
Перечисленные выше заболевания объединяет один важнейший клинико-морфологический феномен: локальная миокардиальная дисфункция обусловлена грубыми дистрофическими процессами в кардиомиоцитах: от необратимых (некроз при инфаркте миокарда), до потенциально обратимых (при алкогольной кардиомиопатии) или транзиторных (при кардиомиопатии Такоцубо). Иначе говоря, локальное нарушение сократимости миокарда вызвано объективными изменениями гисто-химических процессов в нем.
К другой группе причин синдрома локального гипо- акинеза миокарда левого желудочка относятся клинически ситуации, когда нарушение сократимости обусловлено не дисфункцией кардиомиоцитов, а иными мотивами. Поговорим о них.
1. Выраженная гипертрофия межжелудочковой перегородки
в рамках ассиметрической гипертрофической кардиомиопатии. При субаортальном стенозе, чем толще МЖП, тем выше вероятность нарушения ее сократимости. Данный феномен обусловлен не гибелью кардиомиоцитов, а грубым нарушением нормальной архитектоники миокардиального синцития и повышенным удельным весом соединительной ткани. В результате существенно страдает сократительная функция МЖП. На ЭКГ могут даже появиться инфарктоподобные изменения по типу патологического зубца Q , отражающие «выпадение» МЖП из электрической систолы левого желудочка. Чтобы было понятнее посмотрите это видео.
2. Блокада левой ножки пучка Гиса
является распространенной причиной локального гипо- акинеза миокарда левого желудочка. Страдает, главным образом, сократительная функция МЖП. Правило такового: чем шире комплекс QRS при блокаде ЛНПГ, тем выше вероятность выявления нарушения сократимости МЖП при ЭХО. Нарушение сократимости МЖП при блокаде ЛНПГ может варьировать от от гипо- акинеза, до дискинеза. Следствием нарушения распространения электрического импульса при блокаде ЛНПГ является преждевременное сокращение МЖП (в конце периода изгнания — то есть при закрытом аортальном клапане), когда остальной левожелудочковый миокард еще не сократился. Кроме этого, асинхронизм сокращения сегментов МЖП и остальной части левого желудочка приводит к растяжению МЖП, что не способствует полноценной систоле. Основная масса левого желудочка сокращается в момент, когда МЖП уже расслабленна.
Эхокардиография для чайников, часть 3. Нарушения локальной сократимости
Продолжение статьи. Эхокардиография – что это такое? Объяснение для врачей некардиологов.
Я продолжаю свою серию публикаций, которые, как я надеюсь, помогут врачам, не имеющим отношения к кардиологии, составить общее представление об эхокардиографии. Мы уже обсудили, какие размеры камер сердца считаются патологией, и как измеряется фракция выброса левого желудочка. Теперь мне бы хотелось рассказать о том, как меняется сердце после инфаркта миокарда.
Как с помощью эхокардиографии определить, что у пациента был инфаркт? Все мы помним, что клетки миокарда сокращаются в систолу и удлиняются в диастолу. Но если часть этих клеток получает недостаточно питания или вообще погибает, то участок миокарда теряет способность сокращаться так же хорошо, как и соседние с ним. Если он ещё худо-бедно шевелится, то это называется «гипокинезия». Если он вообще неподвижен, то «акинезия». Если же участок миокарда превратился в уродливый фиброзный рубец, который не только не сокращается, когда положено, но еще и движется в противофазу с остальными отделами, то это «дискинезия».
Инфаркт не может случиться там, где ему заблагорассудится. Чтобы понять, по какому принципу развиваются нарушения локальной сократимости, нужна анатомическая справка. Сердце кровоснабжают две артерии – левая коронарная артерия (ЛКА) и правая коронарная артерия (ПКА). Обе они имеют множество ветвей, самые важные из которых – крупные ветви ЛКА: передняя межжелудочковая ветвь (ПМЖВ; её также называют передней нисходящей артерией, ПНА) и огибающая ветвь (ОВ). Возможны варианты, но при классическом раскладе ПМЖВ кровоснабжает верхушку левого желудочка и межжелудочковую перегородку, ОВ – его боковые и задние отделы, а ПКА – задние и нижние отделы, а также правый желудочек. Это весьма примерная схема, более подробную я прицепила к публикации в виде картинки. Её полезно иметь в голове, если вашему пациенту делали коронарографию: например, если в заключении написано, что у пациента окклюзия ПМЖВ, а все остальные сосуды чистые, то тут к гадалке не ходи, инфаркт у него был в области верхушки.
В принципе, для этих же целей можно использовать обычную ЭКГ. Поэтому диагносты и требуют, чтобы у пациента была на руках ЭКГшка – чтобы понятно было, где искать рубец. Такой подход, конечно, помогает, но не всегда: если у пациента плохо видно эндокард, но есть изменения на ЭКГ, то невольно хочется на всякий случай написать ему то, чего на самом деле не видишь, чисто для подстраховки. Все эти любимые нами, диагностами, фразы вроде «создается впечатление о…», «в условиях неоптимальной визуализации определяется…» и т.п., на самом деле показывают, что мы совсем не уверены в своих словах, поэтому не хотим за них отвечать. Мне в этом плане проще – я работаю в кардиохирургии, пациент в любом случае идет на операцию, поэтому я могу, в теории, писать любую чушь Смайлик «smile». Но если, допустим, ни на что не жалующийся пациент пришел с улицы сделать ЭхоКГ ради смеха, то от заключения врача-диагноста зависит его дальнейшая судьба. Поэтому я хочу дать несколько практических советов по интерпретации заключения:
— Самый главный совет, касающийся не только инфарктов, но и всей кардиологии: собирайте анамнез! Если у пациента в заключении написано, что у него всё плохо, а сам он пышет здоровьем и каждый день пробегает 10 километров, то высока вероятность диагностической ошибки. И наоборот, если результаты ЭхоКГ идеальные, а пациент не может почесать нос без одышки, то нужно крепко задуматься, так ли всё хорошо на самом деле.
— При анализе ЭхоКГ левый желудочек принято делить на сегменты. Кто-то выделяет 16 сегментов, кто-то 17. Сейчас рекомендуют использовать 17-сегментарную модель, но не в этом суть. Так вот, о рубце можно говорить, если имеется нарушение сократимости как минимум в двух соседних сегментах, за исключением небольших инфарктиков в области верхушки и базальных отделов межжелудочковой перегородки. Если вы видите в заключении, скажем, «гипокинезия среднего нижнего и верхушечного перегородочного сегментов», т.е., двух совершенно не связанных между собой участков миокарда (мы ведь помним, что нижние отделы питает ПКА, а верхушку – ПМЖВ!), то есть большая вероятность, что в заключении ошибка. Конечно, всякое бывает. Например, такое возможно при перенесенных ножевых ранениях сердца или некоторых системных заболеваниях. Но, как говорится в очень хорошей книге «Божий дом» (The House of God), если мы видим следы копыт на земле, то думать надо о лошади, а не о зебре… если мы не в Африке, конечно.
— Настоятельно рекомендуйте вашим пациентам брать с собой старые заключения, и требуйте, чтобы диагносты оценивали динамику. Часто приходится видеть, как у одного и того же человека, делавшего ЭхоКГ в разных местах, чудесным образом мигрируют и рассасываются рубцы.
— Ещё одна большая проблема – каждый норовит обозвать стенки сердца по-своему. У кого стенка нижняя, у кого – диафрагмальная; некоторые вообще считают, что «базальные сегменты» это название стенки. Часто по-разному стенки называют диагносты, работающие в одном учреждении! Хорошо бы, если бы все говорили на одном языке.
— Нарушения локальной сократимости – ничто без проб с физической нагрузкой. Если у пациента вроде как приличная систолическая функция и нет жалоб, но есть нарушения сократимости, то нельзя просто покачать головой, сказать «вы перенесли инфаркт!», назначить ему бисопролол и на этом успокоиться. Необходимо пригласить кардиолога, чтобы тот определил, есть ли у пациента показания к коронарографии. Это определяется с помощью нагрузочных проб – тредмила, велоэргометра, стресс-ЭхоКГ… вариантов много! Самое главное – не упустить момент, когда пациенту еще можно помочь.
Сократимость миокарда: понятие, норма и нарушение, лечение пониженной
Все материалы публикуются под авторством, либо редакцией профессиональных медиков ( об авторах ), но не являются предписанием к лечению. Обращайтесь к специалистам!
© Использование материалов сайта только по согласованию с администрацией.
Автор: Сазыкина Оксана Юрьевна, кардиолог
Сердечная мышца является самой выносливой в человеческом организме. Высокая работоспособность миокарда обусловлена рядом свойств клеток миокарда – кардиомиоцитов. К таким свойствам относятся автоматизм (способность самостоятельно генерировать электричество), проводимость (способность передавать электрические импульсы близлежащим мышечным волокнам в сердце) и сократимость – способность синхронно сокращаться в ответ на электрическое возбуждение.
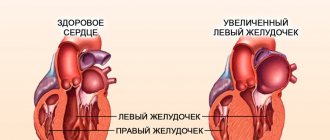
В более глобальном понятии сократимостью называют способность сердечной мышцы в целом сокращаться с целью проталкивания крови в крупные магистральные артерии – в аорту и в легочной ствол. Обычно говорят о сократимости миокарда левого желудочка, так как именно он осуществляется самую большую работу по выталкиванию крови, и эта работа оценивается по фракции выброса и ударному объему, то есть по тому количеству крови, который выбрасывается в аорту с каждым сердечным циклом.
Лечение
Лечить гипертрофию сердечной мышцы можно медикаментозно или оперативно. Главная задача терапевтического воздействия – привести объем миокарда к нормальному состоянию или предотвратить его дальнейшее разрастание. Лечебный процесс будет зависеть от причины, вызвавшей патологию.
Медикаменты
- Так как чаще всего гипертрофию вызывает гипертония, необходим прием гипотензивных средств.
- Другая группа препаратов – лекарства, необходимые для поддержания работы сердечной мышцы, улучшения питания миокарда.
- Симптоматические средства. Они нужны для устранения неприятных проявлений: одышка, аритмия, болевой синдром, отеки.
Хирургическое вмешательство
- Иссечение части миокарда, расположенного между желудочками (процедура получила название операции Морроу).
- Исправление или протезирование клапанов (митрального, аортального).
- Устранение спаечных участков, перекрывающих вход в аорту (проведение комиссуротомии).
- Искусственное расширение артериального просвета путем введения имплантанта (стента).
- Вживление электрокардиостимулятора.
Помимо перечисленных методов лечения, необходима коррекция образа жизни, правильное питание, лечебная физкультура, снижение веса.
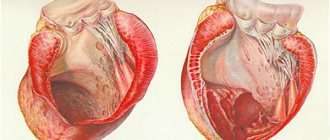
Гипертрофия миокарда левого желудочка не представляет особой угрозы, если изменения умеренные и выявлены своевременно. В некоторых случая даже можно обойтись без лечения. Достаточно соблюдать рекомендации врача касательно питания, физических нагрузок, поддержания стабильного эмоционального фона.
Однако нельзя игнорировать данный диагноз. Выраженное прогрессирование патологического процесса без принятия адекватных мер может привести к тяжелым последствиям (левожелудочковая недостаточность), в том числе и смертельно опасным (инфаркт миокарда).
Биоэлектрические основы сократимости миокарда
цикл сокращения сердца
Сократительная способность всего миокарда зависит от биохимических особенностей в каждом отдельном мышечном волокне. Кардиомиоцит, как и любая клетка, имеет мембрану и внутренние структуры, в основном состоящие из сократительных белков. Эти белки (актин и миозин) могут сокращаться, но только в том случае, если через мембрану в клетку поступают ионы кальция. Далее следует каскад биохимических реакций, и в результате белковые молекулы в клетке сокращаются, словно пружинки, вызывая сокращение и самого кардиомиоцита. В свою очередь, поступление кальция в клетку через специальные ионные каналы возможно только в случае процессов реполяризации и деполяризации, то есть ионных токов натрия и калия через мембрану.
При каждом поступившем электрическом импульсе мембрана кардиомиоцита возбуждается, и активизируется ток ионов в клетку и из нее. Такие биоэлектрические процессы в миокарде возникают не одномоментно во всех отделах сердца, а поочередно – сначала возбуждаются и сокращаются предсердия, затем сами желудочки и межжелудочковая перегородка. Итогом всех процессов является синхронное, регулярное сокращение сердца с выбрасыванием определенного объема крови в аорту и далее по всему организму. Таким образом, миокард выполняет свою сократительную функцию.
Видео: подробнее о биохимии сократимости миокарда
Зачем нужно знать о сократимости миокарда?
Сердечная сократимость – это важнейшая способность, которая свидетельствует о здоровье самого сердца и всего организма в целом. В том случае, когда у человека сократимость миокарда в пределах нормы, беспокоиться ему не о чем, так как при полном отсутствии кардиологических жалоб можно с уверенностью заявить о том, что на данный момент с его сердечно-сосудистой системой все в порядке.
Если же врач заподозрил и с помощью обследования подтвердил, что у пациента нарушена или снижена сократимость миокарда, ему необходимо как можно скорее дообследоваться и начать лечение, если у него выявлено серьезное заболевание миокарда. О том, какие заболевания могут стать причиной нарушения сократимости миокарда, будет изложено ниже.
Сократимость миокарда по ЭКГ
Сократительная способность сердечной мышцы может быть оценена уже при проведении электрокардиограммы (ЭКГ), так как этот метод исследования позволяет зарегистрировать электрическую активность миокарда. При нормальной сократимости сердечный ритм на кардиограмме является синусовым и регулярным, а комплексы, отражающие сокращения предсердий и желудочков (PQRST), имеют правильный вид, без изменений отдельных зубцов. Также оценивается характер комплексов PQRST в разных отведениях (стандартных или грудных), и при изменениях в разных отведениях можно судить о нарушении сократимости соответствующих отделов левого желудочка (нижняя стенка, высоко-боковые отделы, передняя, перегородочная, верхушечно-боковая стенки ЛЖ). В связи с высокой информативностью и простотой в проведении ЭКГ является рутинным методом исследования, позволяющим своевременно определить те или иные нарушения в сократимости сердечной мышцы.
Сократимость миокарда по ЭхоКГ
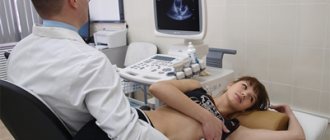
ЭхоКГ (эхокардиоскопия), или УЗИ сердца, является золотым стандартом в исследовании сердца и его сократительной способности благодаря хорошей визуализации сердечных структур. Сократимость миокарда по УЗИ сердца оценивается исходя из качества отражения ультразвуковых волн, которые преобразуются в графическое изображение с помощью специальной аппаратуры.
фото: оценка сократимости миокарда на ЭхоКГ с нагрузкой
По УЗИ сердца в основном оценивается сократимость миокарда левого желудочка. Для того, чтобы выяснить, миокард сокращается полностью или частично, необходимо вычислить ряд показателей. Так, вычисляется суммарный индекс подвижности стенок (на основании анализа каждого сегмента стенки ЛЖ) – WMSI. Подвижность стенок ЛЖ определяется исходя из того, на какой процент увеличивается толщина стенок ЛЖ во время сердечного сокращения (во время систолы ЛЖ). Чем больше толщина стенки ЛЖ во время систолы, тем лучше сократимость данного сегмента. Каждому сегменту, исходя из толщины стенок миокарда ЛЖ, присваивается определенное количество баллов – для нормокинеза 1 балл, для гипокинезии – 2 балла, для тяжелой гипокинезии (вплоть до акинезии) – 3 балла, для дискинезии – 4 балла, для аневризмы – 5 баллов. Суммарный индекс рассчитывается как отношение суммы баллов для исследуемых сегментов к количеству визуализированных сегментов.
Нормальным считается суммарный индекс, равный 1. То есть если врач “посмотрел” по УЗИ три сегмента, и у каждого из них была нормальная сократимость (у каждого сегмента по 1 баллу), то суммарный индекс = 1 (норма, а сократительная способность миокарда удовлетворительная). Если же из трех визуализированных сегментов хотя бы у одного сократимость нарушена и оценена в 2-3 балла, то суммарный индекс = 5/3 = 1,66 (сократимость миокарда снижена). Таким образом, суммарный индекс должен быть не больше 1.
срезы сердечной мышцы на ЭхоКГ
В тех случаях, когда сократимость миокарда по УЗИ сердца в пределах нормы, но у пациента имеется ряд жалоб со стороны сердца (боли, одышка, отеки и др), пациенту показано проведение стресс-ЭХО-КГ, то есть УЗИ сердца, выполняемого после физической нагрузки (ходьба по беговой дорожке – тредмил, велоэргометрия, тест 6-минутной ходьбы). В случае патологии миокарда сократимость после нагрузки будет нарушена.
О других возможных аномалиях
Миокард левого желудочка может подвергаться диффузным и очаговым изменениям, имеющим разную природу:
- Воспалительный процесс. Развивается под влиянием инфекционных заболеваний.
- Дисметаболические метаморфозы в кардиомиоцитах. Нарушенные обменные процессы приводят к дистрофическим модификациям мышечного слоя сердца.
- Некроз тканей. Он может быть вызван инфарктом, запущенной стадией миокардиодистрофии или миокардита, ишемией и другими сердечными патологиями.
- Внесердечные факторы (неправильное питание, дисбаланс гормонов, болезни). Они вызывают неспецифические изменения миокарда левого желудочка, которые в большинстве случаев не представляют опасности и легко обратимы. Связаны подобные аномалии с нарушением реполяризации (восстановление изначального заряда миокардиоцитов в период диастолы сердца).
Каждое из подобных состояний требует своего подхода в лечении. Наиболее поддающиеся коррекции считаются умеренные метаболические нарушения. Для восстановления измененной структуры клеток не всегда необходима медикаментозная терапия. Самыми опасными являются склеротические процессы, в результате которых участки миокарда замещаются рубцовой тканью, не способной к сокращению.
Незначительные изменения в миокарде со стороны левого желудочка могут никак себя не проявлять в течение долгого времени. Единственный способ их обнаружить в этом случае – это сделать ЭКГ ил УЗИ сердца. Часто подобные отклонения могут быть вариантом нормы. Например, по причине возрастных изменений у ребенка или зрелого человека, а также во время беременности.
Гипертрофические и другие нарушения структуры миокарда должны быть поводом для пристального внимания. Это относится и к неспецифическим отклонениям. Особенно, если они касаются левого желудочка. Эта камера очень значима и изнашивается быстрее других, так как подвержена максимальной нагрузке во время сердечной деятельности. Даже если поставленный на основе кардиограммы диагноз не отражается на самочувствии человека, не стоит упускать его из виду. За состоянием сердца в этом случае надо следить постоянно, потому что всегда существует риск перехода незначительных изменений в более опасную форму. В такой ситуации прогноз заболевания уже нельзя будет назвать благоприятным.
Сократимость сердца в норме и нарушения сократимости миокарда
О том, сохранена ли у пациента сократимость сердечной мышцы или нет, можно достоверно судить только после проведения УЗИ сердца. Так, на основании расчета суммарного индекса подвижности стенок, а также определения толщины стенки ЛЖ во время систолы, можно выявить нормальный тип сократимости или отклонения от нормы. Нормой считается утолщение исследуемых сегментов миокарда более 40%. Увеличение толщины миокарда на 10-30% свидетельствует о гипокинезии, а утолщение менее, чем на 10% от исходной толщины – о тяжелой гипокинезии.
Исходя из этого, можно выделить следующие понятия:
- Нормальный тип сократимости – все сегменты ЛЖ сокращаются в полную силу, регулярно и синхронно, сократительная способность миокарда сохранена,
- Гипокинезия – снижение локальной сократимости ЛЖ,
- Акинезия – полное отсутствие сокращения данного сегмента ЛЖ,
- Дискинезия – сокращение миокарда в исследуемом сегменте неправильное,
- Аневризма – “выпячивание” стенки ЛЖ, состоит из рубцовой ткани, полностью отсутствует способность к сокращениям.
Кроме данной классификации, выделяют нарушения глобальной или локальной сократимости. В первом случае миокард всех отделов сердца не в состоянии сократиться с такой силой, чтобы осуществить полноценный сердечный выброс. Во случае нарушения локальной сократимости миокарда снижается активность тех сегментов, которые непосредственно подвержены патологическим процессам и в которых визуализируются признаки дис-, гипо- или акинезии.
Признаки и последствия инфаркта передней стенки левого желудочка
Для начала постараюсь вкратце изложить суть проблемы. Острый инфаркт миокарда – один из вариантов ишемической болезни сердца (ИБС).
Основой патологии остается критическое несоответствие потребности сердечной мышцы в кислороде и питательных веществах.
Проще говоря, отдельные участки миокарда попросту не снабжаются кровью, что ведет к гибели сначала изолированных клеток (кардиомиоцитов), а потом уже целых зон мышечной ткани.
Мои пациенты часто спрашивают меня о том, что же может такого произойти, чтоб сосуд, который питает сердце кровью, закрылся. В 70-80% случаев основой проблемы является атеросклероз. Болезнь сопровождается отложением жиров на поверхности сосудистой стенки и воспалением клеток ее внутреннего слоя.
С течением времени эти элементы образуют бугорок, после чего происходит сужение просвета артерии. Результатом может стать их разрыв бляшки с образованием тромба и полной закупоркой сосуда. Острый инфаркт миокарда передней стенки левого желудочка встречается в моей практике чаще остальных форм.
Это обусловлено анатомическими особенностями кровоснабжения сердца.
Согласно современным взглядам кардиологов на причины развития инфаркта миокарда, стоит выделить следующие ключевые факторы, способствующие прогрессированию патологии:
- Неправильное питание. Я имею в виду чрезмерное употребление продуктов, богатых быстрыми углеводами и жирами (фаст-фуд, различные сладости, энергетические напитки, алкоголь).
- Ожирение. Избыточная масса тела свидетельствует об активном процессе отложения жиров в стенке сосудов. Определить свой индекс массы тела можно перейдя по ссылке.
- Курение. Никотин способствует дополнительному спазму коронарных артерий.
- Гиподинамия. Чем меньше вы двигаетесь, тем выше шанс развития ожирения с дальнейшим прогрессированием атеросклероза.
- Повышенное артериальное давление (АД). Шанс развития переднего, бокового или нижнего инфаркта миокарда у гипертоников выше, чем у пациентов с нормальным АД.
- Стресс. Эмоциональное перенапряжение ведет к спазму сосудов, что на фоне наличия бляшек повышает риск их разрыва с развитием острого тромбоза и закупорки артерии.
- Возраст, пол. Мужчины после 50 занимают лидирующее место среди пациентов с инфарктами разной локализации.
Генетическая предрасположенность также играет определенную роль в развитии болезни. При наличии близких родственников, перенесших или умерших от инфаркта, стоит более внимательно относиться к факторам риска и чаще посещать врача.
Симптомы
Инфаркт передней стенки сердца (также, как и другой локализации) сопровождается возникновением характерных клинических признаков, которые позволяют сразу же заподозрить болезнь.
Типичные признаки
При беседе с пациентами, страдающими от гипертензии или других сердечных болезней, я всегда обращаю внимание на признаки, которые могут свидетельствовать о начале развития острого инфаркта передней стенки левого желудочка:
- Жгучая, давящая боль в области сердца. Многие мои пациенты описывали симптом, как «сжатие в тисках» или «слон наступил на грудь». Особенностью инфаркта является иррадиация (распространение) боли на левую руку, шею, челюсть или под лопатку.
- Длительность приступа может превышать 30 минут.
- Неэффективность применяемых таблеток. Мои пациенты всегда хранят дома антигипертензивные лекарства, «Нитроглицерин» и «Валидол». При инфаркте указанные препараты не принесут облегчения.
В большинстве мои больные четко могут указать момент возникновения боли. Приступ часто оказывается связанным со стрессовой ситуацией или чрезмерной физической нагрузкой. Однако в моей практике неоднократно были и такие пациенты, у которых инфаркт развился при отсутствии каких-либо провоцирующих факторов.
Атипичные проявления
Описанная выше клиническая картина остается классической. Она характерна преимущественно для переднего инфаркта. Тем не менее, разрыв бляшки с тромбозом может возникать и в артериях, которые снабжают кровью другие отделы сердца.
При инфаркте миокарда нижней стенки левого желудочка на первый план выходят следующие атипичные признаки:
- Тошнота, рвота. Мне один больной рассказывал, как он плотно поел и у него резко начал нарастать дискомфорт в животе. До момента обращения за помощью он выпил 4 таблетки препаратов для улучшения пищеварения. Бригада «скорой помощи» диагностировала нижний инфаркт.
- Изолированная одышка с тенденцией к нарастанию интенсивности симптома. В данном случае речь идет об ас болезни.
- Слабость с эпизодами головокружения. Сознание пациенты теряют крайне редко.
- Безболевая форма ишемии. Относительно редкий вариант развития болезни. Пациент может отмечать исключительно слабость и желание отдохнуть.
Я всегда говорю своим больным, что при возникновении хотя бы одного из описанных выше симптомов стоит обратиться к специалисту. Пропустить инфаркт, который развивается в нижней стенке левого желудочка, довольно просто. Однако лечить его после потери драгоценного времени нелегко.
Диагностика
Нижний, задний или передний инфаркт миокарда диагностируется одинаково. Сначала я всегда собираю анамнез болезни и оцениваю жалобы пациента. Чаще всего одной боли в груди достаточно для возникновения соответствующих подозрений.
Для подтверждения догадки я пользуюсь вспомогательными инструментальными и лабораторными обследованиями.
Инструментальные методы
Основа диагностики любого инфаркта миокарда – это ЭКГ. Переоценить значение электрокардиограммы при ИБС невозможно. Методика позволяет на бумаге или экране увидеть малейшие отклонения в электрической функции сердца, которые всегда возникают при нарушении снабжения отдельных участков миокарда кровью.
Возможные изменения на пленке:
- элевация (подъем) или депрессия (проседание) сегмента ST относительно изолинии;
- инверсия (смена полярности на противоположную) зубца T;
- формирование глубокого и широкого (патологического) зубца Q.
Существуют косвенные признаки на ЭКГ, которые могут указывать на передний инфаркт или поражения другой стенки левого желудочка.
Для уточнения локализации и степени повреждения сердечной мышцы я всегда дополнительно назначаю следующие исследования:
- Ангиография коронарных сосудов. После введения в венечные артерии контраста я на экране монитора вижу место закупорки, что позволяет быстро провести восстановление проходимости сосуда методом стентирования.
- Эхокардиография (Эхо-КГ). Ультразвуковое исследование сердца позволяет увидеть снижение или полное отсутствие сокращений пораженного участка миокарда (гипо- или акинезия).
В 98% случаев описанных выше инструментальных методик хватает для постановки окончательного диагноза.
Лабораторные методы
Лабораторные тесты являются отличными помощниками на раннем этапе верификации заболевания. Наиболее достоверным остается анализ крови на тропонин I. Последний являет собой белок, содержащийся в кардиомиоцитах. При гибели клеток миокарда тропонин попадет в кровь, где его можно зафиксировать. Подробнее о том, как его делают, читайте в статье по ссылке.
Дополнительные лабораторные тесты:
- Общий анализ крови. При инфаркте может возрастать количество лейкоцитов, увеличиваться скорость осаждения эритроцитов (СОЭ).
- Биохимический анализ крови. Может возрастать количество C-реактивного пептида, АсАТ, АлАТ.
- Коагулограмма. Анализ демонстрирует функцию свертываемости крови. У инфарктных больных она часто выражена слишком сильно.
Среди лабораторных тестов я, как и превалирующее большинство кардиологов, в первую очередь делаю анализ на тропонин. Другие тесты носят второстепенный характер.
Последствия и возможные осложнения
Прогноз для больного с инфарктом всегда зависит от своевременного обращения к врачу.
При оказании квалифицированной помощи пациенту в течение первых 2 часов после начала приступа вполне вероятно предотвращение развитие некроза сердечной мышцы.
Подобный прогноз доступен благодаря проведению быстрого тромболизиса и стентирования. Однако люди нередко терпят боль, надеются, что «само пройдет», тем самым теряя драгоценные минуты и увеличивая площадь поражения.
Наиболее частые осложнения болезни, с которыми я часто встречаюсь:
- Ухудшение сократительной функции сердца с развитием недостаточности.
- Различного рода нарушения ритма и проводимости.
- Хроническая аневризма сердца. Из-за истончения пораженного миокарда в стенке формируется выпячивание, в котором могут образовываться тромбы.
Наиболее тяжелым последствием инфаркта остается летальный исход. Однако при условии адекватной терапии и удачного стечения обстоятельств больные могут прекрасно жить десятилетиями даже после перенесенного сердечного удара. О том, какие медикаменты и как долго нужно принимать после выписки с больницы, можно прочесть тут.
Мои советы больным достаточно просты:
- бросить курить;
- меньше нервничать по пустякам;
- рационализировать питание: отказываться от любимых блюд не нужно, главное – умеренность;
- регулярно проходить профилактические медицинские осмотры;
- больше двигаться и заниматься посильной физкультурой.
Полностью обезопасить себя от инфаркта практически невозможно. Однако благодаря базовым моментам, указанным выше, можно не только улучшить самочувствие, но и предотвратить прогрессирование более двух десятков внутренних болезней.
К нам в клинику поступил мужчина 49 лет с выраженной давящей болью за грудиной, которая отдавала в левую руку. Пациент связывает симптомы со стрессом из-за ссоры с женой.
От момента появления признака до обращения за помощью прошло 2 часа. На кардиограмме элевация сегмента ST в V1-V4 и формирование патологического зубца Q в I, aVL, V1-V4. При проведении прикроватного Эхо-КГ зон гипокинезии не выявлено.
Анализ на тропонин положительный. АД – 130/90 мм рт. ст.
Больной направлен на ургентную коронарную ангиографию. Была обнаружена тотальная окклюзия передней нисходящей ветви левой коронарной артерии. Проведено стентирование с постановкой металлического стента.
В итоге установлен диагноз: передне-перегородочный инфаркт миокарда.
На третьи сутки после стентирования и приема соответствующей медикаментозной терапии пациент отмечает практически полную нормализацию состояния.
Источник: https://cardiograf.com/ibs/nekroz/infarkt-perednej-stenki.html
При каких заболеваниях встречаются нарушения сократимости миокарда?
графики изменения сократительной способности миокарда в различных ситуациях
Нарушения глобальной или локальной сократимости миокарда могут быть обусловлены заболеваниями, для которых характерно наличие воспалительных или некротических процессов в сердечной мышце, а также формирование рубцовой ткани вместо нормальных мышечных волокон. К категории патологических процессов, которые провоцируют нарушение локальной сократимости миокарда, относятся следующие:
- Гипоксия миокарда при ишемической болезни сердца,
- Некроз (гибель) кардиомиоцитов при остром инфаркте миокарда,
- Формирование рубца при постинфарктном кардиосклерозе и аневризме ЛЖ,
- Острый миокардит – воспаление сердечной мышцы, вызванное инфекционными агентами (бактерии, вирусы, грибки) или аутоиммунными процессами (системная красная волчанка, ревматоидный артрит и др),
- Постмиокардитический кардиосклероз,
- Дилатационный, гипертрофический и рестриктивный типы кардиомиопатии.
Кроме патологии непосредственно сердечной мышцы, к нарушению глобальной сократимости миокарда могут привести патологические процессы в полости перикарда (в наружной сердечной оболочке, или в сердечной сумке), которые мешают миокарду полноценно сокращаться и расслабляться – перикардит, тампонада сердца.
При остром инсульте, при травмах головного мозга также возможно кратковременное снижение сократительной способности кардиомиоцитов.
Из более безобидных причин снижения сократительной способности миокарда можно отметить авитаминоз, миокардиодистрофию (при общем истощении организма, при дистрофии, анемии), а также острые инфекционные заболевания.
Факторы риска акинезии
Болезнь Паркинсона
— заболевание, при котором происходит снижение продукции дофамина головным мозгом, что влияет на способность человека контролировать свои мышцы.
Лекарственный паркинсонизм
— развивается в результате того, что человек принимает слишком много препаратов, которые ингибируют дофамин.
Прогрессирующий супрануклеарный паралич
— это состояние, постепенно повреждающее мозг, при этом сначала нарушается баланс во время ходьбы.
Гормоны — гипотиреоз или низкие уровни гормонов щитовидной железы могут привести к акинезии.
У людей с болезнью Паркинсона мужчины чаще страдают акинезией, чем женщины.
Другие факторы риска:
- брадикинезия или замедленное движение мышц;
- болезнь Паркинсона, которая продолжается в течение длительного времени;
- постуральная нестабильность;
- проблемы с ригидностью мышц.
Возможны ли клинические проявления нарушенной сократимости?
Изменения в сократимости миокарда не бывают изолированными, и, как правило, сопровождаются той или иной патологией миокарда. Поэтому из клинических симптомов у пациента отмечаются те, которые характерны для конкретной патологии. Так, при остром инфаркте миокарда отмечаются интенсивные боли в области сердца, при миокардите и кардиосклерозе – одышка, а при нарастающей систолической дисфункции ЛЖ – отеки. Часто встречаются нарушения сердечного ритма (чаще мерцательная аритмия и желудочковая экстрасистолия), а также синкопальные (обморочные) состояния, обусловленные низким сердечным выбросом, и, как следствие, малым притоком крови к головному мозгу.
Сердце феникса
В настоящее время полностью восстановить мышечные ткани и устранить гипокинезию сердца не представляется возможным. Важно не дать процессу усугубиться и не допустить развитие осложнений.
Лечение гипокинезии сердца проводит доктор кардиологического направления. Основные цели терапии следующие:
- устранить первопричину гипокинезии;
- устранить факторы, которые в будущем могут усугубить проблему;
- поддержать сердечную деятельность;
- предупредить развитие осложнений;
- по возможности улучшить качество жизни больного.
Лечение больных с гипокинезией сердца проводят с учетом степени поражения органа, а также с учетом имеющихся симптомов.
Чаще всего назначаются лекарства таких групп:
- ингибиторы АПФ;
- гликозидные кардиотонические средства;
- блокаторы β-адренергических рецепторов;
- блокаторы альдостероновых рецепторов;
- мочегонные средства.
Назначение схемы лечения на основе перечисленных препаратов позволяет стабилизировать сердечную деятельность и нормализовать нагрузку на сердечную мышцу. Все назначения проводит исключительно врач-кардиолог. Самостоятельное применение медикаментов недопустимо.
| Дозировка и способ применения | Побочные проявления | Особые указания | |
| Каптоприл | Принимают по 6,25-50 мг, до 3-х раз в день, при предельной суточной дозе 150 мг. | Головокружение, ортостатическое понижение кровяного давления, изменение вкусовых ощущений. | Каптоприл относится к ингибиторам АПФ. Он снижает нагрузку на миокард, понижает кровяное давление. |
| Бисопролол | Принимают по 1,25-10 мг один раз в день. | Покраснения лица (приливы), головокружение, брадикардия. | Бисопролол нормализует сердечную деятельность, уменьшает гипоксию. |
| Фуросемид | Принимают от 20 до 500 мг в сутки, на голодный желудок. | Тошнота, зуд, временное снижение слуха, головная боль, депрессия, сухость во рту. | Фуросемид устраняет отеки, понижает нагрузку и облегчает функцию сердца. |
| Дигоксин | Принимают по 0,125 мг до 2-х раз в сутки, при предельной суточной дозе 0,25 мг. | Диспепсия, чувство усталости, боли в голове, нарушения сердечного ритма. | Дигоксин относится к сердечным гликозидам, однако назначают его лишь на короткое время – только для снятия симптомов. |
| Спиронолактон | Принимают по 25-50 мг в день, утром или днем, за 1-2 приема. | Диспепсия, сонливость, заторможенность, нарушения менструальной функции у женщин и расстройства эрекции у мужчин. | Спиронолактон улучшает компенсацию сердечной деятельности. Является антагонистом альдостерона. |
При гипокинезии сердца обязательно назначают витамины – особенно полезны комплексные препараты с обязательным содержанием витаминов группы B в составе. Препаратами выбора могут стать Ангиовит, Центрум, Неуробекс, Витрум центури: эти витаминные добавки позволяют улучшить нервную проводимость предупредить осложнения со стороны сердечно-сосудистой системы.
Физиотерапевтическое лечение
При различных нарушениях со стороны сердца – например, при кардиосклерозе или гипокинезии миокарда, врачи советуют практиковать бальнеотерапию, с применением углекислых, хлоридно-натриевых, йодо-бромных ванн. Если нет аритмии, то допускается использование также ванн с сероводородом.
Для улучшения иммунной защиты применяют индуктотермию с влиянием на надпочечники.
Если причиной гипокинезии послужил атеросклероз (кардиосклероз), то доктор может назначить процедуры электрофореза с новокаином на зоны Захарьина Геда. Длительность одного сеанса – от шести до 15 минут, частота проведения – каждый день, либо через день. Для одного курса может потребоваться от 8 до 20 сеансов. Такие процедуры позволят улучшить кровообращение и функциональную способность миокарда.
При легких формах гипокинезии пациентам показано санаторно-курортное лечение.
Народное лечение
При гипокинезии сердца без народных способов лечения не обойтись. Известно множество средств и лекарственных растений, которые помогают облегчить состояние больного, улучшив работу сердечно-сосудистой системы. Например, стоит обратить внимание на такие рецепты.
- Смешивают 1 ст. л. измельченного корневища боярышника и 1 ч. л. семян тмина, заваривают в термосе в 300 мл кипящей воды, на ночь. Утром настой фильтруют и выпивают на протяжении дня.
- Готовят своеобразный коктейль из двух сырых куриных белков, 2 ч. л. сметаны и 1 ч. л. меда. Такой коктейль следует выпивать каждое утро на пустой желудок.
- Ежедневно следует съедать 150 г свежего домашнего творога.
- Готовят сок или компот из ягод рябины (как красной, так и черноплодной). Можно использовать также корневище растения.
- Готовят двухчасовой настой из гречишных цветков (1 ст. л. цветов на 500 мл кипятка). Пьют настой по 100-150 мл 3-4 раза в сутки.
- Каждое утро съедают по одному лимону, измельченному в мясорубке и смешанному с медом и сахаром.
При гипокинезии сердца пользу окажут ягоды и листья смородины, ежевики, клюквы, а также цветы черемухи и чеснок.
Лечение травами
- Готовят смесь измельченных трав: 1 ст. л. тысячелистника, по полторы ложки боярышника, омелы и листвы барвинка. Заливают 1 ст. л. полученной смеси 300 мл кипящей воды, настаивают около часа. Выпивают полученный настой в течение дня.
- Готовят травяную смесь из 20 г мелиссы, 10 г ландыша, 30 г лапчатки и столько же руты. Одну столовую ложку полученной смеси заливают 200 мл кипящей воды, через час фильтруют. Пьют трижды в сутки по 1 ст. л. до приема пищи.
Для укрепления сердца можно применять и более сложные травяные смеси. В качестве ингредиентов обычно используют шалфей, перечную мяту, буквицу, клевер, календулу, цвет цикория, брусничные листья, душицу, донник.
В зависимости от показаний, после консультации врача, используют настои на основе корневища валерианы, пустырника – такие препараты особенно актуальны при наличии спазмов и кардионевроза.
Гомеопатия
Имеются отзывы о положительном воздействии гомеопатических препаратов на самочувствие пациентов с гипокинезией сердца. О каких препаратах идет речь, и когда их можно принимать?
- Арника 3х, 3 – при перегрузке сердечной мышцы;
- Аурум – если гипокинезия вызвана гипертонией или атеросклерозом;
- Барита карбоника в разведении 3, 6, 12 – если гипокинезия сердца спровоцирована возрастным кардиосклерозом;
- Фосфор 6, 12 – при гипокинезии, вызванной дистрофией миокарда;
- Калькареа арсеникоза 3, 6 – при гипокинезии вследствие кардиосклероза;
- Графит 6, 12 – при дистрофии сердечной мышцы;
- Кратегус 0, 2х – при аритмии на фоне гипокинезии сердца;
- Адонис 0, 2х – при нарушении сердечного ритма, одышке и отеках;
- Аммоникум карбоникум 6 – при гипокинезии сердца, с такими симптомами, как посинение носогубного треугольника, кашель и одышка при физических нагрузках.
Гомеопатические средства применяют наряду с медикаментозной терапией, в качестве вспомогательного вида лечения. Эти препараты безвредны и достаточно эффективны, если правильно подобраны квалифицированным врачом-гомеопатом.
Хирургическое лечение
Хирургическое вмешательство при гипокинезии сердца относится к кардинальным видам лечения и проводится только в тяжелых и опасных для жизни пациента ситуациях. При этом наиболее эффективным способом устранения болезненных признаков и восстановления адекватной трофики является пересадка сердца.
Обычно трансплантацию рекомендуется проводить при диффузном поражении миокарда, либо при тяжелой недостаточности сердечной деятельности на фоне глубокого миокардита. При относительно легком течении гипокинезии сердца трансплантация считается нецелесообразной: достаточно медикаментозной терапии.
Пересадку назначают:
- при снижении выброса сердца меньше 20% от нормальных показателей;
- пациентам не старше 65 лет;
- при отсутствии эффективности консервативного лечения.
Операцию не назначают, если не установлена истинная причина гипокинезии.
Кроме трансплантации, в некоторых случаях может применяться паллиативное оперативное лечение:
- Коронарное шунтирование – проводится при нарушении коронарного кровообращения и сужении сосудистого просвета.
- Корректирующая операция при аневризме – предусматривает удаление поврежденного участка сосуда или его укрепление.
- Установка кардиостимулятора – используется при тяжелом нарушении сердечного ритма.
Source: ilive.com.ua
Нужно ли лечить нарушения сократительной способности?
Лечение нарушенной сократимости сердечной мышцы является обязательным. Однако, при диагностике подобного состояния необходимо установить причину, приведшую к нарушению сократимости, и лечить это заболевание. На фоне своевременного, адекватного лечения причинного заболевания сократимость миокарда возвращается к нормальным показателям. Например, при лечении острого инфаркта миокарда зоны, подверженные акинезии или гипокинезии, начинают нормально выполнять свою сократительную функцию спустя 4-6 недель от момента развития инфаркта.
Возможны ли последствия?
Если говорить о том, каковы последствия данного состояния, то следует знать, что возможные осложнения обусловлены основным заболеванием. Они могут быть представлены внезапной сердечной смертью, отеком легких, кардиогенным шоком при инфаркте, острой сердечной недостаточностью при миокардите и т. д. Относительно прогноза нарушения локальной сократимости необходимо отметить, что зоны акинезии в участке некроза ухудшают прогноз при острой кардиологической патологии и увеличивают риск внезапной сердечной смерти в дальнейшем. Своевременное лечение причинного заболевания значительно улучшает прогноз, а выживаемость пациентов повышается.
Профилактика развития расстройства
Профилактические мероприятия основаны на соблюдении правил здорового питания и регулярных физических нагрузках. Рекомендуется совершать пешие прогулки, заниматься приемлемыми видами спорта. Можно не использовать лифт, добираться на работу пешком и т. д. Все это окажет благотворное влияние на организм.
Людям с сидячей работой важно делать перерывы и проводить хоть минимальную разминку. Стоит внимательно отнестись к усовершенствованию своего рабочего места, например, приобрести стул с фиксированной спинкой.