Согласно эталонам, установленным Всемирной Организацией Здравоохранения, норма АД находится в диапазоне от 100 до 139 (систолический или верхний показатель) на 60-89 (диастолический или нижний). Гипертоническая болезнь 3 степени характеризуется стойким ростом артериального давления выше 180 на 110 мм рт. ст.
Состояние несет колоссальную опасность здоровью и жизни: риски инфаркта, инсульта, слепоты, внезапной сердечной смерти составляют от 40 до 60% и даже выше.
Терапия подобного состояния представляет немалые сложности по причине перестройки организма на патологический лад.
Коррекция проводится под контролем группы специалистов: кардиолога, невролога, нефролога и эндокринолога, поскольку проблема имеет системный полиэтиологический характер.
Согласно данным статистики, гипертонией третьей стадии страдает от 10 до 12% всех пациентов с установленным диагнозом.
Средний срок перехода патологии на заключительный этап (от начала болезни до трансформации в терминальную фазу) — 6-8 лет без лечения.
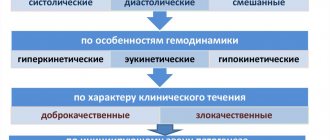
Третья степень
Важно различать 3 степень гипертонии и 3 стадию.
Степень – это уровень повышения АД.
Стадия учитывает прогрессирование заболевания, поражение органов.
В 3 стадии верхнее АД доходит до 180 мм рт. ст., нижнее – превышает 110 мм рт. ст. Возможно наличие перенесенного инсульта, инфаркта, сердечная недостаточность, стенокардия, нефропатия, почечная недостаточность, аневризма, поражение артерий, ретинопатия, диабет.
Эта стадия самая тяжелая. Она грозит проблемами с сосудами, так как АД постоянно растет. В крупных сосудах развивается атеросклероз. Особенно явно болезнь проявляется в тот период, когда гипертоник не принимает лекарства. Тогда картина заболевания максимально выразительная.
Точно диагноз сможет установить лишь врач. Лечение назначит врач-кардиолог. Схема лечения детально расписывается. Обязательно учитываются результаты диагностики, анализы.
Чем опасна гипертония?
Патология опасна тем, что ежегодно возникающие из-за гипертонии инфаркты и инсульты делают многих людей инвалидами. Нередко следствием инфаркта или инсульта становится смертельный исход. Кроме этого, опасность заключается в том, что у человека:
- Может развиться почечная недостаточность;
- Нарушается зрение из-за того, что сетчатка плохо снабжается кровью;
- Возникает левожелудочковая недостаточность, которая таит в себе риск отёка лёгких;
- Возникает риск внезапной смерти.
Каждый гипертоник, у которого диагностировалась 3 стадия, рискует заработать инфаркт (отмечается в 40% случаев). Также третья степень таит в себе риск возникновения кризов, когда показатели АД подскакивают до недопустимо высоких значений. Гипертонический приступ крайне опасен, так как может вызвать отёк лёгких и скоропостижную смерть.
Степень риска
Степень риска – это возможные осложнения, их вероятность. Это осложнения со стороны сердца. При развитии третьей степени гипертонии именно осложнения в работе сердца становятся самыми опасными. Это прямая угроза жизни больного.
При гипертонии 3 стадии 35% всех случаев ведет к поражению органов-мишеней. Это так называемая 4 группа риска. У таких больных поражаются нервные центры, снижается тактильная чувствительность, нарушается мышление, запоминание. При таких симптомах больного необходимо срочно госпитализировать и лечить. Категорически нельзя лечиться самостоятельно!
ВАЖНО! АД может спонтанно прийти в норму, но это не значит, что больному не требуется показаться врачу.
Медикаментозная терапия
Медикаментозная терапия 3 стадии гипертензии является единственным способом контролировать давление! Больные вынуждены принимать лекарственные препараты пожизненно. Тяжелые случаи заболевания иногда поддаются терапии только при приеме двух и более препаратов.
При выборе нового препарата больному выписывают малую дозу лекарства. Это нивелирует некоторые отрицательные эффекты и позволяет оценить эффективность самого препарата. При наблюдении нормальной переносимости лекарства его дозу увеличивают.
На сегодняшний день врачи рекомендует лекарственные средства, делящиеся на 5 классов по воздействию на заболевание:
- Препараты блокирующие рецепторы АТ (БРА).
- Лекарства-диуретики.
- Ингибиторы ангиотензинпревращающего фермента (ИАПФ);
- β-адреноблокаторы;
- Препараты — антогонисты кальция (АК).
Для проведения комбинированной терапии используют дополнительные лекарственные средства. Например, прямые ингибиторы ренина и α-АБ агонисты имидазолиновых рецепторов.
При проведении продолжительной терапии используют препараты длительного воздействия. Они обеспечивают контроль АД на протяжении суток. В этом случае у больного наблюдается стабильное давление на протяжении 24 часов.
Само повышение АД или его колебания могут негативно отражаться на здоровье внутренних органов. Наиболее всего подвержены риску почки, головной мозг, кровеносные сосуды и сердце. В каждом случае уязвимость того или иного органа индивидуальна.
Все методы терапии при гипертонии 3 степени должен предписывать лечащий врач после прохождения больным полного обследования. Самолечение или применение методов народной медицины не улучшит ситуацию или даже усугубит её.
Автор статьи Иванова Светлана Анатольевна, врач-терапевт
Причины
Главная причина – гипертоническая болезнь. Она может быть симптомом или самостоятельным заболеванием. Чаще всего гипертония – результат поражения внутренних органов (почек, сосудов эндокринной системы).
По скромным подсчетам от гипертонической болезни страдает до 40% всего населения Земли. Риск столкнуться с этим заболеванием растет по мере старения организма. Также увеличивается риск развития сердечно-сосудистых заболеваний.
Чаще всего артериальная гипертензия становится результатом гипертонической болезни. Это эссенциальная (первичная) гипертензия.
Задача врачей – выявить истинную причину и назначить лечение для ее устранения. При грамотной терапии положительная динамика наступает достаточно быстро.
Лишь в 5-10% всех случаев получается установить механизм развития гипертензии. Это симптоматическая гипертензия. Ее относят к обратимой. Главное – найти и устранить причину.
Основные механизмы развития гипертензии:
- Нейрогенный. Проявляется у больных с ожирением, с сердечной недостаточностью, на ранней стадии диабета. При этом активируется симпатическая нервная система.
- Сосудистый. Связан с нарушением функции внутреннего слоя сосудов, отложениями на их стенках, тромбами, снижением тонуса. Стенки сосудов со временем утолщаются, а их просвет сужается.
- Почечный. Почки выводят натрий. Так они регулируют давление. Если нарушена работа почек, соли выводятся гораздо медленнее. Увеличивается объем плазмы крови, что приводит к росту АД. Этот фактор нередко связан с генетической предрасположенностью.
- Гормональный. Гормоны (альдостерон) участвуют в регуляции давления. Их вырабатывают почки, надпочечники.
Стадии и риски сердечно-сосудистых осложнений
Гипертония третей степени сопровождается повышенной вероятностью присоединения осложнений сердечно-сосудистого характера (ССО).
Согласно установленной классификации, гипертоническая болезнь в зависимости от степени патологического процесса имеет определенный риск ССО:
- Первая стадия гипертонии — повышение показателей артериального давления без влияния на внутренние органы и системы.
- Гипертония второй стадии — увеличение показателей кровяного давления. На данном этапе наблюдаются изменения сердечных артерий, гипертрофия левого желудочка. Однако при этом функции органов сердечно-сосудистой системы остаются неизменными.
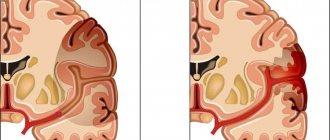
- Гипертоническая болезнь 3 стадии — сопровождается перманентно высоким давлением нарушением функций внутренних органов (расстройствами мозгового кровообращения, гипертонической энцефалопатией, почечной дисфункцией, гипертонической ретинопатией).
- Четвертая стадия — злокачественная форма гипертонической болезни, сопровождающаяся повышенными показателями диастолического давления, тяжелыми патологическими изменениями глазного дна, прогрессирующей почечной недостаточностью.
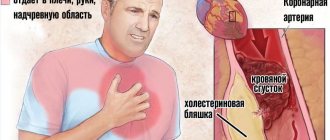
Артериальная гипертония 3-й степени несет потенциальную опасность жизни и здоровью пациента! Согласно статистическим данным, эта патология в 25% случаев становится причиной гибели людей в возрастной категории старше 40 лет.
При данном состоянии высоки риски атеросклероза коронарной артерии, влекущего за собой инфаркт, хроническую сердечную недостаточность и внезапную коронарную смерть.
Гипертония третьей степени опасна серьезными осложнениями
Факторы риска
Эссенциальная гипертензия формируется под влиянием разных факторов и механизмов. Их очень много. Можно выделить 2 их основные группы:
- внешние;
- внутренние.
Артериальное давление может повыситься под действием некоторых факторов:
- алкоголизм;
- курение;
- расстройства психические;
- гиподинамия;
- физические нагрузки.
Также ученые установили дополнительные факторы риска:
- питание: негативно влияет соль в пище, ее высокая калорийность;
- диабет, метаболический синдром, ожирение;
- дислипидермия. Это нарушение пропорций вредных и полезных липидов в составе крови. Результатом становится атеросклероз сосудов, рост АД;
- патологии почек, сосудов, сердца;
- пол, возраст: АД чаще увеличивается у людей в возрасте. От гипертензии чаще страдают мужчины. Женщины сталкиваются с ней после менопаузы;
- генетическая склонность: есть люди, которые генетически склонны к влиянию провоцирующих факторов.
Меры профилактики
Прогноз заболевания зависит от его развития и появления осложнений: инсульта, инфаркта миокарда, сердечной или почечной недостаточности. Необходимо постоянно контролировать уровень артериального давления, замерять его каждый день. Профилактические меры позволят избежать развития или обострения заболевания.
В первую очередь рекомендуется следить за своим питанием, так как это наиболее важная причина появления некоторых симптомов. Доктор назначает диету согласно показателям анализов и состоянию здоровья пациентов. Не стоит принимать пищу позже, чем за два часа до сна. Обязательно нужно двигаться и поддерживать активный образ жизни.
Для снижения массы тела и устранения ожирения каждый день пациент должен выходить на пешие прогулки, пробежки, заниматься плаванием или аэробикой. Можно также кататься на велосипеде или посещать студию танцев.
Вредные вещества, которые содержатся в сигаретах, приводят к образованию в крови свободных радикалов. Они изменяют жировые частицы организма, что позволяет им откладываться на стенках сосудов и закупоривать артерии. Алкоголь способствует сужению вен, из-за чего поднимается давление. Поэтому нужно бороться со своими зависимостями.
Стоит уменьшить количество потребляемой соли. В ней содержится много натрия, который увеличивает объём крови. Чем больше жидкости в организме, тем выше поднимается артериальное давление.
Необходимо также избегать стрессовых ситуаций. Хотя это нормальная реакция на раздражающие факторы и большие умственнее нагрузки, её последствия для здоровья человека губительны. От стресса страдает нервная система, которая заставляет артерии сужаться.
Симптомы
Нередко повышенное давление протекает без явных симптомов. Поэтому важно регулярно измерять показатели АД. Это не относится к гипертонии 3 степени. Тут симптомы обязательно проявятся, а состояние быстро ухудшится.
ВАЖНО! Ни в коем случае не игнорируйте симптомы! Это крайне опасно! При высоком АД в разы возрастает нагрузка на сердце. Это чревато сердечной недостаточностью и даже летальным исходом.
Симптомы 3 степени:
- головокружение;
- головная боль;
- в ушах шум;
- сердечная боль;
- утомляемость.
Если у больного развивается криз, симптомы развиваются очень быстро, нарастают.
Симптомы и признаки 3-й стадии
Доктора выделяют следующие клинические симптомы гипертонии 3-й степени:
- нарушение дыхательной функции;
- сильные головные боли,
- носовые кровотечения;
- нарушения сна;
- приступы головокружения;
- ощущение шума и звона в ушах;
- отеки, припухлость лица и нижних конечностей;
- гиперемия (покраснение) кожных покровов;
- чрезмерно интенсивное потоотделение;
- учащенное сердцебиение (тахикардия);
- нарушение сердечного ритма;
- синдром хронической усталости;
- психоэмоциональная нестабильность;
- одышка;
- нарушение зрительной функции;
- тошнота и приступы рвоты;
- слабость, снижение трудоспособности.
К сожалению, большинство людей не придает особого внимания признакам гипертонической болезни, особенно на ранних стадиях. При этом патологический процесс продолжает прогрессировать. Обнаружив хотя бы некоторые из перечисленных выше симптомов гипертонии, необходимо срочно обратиться к врачу, пройти комплексное обследование и начать терапию!
Признаки, которыми проявляет себя гипертония
Гипертония 3 степени: лечение
Лечение гипертонии 3 степени – непростая задача. Заняться терапией лучше всего еще на той стадии, когда давление достигает 150 мм рт. ст. (верхнее). Важно сразу изменить образ жизни. Если у вас есть вредные привычки, самое время бороться с ними.
Немедикаментозное лечение
Медикаментозное лечение назначает только врач. Народные методы лечения могут быть лишь дополнительными к основной схеме.
Очень важно нормализовать массу тела. Любой лишний килограмм провоцирует рост АД. При ожирении всегда наблюдается гипертензия. Если больной позаботился о правильном образе жизни, нормализовал массу тела – это уже 50% успешного выздоровления и стойкой ремиссии.
Правильный образ жизни позволит:
- убрать зависимость от лекарств;
- снизить АД;
- устранить факторы риска;
- обеспечить профилактику.
Крайне важно не только вовремя принимать лекарства, но и дополнить лечение немедикаментозной терапией. Это специальные меры, ограничения, способные улучшить состояние больного.
Алгоритм действий следующий:
- Меняем образ жизни. Обеспечиваем достаточную подвижность, но избегаем физических нагрузок. Каждый день начинаем с легкой зарядки.
- Отказываемся от возможных вредных привычек.
- Следим за своим психологическим здоровьем, избегаем стрессов. Врачи рекомендуют меньше бывать в шумных людных местах. Нельзя долго просиживать за компьютером, телевизором.
- Меняем пищевые привычки. Нужно снизить потребление соли, добавить в рацион растительную пищу, в которой много кальция, калия, магния. Крайне важно контролировать свой вес. Никаких лишних килограммов! Если они уже есть, постепенно вес нужно снижать. Следите за тем, чтобы пища не была чрезмерно калорийной. Диетологи заметили, что фрукты способны нормализовать АД, потому следует их включить в ежедневный рацион.
- Больше спим. Здоровый сон – залог прекрасного самочувствия, физического и психического здоровья. Он должен длиться хоть 8 часов.
Эти меры вовсе не сложные, но эффективные. Главное – найти в себе силу воли и пересилить себя.
Медикаментозное лечение
При гипертонической болезни 3 степени нужно немедленно снизить АД. Для этого больному дают соответствующий препарат. Он подбирается индивидуально. Нередко это комбинация препаратов.
Медикаментозным лечением занимается терапевт, кардиолог. Если развиваются осложнения, пациентом занимаются реаниматологи. При мозговом инсульте лечение возлагается на невропатолога. Важно принимать лечебные препараты строго по назначенной схеме.
Не стоит надеяться на полное излечение 3 степени гипертонии. Это случается очень редко. Только в том случае, если повышение АД вторичное, устранена ее причина, возрастает шанс на излечение. Очень важно, чтобы больной обратился за помощью при первых признаках развития гипертонии. Если третья стадия запущена, вылечить ее полностью невозможно.
ВАЖНО! На 3 стадии контролировать давление возможно лишь с помощью медикаментов! Это единственный эффективный способ. Таким больным лекарственные препараты назначаются пожизненно.
В тяжелых случаях врачи вынуждены назначать несколько препаратов. Врач должен очень осторожно подходить к подбору препаратов, так как они достаточно сильные. Если появилась необходимость назначить новое лекарство, начинают прием с малой дозы. Если организм больного адекватно реагирует на препарат, дозу постепенно увеличивают, доводя до терапевтически эффективной.
Сейчас выделяют 5 групп препаратов для лечения гипертонии:
- Те, что блокируют рецепторы АТ.
- Диуретики.
- β-адреноблокаторы.
- Ингибиторы ангиотензин превращающего фермента.
- Антогонисты кальция.
Терапия должна быть комплексной. Доктор подбирает комбинацию препаратов исходя из состояния конкретного больного. Если нужна продолжительная терапия, подбираются лекарства длительного действия. Такие пролонгированные препараты оказывают терапевтический эффект на протяжении суток.
Важно понимать, что высокое АД наносит разрушительный удар по внутренним органам. Поражаются сосуды, мозг, сердце, почки. У каждого больного может страдать отдельный орган или сразу несколько. Все очень индивидуально.
При 3 степени чаще всего комбинируют ингибитор АПФ с антагонистом кальция, диуретиком. Это антигипертензивная терапия.
Кроме препаратов для снижения давления назначают препараты для снижения уровня сахара, тромбоцитов.
Методы лечения
Терапия консервативная, реже хирургическая. Заключается в длительном приеме фармацевтических средств:
- Диуретиков. Устраняют лишнюю жидкость из организма. Наиболее мощные — Гипотиазид, Фуросемид, Верошпирон.
- Блокаторов кальциевых каналов. Не позволяют проникать ионам Ca+ в сосуды, а значит сужения не наблюдается и кровь легче проходит. Верапамил, Дилтиазем.
- Адреноблокаторов (альфа и бета). Снижают чувствительность особых рецепторов к катехоламинам, кортикостероидам и прочим гипертензивным веществам. Карведилол, Анаприлин.
- Ингибиторов АПФ. Препараты этой группы не дают трансформировать прегормоны в полноценный ангиотензин-II, который и ответственен за стеноз сосудов. Применяются Престариум, Перинева, Периндоприл.
- Седативных препаратов. Для нормализации работы ЦНС и ускорения процессов торможения. Диазепам и растительные медикаменты: пустырник, валериана в таблетках.
- Лекарств для нормализации текучести крови. Аспирин, в том числе в модификации «кардио». В строго выверенных дозировках.
- Витаминно-минеральных комплексов (Аевит).
Операции показаны при остром стенозе сосудов, запущенном атеросклерозе, почечных проблемах, опухолях, мальформациях и аневризмах, пороках сердца. Это крайняя мера.
Значительная роль отводится изменению образа жизни:
- Отказу от курения, алкоголя, перегрева организма, физических и психических перегрузок.
- Максимальное количество спиртного в неделю — 150 мл.
- Нормализации питьевого режима. 1.5-1.7 литров чистой воды в сутки.
- Оптимизации физической активности (двух-трехчасовая прогулка в день, разделенная на два раза: утро и вечер). ЛФК под контролем врача.
- Изменению рациона.
Последний момент предполагает ограничение количества поваренной соли (не более 7 граммов в сутки).
Разрешенные продукты:
- Овощи.
- Фрукты без ограничений.
- Нежирное мясо (грудка курицы и индейки).
- Супы на бульонах из диетических сортов птицы.
- Крупы, каши.
- Хлеб грубого помола.
- Натуральные сладости (сухофрукты, мед, варенье без сахара).
- Орехи.
- Яйца (богаты полезным холестерином).
- Сливочное масло (содержит лецитин).
- Кисломолочные продукты.
Чего есть нельзя:
- Колбасы.
- Жирное мясо.
- Сдоба.
- Шоколад.
- Чай.
- Кофе.
- Энергетические напитки.
- Снеки, фаст-фуд.
- Копчености, соления, маринады, жареное, полуфабрикаты, консервы.
- Субпродукты (можно, но в ограниченном количестве, особенно печень).
Показан лечебный стол №10. При необходимости рацион корректируется под контролем диетолога или, по крайней мере, эндокринолога. Самостоятельное изменение меню возможно, с учетом названных разрешенных и запрещенных продуктов.
Диагностика
Чтобы выявить степень тяжести гипертензии и определить поражение внутренних органов, применяют лабораторные и инструментальные исследования:
- Анализ крови. При артериальной гипертензии отмечается увеличение содержания холестерина. Это обусловлено наличием липопротеинов низкой плотности. Поражение почек может привести к увеличению мочевины, остаточного азота, креатинина.
- Осмотр глазного дна. Во время этой процедуры офтальмолог видит извитые и суженные артерии, имеющие красноватый оттенок. Это обусловлено отражением света от плотной стенки, которая подверглась склеротическим изменениям. Также врач может выявить кровоизлияния в сетчатку.
- Консультация невролога. Этот специалист может обнаружить ухудшение чувствительности конечностей, уменьшение устойчивости во время ходьбы, нарушение координации движений.
- Электрокардиограмма. С помощью этой процедуры удается выявить нарушения сердечного ритма, перегрузку мышцы, ишемию некоторых участков миокарда.
- УЗИ сердца. Данная процедура помогает выявить недостаточность органа, мышечную гипертрофию, увеличение сердца.
- УЗИ почек. С помощью исследования удается обнаружить аномалии в структуре тканей органа и уменьшение его объема.