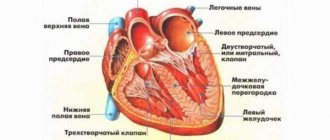
В кардиологии существует группы обобщающих терминов, включающих в себя ряд процессов. Они равны по происхождению и похожи по течению, но не полностью идентичны. Обычно разнится прогноз и вероятность излечения. В зависимости от тяжести заболевания можно говорить о том или ином способе терапии.
Острый коронарный синдром — это одно из таких состояний, но классификаторе МКБ-10 подобного наименования нет. Если же понять суть патологического процесса становится ясно, о чем идет речь.
Под описанным состоянием понимается симптоматический комплекс, включающий в себя боли в грудной клетке, одышку, нарушение ритма и ряд других проявлений.
Клинические рекомендации относят острый коронарный синдром к нестабильной стенокардии или инфаркту, в зависимости от тяжести признаков.
Лечение проходит в стационаре. Третьим названием ОКС считается сердечный приступ. Путаница в терминологии приводит к сложностям в понимании сути процесса. На деле это одно и то же. Диагностика трудностей не представляет, но действовать нужно предельно быстро. Речь о неотложном состоянии.
Механизм развития
Суть патологического процесса примерно одна, независимо от типа. Как уже было сказано, выделяют два вида описанного положения: стенокардия и инфаркт. По своему характеру они похожи.
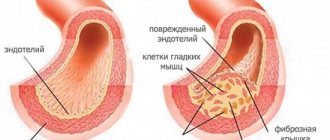
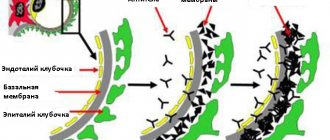
В обоих случаях происходит нарушение питания мышечного слоя сердца в результате стеноза или окклюзии (закупорки) коронарных артерий. Зачастую это следствие атеросклеротических изменений, реже врожденных или приобретенных пороков.
В итоге падения интенсивности кровотока в структурах органа накапливаются токсины, которые угнетают нормальную сократимость миокарда.
С другой же стороны мышечный слой не может работать по причине ишемии. Соответственно, камеры сердца также не способны адекватно функционировать. Левый желудочек не выбрасывает кровь в большой круг с достаточной силой.
Отсюда падение сатурации кислорода, слабое обеспечение головного мозга, отдаленных органов и систем.
Такая ситуация не нормальна. С течением времени неминуемо наступает летальный исход. Восстановление требует срочных мер.
Классификация
Типизация проводится по группе оснований.
Исходя из формы, говорят о двух разновидностях:
- Нестабильная стенокардия. Постепенное, хроническое нарушение питания в результате сужения коронарных артерий (намного чаще) или их закупорки.
Восстановление требует длительной помощи. Сам по себе патологический процесс делится на 4 функциональных класса, они соответствуют тяжести заболевания.
Первый лечится полностью, начиная со второго, кардинальным образом купировать состояние уже не выйдет. Терапия пожизненная.
Нестабильная стенокардия как форма острого коронарного синдрома протекает приступами, обычно эпизоду предшествует какой-либо триггерный фактор. От физического перенапряжения до переохлаждения и прочих.
- Инфаркт. По степени выраженности намного более опасен и характерен. Сопровождается сильными болями в грудной клетке, нарушением дыхания, сознания.
Если стенокардия дает медленное, ступенчатое развитие, кардиомиоциты погибают небольшими группами, в этом случае процесс лавинообразный.
Возможна деструкция значительных участков. Чем обширнее область поражения, тем интенсивнее симптоматика.
Спустя определенное время от начала этой формы острого коронарного синдрома явления стихают.
Внимание:
Мнимое благополучие должно восприниматься как тревожный признак, поскольку деструкция продолжается стремительными темпами.
Частично на степени выраженности сказывается клинический вариант описанного состояния:
- Первичная форма. Развивается у пациентов, которые раньше не переживали приступов стенокардии и не имели инфаркта в анамнезе.
- Прогрессирующая разновидность. Суть ее кроется в усугублении основного процесса. Обычно причиной тому становится осложнение главного заболевания, например, атеросклероза или неправильный образ жизни. Также отсутствие лечения или недостаточная его эффективность.
- Послеоперационная форма. Сопровождается выраженными симптомами, но обычно протекает на протяжении короткого промежутка времени. Если же вмешательство проведено неправильно, возможно становление стойкой разновидности.
- Постинфарктный тип. Сопровождает реабилитационный период неотложного состояния. Требует обязательной коррекции, поскольку повышает риск рецидива.
- Спонтанная стенокардия. Наиболее опасна с клинической токи зрения. Провоцирует частые эпизоды нарушения питания в краткосрочной перспективе. За неделю может возникнуть до 5-8 приступов.
Степени тяжести ОКС
Непосредственная классификация по степени тяжести предполагает учет показателей электрокардиографии:
- ОКС без подъема сегмента ST. Свидетельствует в пользу относительно легкого клинического варианта патологического процесса. Восстановление вероятно, прогноз сравнительно благоприятный. Обычно соответствует стенокардии или легкой форме инфаркта. Терапия в стационарных условиях в любом случае.
- Острый коронарный синдром с подъемом сегмента ST. Сопровождает тяжелые органические поражения сердца. Соответствует обширному инфаркту или стремительно прогрессирующему процессу деструкции кардиальных структур. Восстановление строго в условиях профильного отделения. Прогноз много хуже, требуется срочная медицинская помощь.
Несмотря на разницу двух описанных форм с позиции результатов и исхода, симптоматика не всегда соответствует.
Пациент с потенциально летальным вариантом ОКС может не ощущать существенных изменений в самочувствии, в то же время незначительная стенокардия способна привести к интенсивному болевому синдрому, ложно натолкнуть человека на мысли о тяжести состояния.
Оценке подлежат не только ощущения, но и объективные данные.
Клинические формы ОКС и степень риска для пациента
Основных форм ОКС две:
- Нестабильная стенокардия – загрудинная боль, характерная для сердечного приступа, которая появилась впервые или уже повторно, сразу после физического или эмоционального напряжения, либо в спокойном положении.
- Инфаркт миокарда – омертвение (некроз) мышечной стенки сердца. В зависимости от площади поражения различают мелкоочаговый (микроинфаркт) и обширный, по локализации – соответственно принятым названиям стенок сердца – передней, боковой, задне–диафрагмальной и межжелудочковой перегородки. Основные осложнения, опасные для жизни, это фатальные расстройства ритма и разрыв стенки сердца.
Классификация важна как для оценки степени тяжести состояния, так и анализа уровня риска внезапной коронарной смерти (наступившей не более чем через 6 часов от начала приступа).
Высокий риск
наличие хотя бы одного из признаков:
- Приступ стенокардии более 20 минут и по настоящее время;
- Отёк лёгких (затруднённый вдох, клокочущее дыхание, розоватая пенистая мокрота, вынужденное положение сидя);
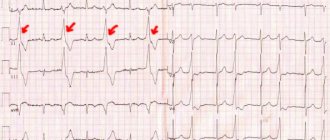
- На ЭКГ: снижение или подъём сегмента ST более 1 мм над изолинией;
- Стенокардия с понижением давления в артериях;
- Лабораторно: вираж уровня маркеров некроза миокарда.
Средний риск
Расхождение с пунктами высокого риска, либо наличие одного из упомянутых признаков:
- Приступ стенокардии меньше 20 минут, прекратившийся при приёме нитроглицерина;
- Стенокардия покоя менее 20 мин, прекратившаяся после приёма нитроглицерина;
- Ночные приступы загрудинной боли;
- Тяжёлая стенокардия, впервые появилась в течение последних 14 дней;
- Возраст больше 65 лет;
- На ЭКГ: динамические изменения зубца Т до нормы, зубцы Q более 3 мм, снижение сегмента ST в покое (в нескольких отведениях).
Низкий риск
при расхождении с критериями высокого и среднего риска:
- Более частые и тяжёлые, чем обычно, приступы;
- Ниже уровень физического напряжения, вызывающей приступ;
- Впервые появилась стенокардия, от 14 дней до 2-х месяцев;
- На ЭКГ: нормальная кривая в соответствии с возрастом, либо отсутствие новых изменений по сравнению с ранее полученными данными.
Причины
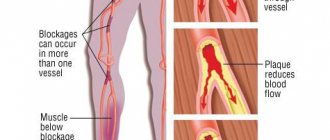
Основной фактор развития острого коронарного синдрома — атеросклероз соответствующих артерий, питающих сердце. В зависимости от разновидности отклонения от нормы, выделяют две формы описанного состояния.
- Стеноз. Он же сужение кровоснабжающих структур. Встречается несколько реже, если сравнивать со вторым типом атеросклероза. Нередко становится результатом длительного курения, приема спиртных напитков, неправильного лечения основного заболевания сосудов (не важно какого). Просвет суживается, возникает нарушение проводимости. Кровь не может циркулировать нормально. Сердце повышает интенсивность работы, чтобы компенсировать сопротивление. Отсюда рост артериального давления, увеличение ЧСС. А поскольку питания недостаточно возникает еще и стенокардия. Итогом оказывается генерализованная дисфункция всей системы. Лечение строго хирургическое, в срочном порядке.
- Окклюзия. Закупорка коронарной артерии холестериновой бляшкой. Липидные структуры растворимы на ранних стадиях. Затем же они кальцифицируются, становятся твердыми как камень. Удаление таких образований требует радикальных хирургических мер.
Причины и факторы риска острого коронарного синдрома
Основными причинами и факторами риска являются:
- Наследственность: наличие ишемической болезни сердца у родителей или братьев и сестер повышает риск развития острого коронарного синдрома.
- Пол: у мужчин чаще встречается ишемическая болезнь сердца, но только по сравнению с женщинами детородного возраста эстрогены оказывают защитное действие против этой болезни; Женщины в постменопаузе, с другой стороны, имеют такой же риск, что и мужчины.
- Возраст: острый коронарный синдром обычно поражают после 45 лет.
- Курение: среди заядлых курильщиков (более 15 сигарет в день) в возрасте от 45 до 54 лет риск смерти от ишемической болезни сердца оценивался в три раза выше, чем у некурящих; это связано как с прямым воздействием самого дыма, так и со снижением толерантности к физическим нагрузкам.
- Артериальная гипертензия: определение артериального давления, равного или превышающего 140 мм рт.ст. максимального (систолического) давления и 90 мм рт.ст. минимального (диастолического) давления.
- Сахарный диабет.
- Ожирение: это хроническое заболевание, характеризующееся одним или несколькими из следующих параметров: индекс массы тела — ИМТ = 30 кг/м² — масса тела более 30% по сравнению с идеальным весом — плиометрическое измерение значений выше 95° процентиль. Центральное или абдоминальное ожирение связано с повышенным риском ишемической болезни сердца.
- Гиперхолестеринемия: в частности, высокие уровни липопротеинов низкой плотности (ЛПНП), низкие уровни липопротеинов высокой плотности (ЛПВП) и соотношение ЛПНП/ЛПВП> 3.
- Гипергомоцистеинемия: чрезмерное присутствие гомоцистеина в крови (нормальные значения: <13 мкмоль/л) считается важным и независимым фактором риска сердечно-сосудистых заболеваний. Ей способствует неправильное питание: диета, богатая жирами.
- Сидячая жизнь: плохая физическая активность.
- Неспокойная, нервная жизнь.
Предрасполагающие факторы
Но на пустом месте атеросклероз не возникает. Какие факторы предрасполагают к развитию острого коронарного синдрома:
- Потребление спиртного. Действие этилового соединения выраженное, комплексное. Происходит стеноз сосудов. А по мере привыкания организма этанолу, возникает нарушение метаболизма жиров, их депонирования. Уровень холестерина стабильно растет, образуется смешанная форма описанного процесса. В определенный момент отказа от алкоголя становится недостаточно, да и прекратить пить уже сложно, присутствует физиологическая потребность.
- Курение. Провоцирует общий стеноз сосудов. Атеросклероз, локализованный в структурах нижних конечностей, головного мозга и сердца, вот лишь часть вариантов. Часто они возникают в системе. Восстановление предполагает отказ от пагубной привычки. У некоторых пациентов неблагоприятные итоги возникают с первых же сигарет. Это характеризует низкую резистентность тела к вредным веществам. Типичный симптом отклонения в работе сосудов — ощущение онемения ног, холода в пальцах.
- Ожирение. Не оно виновник атеросклероза и острого коронарного синдрома, а нарушение липидного обмена. Проблема лежит глубже, чем кажется на первый взгляд. Тромбоэмболия. Закупорка коронарной артерии может происходить не только бляшками, но и сгустками крови. Это много опаснее, поскольку процесс протекает в считанные минуты, если объем окклюзии значительный неминуем летальный исход. Кровоток прекращается на уровне одной артерии, начинается обширный инфаркт. Перспективы восстановления нулевые.
- Васкулиты или поражения сосудов. Аутоиммунного происхождения или, много реже, инфекционно-воспалительного. Терапия длительная, порой продолжается годами или всю жизнь. Есть шанс перевести процесс в латентную, спящую фазу, но полного излечения не наступает почти никогда. Итогом выступает рубцевание, стеноз коронарных артерий. Способ воздействия в таком случае хирургический. Заключается в восстановлении проходимости сосуда, а при невозможности пластики — в протезировании.
- Недостаточная физическая активность. Показаны легкие прогулки по часу-два на протяжении суток. Больше можно, но перетруждаться нельзя. Это чревато очередным приступом и риском для здоровья и жизни.
- Сахарный диабет в анамнезе.
- Артериальная гипертензия. Также существенно усугубляет течение острого коронарного синдрома, прогноз.
- Неблагоприятная наследственность. Сердечнососудистые патологии генетически обусловлены. Если в роду был пациент с подобными заболеваниями, присутствует риск повторить его клиническую судьбу.
- Нарушения свертываемости крови. Реологические свойства жидкой соединительной ткани нормализуются посредством применения тромболитиков, антиагрегантов, но в строго выверенных дозировках.
Триггерные факторы
Факторами, провоцирующими непосредственно приступ острого коронарного синдрома выступают:
- Интенсивный стресс, эмоциональное потрясение. Вызывает сиюминутное сужение артерий, проявляется разными путями.
- Физическая перегрузка. Например, пробежка, подъем на этаж без лифта, перенос тяжестей без специального оборудования и прочие варианты. По характеру провоцирующего предела можно говорить о тяжести процесса.
- Потребление табака, кофе, спиртного, наркотического вещества.
- Переохлаждение.
Факторы выявляются просто. Многие имеют субъективный характер, потому могут устраняться самим пациентом. Это важный момент, поскольку мероприятия входят в структуру профилактики.
Что такое острый коронарный синдром?
Острый коронарный синдром (ОКС) означает группу клинических проявлений, определяемых острой ишемией миокарда (ишемической болезнь сердца), то есть внезапного и критического снижения кровотока в сердечной ткани.
Наиболее частой причиной этого внезапного падения кровотока является разрыв или эрозия «уязвимой» коронарной атеросклеротической бляшки с последующим скоплением тромбоцитов и тромботическим перекрытием с последующим уменьшением или остановкой кровотока.
Симптомы
Зависит от формы острого коронарного синдрома.
- Боли в грудной клетке. Для стенокардии характерно развитие средней силы дискомфорта. При этом длительность его не более 30 минут. Нитроглицерин при приеме хорошо купирует ощущение. На фоне инфаркта боль намного сильнее или продолжается дольше.
- Нехватка кислорода. В полном покое. Пациент не может найти положение для облегчения состояния.
- Повышенное холодное потоотделение.
- Бледность кожных покровов.
- Цианоз носогубного треугольника как визитная карточка кардиальных патологий вообще.
- Паническая атака. Сопровождается сильным чувством страха, тревоги, продолжается на протяжении первой фазы приступа, затем стихает. Купируется транквилизаторами, лучше в рамках стационара. Возникает не всегда.
- Моторное возбуждение. Пациент не находит себе места, мечется.
- Спутанность сознания. Нарушается восприятия действительности.
- Обмороки или синкопальные состояния. Указывают на вовлечение в патологический процесс головного мозга.
Представленные моменты и составляют основу острого коронарного синдрома.
Интенсивность проявлений и полнота клинической картины никогда не бывает одинакова, а зависит от степени нарушения кровообращения и индивидуальных особенностей организма человека.
Виды патологии
Классификация ОКС учитывает степень ишемии, локализацию очага некроза, характер симптоматики, картину на электрокардиограмме и другие признаки. По этому принципу они делятся следующим образом:
- Острый инфаркт миокарда (ИМ) с наличием патологического зубца Q. Его также именуют трансмуральным или крупноочаговым. Этот вид нарушения кровообращения сердца имеет самые худшие прогнозы.
- Острый ИМ без подъема сегмента ST. Этот участок отвечает за реполяризацию желудочков.
Острый ИМ без патологического зубца Q. Иначе его называют мелкоочаговым. При нем возникает небольшая площадь некроза, некритично нарушающая работу сердца.- Острый ИМ с подъемом сегмента ST. Его наличие свидетельствует о нарушениях реполяризации желудочков сердца.
- Острый субэндокардиальный ИМ. Он поражает глубокие сердечные слои.
- Рецидивирующий ИМ. Этот вид ОКС проявляется в период от 3 до 28 суток после появления первых признаков.
- Повторный ИМ. При нем разгар клинической картины наступает уже после 28 суток.
- Хроническая коронарная недостаточность, или нестабильная стенокардия. Её называют «медленным убийцей». Эта форма ОКС редко проявляет себя клинически, но сильно истощает организм пациента.
Первая помощь пациенту
Направлена на стабилизацию состояния пациента, но никак не на радикальное лечение. Потому основная мера — вызов скорой помощи.
Все остальное — это действия, направленные на сохранение жизни и предотвращение прогрессирования деструктивных явлений.
Правильный порядок действий таков:
- Измерить артериальное давление и частоту сердечных сокращений. Мероприятия направлены на оценку объективных показателей. На фоне острого коронарного синдрома возникает падение АД и ЧСС. Редко наблюдается обратное явление.
- Далее открывают форточку или окно для обеспечения вентиляции помещения и частичной компенсации кислородного голодания миокарда.
- Пациента усаживают, укладывать нельзя. Это опасно. Осложнится дыхательная деятельность, возможно еще большее ослабление кровотока в миокарде.
- Из медикаментов дают таблетку Нитроглицерина для купирования болевого синдрома. Других препаратов использовать нельзя.
Далее за человеком внимательно наблюдают. Потеря сознания — основание для контроля качества сердцебиения и сохранности газообмена. На догоспитальном этапе это сделать невозможно.
Алгоритм неотложной помощи при остром коронарном синдроме предполагает преимущественное наблюдение и исключение очевидных факторов риска. К сожалению, своими силами можно мало что сделать.
Причины развития ОКС
Механизмы развития (патогенез) одинаковы для всех ишемических, то есть сопряжённых с нехваткой кислорода, заболеваний сердца, в том числе и для острого коронарного синдрома. Причин, нарушающих нормальное движение крови по артериям, всего две: изменение тонуса артерий и уменьшение их просвета.
1. Спазм сосудистой стенки может наступить от повышенного выброса адреналина, например в стрессовой ситуации. Выражение «сердце сжалось в груди» точно описывает состояние человека с кратковременным приступом ишемии. Непродолжительная нехватка кислорода легко компенсируется: повышается частота сердечных сокращений (ЧСС), кровоток возрастает, приток кислорода увеличивается, самочувствие и настроение становятся даже лучше.
Люди, увлечённые экстремальными видами спорта и отдыха, постоянно получают короткие адреналиновые «атаки» на сердце и связанные с ними приятные ощущения – радостное возбуждение, приток энергии. Физиологический бонус любых, даже небольших нагрузок – уменьшение чувствительности коронарных сосудов к спазму, а значит, и профилактика ишемии.
Если стрессовая ситуация затянулась (время варьируется в зависимости от «тренированности» сердца), то наступает фаза декомпенсации. Мышечные клетки расходуют аварийный запас энергии, сердце начинает биться медленнее и слабее, углекислый газ накапливается и снижает тонус артерий, кровоток в коронарных артериях замедляется. Соответственно нарушается обмен в сердечной мышце, часть её может омертветь (некроз). Очаги некроза мышечной стенки сердца называют инфарктом миокарда.
2. Уменьшение просвета коронарных артерий связано либо с нарушениями нормального состояния их внутренней оболочки, либо с перекрытием кровотока тромбом (кровяным сгустком, атеросклеротической бляшкой). Частота проблемы зависит от факторов риска, при длительном воздействии приводящих к обменным нарушениям и образованию тромбов.
Основные внешние факторы:
- Курение – общая интоксикация, нарушение клеток внутреннего слоя артерий, повышенный риск образования тромбов;
- Несбалансированное питание – повышение содержание липидов в крови; неадекватное потребностям организма поступление белков; изменение баланса витаминов и микроэлементов; нарушение равновесия обмена;
- Малая физическая активность – «нетренированное» сердце, снижение силы сокращений сердца, венозный застой, ухудшение поступления кислорода к тканям, накопление в них углекислоты;
- Стрессы – постоянно повышенный адреналиновый фон, длительный артериальный спазм.
Согласитесь, название «внешние» неслучайно, их уровень может понизить или повысить сам человек, всего лишь изменив образ жизни, привычки и эмоциональное отношение к происходящему.
По прошествии времени количественный эффект рисков накапливается, происходит трансформация в качественные изменения – болезни, которые уже относятся к внутренним факторам риска острой коронарной недостаточности:
- Наследственность – особенности строения сосудов, обменные процессы тоже передаются от родителей, но в качестве относительных факторов риска. То есть их можно как усугубить, так и существенно уменьшить, избегая внешних факторов.
- Стойкое повышение липидов в крови и атеросклероз – отложения в артериях в виде атеросклеротических бляшек с сужением просвета, ишемия миокарда.
- Ожирение – увеличение общей протяжённости сосудов, повышенная нагрузка на сердце, утолщение мышечной стенки (гипертрофия миокарда).
- Артериальная гипертония – стабильно высокие цифры артериального давления, изменения стенок артерий (склерозирование) с уменьшением их эластичности, застойные проявления – отёки
- Сахарный диабет – увеличивается вязкость крови и риск образования тромбов, изменения в артериолах (мельчайших артериальных сосудах) приводят к ишемии органов, в том числе и миокарда.
Сочетание нескольких факторов повышает вероятность образования тромбов, полностью перекрывающих собственные артерии сердца. Следствием развития событий по такому сценарию станет внезапная коронарная смерть, второй по частоте (после инфаркта миокарда) исход острого коронарного синдрома.
Диагностика
Проводится под контролем кардиолога. Если больного транспортировали в стационар, времени на обследование минимум.
Ограничиваются визуальными данными и показателями АД, ЧСС. Изредка прибегают к электрокардиографии, но чаще каждая минут на счету.
Задача — сначала стабилизировать пациента, затем заниматься диагностическими изысканиями.
Примерная терапевтическая схема после восстановления функций организма и купирования приступа:
- Устный опрос пациента, сбор анамнеза.
- Измерение артериального давления и частоты сердечных сокращений. Намного эффективнее суточное мониторирование по Холтеру. То есть регистрация показателей на протяжении 24 часов. Возможно повторное проведение.
- Электрокардиография. Оценка функциональной активности сердца.
- Эхокардиография. Визуализация тканей.
- Анализ крови общий, биохимический, на гормоны.
- Клиническое исследование мочи. В первую очередь интересует работа почек и наличие сахара, как признака диабета.
К несчастью, большинство проявлений сглаживается в светлые моменты. Только в случае рецидива коронарного синдрома они вновь актуализируются.
Лечение
Проводится на постоянной основе. Задачи три: устранить этиологический фактор, снять симптомы и не допустить рецидивов. Все вопросы решаются одновременно.
Основу терапии составляет применение медикаментов:
- Статинов. Для устранения излишков холестерина и растворения бляшек. На ранних стадиях атеросклероза это эффективна мера. Аторис как вариант препарата.
- Антиагрегантов. В целях предотвращения образования тромбов. Это превентивная и симптоматическая мера, которая радикальным способом не влияет на ситуацию. Аспирин-Кардио в качестве основного наименования.
- Нитроглицерина при приступах.
- Милдроната и прочих поддерживающих препаратов, питающих кардиальные структуры и нормализующих обмен веществ.
Остальные средства назначаются по мере необходимости.
Хирургические методики требуются для устранения врожденных и приобретенных пороков, грубых холестериновых отложений при запущенном атеросклерозе.
Вариантов вмешательства несколько: иссечение образований, баллонирование/стентирование (механическое расширение просвета коронарной артерии) или же протезирование пораженного участка.
Изменение образа жизни, отказ от пагубных привычек, коррекция рациона в соответствии со столом №10 и нормализация режима физической активности помогут предотвратить рецидивы.
Лечение острого коронарного синдрома предполагает консервативную тактику и реже оперативную.
Профилактика и рекомендации
Начав здоровый образ жизни, можно внести существенный вклад в снижение определенных факторов риска, связанных с острыми коронарными синдромами и сопутствующей ишемической болезнью сердца. Желательно придерживаться следующих рекомендаций:
- бросить курить;
- ограничить потребление алкоголя;
- регулярно выполняйте умеренные физические упражнения. Чтобы снизить риск сердечно-сосудистых заболеваний, рекомендуется принимать умеренную физическую нагрузку, например ходьбу, не менее 30 минут в день и не менее 5 дней в неделю;
- похудение и поддержание веса. Целью является достижение индекса массы тела (ИМТ) 18,5 — 24,9 кг/м²;
- соблюдайте здоровую диету: поддерживайте потребление фруктов и овощей, избегая чрезмерного употребления красного мяса; в частности, ограничить потребление насыщенных жирных кислот и ввести полиненасыщенные жирные кислоты в рацион;
- держите стресс под контролем.
Особое внимание профилактике следует уделять пациентам, которые знакомы с ранним заболеванием коронарной артерии или страдают от болезней, которые могут быть связаны с проблемами сердца, такими как артериальная гипертензия, гиперлипидемия, сахарный диабет.
Важно соблюдать показания и фармакологическую терапию, предложенную врачом, чтобы снизить риск серьезных осложнений.
Вероятные осложнения
Среди возможных последствий:
- Остановка сердца.
- Инфаркт, первичный или повторный. Каждый новый несет большую опасность для жизни.
- Инсульт. Нарушение кровообращения в структурах головного мозга с некрозом тканей.
- Кардиогенный шок. Падения артериального давления до критически низких отметок. Летальность близится к 100%.
Внезапная смерть или как минимум инвалидизация без лечения обеспечены в перспективе нескольких лет или меньше.
Прогностические оценки
Прогноз зависит от характера течения состояния, образа жизни, возраста, пола (мужчины могут рассчитывать на несколько худший исход), наличия пагубных привычек, наследственности, характера проводимого лечения, сопутствующих патологий, типа профессиональной деятельности.
Чем больше негативных факторов, тем хуже прогноз. Конкретику может дать только врач после комплексной оценки всех моментов и динамики патологического процесса.
Внимание:
Крайне неблагоприятные признаки — обмороки, особенно частые, наличие сердечной недостаточности, органических дефектов сердца.
Острый коронарный синдром — это обобщенное наименование стенокардии и инфаркта. Диагностируется соответственно, шифр определяется по МКБ. Перспективы излечения присутствуют при незначительных по тяжести инфарктах и начальных стадиях стенокардии.