Восстановление после микроинсульта — это крайне важная последовательность действий. Причем начать действовать необходимо уже в первые шесть часов после ишемической атаки. В противном случае еще через шесть часов можно ожидать настоящий инсульт. По статистике так случается у 10% людей, получивших микроинсульт.
Восстановлением следует заниматься со всей ответственность, ибо по данным статистики 20% столкнувшихся с микроинсультом рискуют получить полноценный инсульт в течение последующих трех месяцев. Для десяти же процентов перенесших ишемическую атаку все может закончиться и вовсе инфарктом миокарда в ближайший месяц после атаки.
Обратите внимание на то, что время восстановления после микроинсульта полностью зависит от больного и его окружения. И лучше всего подойдет восстановление после микроинсульта в домашних условиях. Привычная обстановка, окружение близких людей, их внимание позволят значительно сократить время восстановления.
Стойкое голодание
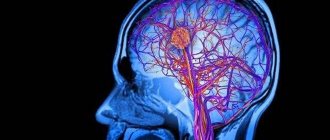
Микроинсульт — это обывательский термин, а не медицинский. Официальное название недуга — транзиторная ишемическая атака. Но обиходное название в принципе отражает суть болезни. Однако для начала разберемся, что такое инсульт. Это острое и стойкое нарушение мозгового кровообращения, которое держится более суток. Оно возникает по двум причинам. Первая — полная закупорка сосуда, вызывающая кислородное голодание — ишемию. Таким образом развивается ишемический инсульт, на него приходится 8 из 10 случаев заболевания. Артерия, питающая клетки мозга кислородом, полностью блокируется. Они перестают дышать и от этого погибают. Вторая причина инсульта — разрыв мозгового сосуда, например, вследствие высокого давления, в результате чего происходит кровоизлияние в мозг и образование гематомы. Так развивается геморрагический инсульт, на который приходится 2 случая из 10. Он протекает тяжелее, чем ишемический, и имеет более высокий процент смертности.
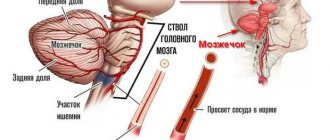
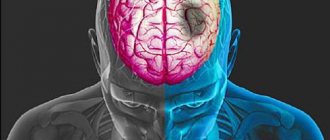
И на симптомы, и на последствия болезни во многом влияет то, какое полушарие мозга пострадало — правое или левое. Если пострадало правое полушарие, может наблюдатия паралич левой части тела, проблемы с речью или ее отсутствие, провалы в памяти, сложности с узнаванием людей, человек становится медлительным. При поражении левого полушария мозга возможен паралич правой части тела, пространственные проблемы — сложности в ориентировании и передвижении, нарушение координации, но при этом человек может пытаться быть активным и подвижным.
В результате инсульта утрачиваются функции мозга, за которые отвечали погибшие клетки. Человек теряет возможность говорить, двигаться и так далее. Восстановятся они со временем или нет, зависит от тяжести поражения, своевременности начала лечения и полноты курса реабилитации.
Если при инсульте человеку не будет быстро оказана медицинская помощь, то высока вероятность того, что он умрет. Ведь это — одна из самых серьезных болезней в мире с очень высоким показателем смертности, в России она занимает второе место (на первом — инфаркт миокарда). Так что, заподозрив неладное, нужно немедленно вызывать скорую помощь — больному необходима срочная госпитализация и лечение в стационаре.
Лечение микроинсульта
Микроинсульт, лечение и восстановление после которого проводится по стандартным для всех видов инсульта протоколам — достаточно тяжелое состояние, поэтому обязательной частью реабилитации становится прием различных групп медикаментов.
К приему и мужчинам, и женщинам назначаются следующие препараты:
- Тромболитики. Средства предупреждают образование тромбов и способствуют разжижению крови. Прием лекарств из группы тромболитиков является отличной профилактикой развития повторного инсульта. К приему могут назначаться ацетилсалициловая кислота, «Клопидогрел», «Тиклопидин».
- Антикоагулянты. Способствуют разжижению крови и предотвращающие тромбоз. Чаще всего используются «Гепарин», «Фраксипарин».
- Вазоактиваторы. Улучшают работу центральной нервной системы, способствуют расширению сосудистых просветов, а также улучшают мозговое кровообращение. К приему назначаются «Пропранолол», «Пирроксан».
- Низкомолекулярные декстраны. Используются при нарушении периферического кровообращения, при необходимости декомпенсации сердечной недостаточности. Чаще всего назначается «Реополиглюкин».
- Гипотензивные. Лекарства предназначены для понижения высоких показателей артериального давления. В амбулаторном периоде назначаются по показаниям. Могут использоваться «Каптоприл», «Никардипин».
- Нейропротекторы и ноотропы. Эти медикаменты стимулируют метаболизм, а также улучшают процессы восстановления нервных клеток. Улучшают тонус стенок сосудов и ток крови. Прием препаратов из данных групп значительно повышает шансы больного на полное выздоровление. К приему назначаются «Церебролизин», «Пирацетам», «Семакс».
- Лекарства, улучшающие метаболизм, и ангиопротекторы. Используются для восстановления функциональности сосудов, тонизируют капилляры, устраняют отеки, нормализуют течение обменных процессов. К наиболее часто назначаемым лекарствам относят «Флебодиа 600», «Троксевазин».
- Витаминные комплексы. Во время реабилитационного периода больному обязательно назначается прием витаминов.
Препараты, назначаемые для лечения микроинсульта, подбираются лечащим врачом, исходя из общего состояния пациента.
Профилактика рецидивов
Доказано, что пациенты, перенесшие микроинсульт, имеют высокий риск не только повторного нарушения мозгового кровообращения, но и сердечно-сосудистых событий
Поэтому так важно добиться исключения или максимальной коррекции основных факторов риска:
- прекратить курение (в том числе и пассивное), злоупотребление алкоголем;
- контролировать и поддерживать рекомендованный уровень артериального давления, содержания сахара и холестерина в крови, показателей коагулограммы;
- изменить питание и нормализовать вес тела;
- ежедневно уделять занятиям лечебной физкультурой, пешим прогулкам, плаванию, гимнастике не менее 30 — 40 минут;
- проходить полный курс лечения при наличии сопутствующих заболеваний сердца, обменных нарушений, синдрома апноэ сна;
- регулярно посещать невропатолога для коррекции терапии и обследования, не прекращать самостоятельно прием назначенных препаратов и не заниматься самолечением.
Рекомендуем прочитать о слабости после инсульта. Вы узнаете о причинах появления слабости и сонливости после инсульта, что делать, чтобы избавится от слабости и о том, как восстановится после инсульта.
А здесь подробнее о физиотерапии после инсульта.
Восстановление после микроинсульта направлено на нормализацию проходимости артерий, улучшение реологических свойств крови, обменных процессов и предупреждение повторных приступов ишемии головного мозга. Для этого используется комплексная лекарственная терапия, немедикаментозные методы реабилитации.
Наиболее эффективен курс лечебной гимнастики, массажа в сочетании с физиотерапией
Важно изменить образ жизни, исключить вредные привычки, грамотно построить рацион питания
Восстановление и лечение после микроинсульта
Диагноз может установить только врач в стационаре, учитывая данные инструментальной диагностики. После этого определяют тактику терапии, направленную на восстановление кровообращения и поврежденных нервных тканей. Лечить микроинсульт нужно в палате интенсивной терапии, где специалисты постоянно следят за состоянием пациента. Как вылечить болезнь и восстановиться после микроинсульта, должен рассказать невролог.
Медикаментозная терапия
Лечение нужно начинать не позднее 6-8 часов после первых симптомов микроинсульта. Иначе последствия заболевания могут быть необратимыми, а прием лекарств малоэффективным. Цели применения таблеток после микроинсульта:
- нормализация артериального давления;
- восстановление мозгового кровообращения и работы сердца;
- улучшение состава крови;
- предупреждение отека мозга.
Для лечения врач может назначить следующие лекарства при микроинсульте головного мозга, относящиеся к различным группам.
| Группа медикаментов | Свойства | Наименование препаратов |
| Тромболитики | Предназначены для растворения тромбов при различных заболеваниях сердечно-сосудистой системы | Стрептокиназа, Урокиназа, Пуролаза, Актилизе |
| Антиагреганты | Препятствуют тромбообразованию, уменьшают способность к склеиванию тромбоцитов и эритроцитов | Аспикор, Тромбо АСС, Клопидогрел, Тиклопидин |
| Антикоагулянты | Влияют на свертываемость крови, делая ее более “жидкой” | Гепарин, Фраксипарин |
| Гипотензивные | Снижают показатели артериального давления | Каптоприл, Никардипин, Даприл |
| Диуретики | Быстро выводят из организма лишнюю воду вслед за натрием, разгружая сердце, сосуды | Триампур, Верошпирон, Фуросемид |
| Ноотропы | Нормализуют кровообращение в головном мозге, стимулируют работу нервных клеток | Пирацетам, Семакс, Цребролизин |
| Ангиопротекторы | Улучшают свойства крови, укрепляют сосуды | Троксевазин, Детралекс, Венарус |
В период восстановления часто назначают поливитаминный комплекс, который помогает организму справиться с последствиями. Для снижения эмоционального перенапряжения применяют седативные лекарства на растительной основе. Полный список препаратов при микроинсульте, необходимых больному, составляет лечащий врач.
Хирургическое вмешательство
Причины развития микроинсульта различны. Поэтому устранить проблему не всегда удается, принимая только медикаменты. Иногда требуется хирургическое вмешательство. Операция показана при врожденных и приобретенных сопутствующих заболеваниях головного мозга:
- атеросклероз запущенной формы;
- артериовенозная мальформация;
- внутричерепная аневризма;
- доброкачественные и злокачественные опухоли.
Если при ангиографии сосудов головного мозга выявляют сильное (более 50%) сужение одного из них, рекомендуют выполнение расширения диаметра хирургическим способом. Для этого могут установить специальный стент (трубка внутри сосуда), провести эндартерэктомию или ангиопластику.
Народные методы
При микроинсульте допустимо домашнее лечение народными средствами, но они обладают слабой эффективностью. Поэтому нетрадиционной медициной нельзя заменить основную медикаментозную терапию. Нормализовать работу головного мозга и очистить сосуды можно, применяя следующие рецепты:
- Чистотел. На 250 мл кипятка потребуется столовая ложка сухого сырья. Средство настаивают в термосе в течение 30-40 минут. Пьют по 20 мл 2-3 раза в день.
- Шалфей. На 300 мл воды берут 2 столовые ложки травы. Настаивают в термосе в течение часа. Напиток пьют по ½ стакана до 3 раз в день.
- Еловые шишки. Измельченными молодыми шишками наполняют до половины трехлитровую банку, доливают холодной воды. Оставляют настаиваться в теплом и темном месте на 2 недели. Средство пьют не более 30 мл в день.
- Имбирь. Измельченное растение (10 см) смешивают с медом (200 г). Полученную пасту добавляют в горячий чай вместо сахара. Полезную пряность применяют как приправу, добавляя к салатам, напиткам, выпечке.
Внимание! Гипотензивным эффектом обладает охлажденный чай каркаде. Для снижения АД достаточно пить 2 чашки напитка в день.
Улучшить состояние здоровья поможет мумие. Ежедневно маленький кусочек вещества (0,2 грамма) разводят в небольшом количестве воды и принимают незадолго до сна. Курс лечения – 10 дней. Лечение в домашних условиях после микроинсульта возможно только с разрешения врача.
Питание и диета
Особую роль в восстановлении организма после микроинсульта занимает диета. Больному следует придерживаться принципов правильного питания:
- отказываются от любой вредной пищи (жареной, копченой, соленой, жирной, острой и т.п.);
- прием пищи – дробный (до 5 раз в день), одна порция не более 200 г;
- ограничивают употребление соли и соленых продуктов;
- отказываются от сладких, мучных продуктов;
- продукты готовят на пару, отваривают или запекают.
Рацион обогащают овощами, фруктами, ягодами, зеленью, орехами, крупами. Рекомендуется употреблять продукты с высоким содержанием калия и клетчатки (печеный картофель, бананы, курага, изюм, хурма). Из напитков разрешено пить зеленый чай, какао, кисель, лечебную минеральную воду. Под запретом кофе, крепкий чай, газированные и спиртные напитки.
Другие реабилитационные методы
Если нарушена работа мышц в результате микроинсульта, назначают дополнительные процедуры:
- массаж головы, шеи;
- водные процедуры;
- гирудотерапия;
- иглоукалывание;
- магнитотерапия;
- электрофорез;
- электросон;
- дыхательная гимнастика.
Физическая нагрузка должна быть дозированной, регулярной и в соответствии с индивидуальными возможностями. Курс лечебной физкультуры можно пройти по направлению врача в кабинете ЛФК.
Внимание! Однако проводить такого рода терапию нельзя при наличии стойкого высокого артериального давления. Из-за резкого усиления церебрального кровотока возможно ухудшение состояния.
Реабилитация после микроинсульта включает санаторный отдых. Пребывание в санатории очень положительно влияет на здоровье пациента, поскольку в специально созданных условиях больные проходят курс приема лекарственных средств и физиотерапевтические процедуры, восстанавливаются утраченные функции. Все это происходит под контролем врачей, которые наблюдают за динамикой выздоровления больного.
Ранние малозаметные показатели
Первоначально микроинсульт вызывает сильную головную боль, которую нельзя снять анальгетиками. Она имеет выраженный характер и может возникать несколько раз в сутки. Женщина чувствует головокружение и её может подташнивать. Человек находится в истощенном состоянии, для которого характерно:
- усталость;
- сонливость;
- упадок сил.
Очень часто отмечается повышенное артериальное давление. При этом наблюдается давящая боль в области головы.
Может возникнуть боль в сердце. Дыхание учащенное.
В целом первые признаки схожи с сильной усталостью, которая сопровождается головной болью и повышением артериального давления.
Методы нетрадиционной медицины
Рецепты народной медицины могут использоваться только в качестве сопутствующих методов лечения заболевания.
Внимание. Микроинсульт НЕ лечится посредством приёма определённых настоев и отваров на растительной основе. Эти средства можно применять только как дополнение к основному протоколу лечения.
Тем не менее время восстановления после микроинсульта можно сократить путем дополнения в виде настоев и отваров. Но перед применением лучше проконсультироваться с лечащим врачом.
Настойка из конского каштана
Средство уменьшает отёк мозговых тканей.
Чтобы приготовить настойку, залить в емкость с 10 граммами измельчённого сырья 100 мл спирта. Нужно настаивать напиток в течение 3 дней в тёмном месте.
Есть аптечный вариант, который изготавливается на производстве. Скорей это более простой вариант.
Употреблять настойку трижды в сутки до еды. По 30 – 40 капель перед едой. Рекомендуется прием в течение месяца.
Внимательно отнеситесь к противопоказаниям. Не рекомендуется прием тем больным, у которых понижена вязкость крови, которые страдают пониженным давлением (гипотония), беременным женщинам в первом триместре, а также кормящим женщинам.
Особое внимание при заболеваниях ЖКТ — практически запрет на использование настойки.
Настойка болиголова
Требуется залить 10 грамм болиголова 100 мл водки, настаивают жидкость в течение 3 недель. Затем настойку процеживают и употребляют 2 раза в сутки по пол чайной ложке. Средство повышает тонус сосудов.
В аптеке продается экстракт болиголова. Можно использовать его.
Однако надо понимать, что болиголов серьезное растение с историей и свою имеет специфику. Перед началом его применения следует провести подготовку печени. Как это сделать конкретному больному лучше всего подскажет лечащий врач. Не игнорируйте врача. Если ваш врач не в состоянии ничего сказать — ищите более осведомленного.
Смесь с мёдом
Продукт поднимает иммунный статус, укрепляя сосуды.
Необходимо измельчить один лимон с помощью мясорубки, добавить к кашице натуральный мёд, инжир и 50 грамм спирта.
Средство настаивают на протяжении дня и употребляют по чайной ложке после еды.
Отвар из шалфея
Напиток результативен при расстройствах речи, он снижает последствия атеросклероза.
Следует залить столовую ложку высушенного сырья стаканом кипятка, настаивать на протяжении 60 минут.
Средство нужно процедить и принимать по полстакана в сутки. Для улучшения вкусовых качеств можно добавить мёд.
Растительный сбор
Настой нормализует показатели артериального давления.
Нужно смешать по 20 грамм боярышника, валерианы, тысячелистника и залить ингредиенты пол-литрами кипятка. Следует поместить смесь в тёмное место на 12 часов. Принимать по 200 мл в сутки.
Симптомы и признаки микроинсульта у женщин
- головную боль, трудно поддающуюся обезболиванию;
- усталость;
- слабость;
- сонливость;
- скачок артериального давления;
- учащение дыхания;
- болезненность в грудной клетке;
- слабую тошноту.
Если женщине не оказать первичную помощь, то в дальнейшем самочувствие ухудшается и у нее наблюдается:
- нарушение координации – потеря ориентации, пошатывание;
- слабость в конечностях;
- раздражительность на яркий свет и громкий шум;
- головокружение;
- чувство тревожности и паники.
Критическими симптомами, свидетельствующими об острой мозговой недостаточности, являются:
- нарушение сознания;
- сильная тошнота и рвота;
- онемение конечностей;
- нарушение мимики лица;
- проблемы с речью;
- снижение зрения;
- потеря памяти;
- затрудненность глотания.
По сравнению с обширным инсультом симптоматика при микроинсульте длится не более 1 часа, после чего самочувствие улучшается. В этом и заключается опасность – женщина не обращается за помощью, в то время как проблема остается неразрешенной и приступ микроинсульта может повториться вновь.
Вас что-то беспокоит? Болезнь или ситуация из жизни?
Опишите нам свою проблему, или поделитесь своим жизненным опытом в лечении болезни, или спросите совета! Расскажите о себе прямо тут, на сайте. Ваша проблема не останется без внимания, а ваш опыт кому-то поможет!
Симптомы микроинсульта
При микроинсульте могут встречаться почти все те же симптомы, что и при классическом мозговом инсульте, однако они значительно менее выражены. Не бывает параличей и глубоких парезов конечностей, но лёгкие парезы встречаются очень часто. Может слегка нарушиться походка больного, а также движения кистей и пальцев рук (обычно на одной стороне, очень редко на обоих).
Речевые нарушения также часто имеют место и также несильно выражены. Обычно они проявляются в форме лёгкой дизартрии, когда у больного при разговоре как бы слегка “заплетается язык”. Возможны незначительные расстройства кожной чувствительности. Нередки нарушения памяти, дискоординация движений, головокружение.
Практически всегда имеет место общая слабость. В остром периоде могут встречаться головная боль, затуманивание зрения, потемнение или двоение в глазах, оглушённость. Бульбарный и псевдобульбарный синдромы при микроинсульте почти не встречаются.
Все симптомы и признаки микроинсульта и женщин
Из этой статьи вы узнаете: наиболее типичные признаки микроинсульта у женщин и первые его проявления. Признаки, которые не обязательно свидетельствуют об инсульте, но должны насторожить женщину, став поводом к более внимательному отношению к своему здоровью, или послужить сигналом для подробного обследования.
статьи:
Считается, что микроинсульт – состояние менее опасное, чем обширный инсульт. Это действительно так, однако даже при небольших объемах поражения мозга могут возникать серьезные последствия для здоровья
Поэтому крайне важно вовремя определить первые симптомы микроинсульта и приступать к лечению
У признаков микроинсульта именно у женщин нет каких-то специфических особенностей по сравнению с микроинсультом у мужчин.
Диагностикой и лечением этой болезни занимается невролог.
Основные и характерные симптомы микроинсульта
Поскольку при микроинсульте возникает недостаточность кровоснабжения участка головного мозга, то появляются характерные признаки поражения этого участка – так называемая очаговая неврологическая симптоматика. Симптомы достаточно специфичны, их наличие и выраженность зависят от локализации патологического процесса.
При нарушении кровоснабжения определенных участков мозга у больных возникают соответствующие неврологические симптомы
Разберем очаговые симптомы в зависимости от места нарушения кровообращения в коре головного мозга.
Симптомы нарушения кровообращения в лобной доле мозга
- Неуверенная походка, «шатание» при ходьбе.
- Вялость, неуверенность движений, отсутствие четкого контроля над движениями и снижение мышечной силы.
- Моторная афазия – затруднения речи, при котором пострадавшая от микроинсульта женщина вдруг начинает испытывать сложности с подбором словесных определений для описания происходящих событий (в том числе своего самочувствия), или неправильно использует падежи, склонения и т. д.
- Кратковременные судорожные подергивания и мышечные спазмы в пальцах рук или ног.
- Изменения поведения – неуместная веселость, шутливость, или, напротив, припадки ярости, возможна апатия.
- Нарушение обоняния (обычно потеря чувствительности к запахам отмечается с одной стороны носа).
Теменная доля
- Снижение или утрата тактильной чувствительности – ее диагностируют по неспособности определить с закрытыми глазами характеристики ощупываемого предмета (гладкий-шершавый, твердый-мягкий, холодный-горячий и т. д.).
- Затруднения при попытке читать, писать и (или) считать.
Височная доля
- Глухота при условии здоровья уха.
- «Провалы» в памяти и другие нарушения памяти, например, частые ощущения «дежавю».
- Шум в ушах.
Затылочная доля
- Нарушения зрения – от сужения полей зрения до его полной потери.
- Нарушения зрительного восприятия – неспособность визуального опознавания объектов и живых людей (человек видит предмет, но не может понять, что это такое, не узнает знакомых в лицо – но способен вспомнить их по голосу или имени).
Восстановление в бытовых условиях
Реабилитация после микроинсульта включает: употребление медикаментов, диета, физиотерапия, гимнастика. Медикаменты предназначены для улучшения работы мозга и устранения последствий микроинсульта. Если нужно, лечится болезнь, вызвавшая проблемы с кровеносной системой головы.
Физиотерапия подразумевает такие процедуры: гирудотерапия, иглоукалывание, массаж, электрофорез, электросон, целебные ванны. Лечебная физкультура определяется в зависимости от ресурсов организма, упражнения нужно делать регулярно, сначала продолжительность занятий составляет 5 минут, потом увеличивается до 30-40 мин.
Курс ЛФК проходят по направлению специалиста в специальном учреждении. Для пациентов обеспечивается спокойная обстановка, чтобы организм не подвергался неврозам и стрессам. Нежелательна чрезмерная физическая нагрузка и утомляемость.
Реабилитация в течение года после инсульта
Несмотря на то, что прогнозы для людей преклонного возраста по большей части неблагоприятные, восстановиться после инсульта можно и нужно пытаться. Хороший врач подскажет не только, как восстановиться, но и как избежать инсульта второй раз.
Назначения врача носят индивидуальный характер, но есть общие рекомендации, с которыми не помешает ознакомиться каждому.
Ниже представлены меры по восстановлению функций организма в первый год после инсульта:
как только состояние пациентки стабилизируется, можно приступать к реабилитации. Активность занятий регулируется под каждую женщину индивидуально с учетом утомляемости, возраста, способностей; несмотря на возможное отсутствие аппетита, нужно полноценно питаться
Особенно это важно в период восстановления. Лучше налегать на лечебное калорийное питание, чтобы организм имел больше шансов восстановиться; противопролежневые матрасы и смена положения тела на кровати станут профилактикой пролежней и инфекций, наладят кровообращение; сопутствующие заболевания необходимо лечить, чтобы не вызвать обострения.
https://youtube.com/watch?v=u3jEPSBCRJ8
Группа риска
Причины микроинсульта могут быть разными. Существует большое количество факторов, которые негативно влияют на жизнь человека и могут провоцировать развитие патологических состояний, в том числе и инсульта. Некоторые из них, такое как лишний вес или курение человек может устранить самостоятельно. Другие невозможно контролировать.
Возможные предпосылки к развитию микроинсульта и причины его появления:
- Сахарный диабет ухудшает состояние сосудов. Нарушается водно-солевой обмен и происходит сгущение крови. У людей с сахарным диабетом диагностируется инсульт в 2,5 раза чаще, чем у других.
- Злокачественные опухоли могут поразить метастазами или повлиять на любую систему человеческого организма и вызвать микроинсульт головного мозга.
- Высокий показатель холестерна и последующий атеросклероз приводят к закупорке артерий и сосудов холестериновыми бляшками. В результате может произойти разрушение мелких сосудов и микроинсульт.
- Наследственные факторы влияют на развитие заболевания. Если в семье были случаи инсульта, инфаркта или серьезных сердечных заболеваний, человек автоматически попадает в группу риска.
- Любое заболевание, вызывающее образование тромбов может стать причиной инсульта.
- Риск возникновения болезни увеличивается с возрастом, после 45-60 лет разрушение сосудов диагностируется чаще. Однако медицине известно множество случаев проявления микроинсульта в 30-ти летнем возрасте.
- Недостаток движения и постоянная сидячая работа ухудшает общее состояние здоровья человека. При резких движениях повышается кровяное давление и происходит микроинсульт.
- Плохие привычки, такие как курение и злоупотребление алкоголем способны вызывать микроинсульт и последствия болезни.
- Ожирение вследствие употребления в пищу большого количества жиров и слабостей многие врачи ставят в один ряд с алкоголизмом. Привычка много есть приводит ко многим негативным проявлениям со стороны здоровья, в том числе и к инсультам.
- Беременность может стать провоцирующим фактором. Сильные сокращения матки могут стать причиной разрушения мелких сосудов и микроинсульта.
Восстановительные мероприятия
Восстановление после ТИА продолжается дома. Важную роль в предотвращении повторных приступов играет образ жизни самого пациента. Именно ему уделяют особое внимание. Если человек курит, ведет сидячий образ жизни, употребляет алкоголь, питается жирной, соленой и жареной пищей, вероятность повторной атаки довольно высока.
В первую очередь следует отказаться от вредных привычек и пересмотреть питание.
Диета
Основные принципы диеты следующие:
- ограничение поваренной соли до 2-5 г в день, отказ от продуктов, содержащих «скрытую» соль (колбасных изделий, чипсов, крекеров, паштетов, консервов);
- ежедневное употребление фруктов и овощных блюд в количестве 400 г;
- ограничение в рационе продуктов, содержащих насыщенные жиры и холестерин (сливочное масло, сало, субпродукты, сыр, колбасы);
- отказ от сладостей и сдобной выпечки.
В меню должно быть:
- жирная морская рыбка, как источник полезных Омега кислот;
- нерафинированное оливковое или льняное масло;
- постное мясо курицы, индейки, кролика;
- томаты (являются источником антиоксидантов);
- молочные продукты умеренной жирности (творог, ряженка, простокваша);
- продукты, богатые калием и магнием (сухофрукты, печеный картофель, крупы, ростки пшеницы).
Калорийность рациона для людей с нормальной массой тела должна быть в пределах 2500 ккал. Если имеется ожирение, энергетическую ценность рациона снижают на 10-20 %.
Первые признаки кровоизлияния в мозг
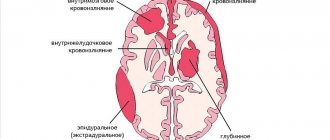
Чаще всего, геморрагический инсульт развивается у пациентов в возрасте 40 – 60 лет. Дебют – днем, на фоне переутомления или подъема артериального давления, покраснения лица. Затем происходит разрыв сосуда (например, аневризмы), с развитием следующих симптомов:
- Резкая головная боль («удар» в голову, кк при субарахноидальном кровоизлиянии, но может отсутствовать);
- Рвота, причем многократная;
- Быстрое угнетение сознания (сонливость, сопор и его потеря);
- Учащение дыхания, оно становится шумным, щека «парусит», поскольку часто геморрагический инсульт сопровождается парезом лицевого нерва, угол рта опущен вниз;
- Возможна анизокория (неравенство зрачков, на стороне кровоизлияния зрачок расширен);
- На противоположной от очага даже в сонливом состоянии наблюдаются симптомы начинающегося спастического паралича: поднятая рука падает, как плеть, а стопа поворачивается кнаружи;
- Часто может возникать непроизвольное мочеиспускание;
- Нередко обширный геморрагический инсульт сопровождается большими эпилептическими припадками, или резким повышением температуры (развитием гипертермии). Это неблагоприятные факторы, которые свидетельствуют о глубокой утрате сознания и нарушении витальных функций.
Геморрагический инсульт всегда опаснее ишемического, и прогноз у него более неблагоприятный. При обширном стволовом поражении мозга человек среди полного благополучия внезапно теряет сознание, впадая в глубокую кому и, спустя несколько часов, погибает, а при ишемическом поражении это бывает значительно реже.
Инсульт мифы и реальность
Миф 1. -При низком давлении инсульт не страшен*. Реальность. Это не так. хотя заблуждение и очень популярно. У гипотоников также бывают инсульты. Ишемический может произойти непосредственно из-за понижения давления, при котором замедляется ток крови и возникает риск тромбообразования. Также возможен инсульт при повышении артериального давления, которое происходит и у гипотоников. Хотя в целом риск инсульта у людей с пониженным давлением не очень велик.
Миф 2. • Инсульт — болезнь пожилых-.
Реальность. Не только. Люди старше 50 лет, действительно, находятся в группе риска. Однако заболевание с каждым годом молодеет: сегодня с нарушением кровообращения мозга все чаще сталкиваются молодые люди от 18 до 40 лет. Более того, инсульт, хоть и редко, но происходит и у детей, в том числе — новорожденных, и даже у эмбрионов. Такой вид болезни называют .перинатальный инсульт-.
Миф 3. -Инсульт случается только у людей-.
Реальность. Большинство млекопитающих, в частности, домашние питомцы — собаки и кошки, подвержены инсульту. Его проявления, как и последствия, почти ничем не отличаются от человеческих, и точно так же меньшие братья могут умереть от инсульта.
Микроинсульт у женщин причины, первые признаки, лечение
Микроинсультом называют непродолжительное острое нарушение мозгового кровотока. В медицине вместо термина микроинсульт используют другое название – транзиторная ишемическая атака.
Первые признаки микроинсульта у женщин (такие, как парезы, снижение чувствительности и другие очаговые неврологические симптомы) присутствуют не более суток.
Признаки микроинсульта у женщин такие же, как и у мужчин.
Причины микроинсульта
Причиной развития микроинсульта как у женщин, так и у мужчин, является нарушение кровотока. Спровоцировать появление непродолжительного приступа могут такие факторы, как:
- повышенное давление (гипертония);
- проблемы с артериями (атеросклероз сонных, позвоночных артерий);
- проблемы с сердцем (нахождение искусственного клапана, мерцательная аритмия);
- гипофункция поджелудочной железы (сахарный диабет);
- инфекционно-аллергические болезни;
- воспаление и последующее разрушение стенок сосудов (системные васкулиты);
- возраст человека (чем старше человек, тем выше риск появления болезни);
- табакокурение.
Признаки, появляющиеся при ТИА
К общей симптоматике относят:
- мигрени;
- головокружение;
- тошноту и рвоту;
- потерю сознания.
Появление других симптомов микроинсульта у женщин или мужчин обусловлено местом, в котором происходит патологический процесс.
ТИА в вертебробазилярном бассейне – наиболее встречаемая ишемия с характерными симптомами:
- головокружения, мигрени, тошнота и рвота;
- различные расстройства зрения: появление мелких точек или предметов, слепота обоих глаз в половине поля зрения, двойное зрение;
- альтернирующие синдромы: Валенберга-Захарченко, Унтерхарншайдта;
- нарушение мыслительного процесса: дезориентация, временная потеря памяти.
Непродолжительное острое нарушение кровотока, протекающее в каротидном бассейне, обусловлено такими признаками, как:
- снижение силы вследствие поражения двигательного пути нервной системы (моно- и гемипарезы);
- снижение чувствительности (гипестезия);
- нарушение произношения слов или невозможность их высказывания;
- слепота на один глаз, сопровождающаяся параличом конечностей с одной стороны тела.
Потому как долго длятся симптомы, а также наличия органических признаков (мигрени, угнетение мыслительного процесса) выделяют такие формы ТИА, как:
Причины и факторы риска
Основные причины возникновения предынсультного состояния:
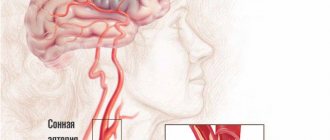
- Атеросклеротическое поражение сосудов, кровоснабжающих головной мозг (сонные, позвоночные артерии).
- Компрессия (сдавление, защемление) сосудов в результате шейного остеохондроза.
Атеросклероз развивается на фоне высокого уровня «плохого» холестерина в крови, который откладывается на стенках артерий, в результате чего образуются атеросклеротические бляшки. Они вызывают повреждение, воспаление в сосудах, что провоцирует усиленное тромбообразование – защитный механизм, в результате которого тромбы «латают» поврежденные участки сосудов. Затем они могут оторваться от стенок и вместе с частями атеросклеротической бляшки закупорить более мелкий сосуд. Как следствие, клетки мозга перестают получать кислород и питание в достаточном количестве. Развивается ишемия. Критическая степень ишемии, когда происходит отмирание (инфаркт, некроз) нервных клеток, называется инфаркт мозга или по-другому – ишемический инсульт. Микроинсульт (ишемические атаки) — это некритичное состояние, когда мозг не сильно поврежден, а кровоснабжение в сосудах восстанавливается за счет растворения тромбов, уменьшения размеров атеросклеротической бляшки или компенсации в виде коллатерального (обходного) кровоснабжения.
Сдавление артерий деформированными позвонками в результате остеохондроза также приводит к нарушению кровообращения (ишемии).
Факторы риска:
- выраженный атеросклероз, высокое содержание холестерина в крови;
- гипертония, сердечно-сосудистые патологии (аритмия, инфаркт миокарда, заболевания периферических сосудов);
- сахарный диабет;
- шейный остеохондроз;
- ожирение, избыточный вес;
- возраст старше 45 лет;
- вредные привычки (никотиновая, наркотическая, алкогольная зависимости);
- гиподинамия (недостаток движения и физической активности);
- повышенный тромбогенный потенциал (риск образования тромбов);
- стеноз (критическое сужение) сонных и позвоночных артерий.
Считается, что нарушение кровоснабжения мозга чаще возникает у мужчин после 40–45 лет на фоне атеросклероза, гипертонии, избыточного веса и вредных привычек.
Первая помощь
Если человек вовремя не получит квалифицированную помощь, то последствия микроинсульта могут быть очень серьезными. Поэтому в первую очередь при подозрении на инсульт следует вызвать скорую медицинскую помощь. В домашних условиях необходимо предпринять все меры, чтобы помочь человеку. Что же делать после микроинсульта?
Во время ожидания приезда скорой, следует свести к минимуму возможные последствия инсульта:
- Облегчение дыхания после инсульта. Следует расстегнуть тесную одежду, пояс, ворот рубашки и обеспечить в помещение доступ свежего воздуха, в результате чего больному станет легче дышать.
- Больному необходим покой, исключаются громкие звуки, яркий свет и другие раздражители. Лучше уложить человека на диван или на пол и приподнять голову на 30 градусов.
- Если пострадавший от исульта близкий человек страдает от гипертонии, следует измерить кровяное давление. Если показатель повышен, нужно дать больному привычное для него лекарство в прописанной дозировке. Об этом следует обязательно рассказать бригаде скорой помощи. Если была использована последняя таблетка в упаковке, коробку не выбрасывают.
- Больной может испугаться своего состояния. Лишнее волнение только усугубит его состояние, потому нужно успокоить человека после инсульта. Не следует оставлять больного в одиночестве или эмоционально реагировать на сложившуюся ситуацию. Можно принять и дать больному настойку валерианы или боярышника.
- Если есть возможность, можно приложить к затылку больного пакет со льдом.
Первая помощь при микроинсульте очень важна для больного. Однако ни в коем случае не стоит давать пострадавшему от микроинсульта какие-либо лекарственные препараты. Лечением должен заниматься толь ко квалифицированный врач. Можно сделать легкий массаж головы, круговыми движениями поглаживая виски. Даже самочувствие больного улучшится, ему не следует вставать и совершать резкие движения. Необходимо дождаться скорой медицинской помощи. Микроинсульт и лечение должно быть под контролем медиков.
Первая помощь при микроинсульте в домашних условиях
Что делать при микроинсульте в домашних условиях? Если у пациента появились первые признаки нарушения мозгового кровообращения, его необходимо уложить в кровать, приподнять и повернуть набок голову. Следует расстегнуть открыть форточку и обеспечить доступ свежего воздуха.
После рвоты нужно очистить ротовую полость от остатков рвотных масс. До приезда скорой помощи следует измерить артериальное давление. Если оно высокое, можно дать выпить лекарственный препарат, который пациент обычно принимает для лечения артериальной гипертензии.
Человека следует поддержать морально и убедить в необходимости госпитализации. При поступлении пациентов в Юсуповскую больницу в течение 3-4 часов от дебюта заболевания шансы на полное восстановление возрастают многократно. В клинике неврологии врачи применяют инновационные методы нейровизуализации (компьютерную и магнитно-резонансную томографию), выполняют ультразвуковую допплерографию, рентгенографию шейного отдела позвоночника. Для лабораторных исследований используют качественные реагенты. Пациентов консультирует кардиолог, офтальмолог и эндокринолог.
После этого врачи назначают лекарственные средства для восстановления кровотока по церебральным сосудам и защиты клеток мозга от повреждения. При наличии артериальной гипертензии кардиологи индивидуально подбирают препараты, позволяющие контролировать артериальное давление и избегать гипертонических кризов. Эндокринолог назначает лекарства, необходимые для нормализации уровня глюкозы в крови. При наличии показаний пациентов консультирует сосудистый хирург с целью решения вопроса о необходимости малоинвазивного оперативного вмешательства.
Пациентам рекомендуют избегать стрессов и усталости. Им следует бросить курить и прекратить употреблять алкоголь. Иногда можно выпить бокал красного сухого вина. Состояние сосудов улучшается после дозированных физических нагрузок. В Юсуповской больнице есть механические и роботизированные тренажёры, позволяющие контролировать показатели работы сердца непосредственно во время занятий.
При наличии первых симптомов микроинсульта звоните по телефону. Врачи Юсуповской больницы проводят лечение и профилактику нарушений мозгового кровообращения наиболее эффективными препаратами. Реабилитологи используют инновационные методики восстановления нарушенных функций. Вы можете воспользоваться комплексной программой реабилитации после инсульта и пройти все необходимые процедуры, сэкономив деньги.
Кто в наибольшей степени подвержен заболеванию
Согласно статистике, микроинсульт чаще всего диагностируется у людей 65 лет и старше.
Данный факт объясняется возрастными изменениями, происходящими в структуре сосудов, а также патологиями, нарушающими процесс циркуляции крови. Однако каждый четвертый случай приступа приходится на человека молодого возраста. Это связано с такими обстоятельствами, как неправильный рацион, пагубные пристрастия, физические и эмоциональные перегрузки. Какие категории лиц относятся к группе риска? Среди тех, у кого есть большая вероятность развития болезни, можно назвать:
- Людей, страдающих гипертонией.
- Пациентов с атеросклерозом сосудов позвоночника.
- Людей, употребляющих табачные изделия.
- Диабетиков.
- Лиц с расстройствами деятельности миокарда (аритмией, ИБС, эндокардитом).
- Людей с повышенной свертываемостью крови.
- Женщин, употребляющих средства контрацепции, которые содержат гормоны.
- Пациентов с шейным остеохондрозом.
- Лиц, имеющих избыточные килограммы.
Так как в последние годы патология часто диагностируется у молодых людей, вопрос о том, что делать при микроинсульте в домашних условиях, является актуальным не только для пациентов преклонного возраста.
Виды и методы терапии
Лечение микроинсульта осуществляется с помощью консервативных и физиотерапевтических методов.
Консервативные методы направлены на устранение симптомов (восстановление кровообращения, улучшение мозговой деятельности) и причин (расширение сосудов, снижение агрегации тромбоцитов, улучшение метаболизма, нормализация артериального давления), вызвавших заболевание.
Лечение этого заболевания проходит в условиях стационара.
- В первые сутки проводится интенсивная терапия.
- Далее врач оценивает состояние пациента и назначается пятидневный курс инъекционных форм препаратов (капельницы, уколы).
- После лечение продолжается в домашних условиях с помощью таблетированных форм.
Физиотерапевтические методы имеют второстепенное значение, так как микроинсульт не вызывает серьезных неврологических нарушений. Процедуры назначаются в индивидуальном порядке и для каждого случая врач определяет наиболее подходящие:
- Электрофорез.
- Магнитотерапия.
- Лазеротерапия.
- Дарсонвализация.
- Массаж.
Следует различать тип микроинсульта, так как от этого будет зависеть направленность лечения.
- Ишемический – обусловлен недостаточным притоком крови.
- Геморрагический – вызван разрывом сосудистых стенок.
Хирургические методы лечения применяются, для устранения серьезных причин (пороки головного мозга, запущенный атеросклероз, опухоли центральной нервной системы и т.д.), вызвавших заболевание, которые не поддаются коррекции фармакотерапией.
Последствия микроинсульта
Однократное преходящее нарушение кровоснабжения мозга, вызванное приступом микроинсульта, довольно часто при условии оказания первичной помощи и последующего лечения не оставляет последствий. В некоторых случаях у человека, перенесшего приступ, могут появиться следующие нарушения мозговых функций:
- снижение памяти;
- рассеянность и невнимательность;
- ухудшение концентрации внимания;
- депрессивное настроение;
- вспышки раздражительности и агрессии или, наоборот, плаксивости.
Обычно после прохождения медикаментозного лечения эти расстройства проходят, и пациент перестает испытывать дискомфорт.
Опасным последствием приступов микроинсульта, следующих один за другим, является развитие полноценной ишемической атаки. В таких случаях острое нарушение кровообращения мозга приводит к серьезным последствиям:
- параличу частей тела – руки, ноги, части лица;
- психическим расстройствам;
- нарушению речи или ее отсутствию;
- снижению зрения со стороны инсульта;
- эпилептическим припадкам;
- невозможности самостоятельного приема пищи из-за нарушенного глотательного рефлекса;
- частичной амнезии, когда больной забывает отдельные события или теряет полученные ранее знания;
- снижению интеллекта и мышления;
- коме;
- смерти.
Неотложная помощь
Первая помощь включает в себя определенный алгоритм действий
Очень важно знать правила оказания первой помощи при микроинсульте в домашних условиях, ведь большинство больных в острый период болезни находятся дома, а к врачу обращаются только после восстановления утраченных функций, по сути тогда, когда лечение уже не требуется. Сложность лечения заключается в том, что иногда симптоматика занимает не более 8–15 минут, и пациенты могут вовсе не обращаться к врачу, тем самым увеличивая риск развития инсульта
Первая помощь при микроинсульте не отличается от медицинских мероприятий, проводимых при классическом инсульте. Целью лечения является предупреждение повторных случаев микроинсульта, классического геморрагического и ишемического инсульта. В первую очередь делать нужно следующее:
- Уложить больного в постель.
- Обеспечить проходимость дыхательных путей: снять стесняющую одежду, расстегнуть воротнички, открыть форточку для поступления свежего воздуха.
- Важным моментом является таблетка Аспирина.
Употребление в остром периоде Аспирина снижает риск повторных острых нарушений мозгового кровообращения на 30%.
Можно принять Агренокс – комбинированный препарат, в составе которого Аспирин и Дипирадамол замедленного действия. При непереносимости Аспирина или появлении побочных эффектов можно принимать Клопидогрель.
Ноотропные препараты повышают устойчивость головного мозга к повреждающим факторам
Ноотропы. Имеется предположение, что Пирацетам, Винпоцетин не только улучшают кровоснабжение ишемизированного участка мозга, но и защищают нейроны от разрушения.
Дальнейшая помощь в домашних условиях зависит от причины, подтолкнувшей к развитию острого нарушения кровообращения головного мозга:
- Необходимо измерить артериальное давление, если первая цифра выше 200 мм. рт. ст., то нужно принять Эмоксипин, если давление 200 мм. рт. ст. и выше, то необходимо медленно снижать артериальное давление антигипертензивными препаратами – снижать разрешается не более чем на 15–20%. Для снижения артериального давления классическом набором препаратов являются – Каптоприл (таблетку нужно положить под язык), Фуросемид – принять внутрь, Пропранолол (положить таблетку под язык), при необходимости прием Пропранолола можно повторить через 5 часов.
- При нарушениях сердечного ритма нужно принять соответствующие антиаритмические препараты.
- При сахарном диабете нужно добиться нормального уровня сахара крови путем приема инсулинозаменителей, инсулина.
- Для предотвращения рвоты в домашних условиях можно принять таблетку Метоклопромида или Церукала.
Запрещено делать назначения самостоятельно, если дома нет врача, нужно позвонить на станцию скорой помощи и уточнить, что можно принять, чтобы не навредить здоровью больного.
Строго запрещено в домашних условиях принимать антикоагулянты, эти препараты назначаются только врачом и только под наблюдением свертывания крови.
Для профилактики инсульта больным в течении последующих 2 лет рекомендуется ежедневно принимать Аспирин, Дипиридамол, Клопидогрель. По назначению врача порой требуется прием антикоагулянтов, при сужении сосудов мозга нужно делать хирургическую пластику. Большое значение в дальнейшей профилактике инсульта имеет диета с низким содержанием жиров, отказ от курения и алкоголя. Женщинам после микроинсульта не рекомендуется принимать контрацептивы с высоким содержанием эстрогенов. Некоторые люди в страхе предстоящего инсульта страдают от депрессии, и в этом случае они нуждаются в антидепрессантах.
Оказание первой помощи в домашних условиях и выполнение мер профилактики помогут спасти больного от инсульта.
Обзор препаратов
Таблетки при микроинсульте, назначаемые пациенту, будь то мужчина или женщина, делятся на несколько групп:
- Тромболитические.
Лекарства, препятствующие склеиванию тромбоцитов и повышающие текучесть крови, назначаются пациенту не только в период лечения, но и после выписки из стационара. Прием препаратов может длиться долгое время. Тромболитические лекарства являются эффективным средством для профилактики повторных приступов острого нарушения мозгового кровообращения. Часто назначаемые препараты:
- Ацетилсалициловая кислота (Аспирин, Тромбо АСС). У лекарства имеются противопоказания: при длительном приеме может возникнуть кровотечение в органах ЖКТ.
- Клопидогрел. Достаточно безопасный препарат, считающийся более эффективным, чем Аспирин. Имеет меньше побочных эффектов и противопоказаний.
- Тиклопидин. Эффективное импортное лекарство, но его длительный прием может привести к нарушению кроветворения.
- Антикоагулирующие.
Медикаменты назначают для предотвращения тромбоза сосудов головного мозга и разжижения крови. Они не позволяют крови сворачиваться, что препятствует образованию тромбов. Обычно применяют:
- Гепарин. Используется внутривенно, имеет выраженный тромбостатический эффект.
- Фраксепарин. Нормализует липидный обмен, повышает резистентность капилляров, улучшает мозговое кровообращение.
- Вазоактивные.
Лекарства необходимы для воздействия на центральную нервную систему пациента, для расширения суженых сосудов, для улучшения кровообращения в головном мозге. Часто прописывают:
- Пропранол. Относится к категории антигипертензивных средств, оказывает воздействие на продолговатый отдел головного мозга, улучшает двигательную активность.
- Пирроксан. Воздействует на сами сосуды и их стенки, улучшая эластичность.
- Низкомолекулярные декстраны.
Медицинские препараты назначают, если нарушено периферическое кровообращение или необходимо декомпенсировать сердечную недостаточность:
- Реополиклюгин. Наиболее назначаемый препарат при микроинсульте, его применяют при нарушенном кровообращении. Считается заменителем крови, вводится внутривенно.
- Гипотензивные.
Лекарства, снижающие высокие показатели АД. Обязательны в начальном периоде лечения, в дальнейшем могут быть назначены пациенту по показаниям. Часто назначаемые препараты:
- Каптоприл.
- Никардипин.
- Нейропротекторные средства и ноотропы.
Медикаментозные средства, улучшающие метаболические процессы в организме и регенерирующие нервные клетки. Лекарства способны влиять на тонус сосудов, улучшать ток крови. Прием медикаментов назначается курсами 2-3 раза в году.
Побочные эффекты: чувство тревожности, бессонница, раздражительность. Эта группа препаратов дает возможность существенно увеличить шанс на полное выздоровление. Часто назначаемые препараты:
- Церебролизин, вводится внутривенно.
- Пирацетам, принимается перорально.
- Семакс, вводится в носовые проходы.
- Метаболические медикаменты и ангиопротекторы.
Лекарства, которые назначают для нормализации функций сосудистых стенок, увеличения тонуса капилляров, снятия отеков и ускорения обменных процессов в организме. Часто назначаемые препараты:
- Флебодиа 600. Препарат выпускается в виде капсул, курсовой прием составляет не менее одного месяца.
- Троксевазин. Лекарство хорошо восстанавливает микроциркуляцию, снимает воспалительные процессы, делает стенки сосудов эластичными, имеет мало противопоказаний.
- Витамины.
В период реабилитации больному часто назначают поливитаминные комплексы, помогающие организму справиться с осложнениями.
Лекарства, используемые для терапии микроинсульта, назначаются лечащим врачом, только он сможет подобрать комплексное лечение и те дозы препаратов, которые приведут к скорейшему выздоровлению.
При остром нарушении кровообращения головного мозга — микроинсульте — лечение препаратами следует начинать как можно скорее. Только в этом случае организм будет быстро восстанавливаться. При этом заболевании происходит нарушение нормального кровообращения, пораженные клетки головного мозга при этом испытывают недостаток питательных веществ и кислорода. Это происходит на фоне резкого скачка давления в сосудах или из-за тромба в определенном участке мозга.
При этом повышается артериальное давление, у пациента нарушается координация движения, он ощущает слабость во всем теле, онемение конечностей и головокружение. Если такое состояние длится около 6 часов, то кровообращение и мозговые ткани могут восстановиться. При более длительном периоде клетки могут погибнуть, и инсультом будет поражена большая область головного мозга.
Первая помощь
Если у человека наблюдаются перечисленные признаки, то ему требуется немедленная медицинская помощь. В группе риска часто оказываются люди, страдающие гипертонией, сердечно-сосудистыми заболеваниями, сахарным диабетом. Часто этому заболеванию подвергаются люди пожилого возраста и имеющие лишние килограммы.
До приезда бригады неотложной помощи человеку необходимо оказать первую помощь:
- Придать горизонтальное положение, приподнять голову и освободить от сдавливающей одежды.
- Обеспечить больному полный покой.
- Обеспечить свободное дыхание и доступ свежего воздуха. Можно умыть больного прохладной водой.
- При возможности — измерить кровяное давление. Если оно очень высокое, то рекомендуется принять препарат для его снижения (Каптоприл или Каптопрес). Если медикаментов не оказалось под рукой, то можно приложить к ногам больного бутылки с горячей водой, чтобы он согрелся.
- Возможно, что при слабом и неритмичном дыхании человеку потребуется реанимационные процедуры, например непрямой массаж сердца. Желательно до прибытия врачей консультироваться с ними по телефону и выполнять все их рекомендации.
У некоторых пациентов симптомы микроинсульта не явно выражены и проходят без помощи врача через пару часов. Они часто отказываются от госпитализации и дальнейшего лечения. Это очень опасно для здоровья. Проникновение очага заболевания глубже может привести к повторному приступу, развитию ишемии, частичной потере физических способностей и даже к психическим расстройствам.
Лечение микроинсульта
Лечить микроинсульт начинают после постановки диагноза по имеющимся симптомам у пациента и после его обследования. Необходимо быстро остановить патологический процесс, чтобы не допустить распространения мозгового нарушения на другие участки. Нужно восстановить нормальное кровообращение, вылечить основное заболевание, которое могло вызвать микроинсульт, и назначить профилактические меры, чтобы избежать повторного приступа.
Лечение при микроинсульте длительное. Оно включает в себя прием медикаментов, использование народных рецептов и лечебную физкультуру. При этом рекомендуются регулярные консультации у невропатолога, не реже 1 раза в месяц. Это позволит контролировать состояние больного и при необходимости корректировать назначенное лечение.
Какие лекарства принимать при остром нарушении кровообращения головного мозга и сколько, невропатолог решает индивидуально в каждом случае, в зависимости от тяжести заболевания. Для постановки точного диагноза потребуется магниторезонансная томография. Именно этот метод исследования даст наиболее полную картину нарушений в головном мозге. Основные лекарственные препараты — сосудорасширяющие, ноотропные, антитромбические и сердечные.
Сосудорасширяющие препараты (Трентал, Кавинтон, Цинатропил) способствуют расширению кровеносных сосудов и улучшению мозгового кровообращения. Курс лечения может длиться до 3 месяцев.
Для улучшения мозгового кровообращения назначают и ноотропные препараты, например Фезам, Пирацетам или Аминалон. Эти медикаменты позволяют восстановить память пациента и его интеллектуальные способности. Принимают их обычно в течение 2 месяцев. На начальном этапе лекарственное средство могут вводить внутривенно, а в дальнейшем можно лечить таблетками.
Для разжижения крови, чтобы избежать тромбов, обязательно назначают Кардиомагнил или Аспирин. Эти препараты принимаются довольно длительное время.
При микроинсульте обязательно надо употреблять препараты, улучшающие работу сердечно-сосудистой системы. Рекомендуется пить такие таблетки, как Аспаркам, Верапамил или Дигоксин. В составе Аспаркама много калия и магния, эти полезные микроэлементы улучшают работу головного мозга и сердца.
В комплексное лечение обязательно включают и прием витаминов, чтобы укрепить иммунитет и улучшить работу головного мозга. Витамины (Декамевит, Квадевит) принимают в течение месяца, затем делают перерыв 2 недели и повторяют курс приема.
Особенности лечения микроинсульта
Микроинсульт может быть 2 видов — ишемический и геморрагический. При лечении ишемического вида главной задачей является препятствие образованию тромбов. В качестве срочной помощи назначают тромболитики, которые вводят внутривенно. Сосудорасширяющие препараты, курс лечения которых может длиться до полугода, помогают восстановить деятельность мозга, укрепить стенки сосудов и восстановить их подвижность. Для восстановления и в качестве профилактики назначаются ноотропные препараты.
Геморрагический микроинсульт намного опаснее, в этом случае может произойти разрыв стенок сосудов и кровоизлияние в мозг. Чтобы остановить кровотечение, необходимо применение гемостатиков. Для снижения артериального давления и нормализации сердечного ритма назначают прием Аспирина и Папаверина.
Чтобы предупредить отек мозга, который может привести к коме, назначаются препараты для улучшения метаболизма и кровообращения, это может быть Актовегин, Урбазон или Фуросемид. Для снижения боли, спазмов и судорог при восстановлении и для профилактики врач назначает спазмолитики — Бускопан, Но-шпу.
В стационаре больной может находиться около 3 недель, в это время исследуют его анализы, проводят полную диагностику и оказывают медикаментозную помощь. Восстановление и профилактику повторного приступа можно проводить в домашних условиях: продолжается прием лекарственных препаратов, назначаются физиотерапия, массаж и диетическое питание. В этот период принято избегать физических нагрузок и стрессовых ситуаций.
Восстановление после микроинсульта
После назначенного курса медикаментозного лечения пациент должен обязательно пройти курс реабилитации. Этот период будет способствовать максимальному восстановлению пораженного участка головного мозга. Кроме регулярного приема препаратов для расширения сосудов, пациенту потребуются физиотерапевтические процедуры, специальная лечебная физкультура и диетическое питание.
Если для того чтобы лечить заболевание требуется госпитализация больного, восстановление может проходить в домашних условиях. При реабилитации важно максимально восстановить все утерянные функции и не допустить повторного приступа.
К микроинсульту могут привести резкие перепады артериального давления, повышение уровня сахара в крови, ожирение и вредные привычки. Чтобы избежать повторения приступа, пациенту надо избавиться от вредных привычек и при необходимости снизить массу тела.
При реабилитации надо обязательно лечить основное заболевание, которое могло вызвать микроинсульт. Может также потребоваться консультация психотерапевта или психолога, ведь после микроинсульта человек часто бывает нервным и раздражительным.
При микроинсульте нельзя заниматься самолечением, все необходимые лекарственные препараты должен назначать только врач. Если лечение не будет начато вовремя, то последствия могут быть непредсказуемыми. Только постоянный контроль врача и строгое выполнение всех его рекомендаций могут значительно и в короткие сроки облегчить состояние больного.
Официального медицинского термина «микроинсульт» не существует. Но именно так врачами называется инсульт головного мозга, сопровождающийся небольшими кровоизлияниями и минимальными очагами некрозов. Именно они и указывают на развитие патологического состояния.
Несмотря на малую степень повреждения тканей головного мозга, лечение и восстановление после микроинсульта ничем не отличается от терапии классического течения геморрагической или ишемической формы.
Что такое микроинсульт
Термин микроинсульт, хоть и не является для современной медицины официальным, тем не менее широко используется как среди пациентов, так и среди врачей, поскольку как нельзя лучше отражает суть соответствующего заболевания. По сути, это тоже инсульт, но микроочаговый ̶ ведь острая патология при нём происходит в малых сосудах головного мозга. В результате, в отличие от классического инсульта, изменения в головном мозге носят точечный характер, и вызывают соответствующую, несильно выраженную симптоматику.
Многие часто путают микроинсульт с преходящими нарушениями мозгового кровообращения, но это не одно и то же. Преходящие нарушения могут быть довольно значительными по объёму; однако, вся симптоматика постепенно исчезает в течение 24 часов, без следа или почти без следа.
В отличие от них, симптомы микроинсульта выражены несильно, но являются значительно более стойкими, и даже в случае адекватного и успешного лечения держатся не менее 20 — 22 дней. Объединяет их то, что обе эти патологии (как микроинсульт, так и преходящие расстройства) являются серьёзным сигналом для больного: если не принять надлежащих мер, в будущем может развиться полноценный, классический мозговой инсульт.
Другие методы лечения
Многие люди с сосудистой патологией ведут малоподвижный образ жизни, но именно недостаток активности сказывается на состоянии сосудов. Пациенту, сразу после микроинсульта, рекомендуется ежедневная зарядка продолжительностью от 5 до 10 минут. Начинают с простых упражнений — поднятие рук и ног, вращения корпуса, наклоны в стороны. В дальнейшем комплекс усложняют, а продолжительность занятий увеличивают.
При улучшении самочувствия рекомендуются пешие прогулки — по 30 минут ежедневно или 3-5 часов в неделю. Показан легкий бег, плавание.
Реабилитационная программа включает в себя физиотерапевтическое лечение:
- эектрофорез,
- дарсонваль,
- электросон,
- манитотерапию.
Хороший эффект дает аэроионизация лицевой и воротниковой зоны. Для поднятия мышечного тонуса применяются тепловые процедуры — парафиновые обертывания, лечебные грязи, аппликации озокерита. Эффективно сочетание теплового воздействия и электрических процедур (гальванизация, ультразвук).
Восстановление эмоционального здоровья — важная часть реабилитационных мероприятий. Если у человека нарушилась речь, помогут занятия с логопедом. Психотерапевт выявит скрытые проблемы, настроит на успешное лечение.
Человеку, который регулярно сталкивается со стрессовыми ситуациями, следует научиться технике релаксации — дыхательные упражнения, аутотренинг. Важно хорошо высыпаться — не менее 7-8 часов. Ежегодный отпуск и выходные дни лучше использовать для активного отдыха.
Симптомы и первые признаки микроинсульта у женщины и мужчин
Главная » Статьи от эксперта » Диагностика
При микроинсульте симптомы и первые признаки у женщин можно определить после рассмотрения области поражения организма во время возникновения недомогания.
Прежде всего, необходимо сказать о том, что патология очень схожа с обычным инсультом.
Основное отличие состоит в том, что последний является более страшной болезнью, а микроинсульт — это его первый признак, который нельзя оставить без внимания.
Описание патологии
ВАЖНО ЗНАТЬ Средство для очистки сосудов и снижения давления, которое рекомендуют врачи Читать далее >>>
Микроинсульт — что это такое? Это более слабо выраженный инсульт. Длительность приступа несколько сокращена и продолжается от 5 минут до суток. Последствия приступа могут остаться с человеком на всю последующую жизнь. Рассмотрим механизм возникновения заболевания и природу патологии.
Существует ошибочное мнение, что инсульт в любых его проявления может возникать у людей только в преклонном возрасте. Это далеко не так, потому что статистика говорит об обратном: в последнее время наблюдается тенденция увеличения количества больных в возрасте до 50 лет, значительную долю в числе пораженных занимают женщины. Мужской пол при этом гораздо менее подвергнут патологии.
Заболевания инсульт и микроинсульт у мужчин встречаются реже, но лечение должно предприниматься незамедлительно. Восстановление после приступа может протекать от нескольких месяцев до многих лет. Особую опасность представляет недуг потому, что может привести к летальному исходу.
Как возникает микроинсульт
Как распознать недуг? Какие симптомы ему присущи? Первые признаки микроинсульта у женщин схожи с проявлениями при инсульте. Природа заболевания достаточно сложная, это связано с тем, что поражаются очень важные органы, а именно — сосудистая система и головной мозг.
Кроме того, недуг отличается тем, что не всегда больной может точно оценить происходящие с ним события. Это бывает в тех ситуациях, когда симптомы очень слабо выражены. В этом и заключается вся коварность патологии.
Если наблюдается микроинсульт, симптомы и последствия можно определить самостоятельно, при этом последние могут быть устранены вследствие правильного поведения больного и его окружения.
Возникновение микроинсульта
Определенный микроинсульт — это недуг, который проявляется в результате поражения сосудов головного мозга. Он способен ощущаться как спазм, разрыв, повреждение сосуда или тромб в нем.
Здесь важно сказать о том, что, в отличие от обычного вида заболевания, после перенесенного микроинсульта клетки имеют способность восстанавливаться, что собственно и позволяет называть его именно так. «Врачи скрывают правду!»
«Врачи скрывают правду!»
Даже «запущенные» заболевания сосудов и сердца можно вылечить дома. Просто не забывайте один раз в день выпивать…
>
Причины микроинсульта могут быть самыми разнообразными.
Возможно ли полное восстановление после геморрагического инсульта?
После геморрагического инсульта у выживших пациентов важно восстановить работу нервной системы, внутренних органов и опорно-двигательного аппарата.
Программа восстановления после геморрагического инсульта головного мозга решает следующие задачи:
- Улучшить состояние пациента. Важно устранить последствия геморрагического инсульта в максимальном объёме, чтобы пациент смог заниматься самообслуживанием, полноценно говорить и двигаться.
- Профилактика осложнений, таких как контрактуры (нарушение подвижности в суставах от длительного бездействия), атрофия мышц, пролежни и инфекции у лежачих больных, психологические проблемы, депрессия.
- Предотвращение рецидивов – главное условие снижения смертности от геморрагического инсульта, поскольку повторные атаки повышают её в несколько раз. Здесь важно вести правильный образ жизни, соблюдать приём препаратов и выполнять все рекомендации врача.
Важно помнить: чем раньше начата реабилитация, тем выше шанс на полное восстановление. Начинать восстановительное лечение нужно буквально с первых дней. При правильно составленной программе у многих пациентов удаётся добиться следующих результатов:
- В первые три месяца удаётся вернуть половину всех утраченных функций.
- В последующий квартал у пациента устраняется 20-30% нарушений.
- Оставшиеся расстройства ликвидируются в течение полугода, возможно полное восстановление.
Активная реабилитация должна начинаться в первые 2-3 недели. Параллельно осуществляется лечение после геморрагического инсульта в восстановительном периоде, направленное на рассасывание очага кровоизлияния и предотвращение осложнений и рецидивов.
После перенесённого внутримозгового или субарахноидального кровоизлияния реабилитация направлена на устранение последствий, нарушающих нормальную жизнь больного. К ним относятся:
- Расстройства движений и чувствительности. Они бывают выражены в разной степени, в зависимости от локализации и объема погибшей ткани мозга.
- Нарушение координации движений – данное осложнение часто возникает после геморрагического инсульта, характеризуется поражением нервных клеток, которые отвечают за сложные и целенаправленные движения. Если не проводить реабилитацию, утраченные функции не вернуться в полном объёме и приведут к инвалидности.
- Расстройства речи и глотания. Здесь понадобится консультация ЛОР-врача и логопеда.
- Нарушение памяти, мышления, психоэмоциональные проблемы. Степень расстройств зависит от ряда факторов и требует ответственного подхода в реабилитационный период. При выраженных осложнениях проводится беседа с родственниками, которые будут частично контролировать восстановление после геморрагического инсульта в домашних условиях.
Особенно большие трудности в период реабилитации возникают у лежачих больных. Это значительно ограничивает проведение восстановительных мероприятий, может привести к развитию пролежней и атрофии мышц. Такое состояние негативно сказывается на психике больного, снижая мотивацию и интерес к выздоровлению.
Сегодня многие пациенты задаются вопросом «как быстро восстановиться после геморрагического инсульта?», но в реабилитационные центры обращаются лишь 20% от общего числа больных. Статистика показывает, что летальность в первый месяц при нахождении пациента дома составляет 43%, а в специализированном учреждении – вдвое меньше. Именно поэтому врачи рекомендуют проводить восстановление в специализированных центрах.
Восстановление дома возможно лишь в следующих случаях:
- При лёгкой степени тяжести геморрагического инсульта.
- Стабильном состоянии больного.
- При отсутствии выраженных двигательных расстройств и речевых дисфункций.
Реабилитацией после инсульта занимаются специализированные неврологические клиники, реабилитационные центры. В пансионатах и хосписах находятся пациенты, которые нуждаются в постоянном уходе. На поздних сроках больной может поправить здоровье в санатории.
В зависимости от формы инсульта реабилитация после инсульта может занимать разное время. Так, реабилитация после ишемического инсульта обычно проходит несколько быстрее, чем после геморрагического, однако после геморрагического инсульта нарушения функций, как правило, менее масштабны из-за более быстро оказанной помощи.
В развитии инсульта выделяют несколько стадий, характеризующиеся разными изменениями в функциональных структурах мозга:
- Острейший период – первые сутки после приступа.
- Острый период – от 24 часов до 3 недель после инсульта.
- Подострый период – от 3 недель до 3 месяцев после инсульта.
После окончания подострой стадии инсульта наступает период реконвалесценции, т. е. выздоровления. Этот период также делится на три основных этапа:
- Ранний восстановительный период (3–6 месяцев от начала заболевания).
- Поздний восстановительный период (6–12 месяцев от начала заболевания).
- Период отдаленных последствий (более 12 месяцев).
Чтобы пациент восстановил способность находиться в устойчивом вертикальном положении, используют вертикализатор
При инсульте лечение и реабилитация с определенного этапа проводятся одновременно, так как реабилитационные мероприятия начинаются еще в остром периоде. Они включают раннюю активацию утраченных двигательных и речевых функций, предупреждение развития осложнений, связанных с гипокинезией, оказание психологической помощи, оценку объема поражения и составление программы реабилитации.
Реабилитацию после ишемического инсульта обычно начинают через 3–7 дней после начала болезни, после геморрагического – через 14–21 день. Показанием к началу ранних реабилитационных мероприятий служит стабилизация гемодинамических показателей.
Раннее восстановительное лечение улучшает прогноз, препятствует инвалидизации, снижает риск рецидива. Организм эффективнее мобилизует силы для борьбы с вторичными нарушениями (гипостатическая пневмония, тромбоз глубоких вен, формирование контрактур в суставах, возникновение пролежней).
Основные цели постинсультной реабилитации – дальнейшая активация пациента, развитие двигательной функции, восстановление движений в конечностях, преодоление синкинезий (содружественных движений), преодоление повышенного мышечного тонуса, снижение спастичности, тренировка ходьбы и походки, восстановление устойчивости вертикальной позы.
Когда произошел инсульт, восстановление после инсульта проводят согласно индивидуальным реабилитационным программам, которые лечащий врач разрабатывает для каждого пациента с учетом степени выраженности неврологического дефицита, характера протекания и тяжести заболевания, этапа реабилитации, возраста больного, состояния соматической сферы, степени осложнений, состояния эмоционально-волевой сферы, выраженности нарушения когнитивных функций.
Острое заболевание кровеносной системы головного мозга, которое поражает мелкие сосуды, составляющие микроциркуляторного русла, и приводит к незначительному нарушению деятельности всей системы, называется микроинсульт. Патология может проявляться в форме тромбоза, — закупорки мелких сосудов сгустками крови маленьких размеров, — или путем резкого сужения кровотока в ограниченном участке головного мозга.
Главным отличием микроинсульта от инсульта является площадь поражения — соотношение количества пострадавших кровеносных сосудов и их важности для общей гемодинамики головного мозга.
Главной опасностью микроинсульта является то, что из-за отсутствия большого количества патологических очагов симптоматика часто стерта или вообще отсутствует.
При таких обстоятельствах больной может испытывать незначительное ухудшение общего самочувствия, однако неврологические, паралитические, психиатрические и другие виды расстройств, характерные для генерализированного инсульта, будут отсутствовать. Поэтому заболевание может остаться незамеченным.
Сам микроинсульт большой вред организму не несет, поскольку нарушения часто являются обратимыми и подлежат полному нивелированию при применении правильной фармакологической терапии в сочетании с другими средствами восстановления. Однако указанная патология сигнализирует о наличии в организме значительных нарушений кровообращения головного мозга, что со временем может проявиться в форме ишемии, геморрагии или даже инфаркта мозговых тканей.
Питание после перенесенного микроинсульта имеет некоторую специфику и требует от больного соблюдения определенной диеты. При правильном комбинировании продуктов большого дискомфорта она не вызовет, даже наоборот – значительно разнообразит рацион больного и введет продукты, которые улучшают самочувствие и укрепляют общее состояние организма.
Исследования показывают, что одной из причин развития микроинсульта является накопление в организме большого количества насыщенных жиров, и частично гидролизованных продуктов. Такие компоненты содержатся в продуктах питания как животного, так и растительного происхождения с повышенным количеством соответствующих жиров.
Стоит также отказаться от употребления газированных напитков и других продуктов, содержащих в своем составе большое количество химических примесей. Такие вещества могут стать причиной накопления в организме бляшек на стенках сосудов.