Описание болезни
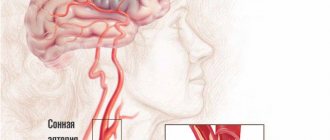
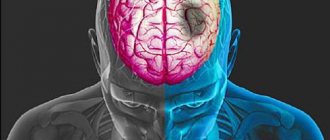
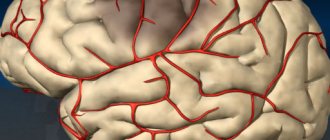
Инсульт по ишемическому типу наступает из-за препятствий, возникающих в сосудах, по которым кровь питает мозг. Такими препятствиями могут быть жировые отложения, тромбы. В основе заболевания – 3 патологии, связанные с расстройством кровообращения – ишемия, инсульт, инфаркт.
Справка: ишемией называют недостаточность кровоснабжения на участке ткани, органа, а инсультом – гибель мозговой ткани из-за нарушенного кровотока вследствие ишемии либо разрыва сосудов.
От чего бывает инсульта головного мозга?
Причины появления инсульта нет единичной, поэтому следует упомянуть о совокупности факторов риска, из-за которых он возникает. Один из главных факторов – наследственность. Когда у пациента «слабые» сосуды (замечена генетически определенная слабость соединительных тканей), у человека может сформироваться аневризма, которая, приобретая определенные размеры, может «лопнуть» и случится геморрагический инсульт. Или человека склонен к накоплению холестерина, тогда в сосудах образуются атеросклеротические бляшки, заужающие просветы и предрасполагающие появлению тромба. Причины инсульта, так как курение, гипертония, аритмия, лишний вес и сахарный диабет – также влияют. Потому никто не может быть застрахованным от инсульта.
Спинальный инсульт
Спинальным инсультом называют редкую, но опасную патологию, при которой наблюдается сбой кровоснабжения в спинном мозге.
Если сравнивать с церебральным, то спинальный инсульт реже становится причиной летального исхода, но зачастую становится причиной тяжелой инвалидности. По частоте выявления среди других болезней спинальный инсульт диагностируется в 1% случаев.
Развитие патологии начинается с болей в поясничной области, хромоты, проблем с мочеиспусканием. Далее немеют конечности, теряется их чувствительность.
Виды по TOAST
В настоящее время общепризнанной классификацией патогенетических подтипов ишемического инсульта является классификация TOAST .
Выделяют пять типов ишемического инсульта: вследствие атеросклероза крупных артерий (атеротромбоэмболический), кардиоэмболический, вследствие окклюзии мелкого сосуда (лакунарный), инсульт другой установленной этиологии и инсульт неустановленной этиологии.
- Атеротромботический приступ. Провоцируется атеросклерозом средней или крупной артерии.
- Лакунарный. Возникает на фоне гипертонии, сахарного диабета, затрагивающих небольшие артерии.
- Кардиоэмболический. Становится следствием закупорки эмболом бассейна средней мозговой артерии (СМА).
- Ишемический инсульт, развивающийся вследствие редких причин – повышенной свертываемости крови, гематологических заболеваний, расслоения стенки артерии и др.;
- Неизвестного происхождения. Патология возникает по неустановленным причинам.
Библиография
- Бойко А.Н., Кабанов А.А., Еськина Т.А. и соавт. Эффективность .фезама у больных с хроническими формами нарушения мозгового кровообращения. Журнал неврол. и психиатр. 2005: 9: 11; 36-41.
- Гехт А.Б., Боголепова А.Н., Сорокина И.Б. Депрессия после инсульта: опыт применения ципрамила. Журнал неврологии и психиатрии им. Корсакова. 2002; 5: 36-39.
- Мартынов М.Ю. Ишемический инсульт у больных с дисциркуляторной энцефалопатией. Авт. дисс . доктора мед наук. М., 1995.
- Ушакова С.Е., Концевая А.В., Княжевская О.В. и соавт. Эффект терапевтического обучения пациентов с артериальной гипертонией на приверженность лечению. Кардиоваскулярная терапия и профилактика 2005: 1; 45-51.
- Шальнова С.А., Деев А.Д., Вихирева О.В. и др. Распространенность артериальной гипертонии в России: информированность, лечение, контроль. Профилактика заболеваний и укрепление здоровья 2001; 2:3-7.
- Скворцова В.И. Церебролизин в лечении острого ишемического инсульта. IY Международный Симпозиум «Церебролизин: фармакологические эффекты и место в клинической практике». Москва, 2002. С 28-35.
Периоды
Инсульт, как нарушенное кровообращение на участке головного мозга, различают по сроку наступления.
Итого врачи выделяют 5 стадий инсульта:
- острейший период – первые 72 часа;
- острый период – до 28 дней;
- ранний восстановительный период – до 6 месяцев;
- поздний восстановительный период – до 2 лет;
- остаточные явления – позже 2 лет.
В большинстве случаев ишемические инсульты случаются внезапно, стремительно развиваются, провоцируя гибель ткани мозга в период от пары минут до пары часов.
Что это такое?
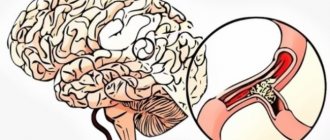
Ишемический инсульт – это такое состояние, при котором, нарушаются функции головного мозга.
В каком-то одном определенном участке мозга нарушается кровообращение, и его ткани просто-напросто отмирают. Такое критическое состояние врачи называют инфарктом мозга.
Код по МКБ 10
В мировой научной среде существует международный базовый классификатор болезней, так называемый МКБ 10. Согласно его классификации, инсульту присвоен код 160-169 с пометкой «Цереброваскулярные болезни».
Также МКБ-10 при формулировке диагноза называет ишемический инсульт патологией, приводящей к тяжелым нарушениям в организме.
История болезни по неврологии
Причину ишемического инсульта медики видят в том, что происходит резкое сужение артерий, которые питают кислородом человеческий мозг. В результате клетки головного мозга перестают получать достаточное количество кислорода и начинают атрофироваться. Происходит ишемия и некроз тканей мозга.
Естественно, что самочувствие человека внезапно резко ухудшается, и его спасение зависит от быстроты оказанной ему медицинской помощи.
Отличия от транзиторной атаки
Похожим на инсульт состоянием является транзиторная ишемическая атака. Здесь тоже имеет место сужение сосудов и гипоксия головного мозга. Но в отличие от ишемического инсульта, это всего лишь временное состояние и не вызывает некроз мозга.
Транзиторная ишемическая атака может длиться от десяти минут до суток, затем функции мозга полностью восстанавливаются. Это состояние врачи называют предвестником ишемического инсульта и настоятельно рекомендуют больным, у которых был хотя бы один такой приступ, вовремя заняться лечением.
Наши специалисты подготовили для вас материалы о различиях между ишемическим и геморрагическим приступом, а также об особенностях ишемического инсульта правой и левой стороны головного мозга.
Классификация по области поражения
Классификация инфаркта мозга учитывает и локализацию поражения. С учетом локализации различают следующие инсульты.
Правосторонний
Последствия затрагивают двигательные функции левой стороны тела, причем, с плохим прогнозом восстановления (иногда вплоть до паралича). Психоэмоциональные показатели остаются почти в норме;
Левосторонний
Страдает речь и психоэмоциональная сфера, а двигательные функции могут полностью восстановиться. После такого поражения больной может пользоваться только простыми фразами, отдельными словами, сложные не может составлять и воспринимать.
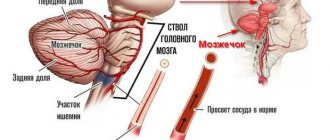
Мозжечковый
Следствием становится нарушенная координация движений, тошнота до рвоты, головокружение. Через 24 часа мозжечок давит на мозговой ствол, у человека немеют мышцы лица, часто начинается кома, нередко наступает летальный исход;
Обширный
Выявляется на фоне прекращения кровоснабжения большого участка мозговой ткани. Появляется отек, затем паралич с плохим прогнозом на восстановление.
Важно: несмотря на то, что чаще инсульт возникает у пожилых людей, есть риск возникновения состояния в любом возрасте.
Поэтому на первый план выходит профилактика, здоровый образ жизни.
Малый ишемический инсульт
Малый инсульт, или микроинсульт, характеризуется исчезновением симптомов патологии (парезов, нарушений речи и зрения) за 3 недели.
После этого срока человек может вернуться к обычному образу жизни.
Причины состояния – те же, что при обычном инсульте – бляшки атеросклероза, тромбы в сосудах, кровоизлияния. Важно не игнорировать малый инсульт, поскольку он сигнализирует о проблемах с сосудами головного мозга. Если не предпринять меры, в дальнейшем можно ожидать настоящий инсульт с последствиями, описанными выше.
Дифференцировать микроинсульт от гипертонического криза можно по онемению конечности, ощущению мурашек, нечеткости речи. Такие симптомы не будут выявляться при гипертоническом кризе. Если описанные выше симптомы в течение 21 дня проходят, можно уверенно говорить, что человек перенес малый ишемический инсульт.
У детей
Острое нарушение кровоснабжения мозга у ребенка приводит к инсульту. Предвестники и симптомы патологии у детей отличаются от аналогичных признаков у взрослых. Заподозрить проблему можно по косоглазию, быстрым движениям глазами, нестабильности температуры тела, судорогам, тремору конечностей, гипо- или гипертонусу мышц.
Резкое снижение АД, проблемы со слухом, тошнота до рвоты, мучительные головные боли, головокружения – это все может указывать на инсульт у ребенка. У младенцев сложнее выявить патологию, но есть несколько признаков – малыш часто плачет, меняя голос, или напрягает мышцы лица, вдобавок резко реагирует на свет, звук.
Ишемический инсульт с геморрагическим пропитыванием
Геморрагическая форма считается самой тяжелой разновидностью инсульта, смертность при ней доходит до 90%.
Состояние начинается на фоне гипертонического криза, стресса, чрезмерных физических нагрузок. Если ишемический инсульт чаще выявляется в пожилом возрасте, то геморрагический – у молодых и зрелых людей, чаще – у мужского пола.
Большие психоэмоциональные нагрузки становятся причиной апоплексического удара даже у 18-летних людей.
Инсульт с геморрагическим пропитыванием иначе называют диапедезным кровоизлиянием. При таком состоянии наблюдается выпот жидкости из поврежденных сосудов в окружающее пространство.
Жидкость скапливается, пропитывает ткани мозга, вследствие чего возникают реакции, провоцирующие отек мозга, сжатие нервных структур до критически возможного состояния.
Главные группы риска
Ежегодно в стране регистрируется около 400 000 случаев инсульта, из них 35% заканчиваются смертью пациента. Риск возникновения кровоизлияния значительно увеличивается, если человек ведет нездоровый образ жизни. Также более подверженными к удару являются люди старше 55 лет.
Тем не менее, в последние годы с инсультом начало сталкиваться все больше людей довольно молодого возраста (15-45 лет). Случаи ишемического инсульта у пациентов в возрасте 5-14 лет увеличились на 31%, в возрасте 15-34 года – на 30%, а в возрасте 35-47 лет на 37%.
Повлечь развитие инсульта могут такие факторы:
- вредные привычки (чрезмерное курение, употребление алкоголя, наркотики);
- неправильное питание, в результате которого повышается уровень холестерина;
- наличие сердечно-сосудистых заболеваний;
- отсутствие нормальной физической активности, постоянные стрессы.
Клиника
Симптоматика ишемического инсульта обычно проявляется резко, буквально за считанные секунды, минуты. Редко признаки появляются постепенно в течение пары часов либо дней. Клиническая картина зависит от локализации повреждения мозга.
Это может быть слепота на один глаз, слабость или паралич конечности, непонимание речи окружающих, неспособность говорить.
Также может двоиться в глазах, возникает слабость тела, дезориентация в пространстве на фоне головокружения.
Важно! Если возникли перечисленные выше симптомы, нужно сразу вызывать неотложку – чем раньше будет оказана помощь, тем благоприятнее прогноз.
Симптомы инсульта головного мозга
Симптомы, которые указывают об инсульте головного мозга, могут появиться внезапно. Начиная с первых минут, нарушается координация движения, пропадает чувствительность в конечностях и лице, меняется походка.
Главный симптом – это неожиданное и быстротечное возникновение неврологических нарушений.
- Слабость. Резкая слабость или онемение половины лица, конечностей.
- Проблемы с речью. Неожиданная неспособность общаться или распознавать речь.
- Проблемы со зрением – частичная или полная потеря зрения или раздвоение.
- Головные боли.
- Нарушение равновесия и неспособность ходить без посторонней помощи.
Диагностика
Диагностические мероприятия, направленные на постановку диагноза, сводятся к следующим обследованиям:
- сбор анамнеза, физикальный и неврологический осмотр, определение сопутствующих болезней, способных провоцировать ишемический инсульт;
- лабораторные анализы (коагулограмма, биохимия крови, липидный анализ);
- ЭКГ;
- замер АД;
- КТ или МРТ мозга на повод выявления локализации поражения, размеров, срока образования.
Диагностика направлена на определение зоны поражения, дифференциацию от эпилепсии, опухоли, кровоизлияния и других заболеваний со схожей клинической картиной.
Реабилитация после ОНМК
В реабилитации после ОНМК в Юсуповской больнице используют комплексный подход для наилучшего восстановления пациентов. С пациентом работают физиотерапевты, логопеды, массажисты, инструкторы ЛФК, эрготерапевты. Физиотерапия и лечебная физкультура позволяют возобновить двигательные функции. Массажист устраняет спазмы в мышцах, нормализует их тонус. Задача логопеда заключается в восстановлении речи и глотания. Эрготерапевт помогает приспособиться к новым условиям жизни, обучает бытовым навыкам.
Головной мозг человека обладает уникальным свойством – нейропластичностью – способностью к регенерации. В головном мозге формируются новые связи между нейронами, за счет чего и происходит восстановление утраченных функций. Нейропластичность можно стимулировать, что и происходит в процессе реабилитации. Регулярные упражнения, которые подбираются индивидуально в зависимости от того, какая функция подлежит восстановлению, необходимо выполнять постоянно, каждый день до получения требуемого эффекта. Регулярность является ключевым фактором в достижении поставленной цели, без нее добиться каких-либо результатов нельзя.
В процессе реабилитации используют различные элементы дыхательной гимнастики, интеллектуальные упражнения. Все это помогает мозгу работать все лучше и лучше. Также в реабилитации могут применяться различные тренажеры, помогающие научиться заново ходить или выполнять какое-либо действие (например, поочередно сгибать и разгибать пальцы), провоцируя его выполнение.
Важной частью реабилитации является моральная и психологическая поддержка. Развитие постинсультной депрессии значительно ухудшает состояние больного. Это состояние могут вызывать социальная изоляция, отсутствие желаемого результата в лечении, некоторые медикаменты.
Лечение
Терапия нацелена на поддержание основных функций организма (дыхание, работа сердца и сосудов).
Если выявлена ишемия сердца, назначаются антиангинальные средства, а также препараты для улучшения насосной функции сердца, антиоксиданты, гликозиды и пр.
Проводятся процедуры для профилактики отека и структурных изменений в мозгу.
Лечение должно восстановить кровообращение в пораженной зоне, поддержать метаболизм и предотвратить повреждение тканей мозга. Оно может быть медикаментозным, немедикаментозным, хирургическим. В течение пары часов после инсульта проводят тромболитическую терапию, способную восстановить ток крови к мозгу.
Пациентам назначается специальная диета, исключающая жирные продукты, сахар и соль, мучное и копчености, консервы и маринады, кетчуп, яйца, майонез. Упор делается на фрукты и овощи, вегетарианские супы, кисломолочные продукты. Полезны бананы, курага, цитрусовые, абрикосы.
ЦЕРЕБРОВАСКУЛЯРНЫЕ БОЛЕЗНИ (I60-I69)
Включены: с упоминанием о гипертензии (состояния, указанные в рубриках I10 и I15.-)
При необходимости указать наличие гипертензии используют дополнительный код.
Исключены:
- транзиторные церебральные ишемические приступы и родственные синдромы (G45.-)
- травматическое внутричерепное кровоизлияние (S06.-)
- сосудистая деменция (F01.-)
Исключены: последствия субарахноидального кровоизлияния (I69.0)
Исключены: последствия кровоизлияния в мозг (I69.1)
Исключены: последствия внутричерепного кровоизлияния (I69.2)
Включены: закупорка и стеноз церебральных и прецеребральных артерий (включая плечеголовной ствол), вызывающие инфаркт мозга
Исключены: осложнения после инфаркта мозга (I69.3)
Цереброваскулярный инсульт БДУ
Исключены: последствия инсульта (I69.4)
Включены:
| базилярной, сонной или позвоночной артерий, не вызывающие инфаркт мозга |
Исключены: состояния, вызывающие инфаркт мозга (I63.-)
Включены:
| средней, передней и задней мозговых артерий и артерий мозжечка, не вызывающие инфаркт мозга |
Исключено: состояния, вызывающие инфаркт мозга (I63.-)
Исключены: последствия перечисленных состояний (I69.8)
Примечание. Рубрика I69 используется для обозначения состояний, указанных в рубриках I60-I67.1 и I67.4-I67.9, как причина последствий, которые сами по себе классифицированы в других рубриках. Понятие «последствия» включает состояния, уточненные как таковые, как остаточные явления или как состояния, которые существуют в течение года или более с момента возникновения причинного состояния.
Не использовать при хронических цереброваскулярных заболеваниях, применять коды I60-I67.
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней
10-го пересмотра (
МКБ-10
) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10
внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ
— без дополнительных уточнений.
НКДР
— не классифицированный(ая)(ое) в других рубриках.
†
— код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
*
— факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
источник
Восстановление
Реабилитация после инсульта включает терапию в неврологии, санаторно-курортное лечение, наблюдение в условиях диспансера. В задачи реабилитации входит восстановление функций (речи, движений), социальная и психическая помощь, профилактика осложнений. С учетом течения болезни чередуются режимы:
- Строгий постельный, исключающий активные движения.
- Умеренно-расширенный, позволяющий самостоятельное поворачивание в постели, усаживание.
- Палатный. Подразумевает передвижение по палате, базовое самообслуживание (еда, умывание, одевание).
- Свободный.
Продолжительность каждого режима зависит от тяжести состояния, степени неврологических дефектов.
Геморрагический инсульт МКБ 10
Геморрагический инсульт – это стремительно протекающее, тяжелое заболевание, которое очень часто заканчивается смертью больного. В большинстве случаев геморрагический инсульт диагностируется у людей старшего возраста после 40 лет, у молодых геморрагический инсульт диагностируется редко, как осложнение после ряда заболеваний. Типы геморрагических кровоизлияний характеризуются как:
- внутрижелудочковое;
- субарахноидальное;
- внутримозговое;
- смешанное.
Причиной развития геморрагического инсульта, разрыва сосудов мозга в большинстве случаев становится гипертоническая болезнь. Если гипертонической болезни сопутствуют заболевания щитовидной железы, другие эндокринные нарушения, риск развития геморрагического инсульта возрастает. Заболевание имеет стремительное развитие, которое сопровождается выраженными симптомами: потерей сознания, нарушением памяти, речи, дыхания, головной болью, параличом конечностей, изменением поведения и мимики. В течение от нескольких дней до трех недель развивается отек мозга.
Последствия и прогноз
После инсульта бывают разные осложнения, от незначительных до очень тяжелых.
Ниже перечислены наиболее распространенные последствия:
- психические расстройства. Речь о депрессии, страхе быть обузой, инвалидом. Пациент может стать пугливым или агрессивным, настроение резко меняется;
- нарушенная чувствительность лица, конечностей. Нервным волокнам нужно больше времени на восстановление чем двигательным мышцам;
- нарушение движений. Конечности могут до конца не вернуться к норме. Из-за этого возникают сложности при одевании, удерживании столовых приборов, при ходьбе (придется пользоваться палочкой);
- когнитивные нарушения. Последствия проявляются в виде забывчивости (свое имя, телефонные номера и адреса, детское поведение);
- нарушение речи. Пациент с трудом подбирает слова, иногда выражается бессвязно;
- нарушенное глотание. Человек давится твердой и жидкой пищей, что чревато аспирационной пневмонией, иногда – летальным исходом;
- нарушенная координация. Проявляется шаткой ходьбой, головокружением. Возможно падение вследствие резкого движения или поворота;
- эпилептический приступ. Встречается у 10% пациентов после инсульта.
Прогноз зависит от степени поражения мозговой ткани, вида инсульта, правильного лечения, возраста и сопутствующих болезней.
Инсульт и артериальное давление
Какая между ними бывает связь?
Зачастую непосредственной причиной возникновения острых и хронических заболеваний сосудов головного мозга служит гипертония, т.е. повышенное артериальное давление (АД).
Несмотря на это, кровоизлияние в мозг может произойти и у человека – гипотоника, страдающего пониженным давлением, и даже при обычно нормальном уровне давления в сосудах.
Дело в том, что инсульт может быть вызван резкой сменой (скачками) артериального давления, от которой нагрузка на сосуды резко повышается и может произойти все что угодно. Именно такие опасные скачки представляют угрозу, а не просто стабильно высокий или низкий показатель давления.
Чаще всего при мозговом кровоизлиянии, в течение первых нескольких часов, происходит скачок уровня давления крови, оно повышается, наблюдается гипертония. В некоторых случаях у пациентов, перенёсших мозговой удар, отмечается пониженный уровень давления. Как правило, данное явление наблюдается у лежачих парализованных пациентов, которые находятся в крайне тяжелом состоянии.
Таблица нормативных показателей АД для мужчин и женщин
| Возраст (лет) | Мужчины (мм. рт. ст.) | Женщины (мм. рт. ст.) |
| 20 | 123/76 | 116/65 – 116/72 |
| 30 | 124/79 – 126/79 | 120/75 (допускается 117-118/78) |
| 40 | 129/81-82 | 126/80 – 127/80 |
| 50 | 134/84 (приемлемо и 136/76) | 137/80 |
| 60 | 142/85-87 | 144/85 |
| после 70 | 142/80 – 143/83 | 159/85 |
При каком АД может случится приступ, возможен ли при низком?
Рассмотрим, может ли инсульт быть при нормальном или повышенном давлении, а также может ли случиться ли при низком артериальном давлении. Однозначно ответить на вопрос при каких показателях давления возможно наступает кровоизлияние, непросто. Это состояние может развиться даже у гипотоника.
Опасность пониженного давления в том, что оно может резко подскочить до нормальных показателей и вызвать нарушение кровообращения мозга. Подъём верхнего давления до уровня 130 мм. рт. ст. представляет опасность для гипотоников. В этом случае явных признаков человек может не заметить, но чувствовать себя будет очень плохо.
Важно! Гипотоникам при первых симптомах недомогания, подъёме давления даже до нормального – 120/80 мм. рт. ст. следует обратиться к врачу.
Подробно о том, что может быть предвестником инсульта и как выявить наличие первых признаков и симптомов заболевания в домашних условиях, читайте тут.
При каком значении АД происходит гипертонический криз? Отправной точкой развития инсульта зачастую становится резкий подъём давления до цифр 180/140 мм. рт. ст. и выше (гипертонический криз). Следствием такого скачка может стать разрыв сосудов и кровоизлияние в головной мозг.
В случае нормального давления вероятность развития инсульта зависит от:
- состояния церебральных сосудов;
- наличия аномалий центральной нервной системы;
- гормонального фона;
- строения шейного отдела позвоночника;
- работы надпочечников, гипофиза и щитовидной железы.
Может ли быть при пониженном давлении инсульт? Если нормой для конкретного человека является давление 100/70 и при этом происходит его резкий подъём до 130–140/90–100, то врачи рассматривают этот случай как гипертонический криз, последствием которого может стать нарушение мозгового кровоснабжения. Иногда в таких случаях мозгового удара после скачка давление может снова быстро понизиться, что служит причиной ошибочности диагноза.
В любом случае опасность представляют ситуации, когда разница между нижним и верхним показанием тонометра составляет менее 40 мм ртутного столба. Такая ситуация говорит о том, что присутствует недостаточность мозгового обращения.
Какое должно быть после ОНМК?
Очень важно отслеживать динамику давления не только в период приступа, но и после его завершения. Повышается или понижается давление в этот период? В течение первых дней после инсульта давление обычно повышено до 160—180 единиц. Это свидетельствует о положительной динамике заболевания. Высокое артериальное давление предупреждает гибель клеток головного мозга, благодаря чему они возвращаются в рабочие состояние.
Опасным симптомом после перенесённого инсульта является низкое давление, это указывает на недостаток компенсаторных механизмов организма в борьбе с патологией. В этом случае его искусственно повышают.
В случае гипертонии для предотвращения повторного приступа в течение 48 часов давление постепенно снижают до 145–150 единиц или на 10% от первоначального уровня.
Почему после приступа нельзя резко снижать давление?
Дело в том, что за счёт давления ток крови доходит до пораженных участков мозга, питая их. В случае резкого сброса давления до низкого или нормального уровня лекарственными средствами, снабжение кровью мозга прекращается, и происходит отмирание тканей. В период течения гипертонического криза врачи рекомендуют понижать давление не более, чем на 15–20%.
Важным является контроль давления в постинсультный восстановительный период. Рекомендуемые показатели в этом случае очень индивидуальны, они зависят от исходных значений до приступа, сопутствующих заболеваний и возраста пациента. Для человека, у которого до болезни его рабочее давление не превышало 120 единиц, на период восстановления за норму принимают порог в 140 мм ртутного столба. Гипотонику лучше не допускать таких цифр, в противном случае все обернется катастрофой.
Инсульт характеризуется острым нарушением церебрального кровообращения, вследствие которого происходит гибель нейронов головного мозга. Чтобы избежать осложнений, важно провести точную диагностику заболевания и вовремя начать лечение при подтверждении диагноза. Подробно о симптомах и причинах возникновения этой болезни у женщин, мужчин и детей — читайте на нашем сайте.
Причины
Причины повторного инсульта мало чем отличаются от факторов, провоцирующих сосудистый криз впервые. Риск появления такого осложнения повышен для пациентов в возрасте от 50 лет – это основной маркер, увеличивающий риск более чем в 10 раз. Вероятность возникновения болезни второй раз также повышена для пациентов несоблюдающих предписания врача, отказывающихся от диеты, приема витаминов и лекарственных препаратов.
Перечень других причин, провоцирующих повторный инсульт можно представить так:
- самопроизвольное и неконтролируемое течение артериальной гипертонии, атеросклероза, аневризмы;
- наличие болезней эндокринной системы, в частности, сахарного диабета;
- хронические инфекционные процессы в организме;
- сниженный иммунитет;
- алкогольная и никотиновая зависимость;
- лишний вес;
- стрессы и перенапряжения.
Внимание! Микроинсульты, переносимые многими пациентами «на ногах», также являются причиной повышающей риск повторного приступа. Ввиду этого надо знать их симптомы, чтобы суметь своевременно обратиться за помощью.