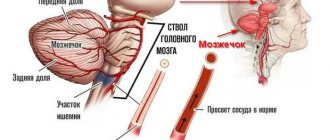
Одна треть общей массы полушарий головного мозга человека приходится на лобные доли. Если нарушается кровообращение именно в этой части мозга, то страдают, прежде всего, все когнитивные (познавательные) процессы.
Основными причинами нарушения кровотока в сосудах лобных долей головного мозга являются обострения гипертонии, атеросклероз, некоторые врожденные патологические заболевания кровеносных сосудов, плохая свертываемость крови, склонность к тромбообразованию. Все это ведет к возникновению инсульта. В зависимости от механизма его действия, инсульт может быть ишемическим или геморрагическим. Далее в свою очередь инсульт ведет к развитию лобного синдрома. Важно заметить, что инсульт не является единственной причиной этого заболевания. Однако симптомы могут
Симптомы лобного инсульта
Лобный инсульт проявляется чаще всего в виде общемозговых симптомов:
- Человек испытывает острую боль в передних отделах головы, тошноту и рвоту.
- Головокружение приводит к потере сознания.
- Может подняться высокая температура тела.
Специфические симптомы лобного инсульта:
- Появляются рудиментарные рефлексы: сосательный, хватательный, поисковый (в случае обширного поражения лобных долей);
- Человек утрачивает способность контролировать собственные действия;
- Утрачивается чувство самосознания;
- Имеют место двигательные и речевые нарушения;
- Утрачивается способность к абстрактному мышлению, планированию;
- Нарушаются функции памяти, внимания и воли человека;
- Пострадавший не в состоянии сфокусировать внимание на чем-либо, не может решать сложные задачи, составлять логические связи, формировать концепции и т.д.
Симптомы могут проявляться также различные в зависимости от локализации повреждения. В случае инсульта левой стороны лобной части мозга нарушается вербальное поведение человека. Он не в состоянии быстро вспомнить и назвать знакомые предметы, не может говорить в быстром темпе. Если повреждение произошло в правой стороне лобной части мозга, то нарушается невербальная беглость.
Считается, что поражения префронтальной области головного мозга ведет к нарушению именно исполнительных функций человека. У человека, перенесшего инсульт лобных долей, могут быть сохранены некоторые двигательные функции, интеллект и восприятие, но в то же время искажается поведение и сама личность пострадавшего. Часто такие последствия незаметны пока пациент еще находится на лечении в медицинском учреждении. Но со временем эти отклонения будут проявляться все ярче. Задача врача – собрать полный анамнез начала и течения заболевания, чтобы впоследствии правильно назначить необходимую терапию.
Последствия лобного инсульта
Последствия лобного инсульта могут выражаться в виде лобного синдрома. Существует два вида этого заболевания: абулический и расторможенный.
Абулический тип ведет утрате способности человека к творческому мышлению, инициативы, любознательности. Часто возникает нарушение эмоционального фона, проявляющееся в виде апатии и безразличия.
Расторможенный тип лобного синдрома прямо противоположен абулическому – возникает импульсивное поведение, человек утрачивают здравый смысл в своих действиях, не способны предвидеть последствия своих поступков. Память и мышление при этом полностью сохранены. Так, человек способен охарактеризовать свои действия в возможных ситуациях, но на практике действовать будет совершенно неадекватно и непредсказуемо.
Острое прекращение питания участка мозговой ткани из-за спазма или закупорки артерии называют ишемическим инсультом. Он занимает примерно 80% всех сосудистых поражений головного мозга, часто является причиной смертности и инвалидности пациентов. Очаговые и общемозговые проявления сохраняются длительно, а лечение и реабилитация продолжаются более года.
Читайте в этой статье
Последствия поражения мозгового ствола
Стволовой инсульт характеризуется высоким процентом смертности. Даже если пострадавший сможет выжить, он полностью либо частично утрачивает определённые функции. Своевременное лечение и реабилитация не гарантируют восстановления потерянных навыков. Последствия стволового инсульта зависят от формы заболевания, локализации и масштабов мозгового поражения.
К смерти приводит стволовая отёчность с защемлением участка под мозговой оболочкой. Это вызывает сбои в работе сердца, блокировку дыхания, эпилептические припадки. При масштабном поражении тканей появляются инфекционные болезни мочевыводящих путей, тромбозы, воспаление лёгких, пролежни. Может развиться инфаркт миокарда, сепсис, желудочное кровотечение.
Внимание. Больные с лёгким нарушением мозгового кровообращения, которые способны передвигаться, часто падают и ломают конечности, что также приводит к летальному исходу.
Глотательная дисфункция
Нарушение глотания после инсульта называется дисфагией. Навык тяжело восстановить, для этого применяют особые техники. Изначально пострадавшего обучают умению проглатывать измельчённую пищу.
Подобное глотательное расстройство снижает эффективность всей реабилитационной программы, так как пациент получает пищу с помощью гастростом, зондов.
Речевые нарушения
Поражение мозгового ствола приводит к нарушению речи, которое сопровождается трудностями с произношением и пониманием некоторых слов. Люди начинают говорить тихо, невнятно, нечленораздельно. Это патологическое явление имеет благоприятный прогноз.
Необходимо заниматься с логопедом. После окончания курса больной продолжает упражнения в домашних условиях.
Ухудшение функциональности конечностей
Стволовой инсульт всегда приводит к нарушению двигательных функций. Пациент начинает непроизвольно махать и двигать руками и ногами. Это объясняется потерей контроля над мышечным аппаратом.
Восстановить двигательные навыки можно только в первые месяцы после удара. Чем больше времени прошло после блокады, тем хуже прогноз: вернуть мышечную силу будет невозможно.
Проблемы с координацией
Явления ишемии и кровоизлияние при стволовом инсульте провоцируют головокружение, которое ухудшает координацию движений. Болезненный признак необходимо устранить как можно скорее.
Причины и факторы риска развития ишемического инсульта
К основным патологическим состояниям, при которых возрастает риск острой ишемии головного мозга, относятся:
- преходящие нарушения церебрального кровотока при сужении просвета сонной артерии;
- гипертоническая болезнь и симптоматическая гипертензия;
- курение;
- высокое содержание холестерина, триглицеридов, гомоцистеина крови;
- возраст более 60 лет;
- мерцательная аритмия;
- сахарный диабет;
- атеросклероз коронарных артерий с ишемией миокарда;
- хронический алкоголизм и наркомания;
- перенесенный инсульт в прошлом;
- ожирение;
- низкая двигательная активность;
- прием гормональных противозачаточных средств;
- приступы мигрени;
- отягощенная наследственность;
- острый и хронический стресс.
Реже инсульты возникают на фоне васкулита, антифосфолипидного синдрома, менингита, болезни Моя моя, заболеваниях крови, сдавлении позвоночной артерии в шейном отделе позвоночника, врожденных сосудистых аномалиях.
А здесь подробнее о медикаментозном лечении инсульта.
Методы терапии
При подозрении на любой вид инсульта человека экстренно госпитализируют для оказания неотложной медицинской помощи. Только треть пациентов с поражением мозгового ствола выживают после удара, даже для них прогноз выздоровления после стволового инсульта неблагоприятный.
Хирургическое вмешательство
Геморрагическая форма патологии часто приводит к летальному исходу. Поэтому при подозрении на этот вид инсульта экстренно проводят операцию на головном мозге.
Черепная трепанация способствует устранению кровоизлияния в кратчайшие сроки, это позволяет быстро снизить давление внутри черепа.
При диагностировании ишемического типа инсульта в поражённую область вводится тромболитик. Манипуляция сопровождается просверливанием черепной коробки.
Локальное введение препарата ускоряет рассасывание тромбов. Эту процедуру не выполняют при заболеваниях сосудов и наличии аневризм.
Фармакологическое лечение
При ишемическом инсульте обычно ограничиваются медикаментозной терапией. Больному назначают препараты, борющиеся с мозговой отёчностью, нормализующие давление, восстанавливающие питание тканевых структур.
При кровоизлиянии пострадавший принимает антикоагулянты, тромболитики. Может потребоваться внутривенное введение средств, останавливающих кровотечение. В качестве симптоматической терапии больному назначают антибактериальные медикаменты. Питание таких пациентов производится через особый зонд.
Симптомы нарушения мозгового кровообращения
Развитие острой ишемии мозга происходит внезапно. Проявления сохраняются более суток. Все признаки можно разделить на очаговые и общемозговые. К первым относятся:
- слабость конечностей (парез);
- нарушение речи и зрения;
- перекос лица;
- затруднения глотания;
- снижение чувствительности.
При наличии очага критической ишемии в правом полушарии у больных развиваются следующие клинические признаки:
- левосторонний паралич;
- нарушается оценка размеров и количества частей своего тела, окружающих предметов;
- теряется текущая память, а прошлое отчетливо помнится;
- левое поле зрения отсутствует;
- пациент не признает тяжести своего состояния;
- трудность концентрации внимания;
- депрессивные реакции, чередующиеся с дурашливым поведением;
- утрата поведенческих запретов.
Это заболевание отличает многообразие симптомов, неблагоприятное течение и длительный период реабилитации.
Пациенты находятся в сознании или в состоянии оглушенности, при выраженном отеке мозга может развиться церебральная кома. Нарушение движения, чувствительности и падение мышечного тонуса отмечаются на правой стороне тела, страдает речь, логическое мышление, характерна депрессия. Помимо этого, в зависимости от места закупорки сосудов, питающих клетки мозга, у больных встречаются такие отклонения:
- слабость мышц языка и лицевой мускулатуры справа;
- выпадение правых поле зрения, падение способности распознавать предметы, вплоть до полной слепоты;
- затруднения при письме, чтении, счете;
- нарушение выделения мочи;
- ослабление памяти;
- снижение критики и аномальное поведение.
Признаки левостороннего инфаркта мозга в каротидном бассейне
Ишемический инсульт в системе внутренней сонной артерии обусловлен выраженным гемодинамическизначимым стенозом или закупоркой внутри — или внекраниального отдела левой внутренней сонной артерии. При тромбозе в внекраниальном отделе внутренней сонной артерии слева у пациентов развивается гемипарез в сочетании с центральным парезом языка и мимических мышц, значительными нарушениями чувствительности и формированием дефектов поля зрения справа (поражается противоположная сторона тела).
При левостороннем поражении внутренней каротидной артерии может развиваться оптикопирамидный синдром, который характеризуется снижением зрения или полной слепотой на стороне закупорки (слева) в сочетании с гемипарезом правой стороны тела.
Ишемический инсульт головного мозга при интракраниальной закупорке внутренней сонной артерии слева проявляется правосторонней гемиплегией и гемианестезией в сочетании с выраженными общемозговыми симптомами: сильной головной болью, рвотой, значительными нарушениями сознания и/или психомоторным возбуждением и формированием вторичного стволового синдрома.
Классификация
В зависимости от фонового заболевания ишемические инсульты бывают кардиоэмболическими и атеротромботическими, по обширности процесса выделяют в отдельные формы лакунарный и малый инсульт. К группе прочих отнесены редкие и невыясненные причины патологии.
Если в полости левого предсердия или левого желудочка сформировался тромб, то с движением крови он может попасть в кровеносное русло головного мозга и привести к полной закупорке артерии. К группе высокого риска эмболии относятся пациенты, имеющие:
Происходит из-за развития атеросклероза и закупорки сосуда тромбом или оторвавшейся частью рыхлой или изъязвленной бляшкой. Источником таких эмболов может быть дуга аорты, система брахиоцефальных сосудов, внутричерепные крупные артериальные ветви. Чаще всего сочетается со спазмом сосудов.
Этот вариант инсульта возникает на фоне артериальной гипотонии. К резкому падению притока крови в головной мозг могут приводить:
- быстрая смена горизонтального положения на вертикальное;
- глубокий сон;
- физическая активность;
- интенсивный кашель;
- прием большой дозы гипотензивных препаратов;
- инфаркт сердечной мышцы;
- кровопотеря, обезвоживание;
- аритмия;
- низкий выброс крови из левого желудочка.
Эти факторы ограничивают церебральный кровоток и, при грубых атеросклеротических изменениях в артериях, способны спровоцировать острую ишемию головного мозга.
Возникает обычно у гипертоников. Типичной причиной является тромбоз мелких артериальных путей. Очаги поражения располагаются во внутренней мозговой капсуле, подкорковых ядрах и мозолистом теле. Имеет 25 вариантов течения, из которых наиболее распространенными бывают:
- чисто двигательная форма;
- только нарушения чувствительности;
- смешанный (двигательные и чувствительные изменения);
- нарушение речи и неловкая рука;
- слабость в конечностях и головокружение.
Такая разновидность бывает при сосудистом спазме или неполной закупорке. Появившиеся признаки постепенно исчезают на протяжении 20 дней от начала болезни. Возможно постоянно рецидивирующее течение и переход в более обширное поражение при недостаточном лечении.
К редким фоновым патологиям при ишемическом инсульте относятся повышенная коагуляционная способность крови, расслоение сосудистой стенки, поражение сосудов при системных васкулитах. У части пациентов невозможно обнаружить причину, или их бывает слишком много, поэтому конкретную выделить сложно.
Болит голова после инсульта: причины, диагностика, лечение
Больше половины людей после инсульта жалуются на продолжительные головные боли. Неврологи объясняют этот синдром вполне закономерными последствиями сосудистой катастрофы. Медикаментозное лечение может помочь быстрее справиться с болью, восстановиться после инсульта и предупредить рецидивы. Однако существует несколько причин, почему голова болит еще долгое время.
Сопровождающие признаки
Головные боли после инсульта возникают не одни. Вместе с ними часто наблюдаются следующие проявления:
- Приступы головокружения. Когда у пациента начинает сильно кружиться голова, он даже не может передвигаться самостоятельно.
- Тошнота. Тошнит человека из-за головокружения и боли, которые провоцируют это неприятное чувство.
- Парализация. Парализовать может одну сторону тела: справа или слева, а также частично, только руку или ногу.
- Нарушение глотания и речевой функции.
Боль может быть разной силы в зависимости от того, какой тип инсульта был у пациента. После ишемического типа патологии болевой синдром характеризуется умеренной интенсивностью, после геморрагического заболевания болезненность интенсивнее.
Отдельно стоит выделить подвид геморрагии — субарахноидальное кровоизлияние. В этом случае боль сильная, проявляется внезапно и сразу с двух сторон головы.
ВНИМАНИЕ!!! Оставлять регулярные головные боли без внимания ни в коем случае нельзя. Следует как можно раньше посетить врача и пройти обследование для выявления фактора, вызывающего такие проявления.
Характерные симптомы
Головная боль при инсульте никогда не возникает сама по себе, а всегда сочетается с дополнительными проявлениями. Ее интенсивность и характер никогда не будут одинаковыми у всех пациентов, так как на данные показатели будет влиять степень поражения мозга и сосудов, состояние здоровья, сопутствующие патологии, скорость реабилитации.
Сами по себе болевые ощущения отличаются от обычных мигреней и могут вносить значительные коррективы в повседневную жизнь пациентов. Так, незначительное количество людей, перенесших инсульт, страдают от невропатических болей, из-за которых не могут совершать привычные действия. Такое состояние длится не более 30 дней с момента криза, после чего проходит само по себе.
Большое влияние имеет тип поражения головного мозга, так как характер болевых ощущений в этом случае будет отличаться:
- После ишемического инсульта боль носит интенсивный, но при этом умеренный характер. Она протекает на фоне нарушений речевой функции, паралича конечностей и нарушений ясности сознания. У болевых ощущений нет выраженных особенностей.
- После приступа геморрагического инсульта боль сильная и ярко выраженная, при этом у пациента также может наблюдаться паралич, нарушения речи и спутанность сознания.
- Субарахноидальное кровоизлияние в мозговых оболочках отличается практически невыносимой болью. Возникает спонтанно, при этом могут наблюдаться рвота, спутанность сознания и спазм мышц шеи.
При возникновении таких симптомов больной или его родные должны как можно скорее сообщить об этом лечащему врачу.
Такое состояние не только изматывает пациента, но и свидетельствует о протекании деструктивных процессов в головном мозге.
Чем раньше будут проведены все необходимые обследования и больного начнут лечить, тем выше вероятность стабилизации состояния пострадавшего.
Причины болей
Болевой синдром в голове после ишемического или геморрагического инсульта возникает по нескольким причинам. К ним относятся:
- Нарушение рефлекторных процессов. К ним приводит сосудистая катастрофа. В результате этого боль проявляется не только при самом инсульте, но и после него.
- Депрессивное состояние. Многие пациенты впадают в депрессию после пережитого инсульта. Постоянное угнетенное состояние психики провоцирует возникновение болей в голове.
- Прием медикаментов. Лекарственные средства, назначаемые доктором для предотвращения вторичного удара, способны вызывать головные боли.
- Напряжение. Болевые ощущения в голове нередко появляются вследствие того, что у человека слишком напряжены мышцы шеи. Такие боли легко устраняются посредством массажа или упражнений.
- Чувствительность к перемене погоды. При наличии метеочувствительности головная боль часто возникает при изменении атмосферного давления.
ВНИМАНИЕ!!! Боли в голове могут быть не связаны с пережитым инсультом, а являться признаком другого развивающегося заболевания. Поэтому важно сразу обратиться к врачу.
Предрасполагающие факторы
Факторами, способствующими развитию постинсультных головных болей, являются:
- Принадлежность к женскому полу. Женщины испытывают на себе действие этого неприятного симптома в 5-6 раз чаще, чем мужчины. Это объясняется отличиями в строении женской иммунной и эндокринной систем, меньшим количеством серотонина в головном мозге и периодическими колебаниями уровня половых гормонов.
- Возраст 30-40лет. Этот контингент больных страдает от болей намного чаще, чем более пожилые люди.
- Диагностированная ранее мигрень.
- Пониженное давление. Оно связано с недостаточным мозговым кровоснабжением, это провоцирует возникновение болей.
- Более интенсивные боли характерны для больных, которые перенесли инсульт в области мозжечка или задней мозговой артерии.
Диагностика
Определить, почему пациента после инсульта беспокоят боли в голове, очень важно. Выявить причину можно с помощью лабораторного и инструментального обследования. Как правило, доктора назначают следующие процедуры:
- магнитно-резонансная или компьютерная томография;
- лабораторные анализы крови;
- ангиография;
- ультразвуковое исследование сердца.
Также при осмотре врач измеряет давление, чтобы исключить развитие гипертонии.
Терапия
Развившаяся головная боль при инсульте переходит в постинсультный период и может остаться на всю оставшуюся жизнь, если пациенту не будет оказана квалифицированная неврологическая и психологическая помощь. При адекватной, вовремя проведенной терапии симптомы головной боли уходят.
Таким образом, чем раньше будет начато лечение инсульта, тем более благоприятным для больного будет прогноз. Пациенту нужна определенная терапия, направленная на улучшение кровообращения в мозге, снижение болевого синдрома и снятие депрессивного состояния.
Она делится на медикаментозную и дополнительную.
Немедикаментозное лечение
В лечении постинсультных болей используются немедикаментозные подходы:
- поведенческая психотерапия;
- выработка адаптивной постинсультной стратегии;
- ЛФК и массаж;
- мануальная терапия;
- специально подобранная диета с большим содержанием фолиевой кислоты и омега-3 кислот.
Современные тенденции лечения неврологической боли после инсульта обращают внимание на первичное значение психологического фактора и проведение психологической коррекции личности больного. Развитие депрессивного состояния у постинсультных больных является одной из причин головных болей. Поэтому так важна психологическая помощь таким пациентам.
Обучение преодолению депрессивного состояния с помощью адаптивных психологических стратегий приводит к тому, что у таких пациентов более низкий уровень болевых ощущений и более высокий уровень активности и психологического комфорта. Это в целом положительно сказывается на общем самочувствии пациента.
Физиотерапия и питание
Для устранения болевого синдрома в голове после инсульта назначаются физиотерапевтические процедуры. Часто проводят электрофорез, с помощью которого лекарственные препараты поступают в организм через электроды, подключаемые ко лбу и затылку.
Источник: https://neuro-orto.ru/bolezni/ynsult/golovnye-boli-posle-insulta.html
Степени поражения
По тому, насколько выражены очаговые и общемозговые признаки инсульта, их делят на три категории:
| Категории | Краткое описание |
| Легкий | Имеются незначительные неврологические нарушения, которые уменьшаются на протяжении трех недель, одни из вариантов – малый инсульт; |
| Средней степени тяжести | Пациент находится в сознании, очаговые признаки преобладают, а общемозговые не выражены; |
| Тяжелый | Присутствуют общемозговые симптомы, больной находится в бессознательном состоянии, грубые неврологические нарушения, отек мозга или смещение структур стволовой части. |
Оказание неотложной помощи
После возникновения первых признаков инсульта следует немедленно начинать оказание первой помощи. Только это сможет спасти человека от инвалидности и смерти.
Необходимо:
- уложить пострадавшего, приподняв его голову;
- обеспечить приток свежего воздуха;
- освободить тело пациента от сдавливающей одежды, аксессуаров;
- повернуть голову набок для лучшей эвакуации рвотных масс;
- приложить к области головы влажное полотенце.
Во время ожидания приезда скорой помощи требуется отслеживать показатели артериального давления, сердцебиение, дыхание.
Когда возникает отек головного мозга
В зоне нарушения кровообращения возникает локальный отек. Если поражение мозга тяжелое, а лечение не проводится, или нет результатов от применения медикаментов, то возникают такие изменения:
- нарушается регуляция сосудистого тонуса;
- расширяются мозговые сосуды;
- повышается давление внутри артерий и вен;
- жидкая часть крови переходит через стенки в мозговую ткань.
Пропитывание жидкостью, набухание и отек мозга приводят к сдавлению жизненно важных центров в замкнутом пространстве черепа. Пациенты постепенно теряют сознание, что проявляется дезориентированостью и заторможенностью. При нарастании отека развивается мозговая кома, судорожный синдром, который сменяется полной мышечной атонией. Если отек возник на фоне постепенного ухудшения питания головного мозга, то его проявления такие:
- сохраненное сознание;
- сильная головная боль;
- тошнота и рвота;
- расстройства движений конечностей, нарушение их координации;
- снижение зрения;
- невнятная речь;
- галлюцинации.
Смотрите на видео об отеке мозга:
При сдавлении ствола мозга из-за смещения в область затылочного отверстия появляются симптомы, которые считаются крайне опасными для жизни:
Особенности проявлений у женщин
По причине физиологических особенностей, признаки приближающегося инсульта у мужчин и женщин несколько отличаются, хотя общая картина схожа. Предвестники возможного инсульта у женщины:
- без видимых причин появляются сильные головные боли;
- немеют верхние и нижние конечности справа или слева;
- нарушается зрение, нередко наблюдается появление двоения в глазах;
- периодически возникает тошнота, рвота и икание;
- мимические мышцы слабеют, наблюдаются признаки онемения;
- затруднены жестикуляция и речь;
- нарушается чувствительность к боли и перепадам температуры;
- больная на короткое время теряет сознание;
- возникают приступы сильного головокружения;
- появляются судороги (не в каждом случае).
Кроме того, происходят изменения и в эмоциональном состоянии женщины, депрессивное состояние сменяется приступами раздражительности без причин.
Лечение ишемического инсульта
Чем раньше начато медикаментозное лечение, тем больших результатов можно достичь. В стационаре проводится постоянный контроль за показателями кровообращения, балансом электролитов крови, дыхания, давления спинномозговой жидкости. Используют такие группы препаратов:
- кислородные ингаляции;
- антиагреганты (Клопидогрел, Аспирин), низкомолекулярные гепарины (Фраксипарин, Цибор) и тромболитики в первые три часа (Актилизе);
- нейропротекторы (Церебролизин, Актовегин, Сомазина);
- антагонисты кальция (Нимотоп);
- для предотвращения отека мозга (сульфат магния, Диакарб, Лизина эсцинат);
- антиоксиданты и стимуляторы обмена (Мексидол, Цитохром);
- стимуляторы двигательной активности (Нейромидин);
- при мышечном спазме и судорогах (Мидокалм, Феназепам).
Восстановление и реабилитация
Первый этап восстановительного лечения проводится при нахождении пациента на строгом постельном режиме. В это время начинают лечебную гимнастику в виде пассивных движений, активных сгибаний и разгибаний в суставах непораженной стороны тела. Обязательным элементом являются дыхательные упражнения для профилактики снижения вентиляции в легких. После стабилизации основных показателей гемодинамики назначается массаж.
После появления самостоятельных движений и чувствительности в план реабилитации включается физиотерапия, занятия с логопедом для улучшения речи. На более поздних этапах проводится активное восстановление ходьбы, мелких движений и возможности самообслуживания, используют специальные тренажеры.
Прогноз для больного
Последствия ишемического инсульта зависят от расположения очага повреждения мозговой ткани (затронуты ли важные мозговые центры), обширности процесса и возраста больного. Большое значение имеет и общее состояние организма, и кровеносной системы, наличие болезней внутренних органов. Критичным периодом считаются первые три дня, именно тогда нарастает отек мозга. Затем отмечается стабилизация состояния и постепенное восстановление утраченных функций.
А здесь подробнее о стволовом инсульте.
Ишемический инсульт зачастую связан с атеросклерозом, болезнями сердца, нарушением системного или местного кровообращения. Он проявляется в большинстве случаев очаговыми неврологическими нарушениями – слабость конечностей, нарушение чувствительности, зрения, речи. В зависимости от расположения очага поражения симптоматика имеет свои особенности.
Наиболее неблагоприятное течение обширного инсульта, а также осложненного отеком мозга. Для оказания адекватной медицинской помощи нужна скорейшая госпитализация пациента в специализированное отделение. Терапия в первые часы направлена на растворение тромба в сосудах, затем назначается комплексное медикаментозное лечение. После инсульта требуется длительный период реабилитации.
Основные предвестники инсульта довольно ярко выражены. Они отличаются у ишемического и геморрагического головного мозга. Важно заметить первые признаки у женщин и мужчин, чтобы скорее получить помощь.
Если был ишемический инсульт головного мозга, последствия остаются достаточно тяжелыми. Они отличаются в зависимости от пораженной зоны — левой и правой стороны, ствола головного мозга. Симптомы последствий ярко выражены, лечение занимает более года.
Случается ишемический инсульт у пожилых довольно часто. Последствия после 55 лет крайне тяжелые, восстановление сложное и не всегда успешное, а прогноз не такой уж оптимистичный. Усложняется инсульт головного мозга при наличии сахарного диабета.
Когда случается ишемический инсульт, восстановление занимает довольно длительный период. Возможно ли полное восстановление? Да, если пройти полный курс реабилитации, в т.ч. на восстановление речи. Какие сроки? Что нужно после обширного, инсульта мозжечка, левой стороны?
Назначается медикаментозное лечение инсульта для снятия тяжелых проявлений заболевания. При геморрагическом поражении головного мозга или же ишемическом они помогут также предотвратить прогрессирование и нарастание симптомов.
Если случился инсульт у молодых, шансов на полное восстановление немного. Причины патологии зачастую заключаются в наследственных заболеваниях и неправильном образе жизни. Симптомы — потеря сознания, судороги и другие. Почему происходит ишемический инсульт? Какое лечение предусмотрено?
Реальная угроза жизни — стволовой инсульт. Он может быть геморрагический, ишемический. Симптомы напоминают инфаркт, а также схожи с другими заболеваниями. Лечение длительное, полное восстановление после инсульта стволового мозга практически невозможно.
Причины, по которым может возникнуть инсульт мозжечка, довольно разнообразны. Инсульт может быть ишемический, геморрагический, стволовой. Лечение длительное, восстановление требует длительной реабилитации. Последствиями становятся проблемы с речью, движением.
Опасный инсульт спинного мозга может привезти к параличу. Причины могут быть как врожденные, так и приобретенные. Симптомы ишемического инсульта можно спутать с другими заболеваниями. Лечение заключается в приеме таблеток, физиопроцедур и иногда операции. Последствия без лечения плачевные.
. или: ОНМК по геморрагическому типу, кровоизлияние в мозг, мозговое кровоизлияние
Что такое мозговой инсульт и после мозгового инсульта болит голова?
Цереброваскулярный инсульт (инсульт мозга) представляет собой острое заболевание, которое возникает во время повреждения нерва, сохраняющегося в течение 24 часов или более.
Причина, почему возникает инсульт, заключается в прерывании кровоснабжения некоторых участков головного мозга. Прерывание поставки обогащённой кислородом крови в 80% случаев вызвано образованием тромба, который закупоривает сосуд.
В других случаях доходит к кровотечению в мозг из-за разрыва ослабленного сосуда или вследствие комбинации этих факторов.
Если неврологические симптомы, аналогичные признакам инсульта мозга, ослабевают в течение 24 часов, речь идёт о транзиторном ишемическом инсульте. Повреждение не является постоянным, и КТ (компьютерная томография) может подтвердить наличие меньшего инфаркта ткани головного мозга.
Инсульт головного мозга характеризуется типичными симптомами, когда доходит к двигательным и сенсорным нарушениями; часто после инсульта болит голова.
Восстановление здоровья человека зависит от степени повреждения головного мозга, своевременности лечения и последующего ухода и реабилитации. Во многих случаях, даже вопреки этому может быть возможным полное излечение.
С другой стороны, инсульт головного мозга является частой причиной смерти – указывается 20% смертность в течение первого месяца после инцидента. Причина, почему так происходит, заключается в том, что инсульт может пройти несколько раз, так, как острый инфаркт миокарда.
Статистические данные также показывают, что полностью восстанавливается до 40% больных.
Факторы риска развития инсульта мозга
Определенно, в случае этого заболевания можно сказать, что риск увеличивается с возрастом. Конечно, не исключено, что инсульт возникнет и у ребёнка. В детстве он часто приводит к постоянному параличу.
Необходимо также учитывать историю семьи и пол, потому, что мужчины подвергаются более высокому риску, независимо от возраста; пропорционально дела обстоят следующим образом – мужчины : женщины = 1,5: 1.
Другим основным фактором, почему может развиться инсульт мозга, является высокое кровяное давление (гипертония).
Если человек имеет тенденцию к развитию атеросклероза (сужение кровеносных сосудов из-за накопления жира) в мозге происходит «засорение» склеротических сосудов (сужение сосудов); доходит либо к их полной закупорке, либо к выпуску жира из другого сосуда (обычно, сердечного), который поступает в мозг и закупоривает кровеносные сосуды.
Также не следует забывать и о болезнях, которые принадлежат к группам риска для заболевания. К ним относятся сахарный диабет и повышенный уровень жиров в организме (гиперлипидемия).
И, конечно же, свою лепту вносит и курение (фактор риска для многих заболеваний – атеросклероза, гипертонии и т.д., которые тесно связаны с инсультом).
Другие риски могут представлять врождённые пороки развития сосудов головного мозга. Инсульт в более молодом возрасте часто ассоциируется с лейкемией, инфекционными заболеваниями или интоксикацией (отравление алкоголем, наркотиками или лекарственными препаратами).
Предотвращение инсульта
Основной причиной инсульта, как правило, является атеросклероз (затвердение артерий или кровеносных сосудов, забитых отложениями жира и других веществ). Вот почему профилактические меры направлены на устранение причин атеросклероза и правильная реабилитация после его возникновения.
Основные превентивные меры заключаются в обеспечении ограничения в рационе питания животных жиров, соли и холестерина. Важно, чтобы ежедневные приёмы пищи человека включали больше фруктов, овощей, цельного зерна и бобовых культур.
Другой целью является предотвращение увеличения веса тела, ввиду чего рекомендуется активный образ жизни.
В не последнюю очередь рекомендуется бросить курить. Курение, однозначно и в любом случае, вредно для здоровья человека, но при атеросклерозе оно в 2 раза увеличивает вероятность развития цереброваскулярного инсульта.
Следующим фактором является высокое кровяное давление, которое необходимо с увеличением возраста (по крайней мере, после 50 лет) тщательно контролировать, проконсультировавшись с врачом, попытаться следовать его рекомендациям или принимать соответствующие лекарственные препараты. Высокое кровяное давление является одной из наиболее распространённых причин многих заболеваний.
Признаки и симптомы заболевания
Инсульт может иметь много проявлений, которые имеют, в основном, неврологическое происхождение, но в 5% случаев происходит бессимптомно (отсутствие признаков). Этот факт всегда зависит от области мозга, которая является повреждённой.
Если вы находитесь в присутствии человека, который только что перенёс цереброваскулярный инсульт, в большинстве случаев, вы узнаете его с первого взгляда. Характерным является то, что человек выглядит, как «сам не свой», имеет опущенный уголок губ и язык к одной стороне. Также могут самопроизвольно сочиться слюни из опущенного уголка рта.
Человек, перенёсший инсульт, имеет речевые расстройства – не может правильно выговаривать слова; также может жаловаться на нарушения зрения в одном глазу и двигательные расстройства одной половины тела.
Человек может быть полностью обездвижен, и двигать только глазами (или одним глазом), а также видеть и слышать, что происходит вокруг, но не в состоянии говорить или дать вам ключ к пониманию того, что происходит.
Во время инсульта часто возникает парез (паралич, частичная потеря двигательных способностей) или плегия (полный паралич, полная потеря двигательных способностей). Характерно, что парезы и плегии всегда возникают в одной половине тела (справа или слева), и всегда с другой стороны, чем полушарие головного мозга, где дошло к повреждению мозговой ткани.
Иногда после происшествия также происходит потеря чувствительности – гипестезия.
Кроме того, часто болит голова после инсульта. Это происходит, в основном, по причине нарушения снабжения мозговых тканей кровью, обогащённой кислородом. Боль может сопровождаться тошнотой, нарушениям сознания и другими симптомами.
Пострадавший человек также имеет проблемы с координацией движений, ориентации во времени и месте, не может выразить мысль (не в состоянии подобрать правильные слова). При тяжёлом течении инсульта происходит даже потеря сознания; возможен летальный исход по причине расстройства центров, которые являются важными для основных жизненных функций, и отёка головного мозга.
При лёгкой форме заболевания человек может испытывать только головную боль и головокружение, также может произойти рвота. Кроме того, возможны жалобы на нечёткость зрения или двойное видение.
Осложнения заболевании
Осложнения состоят не только в вышеупомянутой потере самодостаточности, долгосрочной реабилитации, двигательных и зрительных расстройствах, нарушении мышления и речи. Четверть пациентов, несмотря на достаточный врачебный уход, остаются инвалидами.
Источник: https://zen.yandex.ru/media/id/596a6a468146c12e34f9afda/5974f6eb3c50f73278d2ee02
Формы
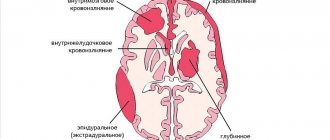
В зависимости от локализации кровоизлияния выделяют следующие формы геморрагического инсульта.
- Субарахноидальное кровоизлияние (кровоизлияние между оболочками головного мозга).
- Внутримозговая гематома (скопление крови в веществе головного мозга): гематома лобной доли;
- гематома височной доли;
- гематома теменной доли;
- гематома затылочной доли.
- Гематома мозжечка (скопление крови в веществе мозжечка).
В зависимости от наличия факта прорыва (попадания) крови в полостную систему головного мозга (желудочки головного мозга) выделяют следующие формы заболевания:
- геморрагический инсульт с прорывом крови в желудочки мозга;
- геморрагический инсульт без прорыва крови в желудочки мозга.
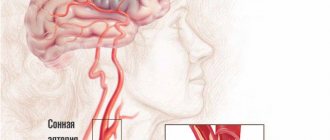
Особенности ишемического инсульта при стенозе внутренней сонной артерии
При инфаркте мозга, который обусловлен выраженным стенозом в экстракраниальном отделе внутренней сонной артерии слева о симптомов: онемение или переходящая слабость конечностей, снижение зрения справа и моторная афазия.
Читать также: Локальный инсульт
Причинами гемодинамически значимого стеноза внутренней сонной артерии является в большинстве случаев выраженный атеросклероз магистральных сосудов головы, поэтому в клинике, как правило, присутствуют предшествующие транзиторные ишемические атаки и обнаруживается систолический шум над пораженной артерией (слева) и ассиметрия пульсации сонных артерий.
По клиническому течению при этом виде инсульта выделяют – апоплексическую форму, которая характеризуется внезапным началом и напоминает геморрагический инсульт, подострую и хроническую форму (с медленным нарастанием симптомов).
Причины
- Причина геморрагического инсульта – разрыв внутричерепной артерии. Происходит из-за нарушения питания стенки сосуда, его структурных изменений под воздействием различных неблагоприятных факторов.
- Кроме того, причинами кровоизлияния в полость черепа могут быть: разрыв аневризмы артерии головного мозга (мешотчатое расширение сосуда с истончением его стенки. Может возникать после травмы, инфекции головного мозга);
- разрыв артериовенозной мальформации головного мозга (аномалия развития сосудов головного мозга, которая развивается внутриутробно, после рождения может увеличиваться в размерах. Представляет собой клубок переплетающихся артерий и вен).
- артериальная гипертензия (повышение артериального давления более 140/90 мм.рт.ст.): особенно длительное повышение до высоких цифр (более 180/100 мм.рт.ст.) без попыток медикаментозного снижения давления;
Врач невролог поможет при лечении заболевания
Лечение данного состояния
Как правило, возникающие головные боли после инсульта, по мнению значительного количества больных, не требуют специального лечения. Такое утверждение в корне не верно, так как игнорирование болей может привести лишь к их усилению.
Не стоит заниматься самолечением, бесконтрольно принимая анальгетики. Многие из них не рекомендуется употреблять на регулярной основе из-за высокого риска развития побочных осложнений.
Прежде всего следует обратиться к лечащему врачу и подробно описать все симптомы, ничего не скрывая. Специалист выслушает жалобы, соберет анамнез и направит на следующие обследования. Анализ крови, в том числе на уровень сахара, а также других параметров, которые могли стать причиной возникновения мигрени после инсульта.
Постоянный контроль уровня артериального давления. У пациентов может отмечаться как повышение, так и понижение его уровня. Эхокардиография сосудов головного мозга поможет выяснить, в каком состоянии они находятся и имеется ли в них нарушение кровообращения.
МРТ. Применяют для глубокого и тщательного сканирования органов и систем. В данном случае метод позволит выявить скрытно текущие процессы в сосудах головного мозга.
После того, как данные обследований получены, больному прописывается лечение, которое направлено на стабилизацию его состояния. Важно помнить, что все предписания назначаются строго индивидуально. То, что помогло одному, может спровоцировать ухудшение самочувствия у другого.
Больному может быть представлена такая схема лечения, которая включает в себя медикаментозные и немедикаментозные методы, народную медицину.
В качестве лекарственной терапии больным показан прием следующих групп препаратов:
- Анальгетики. Применяется сразу же, чтобы головные боли не оказывали пагубного влияния на сердечную мышцу и не снижали качество жизни больного. Препарат подбирается индивидуально, причем пациент должен давать обратную связь, указывая на недостатки, положительные стороны, а также побочные эффекты от приема медикамента.
Назначенное лекарство принимают строго по расписанной схеме лечения, самовольный пропуск или увеличение дозы могут привести к значительному ухудшению состояния пациента.
- Транквилизаторы и лекарства против депрессии. Направлены на устранение болей, которые в большей степени связаны с психосоматикой. После инсульта многие больные пребывают в подавленном состоянии, а отсутствие успехов в деле реабилитации лишь ухудшают их самочувствие.
- Антиконвульсанты. Такие лекарства используют для борьбы с болями, которые появились как следствие глубокого поражения центральной нервной системы.
- Продукты и витаминные комплексы с витаминами Е и К. токоферол препятствует гибели клеток мозга, обладает защитными свойствами. Витамин К не дает кровоизлиянию распространяться дальше.
Лекарственная терапия хорошо сочетается с массажем, лечебной физкультурой и дыхательной гимнастикой, мануальной терапией. Все эти занятия направлены на улучшения состояния позвоночника, особенно воротниковой зоны и грудины.
Не менее важно придерживаться принципов здорового питания. Люди, страдающие после мигрени от инсульта, должны есть как можно больше морской рыбы. В ней имеются микроэлементы, положительно влияющие на психологическое и эмоциональное состояние больных.
Употребление любых травяных настоев должно быть согласовано с лечащим врачом, так как такое лечение может принести вред, если возникнет конфликт между травяным чаем и медикаментом. Если от специалиста получено добро, то отдавать предпочтение следует настоям, в состав которых входит шиповник, пустырник и боярышник. Нелишними будут мелисса, валериана. Все эти растения будут способствовать успокоению больных, и как следствие боли должны стать менее выраженными.
Диагностика
- Анализ жалоб и анамнеза заболевания: как давно возникли жалобы (слабость в конечностях, нарушение глотания, шаткость походки и т.п.);
- отмечал ли пациент ранее повышение артериального (кровяного) давления, принимал ли препараты, снижающие артериальное давление (гипотензивные);
- не злоупотребляет ли пациент алкоголем;
- диагностировался ли ранее у пациента сахарный диабет.
- наличие нарушений сознания (отвечает ли пациент на вопросы, может ли выполнить простейшие команды, например, поднять руки);
- КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) головы: позволяет послойно изучить строение головного мозга, обнаружить признаки кровоизлияния, оценить его объем и локализацию.
- Эхо-энцефалография: метод позволяет оценить наличие смещения головного мозга относительно костей черепа под воздействием давления внутричерепного кровоизлияния.
- Люмбальная пункция: с помощью специальной иглы делается пункция субарахноидального пространства спинного мозга на поясничном уровне (через кожу спины) и забирается 1-2 мл ликвора (жидкости, которая обеспечивает питание и обмен веществ в головном и спинном мозге). Так как субарахноидальное пространство спинного мозга напрямую сообщается с субарахноидальным пространством головного мозга, при наличии кровоизлияния между оболочками головного мозга в ликворе можно обнаружить кровь или ее остатки.
Особенности нарушений речи при левостороннем ишемическом инсульте
Афазия при левостороннем ишемическом инсульте развивается часто, в связи с формированием очага некроза в речевых областях, расположенных в левом полушарии (у правшей) и только в редких случаях моторная или тотальная афазия возникает при поражении правого полушария (у левшей). Нарушения речи развиваются при окклюзии или выраженном спазме средней мозговой артерии, которая является одной из главных ветвей внутренней сонной артерии.
Тяжесть афазии зависит от размеров очага ишемии и уровня поражения артерии – более легкая клиническая картина наблюдается при экстракраниальной окклюзии сосуда, а тяжелая афазия (тотальная) наблюдается при внутримозговом тромбозе средней мозговой артерии.
Также тяжесть афазии и ее динамика зависят от характера поражения церебральных сосудов – тромбоз, стеноз или наличие петель с перегибами.
Особенности восстановления речи при ишемических инсультах зависят от преимущественной локализации поражения нейронов речевого центра – кора, подкорковое белое вещество или распространение ишемии непосредственно на корковые зоны речи, многоочаговость поражения, а также возможности коллатерального кровообращения.
Лечение геморрагического инсульта
- Срочная госпитализация в неврологическое или нейрохирургическое отделение с постоянным контролем за состоянием пациента.
- Кровоостанавливающая терапия (лекарственные препараты, улучшающие свертываемость крови).
- Снижение артериального (кровяного) давления при слишком высоких его значениях (более 220/100 мм.рт.ст.).
- Препараты, улучшающие восстановление нервной ткани (нейропротекторы, нейротрофики).
- Полноценный уход за лежачим больным: лечебная физкультура, дыхательная гимнастика, обработка кожи, гигиенические процедуры.
- Восстановление нарушенных неврологических функций: занятия с логопедом, лечебная физкультура.
- Хирургическое удаление гематомы, если это возможно сделать (при поверхностно расположенных гематомах): проводят либо аспирацию крови (через иглу шприца, введенную в гематому), либо удаление гематомы через трепанационное отверстие (отверстие в костях черепа).
Профилактика геморрагического инсульта
- Полноценное питание с ограничением употребления жирных и жареных блюд, увеличение приема свежих овощей, фруктов.
- Умеренные физические нагрузки: бег трусцой, плавание.
- Прогулки на свежем воздухе.
- Отказ от курения и злоупотребления алкоголем.
- Контроль артериального (кровяного) давления: при необходимости прием гипотензивных препаратов (снижающих артериальное давление).
- Контроль уровня сахара в крови: диета с ограничением сладких и мучных блюд, инсулинотерапия, прием препаратов, снижающих уровень глюкозы в крови.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача невролог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Профилактика
Чтобы не стать жертвой не только головных болей, но и инсульта, их вызвавшего, следует не забывать о некоторых профилактических мерах. Уровень артериального давления должен быть всегда под контролем. Особенно касается это тех, в чьей семье были или есть гипертоники. Крайне важно постараться избегать стрессов, не реагировать чересчур эмоционально на разные мелочи.
Нужно придерживаться здорового образа жизни, заниматься двигательной активностью для лучшей транспортировки кислорода к тканям и органам. Придерживаться принципов здорового питания, при котором в рацион вводятся зелень, овощи, фрукты и орехи, а убираются фастфуд, энергетики и прочая нездоровая пища. Нужно как можно скорее отказаться от употребления алкоголя и курения.
Периодически выполнять занятия ЛФК, ходить на массаж к мануальному терапевту. Строго соблюдать дозировку и время приема любых лекарственных средств, не бросать начатое лечение. Потреблять только необходимое количество калорий, чтобы не спровоцировать развитие ожирения.
Периодически сдавать анализы крови на наличие разных микроэлементов, в том числе на сахар. Лечить заболевания, не допуская их перехода в хроническую форму. Выполнение рекомендаций поможет снизить риск возникновения инсульта, укрепит здоровье.
Головные боли после инсульта – нередкий случай. Важно как можно скорее обратиться к врачу для выяснения причин и диагностики состояния, чтобы получить адекватное лечение и забыть о наличии данной проблемы.