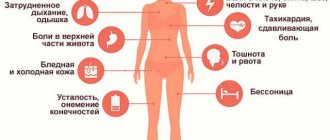
Провоцирующие факторы
Различают много причин, под действием которых возникает онемение. Такие симптомы появляются в разное время по ночам, во сне, в течение дня, во время работы. С учетом частоты и продолжительности онемения можно определиться с наличием заболевания.
Перечислим основные провоцирующие факторы:
- Продолжительное пребывание в некомфортной позе. Зачастую это обусловлено профессиональной работой.
- Продолжительное пребывание в холоде.
- Сумки с жесткими ремнями, которые давят на кожу.
- Рука находится долго в напряженном состоянии.
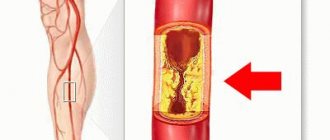
- Синдром лестничной мышцы, при котором пережимается артерия под ключицей и отростки плечевого сплетения. По этой причине возникает онемение и боль.
- Проблемы с кровоснабжением мозга. Такое состояние удается заподозрить, когда пациент страдает гипертензией и гиперхолестеринемией. В результате усложняется передвижение крови по сосудам.
- Гипертоническое расстройство затрудняется несколькими призами.
- Расстройство запястного канала проявляется при пережатии срединного нерва в районе запястья. Провоцировать такой синдром могут однотипные телодвижения руками.
- Синдром Рейно. Возникают проблемы с артериальным кровообращением в мелких артериях на руке. Главным фактором, провоцирующим такое состояние, является плохая наследственность.
- Патологии, провоцирующие проблемы обмена веществ. Расстройства чувствительно развиваются по принципу перчаток, когда немеет только кисть.
- Полинейропатия, спровоцированная недостатком витаминов категории В. При этом часто наблюдается онемение пальцев на правой руке.
- Диагностируется рассеянный склероз. В данной ситуации к проблемам с чувствительностью присоединяются онемения и парезы.
- Стрессовые ситуации и продолжительные депрессивные состояния.
- Спайки и застойные явления провоцируют проблемы с кровотоком. При таких патологиях правая рука немеет в ночное время. Это возникает после пневмонии, миомы матки.
Так развивается небольшое количество патологий и синдромов, когда чувствуется онемение в правой руке, нужны продолжительные перечисления. Когда пациента беспокоит продолжительное онемение руки, нужно обращаться к врачам.
Вывод
При своевременном и адекватном лечении пациенты могут реабилитироваться в течение 6-9 месяцев. Независимо от того, как долго длится восстановление, больные должны придерживаться определенных рекомендаций в течение всей жизни:
- Следить за уровнем сахара и холестерина в крови;
- Изменить рацион (заменить мясо на рыбу, исключить полуфабрикаты и выпечку, сократить потребление соли);
- Быть внимательными к изменениям своего состояния;
- Контролировать мочеиспускание, дефекацию и продолжительность сна;
- Продолжать прием препаратов для лечения сопутствующих заболеваний.
Когда немеют конечности
Если немеют обе конечности с одной стороны, то скорее всего причина в инсульте, транзиторной ишемической атаке, опухоли мозга или рассеянном склерозе.
При инсульте есть и другие симптомы: асимметрия лица, нарушения речи, онемение конечностей, мышечная слабость. При перечисленных симптомах нужно сразу вызвать скорую помощь.
При транзиторной ишемической атаке (ТИА) тромб на несколько минут закупоривает сосуд в мозге. Это случается, если просвет слишком узкий из-за холестериновых бляшек (атеросклероза). Приступы происходят регулярно и проявляются онемением руки, ноги и/или лица (преимущественно с одной стороны), слабостью, головокружениями, двоением в глазах, замедленностью речи. Симптомокомплекс зависит от того, какой именно сосуд страдает.
По статистике, у трети людей с ТИА произойдёт инсульт, поэтому такие пациенты должны обязательно обратиться к врачу, чтобы снизить свои риски.
При рассеянном склерозе онемение лица, конечностей, отдельных участков тела — часто первый симптом. Онемение может быть разным по силе, но иногда оно существенно затрудняет движение рукой, ногой и т. д. Лекарств, которые помогли бы справиться с этим состоянием, не существует. Несмотря на то, что симптом может проходить самостоятельно, обязательно следует как можно раньше обратиться за помощью к специалисту.
Причины расстройства чувствительности рук
Онемение рук (парестезия) – это один из симптомов ОНМК (нарушения мозгового кровообращения). Нарушение чувствительности конечностей на одной стороне тела сопровождается другими очаговыми, мозговыми и вегетативными симптомами. Причина онемения рук после инсульта в молодом возрасте – воспаление стенки сосудов или закупорка тромбом. В старшем возрасте онемение рук после инсульта связывают чаще с атеросклерозом, артериальной гипертензией, сахарным диабетом, абдоминальным ожирением, курением. Факторы риска для ОНМК и парестезии рук – курение и алкоголь. Генетический фон развития ишемии мозга – предрасположенность к инсультам у родственников.
Когда нужно обращаться к врачам
При онемении обратиться к врачу немедленно нужно, если:
- онемение в области гениталий и анального отверстия сопровождается болью в спине и неконтролируемым мочеиспусканием/дефекацией;
- у человека нарушено сознание вплоть до его потери;
- онемение значительно затрудняет привычную жизнь;
- онемение появилось после травмы головы, шеи или спины;
- онемение сопровождается замедленной речью, проблемами со зрением, трудностями при ходьбе или слабостью;
- онемела вся конечность;
- онемение сопровождается параличом или слабостью — двигать конечностью не получается;
- онемение сопровождается внезапной и сильной головной болью;
- значимое онемение возникло внезапно.
При онемении стоит обратиться к врачу, если:
- объяснить причину онемения не получается;
- есть боль в шее, предплечье или пальцах;
- позывы к мочеиспусканию возникают чаще;
- онемение в ногах усиливается при ходьбе;
- появилась сыпь;
- возникло не только онемение, но и головокружение, мышечный спазм или другие необычные симптомы;
- онемевшая область постепенно увеличивается в размерах;
- онемение ощущается в конечностях с обеих сторон.
Как ставят диагноз?
Обычно при онемении неврологический осмотр и сбор анамнеза дают врачу достаточно много информации, и уже тогда можно поставить предварительный диагноз. Но для окончательного решения зачастую необходимо сделать рентген, магнитно-резонансную томографию, электромиографию или анализы крови.
Конечно, нет универсального способа избавиться от онемения вне зависимости от причины такого состояния. Нужно действовать исходя из того, что именно спровоцировало онемение. Например, при туннельном синдроме часто помогает комплекс упражнений. Если онемение связано с сахарным диабетом, то здесь можно только внимательнее контролировать уровень сахара в крови. Дефицит витамина B12 восполняется лечебными дозами соответствующих препаратов.
Почему нельзя игнорировать онемение? Дело в том, что человек может повредить онемевшую часть тела и не заметить этого. Поэтому даже если нет дополнительных грозных симптомов, указывающих на инсульт или другое серьёзное состояние, с онемением всё же стоит обратиться к неврологу.
Как распознать инсульт и что делать?
Раннее распознавание ОНМК решает исход заболевания. Поступление больного в больницу не позднее 1.5 часа после инсульта избавит от онемения конечностей и других тяжёлых симптомов. Поэтому каждому следует знать, как распознать симптомы инсульта. Если человеку внезапно стало плохо, сделайте 3 теста:
- Попросите человека улыбнуться. Если при этом одна половина лица неподвижна, а угол рта опущен, предполагается инсульт.
- Попросите поднять обе руки. Если при этом одна рука опускается, это признак инсульта.
- Спросите у человека, как его зовут. Если пациент невнятно произносит слова или не понимает вопроса, с большой вероятностью предполагается апоплексия мозга.
Если выявлен хотя бы один из признаков, вызывайте скорую помощь или отвезите пострадавшего в больницу.
Короткий опрос в 90% случаев позволяет поставить диагноз инсульта и госпитализировать больного. Потеря времени после начала инсульта – потеря жизни!
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Батуева Е.А., Кайгородова Н.Б., Каракулова Ю.В. Влияние нейротрофической терапии не нейропатическую боль и психовегетативный статус больных диабетической нейропатией // Российский журнал боли. 2011. № 2. С. 46.
- Бойко А.Н., Батышева Т.Т., Костенко Е.В., Пивоварчик Е.М., Ганжула П.А., Исмаилов А.М., Лисинкер Л.Н., Хозова А.А., Отческая О.В., Камчатнов П.Р. Нейродикловит: возможность применения у пациентов с болью в спине // Фарматека. 2010. № 7. С. 63–68.
- Морозова О.Г. Полинейропатии в соматической практике // Внутренняя медицина. 2007. № 4 (4). С. 37–39.
Цены на диагностику причин онемения рук и ног
Возникают ситуации, когда обращаться к врачам за медицинской помощью нужно незамедлительно.
К таким симптомам относится:
- Немеет правая рука, затрудняется координация движений.
- Постоянно немеет рука, усугубляется болевой синдром.
- Немеет рука, появляется одышка, слабость, кружится голова.
- Немеют верхние конечности, появляются проблемы с речевой функцией.
- Ухудшается чувствительность к температуре.
Нужно учитывать, что все вышеуказанные симптомы могут свидетельствовать о серьезных состояниях, усложняющих здоровье и угрожающих жизни пациентов.
Патологию проще предотвратить, чем потом заниматься лечением ее последствий. С этой целью нужно выполнять профилактические процедуры, соблюдать здоровый образ жизни, регулировать питание, не нервничать.
Когда возникают подозрительные симптомы, нужно вовремя обращаться к специалисту. Только врач может определить реальную причину заболевания и определиться с терапевтической методикой.
Вся рука полностью немеет нечасто, иногда такие симптомы проявляются в отдельных частях руки. Когда покалывание возникает в плечах и пальцах, среди причин находится остеохондроз в области шеи, артроз. Часто это свидетельствует о предынсультном состоянии. Когда немеют пальцы правой руки, особенно ночью, значит, возникают проблемы с работой внутренних органов, дыхательных путей.
Другие причины возникновения онемения
Если немеют конечности с обеих сторон, то, возможно, сдавливается спинной мозг из-за опухоли, травмы, гематомы, абсцесса (гнойника), или дело в периферической полинейропатии — поражении мелких периферических нервов или нарушении их работы. Обычно это вызвано приемом некоторых препаратов, сахарным диабетом, хроническими болезнями почек, дефицитом витамина B12, болезнью Лайма или ВИЧ-инфекцией.
Диабетическая нейропатия — довольно распространенное явление у пациентов с сахарным диабетом. Точная причина повреждения неизвестна, но считается, что происходит нарушение обмена веществ и разрушение мелких сосудов, что и приводит к повреждению нервов. Если онемение уже возникло, то полностью избавиться от него невозможно.
Как именно из-за дефицита витамина B12 нарушается образование миелиновых оболочек нервов, неизвестно. Но если этого вещества не хватает, то чаще немеют ноги, а не руки. Также недостаток витамина B12 сопровождается анемией и слабостью. Но онемение возникает только при очень серьезном дефиците. При лечении симптомы уходят в течение 3 месяцев, в тяжелых случаях восстановление может занять год.
Когда при хронической болезни почек состояние ухудшается, возникает уремия — в крови накапливаются продукты азотистого обмена и другие токсические вещества. Это ведёт к повреждению периферических нервов и онемению. Такое состояние (уремическая полинейропатия) — показание к проведению диализа или трансплантации почки.
Болезнь Лайма и ВИЧ-инфекция могут вызвать воспаление некоторых участков нервной системы. При болезни Лайма онемение появляется не сразу, а уже на фоне гриппоподобного состояния, с которого и начинается заболевание. Болезнь Лайма лечится антибиотиками.
При ВИЧ-инфекции онемение часто возникает из-за того, что ослабленный иммунитет позволяет развиться цитомегаловирусной инфекции, которая и поражает нервные волокна. Обычно онемение возникает у людей, не принимающих антиретровирусную терапию, способную сильно улучшить состояние человека с ВИЧ. Поэтому, чтобы онемение прошло, нужно как можно раньше начать специфическое лечение.
Почему в этом списке нет остеохондроза? Дело в том, что этот диагноз не известен нигде, кроме как на территории стран бывшего Советского Союза. Обычно на него списывают всё, что не могут объяснить. Дегенеративные изменения в позвоночнике — это нормально для любого человека старше 40 лет. У онемения есть другие, реальные причины, с которыми нередко можно справиться. Поэтому, если вам ставят диагноз «остеохондроз», следует проконсультироваться у другого специалиста.
Первые признаки инсульта
ПЕРВЫЕ ПРИЗНАКИ ИНСУЛЬТА
(для населения)
Щербоносова Татьяна Анатольевна
заведующая кафедрой нервных болезней и психиатрии,
КГБОУ ДПО Институт повышения квалификации специалистов здравоохранения
Горбулина Светлана Владимировна
ассистент кафедры «нервных болезней и психиатрии»,
КГБОУ ДПО Институт повышения квалификации специалистов здравоохранения
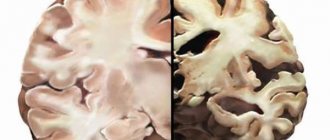
Инсульт – внезапное нарушение кровообращения мозга, закупорка или разрыв какого-либо сосуда головного мозга. При закупорке сосудов возникает ишемический инсульт, при разрыве — геморрагический инсульт.
Его принято считать самым распространенным заболеванием головного мозга у взрослого населения. Причем с возрастом риск возникновения инсульта значительно возрастает. По статистике в год инсультом поражает 0,1 — 0,4 % населения в зависимости от страны проживания.
Инсульт является лидером среди причин инвалидности человека и занимает 3 место среди причин смертности населения.
Научные исследования доказали, что раньше инсульт поражает мужчин, но и женская половина человечества немало страдает от этого заболевания. Поэтому каждому нужно обязательно знать первые признаки инсульта, чтобы своевременно оказать помощь больному человеку, ведь промедление в этом случае недопустимо.
Инсульт – острое нарушение мозгового кровообращения
Еще до активного развития инсульта у больного могут появляться признаки переходящего нарушения кровообращения мозга.
Предвестники инсульта:
– человек ощущает внезапную и ничем не объяснимую головную боль. Она появляется не из-за стресса или каких-то иных объяснимых причин;
– появляется головокружение, теряется координация движений или равновесие;
– может онеметь какая-то часть тела: язык, лицо, рука или нога, туловище. Такое явление присутствует на одной стороне тела – на правой или на левой и сопровождается слабостью;
– неожиданное ухудшается зрение. Больному становится плохо видеть, как одним, так и двумя глазами;
– нарушается сознание и ориентация в окружающей обстановке;
– может быть расстройство речи.
Вышеописанные ощущения появляются резко и пропадают через несколько минут или часов. И если такие атаки повторяются регулярно, то у человека за год развивается инсульт разной степени тяжести. Не нужно ждать, что все скоро закончится, следует сразу же вызвать «скорую помощь».
До приезда бригады «скорой помощи» нужно сделать следующее:
– успокоить больного и уложить его в постель. Желательно, чтобы он повернул голову набок. Если человек возбужден, постоянно уговаривайте его, чтобы он успокоился. До приезда медиков его нельзя перемещать в другое место;
– на голову пострадавшего от инсульта положите намоченное в холодной воде полотенце. Подойдет и пакет со льдом или любые замороженные продукты;
– измерить артериальное давление. Если оно высокое, нужно дать больному препарат, который понижает давление, но препарат должен быть тем, который обычно принимает больной;
– создать доступ свежего воздуха в помещение. Нужно сразу же убрать больного из душного, особенно накуренного помещения. Обязательно откройте окна, расстегните стесняющую дыхание одежду – нужно как можно больше воздуха.
Чтобы проверить, что это признаки инсульта можно провести несложный тест: попросите улыбнуться, если половина лица остается неподвижной – это инсульт.
Попросите удержать руки поднятыми вверх, при слабости мышц это не удастся сделать, попросите повторить простую фразу, если вслед за вами повторить не удается, значит есть проблемы с артикуляцией и это острый приступ нарушения кровообращения.
Попросите высунуть язык — его кончик отклоняется в сторону очага в головном мозге, если есть инсульт. Если такие симптомы возникают – это ишемический инсульт, симптомы которого однозначны и позволяют предположить нарушение кровообращения мозга.
Чем раньше будет оказана экстренная медицинская помощь, тем более благоприятным будет прогноз столь тяжелого заболевания. Оптимально, если обратиться за помощью в течение 2-3 часов после начала приступа.
Отличие инсульта и его причин у женщин, от инсульта у мужчин.
Женщин инсульт поражает в основном после 60 лет, у мужчин же риск появляется уже после 40 лет. Ранее считалось, что инсульт удел пожилых людей и женщин инсульт поражает реже, чем мужчин, а также что после 60 лет риск одинаков как у мужчин, так и у женщин. Однако, в возрасте 18 — 40 лет у женщин инсульт стал происходить чаще, чем у мужчин.
У беременных тоже выше вероятность инсульта. Молодые женщины зачастую игнорируют симптомы преходящей ишемии. Женщины переносят инсульт тяжелее, чем мужчины. Смертность у женщин от инсульта выше, чем у мужчин. Меньший процент женщин способны вернуться к прежнему ритму жизни после инсульта, мужчины лучше справляются с этим.
«Нетрадиционные» ранние первые признаки инсульта у женщин могут отмечаться чаще, чем у мужчин. К общеизвестным факторам риска у женщин добавляются — прием оральных контрацептивов, патологическое течение беременности, мигренозные боли, у женщин выше предрасположенность к тромбозам и сосудистым осложнениям.
Женщины, с частыми перепадами настроения, не стрессоустойчивые, не уравновешенные, со склонностью к зацикливаниям на проблемах, больше подвержены инсульту головного мозга. У курящих женщин после 30 лет, и принимающих противозачаточные средства, на 22 процента увеличивается риск инсульта.
В последние десятилетия очень часты случаи тяжелых ишемических инсультов, связанных с популярностью такого метода контрацепции, как оральные контрацептивы.
Признаки инсульта у женщин.
Симптомы заболевания, как у женщин, так и у мужчин, прежде всего, будут зависеть от той части мозга, которая подверглась атаке недуга. Если поражена его правая часть, то симптомы болезни появляются в левой половине тела и, наоборот – при поражении левой части головного мозга изменения ощущаются на органах, которые находятся справа.
Основные симптомы инсульта у женщин бывают следующие:
– невыносимая головная боль без веских на то причин;
– лицо начинает неметь, присутствует слабость мимических мышц;
– немеет по одной стороне тела нога и рука;
– женщина неспособна жестикулировать;
– нарушается речь, больная не может сказать ни слова или говорит невнятно, также она не может понять, что говорят ей;
– нарушается зрение, вплоть до его потери, это актуально особенно для одного глаза. Может двоиться в глазах;
– нарушается координация движений;
– может быть резкая потеря равновесия, в ногах, руках или другой половине тела появляются судороги;
– больная может упасть, так как появляется ничем не объяснимое головокружение;
– при инсульте возможно развитие депрессии и женщина не может управлять своими эмоциями – плачет или смеется без причины;
– появляется тошнота, вплоть до рвоты, икота, повышается температура, нарушаются глотательные функции;
– на небольшой промежуток времени может быть потеря сознания. Перед этим лицо у женщины становится красное, она начинает часто и глубоко дышать, пульс понижается, а зрачки перестают реагировать на свет.
Признаки инсульта у мужчин.
Главные симптомы заболевания у представителей мужского пола практически такие, как и у женщин и к ним относятся:
– невыносимая внезапно появляющаяся головная боль, которая сопровождается головокружением;
– появляется резкая слабость, которую ничем не объяснить;
– начинает неметь пораженная недугом часть тела. Если инсульт левосторонний, то боль и онемение ощущается в правой части тела, а если болезнь задела правую сторону – то онемение с болевыми ощущениями присутствуют слева;
– может быть ухудшение зрения и расстройство речи;
– очень часто бывают судороги, тошнота, переходящая в рвоту, повышение температуры тела, потеря сознания и даже кома.
Также специалистами были выявлены атипичные симптомы. К ним относят сухость во рту, боль в грудине, психические нарушения. По отдельности они не вызывают подозрений на апоплексический удар, но в комплексе с типичными дают серьезные основания для немедленного обращения к врачу.
Симптомы геморрагического инсульта у молодых людей.
Эта болезнь поражает не только людей зрелого возраста, она развивается и у молодежи. На это влияет разрыв аневризмы церебрального сосуда, такое явление чаще всего наблюдается в молодом возрасте.
В оболочку головного мозга происходит кровоизлияние и появляется такая сильная головная боль, что человек кричит от невыносимых болевых ощущений. Дальше начинается рвота и потеря сознания, но потом больной приходит в сознание.
Такие больные чувствуют постоянную сонливость и заторможенность, которые не покидают их несколько дней подряд, при этом сильно болит голова, возможна рвота, но параличей нет.
Предотвратить инсульт поможет правильное питание и здоровый образ жизни
Ни один человек на планете не застрахован от страшных болезней или преждевременной смерти. Но у каждого есть возможность предотвратить беду. В случае с инсультом у женщин, особенно молодых, специалисты рекомендуют придерживаться следующих рекомендаций. Некоторые из этих полезных советов помогут предотвратить инсульт не только у женщин, но и мужчин любого возраста:
– сократить употребление соленой и жирной пищи;
– воздержаться от курения и одновременного принятия гормональных противозачаточных средств;
– в случае заболевания сахарным диабетом необходимо тщательным образом контролировать уровень сахара в крови;
– не злоупотреблять алкогольными и энергетическими напитками;
– заниматься спортом или ежедневно делать зарядку;
– следить за режимом сна — недосыпание также может привести к нарушению кровообращения в сосудах головного мозга;
– следить за весом — лишние килограммы подталкивают организм ко множеству заболеваний;
– употреблять больше фруктов и пить побольше чистой воды.
Фрагмент статьи «Лежать или лечиться»,
«Российская газета»
от 23 апреля 2020, №86 (6657)
Источник: https://zdrav.khv.gov.ru/node/3884
Немеет правая рука от плеча до кисти: что делать
Если правую руку сводит сильно и часто, необходимо обратиться к врачу. Для выявления причины врач назначит обследование, которое может включать как лабораторные, так и инструментальные методы диагностики. После выявления основного заболевания назначается подходящее лечение.
К какому специалисту обращаться при возникновении симптома зависит от нескольких факторов – дополнительные симптомы, анамнез заболевания, сопутствующая патология.
- если онемение единственный симптом – к невропатологу;
- при боли в позвоночнике – к невропатологу;
- после травмы сустава – к травматологу;
- если дополнительно беспокоит боль в груди, имеются проблемы с сердцем – к кардиологу.
Не всегда просто определить, к врачу какого профиля нужно обратиться. Если имеются сомнения или непонятно, симптомом какого заболевания является онемение, лучше обратиться к терапевту или семейному врачу. Врач общего профиля осмотрит пациента и при необходимости направит его к врачу более узкого профиля (невропатологу, хирургу, кардиологу). При подозрении на инфаркт миокарда или инсульт нужно немедленно вызвать скорую помощь.
Если есть основания подозревать сосудистую катастрофу (инфаркт, инсульт), следует вызвать скорую помощь
Если рука немеет, не стоит принимать медикаменты самостоятельно. Лечение зависит от первичного заболевания, которое привело к развитию симптома. Оно подбирается индивидуально, универсальных медикаментов для избавления от парестезии не существует.
Попробовать избавиться от онемения можно и в домашних условиях. Для этого необходимо придерживаться следующих рекомендаций:
- Если онемение возникает в связи с профессиональной деятельностью, каждый час необходимо делать перерыв и разминать руку.
- Не носить тесную одежду, которая сдавливает шею или плечи.
- Если правая рука немеет во сне, нужно поменять позу. Также поможет легкий массаж руки.
- При частом онемении помогут упражнения на сгибание и разгибание кисти, локтевого и плечевого сустава.
Эти рекомендации могут помочь в том случае, если онемение возникает из-за кратковременного ущемления нерва или пережатия сосуда.
Когда немеет не вся рука, а только пальцы, появляются патологические процессы. Перечислим основные:
- Проблемы с кровоснабжением мозга. Особой внимательности требуют пациенты с гиперхолестеринемией и гипертензией.
- Повреждения локтей или плеча. Сопутствующим признаком является отечность в тканях.
- Продолжительное нервно-психологическое напряжение, стрессовое состояние.
- Остеохондроз шеи, грыжа в дисках. После таких заболеваний возникает ущемление нервных волокон, ведущих к правой руке.
Когда чувствуется онемение в кистях, значит, присутствуют патологические преобразования сосудов или нервных окончаний. Поэтому необходимо в кратчайшие сроки обращаться к специалистам. Иногда онемение возникает только на кончиках пальцев или в некоторых из них.
Онемение рук после инсульта: симптомы и лечение
В современном мире инсульт возникает практически у каждого жителя достигшего 50 лет. Болезнь в основном диагностируется по степени снижения движений парализованной части тела. У пациентов обнаруживается левостороннее или правостороннее онемение лицевых мышц, глотание нарушается.
Если после инсульта выявлены такие симптомы, как искажение черт лица, невозможность поднять одновременно обе руки, ярко выраженный тремор в конечностях, ему с трудом дается улыбка, то срочно вызывайте скорую помощь.
Признаки инсульта
Во время транзиторной ишемической атаки признаки, приводящие к инсульту, носят периодичный характер, возникает тремор и онемение, дрожание в верхних и нижних конечностей, сопровождающиеся сильной болью в голове. После инсульта длительность симптомов постепенно усиливается.
Возникают следующие ощущения:
- Медленно нарастающее онемение рук и ног.
- Расстройство функции речи.
- Тремор со стороны пареза.
- Двоение изображения, выпадение полей зрения.
- Чрезмерная потливость, покраснение кожи лица.
- Нарушение мыслительных процессов.
Данные симптомы могут сохраняться даже после госпитализации в течение месяца. На это влияет глубина и обширность очага инсульта головного мозга.
Причины снижения подвижности
Резкий тремор и онемение в теле, настораживают каждого, особенно если это касается близких людей. Такие причины могут быть связаны с возникновением транзиторной ишемической атаки либо наступлением ишемического инсульта, которые врач определяет по следующим признакам:
- Атеросклероз артерий головного мозга.
- Образования тромбов в кровотоке сердца.
- Расширение вен нижних конечностей, есть вероятность фрагментации, отделившиеся наросты на кровеносных сосудах могут попасть в общий кровоток, не позволяя крови нормально передвигаться по сосудистому руслу.
- Послеоперационного вмешательства в районе сонной артерии или травм шейного отдела, а также вследствие остеохондроза.
- Нестабильность в показателях артериального давления.
- Высокое тромбообразование.
Роль занятий ЛФК
В результате инсульта последствия могут быть непредсказуемыми. В этот самый период могут наблюдаться не только нарушения речи и снижения мыслительных функций, но и тремор во время движений. Нет вероятности того, что больной, не получая дополнительной помощи, сможет самостоятельно восстановить утраченные им до болезни функций.
Поэтому во время лечения, важным, значением для многих пациентов становится применение препаратов для снижения свертываемости, контроля давления, в том числе и физические занятия, улучшающие подвижность суставов рук и ног. Не приступайте к выполнению упражнений без консультации физиотерапевта. Ведь тремор и онемение рук у каждого проявляется по-разному.
После инсульта пострадавший еще в течение длительного времени может ощущать, как у него трясется левая или правая рука. В том числе и слабое онемение рук, и тремор в ногах при его передвижении.
Чтобы снизить парез с парализованной стороны тела, для больных, находящихся в коме упражнения не противопоказаны. Они не должны быть слишком интенсивными, а проходить в более пассивной форме. Упражнения способствуют устранению пролежней и атрофии нижних конечностей.
Реабилитация
Человеку после инсульта необходима постоянная помощь со стороны медицинского коллектива, и близких людей.
Зная особенности течения инсульта, начинайте с самых простых и несложных занятий. Например, сгибание и разгибание рук и ног в суставах вверх, вниз, против часовой стрелки, так и в противоположную сторону.
Стоит учитывать, если имеется чрезмерное онемение рук, сопровождающееся болью при движениях, то физические упражнения следует уменьшить или же поменять на менее активные.
Необходимо постоянно хвалить пострадавшего за выполненное им занятие, даже незначительные движения пальцев руки.
После восстановления некоторых движений, не нужно полагать, что больной будет самостоятельно выполнять указанные ему упражнения.
Поэтому, чтобы онемение рук стало ощущаться в менее выраженной форме, больному ежедневно в течение последующих лет реабилитации необходимо выполнять любые посильные ему упражнения.
Народные способы
Никакой из способов лечения не может привести к 100% гарантии, что парез вылечится и впоследствии повториться. Поэтому стоит запомнить, что последствия всегда будут присутствовать.
В первую очередь доктора, выписывая медикаменты, могут посоветовать для увеличения чувствительности растирать настоем из 2 ст. л лавра с растительным маслом. Тремор и онемение в теле, рук и ног после такой процедуры выражается в меньшей степени.
Если пить перед принятием пищи липовую настойку, то можно предотвратить парез и повысить восстановление движений в руках и ногах.
Смесь лекарственных трав адониса весеннего, лапчатки гусиной и обыкновенного тимьяна помогает уменьшить парез, помочь восстановить кровоток в пораженных конечностях.
Не рафинированного масла и чеснока, настоянного на масляной основе, при трехразовом приеме по 10 мл препарата в течение 24 часов способствует устранению многих последствий инсульта. Для восстановления движений оно также полезно, что за счет очистительных свойств чесночных долек.
Большой палец
Что происходит, когда немеет большой палец на правой руке. Симптоматика зачастую обусловлена синдромом карпального канала. Он проявляется при продолжительной нагрузке на лучезапястное соединение, при котором возникает защемление запястья и сердечного нерва. Подобное состояние нежелательно игнорировать, поскольку проявляется атрофия мышечных тканей. Когда онемение не продолжается дольше часа, нужно обращаться к врачам.
Когда большие пальцы немеют одновременно на руках, значит, в шейном отделе сместились позвонки. При этом возникает слабость в онемевших пальцах, боль.
Основные причины онемения
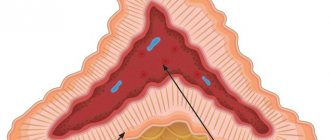
1) Грыжу межпозвонкового диска. Наш позвоночник сформирован костями (позвонками), стоящими друг на друге. Он состоит из пяти отделов: шейного (7 позвонков), грудного (12 позвонков), поясничного (5 позвонков), а также крестца и копчика. Между каждой парой позвонков расположен межпозвонковый диск, амортизирующий трение между позвонками.
Межпозвонковый диск состоит из двух частей: фиброзной оболочки или фиброзного кольца и гелеобразного содержимого (пульпозного ядра). При повреждении твёрдой внешней оболочки часть пульпозного ядра может выйти наружу и начать сдавливать близлежащий нервный корешок, что приводит к боли и другим неприятным симптомам, включая онемение и покалывания в конечностях.
В тяжёлых случаях пациенту с межпозвонковой грыжей может потребоваться операция.
Симптомы грыжи межпозвонкового диска зависят от её локализации и размера. Чаще всего межпозвонковые грыжи возникают в поясничном отделе позвоночника, так как он довольно подвижен и вынужден нести на себе вес всего нашего тела. Шейный отдел позвоночника также предрасположен к образованию межпозвонковых грыж.
Реже всего межпозвонковые грыжи развиваются в грудном отделе. Крестец и копчик представляют собой цельные кости и не содержат межпозвонковые диски. Если межпозвонковая грыжа образовалась в шейном отделе, то её симптомы будут распространяться на шею и верхние конечности. Грудная межпозвонковая грыжа вызывает боль, онемение и покалывания в грудном отделе позвоночника и туловище. Поясничная грыжа приводит к боли в пояснице и нижних конечностях, включая ягодицы и бёдра, голени и стопы.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Батуева Е.А., Кайгородова Н.Б., Каракулова Ю.В. Влияние нейротрофической терапии не нейропатическую боль и психовегетативный статус больных диабетической нейропатией // Российский журнал боли. 2011. № 2. С. 46.
- Бойко А.Н., Батышева Т.Т., Костенко Е.В., Пивоварчик Е.М., Ганжула П.А., Исмаилов А.М., Лисинкер Л.Н., Хозова А.А., Отческая О.В., Камчатнов П.Р. Нейродикловит: возможность применения у пациентов с болью в спине // Фарматека. 2010. № 7. С. 63–68.
- Морозова О.Г. Полинейропатии в соматической практике // Внутренняя медицина. 2007. № 4 (4). С. 37–39.
Онемение при беременности
Чувствительность руки и ноги во время вынашивания плода устраняется в результате чрезмерного пережатия излишней жидкости, которая собирается в тканях, воздействует на нервные волокна. Ночью отечность усиливается, поэтому правая верхняя рука во сне немеет чаще. Чтобы предотвратить неприятный симптом, нужно выполнять физические нагрузки, стимулирующие кровоснабжение. Другие рекомендации, способствующие предотвращению затекания конечностей:
- Ночное белье желательно подбирать без пережимающих резинок, сдавливающих кисти.
- Перед сном регулярно нужно выполнять массажные процедуры на плечах и кистях рук.
- Конечности нежелательно перегружать в течение дня.
Инсульт
ИНСУЛЬТ (апоплексия)
— острое нарушение мозгового кровообращения с повреждением ткани мозга и расстройством его функций.
Основные причины инсульта — гипертоническая болезнь и атеросклероз сосудов головного мозга. Инсульт может возникать также при других заболеваниях сосудов, ревматизме, болезнях крови и др. Различают геморрагический инсульт
. при котором происходит кровоизлияние в мозг, и
ишемический инсульт
. возникающий вследствие затруднения или прекрашения поступления крови к тому или иному отделу мозга и сопровождающийся размягчением участка мозговой ткани — инфарктом мозга. Хотя у большинства больных инсульт возникает внезапно, нередко ему предшествуют так называемые предвестники. Например, при гипертонической болезни и атеросклерозе усиливаются шум и тяжесть в голове, головная боль и головокружение.
Геморрагический инсульт чаще происходит днем. У больного наступает парез (паралич) рук и ног, обычно с одной стороны (например, правые рука и нога при кровоизлиянии в левое полушарие головного мозга), нарушается речь. Многие больные теряют сознание, не реагируют на окружающее; в первые часы бывают нарушения дыхания, судороги и рвота.
Ишемический инсульт может произойти в любое время суток, иногда он развивается постепенно. Например, сначала «немеет» рука, затем половина щеки, а в дальнейшем нарушается речь. В целом же проявления инсульта обусловлены локализацией кровоизлияния или инфаркта мозга, что приводит к нарушению соответствующих функций мозга.
Лечение инсульта желательно проводить в неврологическом стационаре. В домашних условиях нередко трудно провести необходимые исследования, обеспечить уход за больным, а также предупредить осложнения. Как правило, транспортировать в больницу можно практически любого больного (на санитарной машине), за исключением случаев, когда инсульт осложняется, например, расстройствами сердечной деятельности н дыхания. В первые часы важно установить правильный диагноз, характер заболевания, поскольку лечение больных с ишемическим и геморрагическим инсультом различны. Большое значение имеют спинномозговая пункция с исследованием цереброспинальной (спинномозговой) жидкости, осмотр глазного дна, эхоэнцсфалография и др. В некоторых случаях больные нуждаются в специальном обследовании и лечении в условиях нейрохирургического отделения.
После перенесенного инсульта у больных могут сохраняться более или менее длительное время различные нарушения двигательных функций (параличи, парезы), расстройства речи, чувствительности, мочеиспускания.
Восстановление нарушенных функций (движений, речи и др.) после инсульта нередко происходит медленно и ко времени выписки из больницы может быть далеко не полным. Поэтому по возвращении домой больной нуждается в особом уходе. Прежде всего необходимо строго соблюдать некоторые гигиенические условия. Матрац на постели больного должен быть ровным и нежестким, простыня — без складок. Это способствует предупреждению пролежней и других осложнении. Если больной пользуется «уткой» или судном, то под них кладут клеенку, покрытую пеленкой, которую после туалета легко сменить. Больного ежедневно подмывают и делают общие обтирания камфорным спиртом или туалетной водой. При кормлении лежачему больному приподнимают голову или придают ему полусидячее положение. Пища должна быть легкоусвояемой, а жидкости следует давать из поильника или через полиэтиленовую трубочку.
Если после выписки из стационара больному сохранен постельный режим, нужно следить за его правильным положением в постели. Когда он лежит на спине, к кровати со стороны парализованной руки ставят табуретку и на нее кладут большую подушку, ее угол должен находиться под плечевым суставом. Руку разгибают в локтевом суставе, на кисть с ладонной поверхности с разведенными и выпрямленными пальцами накладывают лонгетку, вырезанную из фанеры и доходящую до середины предплечья. Ее обертывают ватой и бинтом, а затем другим бинтом присоединяют к кисти и предплечью. Разогнутую руку поворачивают ладонью вверх, отводят в сторону под углом в 90° и укладывают на подушку таким образом, чтобы плечевой сустав и вся рука были на одном уровне, в горизонтальной плоскости. Это предупреждает развитие тугоподвижности и боли в плечевом суставе. Между рукой и грудной клеткой помещают валик из марли и ваты. Чтобы сохранить руке приданное положение, на нее кладут мешочек с песком весом в полкилограмма.
Парализованную ногу сгибают в коленном суставе на 15—20°, под колено подкладывают валик из ваты и марли. Стопу сгибают под углом в 90° и удерживают в таком положении при помощи специального устройства (ящик, обтянутый стеганым ватником, какой-либо футляр и т. п.), в который больной упирается подошвой.
Таким образом, в положении больного на спине парализованные рука и нога находятся преимущественно в полуразогнутом положении. Когда же больной лежит на здоровом боку, парализованным конечностям придают другое положение. Руку сгибают в плечевом и локтевом суставах в подкладывают под нее подушку, ногу также сгибают в тазобедренном, коленном и голеностопном суставах и тоже кладут на подушку.
Поворачивать больного со спины на бок и наоборот и укладывать в рекомендованных положениях следует через каждые l,5—2 часа. Во время еды, лечебной гимнастики и массажа, а также послеобеденного отдыха и ночного сна руке и ноге специального положения придавать не надо.
Независимо от степени остаточного нарушения движений по рекомендации лечащего врача назначают лечебную гимнастику. Лежачего больного учат правильно садиться. Тех, кто может самостоятельно сидеть в постели, надо учить пересаживаться на стоящий рядом с постелью стул или кресло-каталку. Больного, который может вставать, обучают правильной ходьбе — сначала с помощью особой палки («козелок» с четырьмя ножками), потом с обыкновенной палкой и, наконец, без палки.
Все мероприятия по активизации больного в домашних условиях (обучение сидеть, ходить) проводят под контролем медработника. Программу занятий по лечебной гимнастике составляют невропатолог и методист по лечебной физкультуре. При расстройствах речи проводят логопедические занятия по специальной программе. Как правило, занятия по восстановлению речи и лечебную гимнастику начинают в стационаре, а затем продолжают в домашних условиях и, наконец, амбулаторно. При легких остаточных явлениях инсульта рекомендуют санаторное лечение, предпочтительно в привычных климатических условиях.
Советы специалистов
Прежне всего, вам нужно:
- Чаще двигаться, ходить пешком, не ездить на лифте.
- Вспомнить про зарядку, повышать физическую нагрузку с помощью танцев.
- Прекратить курение для укрепления сосудистых стенок.
- Есть больше овощей и фруктов.
- Не нервничать, перестать беспокоиться.
Чрезмерной заботы о собственном здоровье не бывает.
Руководитель НПЦ болезни двигательного нейрона/БАС, кандидат медицинских наук, врач высшей категории
врач-невролог, кандидат медицинских наук
Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, врач-невролог, врач-рефлексотерапевт
Врач – невролог, ведущий специалист отделения неврологии
Врач-невролог, кандидат медицинских наук
Затекает рука во сне
Ухудшение чувствительности правой руки во сне может проявляться из-за неудобной подушки или позы. Часто онемение возникает потому, что человек привык класть руки под головы или обнимать подушки. Чтобы избавится от затекания, нужно занять другую позу или выбрать подушку поудобнее.
Пережимаются нервные отростки сухожильями или мышечными тканями, когда развивается остеохондроз в районе шеи или туннельная форма невропатии.
- Расстройства эндокринной системы.
- Выраженные гормональные расстройства.
- Травмы рук.
- Проблемы с сосудами.
Традиционная медицина
Онемение после инсульта приводит к тому, что периодически возникает тремор. Если патология обнаруживается с левой части головы, то парализованной оказывается правая нога и рука. И наоборот.
Для спасения больного врач назначает противосудорожные препараты, например, Финлепсин или Карбамазепин по 200 мг в течение суток.
Важно соблюдать осторожность: допускать повышения порции Финлепсина не стоит, есть опасность вызвать хрупкость костей из-за вымывания из организма кальция. Препарат Карбамазепина вызывает привыкание, если пользы будет мало и врач взамен этого лекарства может выписать рецепт на приобретение Топирамата, Левитарацитама или Габапентина.
Читать также: Инсульт на работе
Терапия
Медикаменты, способствующие повышению циркуляции крови, медикаментов, оказывающих противовоспалительное действие.
Витаминные комплексы, определяемые с учетом индивидуальных особенностей организма пациентов. Врачи самостоятельно определять курс приема.
- Физиотерапевтические методики.
- Гимнастические упражнения.
- Диетический рацион.
- Рефлексотерапия.
Когда немеет правая рука, когда пережимается нервное волокно, в терапевтических целях могут применяться мануальные воздействия. Профилактика тоже имеет значение. В зимний период во время похолодания необходимо пользоваться перчатками, не попадать в продолжительные стрессовые ситуации и не подвергаться депрессии, заниматься спортом, регулярно выполнять разные упражнения, способствующие укреплению организма и повышению качества кровоснабжения отдельных участков тела, в том числе и правой руки.
Механизм нарушения чувствительности при ишемии мозга
Мозг регулирует происходящие в организме процессы нейрогуморальным путём. Каждый участок мозга отвечает за определённую функцию: двигательную, сенсорную, зрительную и слуховую. После нарушения кровотока в соответствующем участке мозга гибнут нейроны, и как следствие, утрачивается его функция. После поражения центра мозга, отвечающего за сенсорную функцию рук и ног, появляется парестезия конечностей.
Ишемия мозга происходит по следующим причинам:
- длительный спазм сосудов при атеросклерозе;
- закупорка тромбом церебрального сосуда;
- закупорка церебрального сосуда тромбом, принесённым с током крови из полости сердца, аорты или крупных сосудов;
- кровоизлияние в мозг или субарахноидальное пространство (вторичная ишемия).
В ряде случаев сама атеросклеротическая бляшка перекрывает просвет сосуда, в результате чего происходит ишемия с возникновением парестезии конечностей. В некоторых случаях формирование тромба происходит на месте атеросклеротической бляшки в церебральных сосудах. При аритмии тромб образуется в полости сердца, а затем с током крови поступает в сосуды мозга и вызывает закупорку. Тромбы, образовавшиеся в аорте и сонной артерии, иногда отрываются и попадают в мозговой сосуд. Если при закупорке пострадал сенсорный участок мозга, происходит нарушение чувствительности, онемение рук и ног на одной стороне туловища.
Онемение конечностей нередко происходит при гипертоническом кризе или сахарном диабете. В этом случае развивается транзиторная ишемия мозга. Она продолжается от 2 минут до 24 часов. В начале мозгового удара клинически невозможно определить, какая это ишемия. Если по истечении 24 часов ишемия прогрессирует, то она диагностируется как инсульт. Ишемия, прекратившаяся раньше 24 часов, расценивается как транзиторная (преходящая).
Упражнения
Выполнять лечебную гимнастику рекомендуется каждый день по 2 подхода около 3-4 недель. Упражнения требуют осторожности, нежелательно допускать появление резкой боли. Умеренные терпимые симптомы, спровоцированные вытяжением сухожилий при выполнении таких упражнений неизбежны. При этом лучше делать все рационально.
Требуется постепенное увеличение нагрузки на мышцы и подвижности суставов. Нужно учитывать, что при правильном соблюдении гимнастики улучшения происходят постепенно. В течение 2 недель занятий боли усугубляются, через 3-4 недели можно почувствовать первые симптомы улучшения самочувствия.
Несущественный на первый взгляд симптом требует внимания, поскольку проблемы с кровоснабжением и иннервацией вызывают атрофию мышечных тканей и ухудшение чувствительности, указывать на необратимые процессы, которые устраняются на первых стадиях развития.
Разберемся, когда выполнять лечебную гимнастику нежелательно:
- Если запястье было травмировано недавно.
- Артрит (при устойчивой ремиссии процедуры разрешаются).
- Высокая температура.
- Грипп, ОРЗ, ангина. Допускается гимнастика через 3-4 суток после выздоровления.
- Минимум 3 месяца после хирургического вмешательства.
При появлении внезапной боли при упражнениях нужно прекратить его выполнение.
Профилактика
Для профилактики расстройства шейного отдела позвоночника и улучшения кровообращения в правой конечности можно применять специально разработанные упражнения:
- Нужно сесть на стул, взяться руками за плечи и выполнять движения суставами по кругу с последовательными повторами 10-15 раз.
- Нужно скрестить пальцы на правой и левой руке, завести их к затылочной части. Локти держатся на одном уровне, суставы сводятся и расправляются в стороны примерно 15 раз.
- Нужно занять вертикальное положение, ноги расставить на уровне плеч, руки приложить к бедрам. Нужно делать повороты корпуса влево и вправо по 10 раз.
- Руки поднимаются кверху на вдохе, потом постепенно опускаются на выдохе.
- Исходная позиция такая же. Нужно делать повороты головы, потом наклонять их к плечам по 10 раз.
- Нужно выполнять вращения головой по часовой стрелке, потом в обратном направлении. Упражнение лучше выполнять в сидячем положении, при этом следить за самочувствием.
- Не нужно ходить на месте, постепенно поднимать руки и бедра.
- Руки поднимаются вверх, расправляются по бокам, потом вниз и так 10 раз.
Продолжительность такой гимнастики составляет около 10 минут. По возможности нужно выполнять упражнения до 3 раз в сутки. Элементарные упражнения не только снимают онемение, но и послужат прекрасной профилактикой остеохондроза шеи, а также может оказаться положительное воздействие на организм.
Что вызывает онемение и покалывание?
Существует множество причин онемения и покалываний, включая приём некоторых лекарственных средств. Вещи, которые мы делаем каждый день, также могут вызвать онемение. К ним относятся: длительное пребывание в положении стоя или сидя, сидячая поза со скрещенными ногами и сон на руке. Всё это приводит к нарушению кровотока. Как правило, онемение, вызванное недостаточным кровоснабжением, полностью проходит через короткое время.
Существует множество состояний, которые могут вызвать онемение, например, укус насекомого или животного, токсины, содержащиеся в некоторых морепродуктах, некоторые медикаменты или радиационная терапия. Аномальный уровень витамина B12, калия, кальция или натрия могут быть другими потенциальными причинами парестезии.
Наиболее часто онемение может быть следствием остеохондроза позвоночника и его осложнений, например, при грыже межпозвонкового диска онемение будет часто удаленным симптомом, так при грыже шейного отдела позвоночника очень характерным симптомом является онемение пальцев рук. Компрессия нерва является одной из самых распространённых причин онемения.
Онемение и покалывания могут быть симптомами некоторых заболеваний. К ним относятся: диабет, феномен Рейно, рассеянный склероз, судороги, уплотнение артерий или понижение активности щитовидной железы (гипотиреоз, тиреоидит Хашимото). Инсульт или транзиторная ишемическая атака (микроинсульт) также могут вызвать онемение и покалывания.
Онемение может стать следствием повреждения кожи из-за сыпи, воспаления или травмы. Состояния, которые могут привести к данному типу повреждений, включают обморожение и опоясывающий лишай (болезненную сыпь, вызванную вирусом ветряной оспы).