5 / 5 ( 3 голоса )
В статье рассказано о комплексе сердечных заболеваний, объединенных общим названием — острый коронарный синдром. Описаны основные проявления состояний и требуемые мероприятия.
Острый коронарный синдром — понятие, объединяющее две острые сердечные патологии. В ОКС входят нестабильная стенокардия и два типа инфаркта миокарда. Данный термин используется врачами для срочного проведения лечебных мероприятий.
ОКС — состояние, крайне опасное для жизни человека
Немного подробнее о терминологии
В настоящее время под острым коронарным синдромом подразумевают два состояния, проявляющиеся сходными симптомами:
Нестабильную стенокардию
Нестабильная стенокардия – состояние, при котором на фоне физической нагрузки или покоя появляется боль за грудиной, имеющая давящий, жгучий или сжимающий характер. Такая боль отдает в челюсть, левую руку, левую лопатку. Может она проявляться и болями в животе, тошнотой.
О нестабильной стенокардии говорят, когда эти симптомы или:
- только возникли (то есть раньше человек выполнял нагрузки без сердечных болей, одышки или неприятных ощущений в животе);
- начали возникать при меньшей нагрузке;
- стали сильнее или длятся дольше;
- начали появляться в покое.
В основе нестабильной стенокардии – сужение или спазм просвета большей или меньшей артерии, питающей, соответственно, больший или меньший участок миокарда. Причем это сужение должно быть более 50% от диаметра артерии в этом участке, или препятствие на пути крови (это почти всегда атеросклеротическая бляшка) не является фиксированным, а колеблется с током крови, то больше, то меньше перекрывая артерию.
Инфаркт миокарда
Инфаркт миокарда – без подъема сегмента ST или с подъемом этого сегмента (это возможно определить только по ЭКГ). Он возникает, когда перекрыто более 70% диаметра артерии, а также в случае, когда «отлетевшие» бляшка, тромб или капли жира закупорили артерию в том или ином месте.
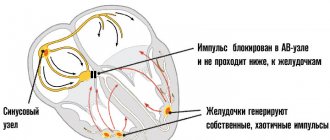
Острый коронарный синдром без подъема сегмента ST – это или нестабильная стенокардия, или инфаркт без подъема этого сегмента. На этапе до госпитализации в кардиологический стационар эти 2 состояния не дифференцируют – для этого нет необходимых условий и аппаратуры. Если же на кардиограмме виден подъем сегмента ST, можно поставить диагноз «Острый инфаркт миокарда».
От того, каким будет вид заболевания – с подъемом ST или без него – и зависит лечение острого коронарного синдрома.
Если на ЭКГ уже сразу видно образование глубокого («инфарктного») зубца Q, ставится диагноз «Q-инфаркт миокарда», а не острый коронарный синдром. Это говорит о том, что поражена крупная ветвь коронарной артерии, и очаг отмирающего миокарда довольно велик (крупноочаговый инфаркт миокарда). Такое заболевание возникает при полной закупорке крупной ветви коронарной артерии плотной тромботической массой.
Патогенез
Диагностика острого коронарного синдрома невозможна без понимания, как он возникает.
Внешние и внутренние причины ИБС приводят к образованию атеросклеротических бляшек в стенках коронарных сосудов. Особую роль здесь играет ответное воспаление – защитная реакция сосудистой стенки, направленная на ее восстановление. Поэтому вокруг скопления жиров накапливаются клетки, выделяющие особые химические вещества. Эти вещества привлекают тромбоциты – клетки, ответственные за свертывание крови.
При тромбозе либо критичной закупорке сосуда, или при разрыве бляшки кровоток по коронарной артерии резко снижается. Каждый такой сосуд кровоснабжает отдельный участок миокарда – межжелудочковую перегородку, верхушку, боковую или заднюю стенку, правый желудочек. В покое количество проходящей через суженный участок крови может быть еще достаточным для питания сердца.
При нагрузке возникает учащение сердцебиения. Клетки миокарда работают активнее, и им уже не хватает того малого количества кислорода, которое доставляется через суженную артерию. Миокардиоциты начинают испытывать кислородное голодание. Нарушается процесс нормального «сгорания» питательных продуктов с образованием энергии. Недоокисленные, то есть «недогоревшие» вещества ядовиты и повреждают мембрану клеток.
Так возникает ОКС, сопровождающийся длительной болью в груди. Это «сигнал сердца» о сильном неблагополучии и необходимости срочного отдыха и восстановления кровотока. Это признаки нестабильной стенокардии. При полном прекращении кровотока клетки сердца гибнут – развивается инфаркт.
Рекомендуем прочитать о том, как снять приступ стенокардии Вы узнаете о том, что провоцирует приступы и как их снять дома самостоятельно. А здесь подробнее о том, что расскажет ЭКГ при ишемии сердца.
Когда нужно подозревать острый коронарный синдром
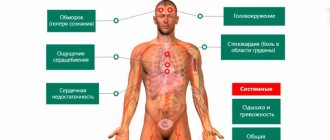
Тревогу нужно бить, если вы или ваш родственник предъявляет следующие жалобы:
- Боль за грудиной, распространение которой показывают кулаком, а не пальцем (то есть болит большой участок). Боль жгучая, пекущая, сильная. Не обязательно определяется слева, но может локализоваться посредине или с правой стороны грудины. Отдает в левую сторону тела: половину нижней челюсти, руку, плечо, шею, спину. Ее интенсивность не меняется в зависимости от положения тела, но могут (это характерно для синдрома с подъемом сегмента ST) наблюдаться несколько приступов такой боли, между которыми имеется несколько практически безболезненных «промежутков». Она не снимается нитроглицерином или подобными препаратами. К боли присоединяется страх, на теле выступает пот, может быть тошнота или рвота.
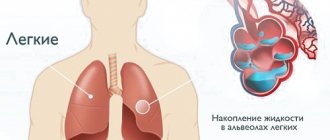
- Одышка, которая зачастую сопровождается ощущением нехватки воздуха. Если этот симптом развивается как признак отека легких, то нарастает удушье, появляется кашель, может откашливаться розовая пенистая мокрота.
- Нарушения ритма, которые ощущаются как перебои в работе сердца, дискомфорт в грудной клетке, резкие толчки сердца о ребра, паузы между сердечными сокращениями. В результате таких неритмичных сокращений в худшем случае весьма быстро наступает потеря сознания, в лучшем – развивается головная боль, головокружение.
- Боль может ощущаться в верхних отделах живота и сопровождаться послаблением стула, тошнотой, рвотой, которая не приносит облегчения. Она также сопровождается страхом, иногда – ощущением учащенного сердцебиения, неритмичным сокращением сердца, одышкой.
- В некоторых случаях острый коронарный синдром может начинаться с потери сознания.
- Есть вариант течения острого коронарного синдрома, проявляющийся головокружениями, рвотой, тошнотой, в редких случаях – очаговой симптоматикой (асимметрией лица, параличами, парезами, нарушением глотания и так далее).
Насторожить также должны усилившиеся или участившиеся боли за грудиной, по поводу которых человек знает, что так проявляется его стенокардия, усилившаяся одышка и усталость. Через несколько дней или недель после этого у 2/3 людей развивается острый коронарный синдром.
Особо высокий риск развития острого кардиального синдрома у таких людей:
- курильщиков;
- лиц с лишним весом;
- злоупотребляющих алкоголем;
- любителей соленых блюд;
- ведущих малоподвижный образ жизни;
- кофеманов;
- имеющих нарушение липидного обмена (например, высокий уровень холестерина, ЛПНП или ЛПОНП в анализе крови на липидограмму);
- с установленным диагнозом атеросклероза;
- при установленном диагнозе нестабильной стенокардии;
- если в одной из венечных (которые питают сердце) артерий определена атеросклеротические бляшки;
- которые уже перенесли инфаркт миокарда;
- любителей есть шоколад.
Симптомы заболевания
Основной клинический симптом ОКС – боль за грудиной, разнообразную как по интенсивности, так и по ощущениям. Она может быть сжимающей, давящей, жгучей – это наиболее типичные формы болевых ощущений. Провоцируют приступ ишемии стрессы, физические нагрузки, эмоциональное напряжение, прием некоторых лекарств и наркотических веществ (амфетамины, кокаин).
Зачастую боль не локализуется только за грудиной, а отдает в различные регионы тела – шею, левую руку, лопатку, спину, нижнюю челюсть. Возможны ситуации, когда боль ощущается исключительно в верхнем этаже живота, симулируя клиническую картину, например, острого панкреатита. В этом случае постановке диагноза способствуют инструментальные и лабораторные исследования. Тем не менее, абдоминальная форма ишемии миокарда до сих пор остается самой сложной для диагностики.
Вторым по частоте симптомом является одышка. Связано ее возникновение со снижением функций сердца по перекачиванию крови. Появление этого клинического признака указывает на высокую вероятность угрожающей жизни острой сердечной недостаточности с отеком легких.
Третий симптом – возникновение различных аритмий. Иногда нарушения сердечного ритма являются единственным признаком надвигающегося инфаркта миокарда, который может протекать в безболевой форме. В этом случае также высока опасность развития фатальных осложнений в виде остановки сердца или кардиогенного шока, с последующей гибелью пациента.
Первая помощь
Оказание помощи нужно начинать еще дома. При этом первым действием должен быть вызов «Скорой помощи». Далее алгоритм следующий:
- Нужно уложить человека на кровать, на спину, но при этом голова и плечи должны быть приподняты, составляя с туловищем угол 30-40 градусов.
- Одежду и пояс нужно расстегнуть, чтобы дыхание человека ничего не стесняло.
- Если нет признаков отека легких, дайте человеку 2-3 таблетки аспирина («Аспекарда», «Аспетера», «Кардиомагнила», «Аспирина-Кардио») или «Клопидогреля» (то есть 160-325 мг аспирина). Их нужно разжевать. Так увеличивается вероятность растворения тромба, который (сам по себе, или наслоившись на атеросклеротическую бляшку) перекрыл просвет одной из артерий, питающей сердце.
- Откройте форточки или окна (если нужно, человека при этом нужно укрыть): так к больному будет поступать больше кислорода.
- Если артериальное давление более 90/60 мм рт.ст., дайте человеку 1 таблетку нитроглицерина под язык (этот препарат расширяет сосуды, питающие сердце). Повторно давать нитроглицерин можно давать еще 2 раза, с интервалом 5-10 минут. Даже если после 1-3-кратного приема человеку стало лучше, боль прошла, отказываться от госпитализации нельзя ни в коем случае!
- Если до этого человек принимал препараты из группы бета-блокаторов («Анаприлин», «Метопролол», «Атенолол», «Корвитол», «Бисопролол»), после аспирина ему нужно дать 1 таблетку этого препарата. Он будет снижать потребность миокарда в кислороде, давая ему возможность восстановиться. Обратите внимание! Бета-блокатор можно давать, если артериальное давление больше 110/70 мм рт.ст., а пульс чаще 60 ударов в минуту.
- Если человек принимает антиаритмические препараты (например, «Ари), и он чувствует нарушение ритма, нужно принять эту таблетку. Параллельно сам больной должен начинать глубоко и сильно кашлять до приезда «Скорой».
- Все время до приезда «Скорой» нужно находиться рядом с человеком, наблюдая за его состоянием. Если больной в сознании и испытывает чувство страха, паники, его нужно успокаивать, но не отпаивать валерианой-пустырником (может понадобиться реанимация, и полный желудок может только помешать), а успокаивать словами.
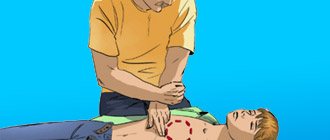
- При судорогах находящийся рядом человек должен помочь обеспечить проходимость дыхательных путей. Для этого необходимо, взяв за углы нижней челюсти и область под подбородком, подвинуть нижнюю челюсть так, чтобы нижние зубы оказались впереди верхних. Из такого положения можно делать искусственное дыхание рот в нос, если самостоятельное дыхание пропало.
- Если человек перестал дышать, проверьте пульс на шее (с двух сторон от кадыка), и если пульса нет, приступайте к выполнению реанимационных мероприятий: 30 надавливаний прямыми руками на нижнюю часть грудины (чтобы кость смещалась вниз), после чего – 2 вдоха в нос или рот. Нижнюю челюсть при этом нужно держать за область под подбородком так, чтобы нижние зубы находились впереди верхних.
- Найдите пленки ЭКГ и препараты, которые принимает больной, чтоб показать их медицинским работникам. Это понадобится им не в первую очередь, но будет нужно.
I 20.0 – Нестабильная стенокардия – пример написания карты вызова
Пациент, 64 года
Повод к вызову – Боль в груди (в анамнезе ИБС)
Жалобы, анамнез заболевания
Жалобы на общую слабость, давящую боль за грудиной, жжение, с иррадиацией в левое плечо, спину (между лопаток), потливость, чувство нехватки воздуха.
Ухудшение самочувствия около 6 часов, боль возникла в покое, усиливается при малейшей физической нагрузке, кратковременные облегчения после приема изокета-спрея. Принимал изокет-спрей около 10 доз, бисопролол 10 мг, лизиноприл 10 мг, кардиомагнил 1 таб. Подобное состояние не впервые, ранее лечился стационарно. При физических нагрузках отмечает нечастые кратковременные приступы загрудинной боли, купируются в покое после приема нитратов, через 5-10 мин.
Анамнез жизни
Гипертоническая болезнь III ст. ИБС. ПИКС (2012 г.). Сахарный диабет II типа. Цереброваскулярная болезнь.
Регулярно принимает эналаприл 10 мг/сут, бисопролол 10 мг/сут, кардиомагнил 1 таб/сут, манинил 1 таб/сут.
Комфортное АД – 140/90
Физикальное обследование
Состояние – средней тяжести;
Сознание – ясное, шкала Глазго – 15 баллов, поведение – спокоен;
Зрачки – нормальные, D = S, реакция на свет – живая, пареза взора нет, нистагма нет;
Кожные покровы – бледные, сухие, чистые;
Тоны сердца – приглушены, ритмичные, шумов нет. Пульс на периферических артериях – удовлетворительных качеств, ритмичный;
Нервная система – без патологии, менингеальных симптомов нет;
Зев – спокойный, миндалины нормальные;
Экскурсия грудной клетки – нормальная, тип дыхания – нормальный, перкуссия – легочной звук, аускультация –везикулярное дыхание, одышки нет;
Периферические отеки отсутствуют;
Язык – чистый, влажный. Живот – мягкий, безболезненный, участвует в акте дыхания, симптомов раздражения брюшины нет, печень не увеличена, стул – оформлен, 1 раз в день;
Мочеотделение – нормальное, ССПО – отрицательный.
Основная патология
Сознание сохранено, пациент адекватен. Кожные покровы бледные, сухие. Тоны сердца приглушены, ритмичные. Пульс на периферических артериях удовлетворительных качеств, ритмичный.
| время | 15-30 | 15-50 | 16-10 | 16-30 | Пр. покой |
| ЧДД | 18 | 16 | 16 | 16 | 16 |
| Пульс | 86 | 64 | 66 | 64 | 62 |
| ЧСС | 86 | 64 | 66 | 64 | 62 |
| АД | 160/100 | 150/90 | 140/90 | 140/90 | 140/90 |
| Темп. ºС | 36,6 | ||||
| SpO2 | 95 | 98 | 98 | 98 | 98 |
Глюкоза крови – 6,5 ммоль/л
Тропонин- тест – отрицательный
Электрокардиография
15-35 – Ритм синусовый 86 в минуту. Признаки гипертрофии левого желудочка. Признаки субэпикардиального повреждения передней стенки (депрессия ST I, II, aVL, V1-V4 1-2 мм). Отрицательная динамика с прежними ЭКГ.
15-50 – Ритм синусовый 64 в минуту. Без динамики с предыдущей ЭКГ.
16-30 – Ритм синусовый 64 в минуту. Без динамики с предыдущей ЭКГ.
Диагноз бригады СМП
ИБС. Нестабильная стенокардия III B (по Браунвальду). Постинфарктный кардиосклероз.
Что должны делать врачи «Скорой помощи»
Медицинская помощь при остром коронарном синдроме начинается с одновременных действий:
- обеспечения жизненно важных функций. Для этого подается кислород: если дыхание самостоятельное, то через носовые канюли, если дыхание отсутствует, то проводят интубацию трахеи и искусственную вентиляцию. Если артериальное давление критически низкое, начинают вводить в вену особые препараты, которые будут его повышать;
- параллельной регистрации электрокардиограммы. По ней смотрят, есть подъем ST или нет. Если подъем есть, то, если нет возможности быстрой доставки больного в специализированный кардиологический стационар (при условии достаточной укомплектованности выехавшей бригады), могут начинать проводить тромболизис (растворение тромба) в условиях вне стационара. При отсутствии подъема ST, когда вероятность, что закупоривший артерию тромб «свежий», который можно растворить, больного везут в кардиологический или многопрофильный стационар, где есть отделение реанимации.
- устранения болевого синдрома. Для этого вводят наркотические или ненаркотические обезболивающие препараты;
- параллельно, с помощью экспресс-тестов (полоски, куда капается капля крови, и они показывают, отрицательный результат или положительный) определяется уровень тропонинов – маркеров некроза миокарда. В норме уровень тропонинов должен быть отрицательным.
- если нет признаков кровотечения, под кожу вводят антикоагулянты: «Клексан», «Гепарин», «Фраксипарин» или другие;
- при необходимости внутривенно капельно вводят «Нитроглицерин» или «Изокет»;
- может быть также начато введение внутривенных бета-блокаторов, уменьшающих потребность миокарда в кислороде.
Обратите внимание! Транспортировать больного в машину и из нее можно только в лежачем положении.
Даже отсутствие изменений на ЭКГ на фоне жалоб, характерных для острого коронарного синдрома, является показанием госпитализации в кардиологический стационар или отделение интенсивной терапии больницы, в которой есть кардиологическое отделение.
Лечебная тактика
Лечение начинается одновременно с установлением диагноза — ингаляция кислорода, установление венозного доступа. Терапевтический курс проводится в условиях стационара, так как требуется круглосуточный ЭКГ-мониторинг и наблюдение врачей.
Лечение направлено на устранение причин ишемии, болевого синдрома, уменьшение беспокойства, восстановление кровотока, прекращение нагрузки на миокард и профилактику/устранение осложнений.
В зависимости от тяжести заболевания назначается консервативное или хирургическое лечение. Кроме того, пациент должен соблюдать общие рекомендации — строгий постельный режим, исключение стрессов и физических нагрузок, соблюдение диеты и двигательной активности после улучшения состояния.
Первая помощь
Если предполагается острый коронарный синдром, неотложная помощь проводится в первые полчаса, только в этом случае шанс на выживание будет достаточно высоким. При болях в сердце необходимо вызвать медиков.
До приезда специалистов следует уложить человека на спину, приподняв плечи и голову на 30-40*. Измерить давление, и если оно в пределах нормы, дать таблетку нитроглицерина. Нельзя оставлять пациента в одиночестве, нужно внимательно следить за его состоянием.
ВОЗ предлагает следующий алгоритм неотложной помощи специалистами:
- уложить пациента на твердую ровную поверхность;
- провести оксигенотерапию для насыщения кислородом клеток сердечной мышцы;
- нитроглицерин под язык;
- дать пациенту разжевать таблетку аспирина;
- подкожное введение антикоагулянтов;
- введение наркотических обезболивающих препаратов для устранения острой боли.
После стабилизации состояния пациента госпитализируют в ближайшее отделение кардиологии.
При отсутствии дыхания и сердцебиения реанимационные мероприятия проводятся до прибытия медиков
Основное лечение
После того, как пациенту оказана первая помощь при остром коронарном синдроме, проводят основную терапию, направленную на восстановление структуры и функции миокарда. Основное лечение острого коронарного синдрома зависит от того, какой окончательный диагноз был установлен.
Стенокардия
Основная группа препаратов для лечения стенокардии – бета-блокаторы. В эту группу входят такие лекарства, как:
- Анаприлин;
- Метопролол;
- Атенолол.
Действие этих средств основано на уменьшении зоны ишемии сердечной мышцы, нормализации функции сердца. Дозу препарата рассчитывают индивидуально, принимать лекарства нужно постоянно. При возникновении приступа пользуются нитратсодержащими средствами и аспирином.
При стенокардии Принцметала назначают антагонисты кальция – препарат Нифедипин. Всем пациентам назначают средства, способствующие нормализации уровня холестерина. Наиболее часто используются две группы – статины и фибраты.
Инфаркт миокарда
Для лечения острого инфаркта пациента госпитализируют в отделение кардиореанимации.
Таблица. Препараты для лечения ОИМ:
| Препарат | Эффект | Способ применения |
| Морфин | Устранение острого болевого синдрома | Вводится внутривенно или внутримышечно, дозировка рассчитывается индивидуально |
| Тромболитики – Стрептокиназа, Алтеплаза | Растворяют тромб | Наибольший эффект отмечается при введении препаратов в первые 6 часов |
| Дезагреганты – Аспирин, Курантил | Предупреждают образование новых тромбов | Сначала вводят внутримышечно, затем переходят на таблетированный прием |
| Антиаритмики — Дофамин | Предупреждают срыв сердечного ритма | Вводят внутривенно капельно |
В некоторых случаях, когда тромб не поддается растворению лекарственными средствами, требуется хирургическое удаление его.
Лечение в стационаре
Рекомендации при остром коронарном синдроме касаются одновременно и дообследования, и проведения лечения:
- На фоне продолжения терапии, нужной для поддержания жизненно важных функций, повторно снимают ЭКГ в 10 отведениях.
- Повторно, уже (желательно) количественным методом, определяют уровни тропонинов и других ферментов (MB-креатинфосфокиназы, АСТ, миоглобина), являющихся дополнительными маркерами гибели миокарда.
- При подъеме сегмента ST, если нет противопоказаний, проводится процедура тромболизиса. Противопоказаниями к тромболизису являются такие состояния:
- внутреннее кровотечение;
- черепно-мозговая травма, перенесенная менее 3 месяцев назад;
- «верхнее» давление выше 180 мм рт.ст. или «нижнее» — выше 110 мм рт.ст.;
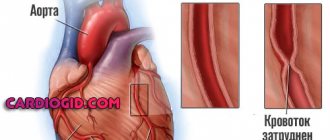
- подозрение на расслоение аорты;
- перенесенный инсульт или опухоль мозга;
- если человек давно уже принимает препараты-антикоагулянты (разжижающие кровь);
- если была травма или любая (даже лазерная коррекция) операция в ближайшие 6 недель;
- беременность;
- обострение язвенной болезнью;
- геморрагические болезни глаз;
- последняя стадия рака любой локализации, тяжелые степени недостаточности печени или почек.
- При отсутствии подъема сегмента ST или его снижении, а также при инверсии зубцов T или вновь возникшей блокаде левой ножки пучка Гиса вопрос о необходимости тромболизиса решается индивидуально – по шкале GRACE. Она учитывает возраст больного, частоту его сердечных сокращений, уровень артериального давления, наличия хронической сердечной недостаточности. В расчет берется также и то, была ли остановка сердца до поступления, повышен ли ST, высокие ли тропонины. В зависимости от риска по этой шкале кардиологи решают, есть ли показания для проведения терапии, растворяющей тромб.
- Маркеры повреждения миокарда определяют каждые 6-8 часов в первые сутки независимо от того, проводилась ли тромболитическая терапия или нет: по ним судят о динамике процесса.
- Обязательно определяются и другие показатели работы организма: уровни глюкозы, электролитов, мочевины и креатинина, состояние липидного обмена. Выполняется рентгенография органов грудной полости для оценки состояния легких и (косвенно) сердца. Проводится и УЗИ сердца с допплерографией – чтобы оценить кровоснабжение сердца и его текущее состояние, дать прогноз развитиям таких осложнений, как аневризма сердца.
- Строгий постельный режим – в первые 7 суток, если коронарный синдром закончился развитием инфаркта миокарда. Если был установлен диагноз нестабильной стенокардии, человеку разрешают вставать раньше – на 3-4 сутки болезни.
- После перенесенного острого коронарного синдрома человеку назначают несколько препаратов для постоянного приема. Это ингибиторы ангиотензин-превращающего фермента («Эналаприл», «Лизиноприл»), статины, кроворазжижающие средства («Прасугрель», «Клопидогрель», «Аспирин-кардио»).
- При необходимости, для профилактики внезапной смерти, устанавливают искусственный водитель ритма (кардиостимулятор).
- Через некоторое время (в зависимости от состояния больного и характера изменений на ЭКГ), если нет противопоказаний, проводится такое исследование, как коронарография. Это рентгенологический метод, когда через катетер, проводимый через бедренные сосуды в аорту, вводят контрастное вещество. Оно попадает в коронарные артерии и окрашивает их, поэтому врачам четко видно, какую проходимость имеет каждый отрезок сосудистого пути. Если на каком-то участке есть значительное сужение, возможно проведение дополнительных процедур, восстанавливающих первоначальный диаметр сосуда.
Стадии
Острая фаза
Наступление ИМ человек обычно ощущает как резкое ухудшение самочувствия и острую боль за грудиной или в области желудка. Так начинается острая фаза заболевания. Лечение острой фазы проходит в отделении реанимации того кардиологического стационара, который оказался ближе всего к больному на момент приступа. Ее продолжительность обычно составляет 8-12 дней. Острая фаза заканчивается формированием рубца на сердечной мышце.
Подострая фаза. Почему лечение не заканчивается после выписки из реанимации?
После того, как купирована острая фаза инфаркта миокарда, опасность для здоровья сохраняется. Если кровоснабжение сердечной мышцы не восстановлено в полном объеме, возможно наступление повторного ее инфаркта. И происходит такое часто. Смертность в подостром периоде от повторных приступов лишь немногим меньше, чем в первичной острой фазе.
Именно в этот момент пациенту стоит подумать о получении максимально полного современного лечения в хорошо оборудованной клинике. В подострой фазе уже возможен переезд в такую клинику. Особенно это важно, если в острой фазе не были приняты необходимые меры — не проведена реваскуляризация миокарда.
Постинфарктный период — возвращение к жизни
Он продолжается 6-8 месяцев. В этот период первостепенное значение имеет правильная реабилитация, которая становится основой для профилактики повторных ИМ. Кроме того, если в остром и подостром периоде не было проведено радикального восстановления сосудистой сети сердца — это восстановление стоит провести как можно раньше в постинфарктном периоде. Так можно свести к минимуму риск рецидива.
Прогноз
Общая смертность при остром коронарном синдроме составляет 20-40%, при этом большинство пациентов погибает еще до того, как будут доставлены в больницу (многие – от такой смертельной аритмии как фибрилляция желудочков). О том, что у человека имеется высокий риск смерти, можно сказать по таким признакам:
- человеку больше 60 лет;
- у него снизилось артериальное давление;
- развилось учащение сердцебиения;
- развилась острая сердечная недостаточность выше 1 класса по Kilip, то есть имеются или только влажные хрипы в легких, или уже повысилось давление в легочной артерии, или развился отек легких, или развилось шоковое состояние с падением артериального давления, уменьшением количества отделяемой мочи, нарушением сознания;
- человек страдает сахарным диабетом;
- инфаркт развился по передней стенке;
- человек уже переносил инфаркт миокарда.
Автор:
Кривега Мария Салаватовна врач-реаниматолог
Инфаркт Миокарда
Категория: Неотложная кардиология
При болевом варианте ИМ диагностическим значением обладают интенсивность болевого синдрома (если аналогичные боли возникали и раньше, при ИМ они особенно интенсивные), продолжительность (необычно длительный приступ, сохраняющийся более 15 – 20 минут), неэффективность сублингвального приёма нитратов. Необходимо помнить, что при ИМ кроме болевого существуют и другие клинические варианты.
Поэтому отсутствие убедительной клинической картины не есть доказательство отсутствия ИМ. Что касается диагноза «инфаркт миокарда с зубцом Q» или без него. В любом случае больной подлежит госпитализации в палату (блок) интенсивной терапии ( реанимации ) инфарктного отделения. Окажется инфаркт с зубцом Q или нет — вопрос должен решаться, когда больной госпитализирован. В типичных случаях диагностика не вызывает сомнения. Однако, когда ЭКГ-картина малоубедительна – предпочтение отдается клиническим проявлениям. В подобных ситуациях гипердиагностика оправдана, но лишь при условии, что врач ясно изложил ход своих рассуждений и эксперту будет понятно, почему врач поступил именно таким образом. Как-то один врач на замечание эксперта по поводу того, что больной не был госпитализирован, ответил: «А с чем я его повезу, ведь на ЭКГ ничего нет!» В зависимости от диагноза решается и тактическая задача. Больной госпитализируется на носилках после адекватного обезболивания.
Инфаркт миокарда (ИМ) это некроз участка сердечной мышцы при нарушении ее кровоснабжения.
Непосредственной причиной ИМ чаще всего является разрыв атеросклеротической бляшки, приводящий к сегментарному спазму и тромбированию коронарной артерии. ИМ делятся на:
А — По глубине поражения ( на основе ЭКГ-изменений ):
Трансмуральный или крупноочаговый – с зубцом Q, с подъемом ST в первые часы заболевания и формированием зубца Q в последующем.
Нетрансмуральный или мелкоочаговый, без зубца Q, проявляется отрицательными зубцами Т.
Б.- По клиническому течению:
Неосложненный и осложненный.
В. По локализации:
Инфаркт левого желудочка: передний, нижний ( задний ), перегородочный.
Инфаркт правого желудочка.
На догоспитальном этапе диагноз острого инфаркта миокарда (или ОКС с подъёмом ST), ставится на основании клинической картины и изменений ЭКГ. Косвенным признаком ИМ, не позволяющим определить фазу и глубину процесса, может быть остро возникшая блокада ножек пучка Гиса, разумеется при соответствующей клинической картине [19]. Наиболее характерные места локализации и иррадиации болевых ощущений при ИМ приведены на следующем рисунке ( Рис. 33 ).
Повседневная работа скорой помощи дает богатый материал, который может быть использован для разбора дефектов, а значит для обучения. Известный отечественный терапевт, кардиолог, большой знаток скорой помощи, профессор Л. А. Лещинский в своей рецензии на книгу В. А. Фиалко написал:
« Изучайте чужие ошибки, чтобы меньше делать своих !»
Приведем еще один пример, который был предметом разбора на заседании ЛЭК, функционирующей на станции более 50 лет
Б-я М, 76 лет, вызов поступил в 5 часов, 29мин. Прибытие – 5 ч. 43 мин.
Жалобы: боли в грудной клетке по всей поверхности, «мурашки» в обеих руках по коже и кончикам пальцев, головная боль диффузного характера, боль при попытке вдохнуть полной грудью.
Анамнез: боли в грудной клетке, позвоночнике беспокоят давно. Сегодня утром проснулась от чувства онемения в спине, попыталась повернуться и почувствовала резкую боль в спине. Никаких таблеток не принимала. ( Стиль написания карты сохранен).
Данные объективного обследования: Тоны сердца ритмичные, звучные, шумов нет. Грудная клетка гиперстенична, в легких везикулярное дыхание, хрипов нет. Живот мягкий, безболезнен во всех отделах. Артериальное давление – 180/100 мм. Рт. ст. ( при обычном для больной – 120/80 ), частота пульса 75 в 1 мин. Больной была записана ЭКГ ( См. рис. 34 ).
Заключение: Признаки неполной блокады левой ветви пучка Гиса, гипертрофия левого желудочка. ЭКГ для сравнения нет. Больной назначено: клофелин – 2т, нитроглицерин. После терапии артериальное давление снизилось до 160/80 мм.( Купирован ли болевой приступ – неизвестно ).
Диагноз: Гипертоническая болезнь, криз II, остеохондроз позвоночника. Больная оставлена дома, вместо передачи вызова в поликлинику, врач записала: «Участкового врача вызовут сами». Освобождение бригады в 6 часов 06 минут. Время, затраченное на вызов — 23 минуты. Всего через 20 минут ( 6 часов 26 минут ) поступает повторный вызов.
Жалобы: на давящие боли за грудиной, интенсивные, с иррадиацией в обе руки, волнообразного характера.
Анамнез: Заболела ночью, когда появились боли за грудиной, принимала нитроглицерин, без эффекта. В анамнезе: ИБС, стенокардия напряжения II — III функциональный класс, ГБ II Б, кризовое течение. Врач отметила, что скорая помощь вызвана повторно. На повторно снятой электрокардиограмме: признаки повреждения миокарда переднеперегородочной области с переходом на верхушку ( Рис. 35 ).
Второй врач вызвала кардиологическую бригаду для уточнения диагноза « Инфаркт миокарда». Врач специализированной бригады записал: (См. стр. 70).
Жалобы: на интенсивные давящие боли в загрудинной области, без иррадиации, общую слабость.
Анамнез: Данные жалобы появились впервые в 23 часа, продолжались минут 30, купировались приемом нитроглицерина. Сегодня утром, около 5 часов проснулась из-за похожих давящих болей. Прием нитроглицерина – без эффекта. Вызвала скорую помощь. Поле терапии, проведенной второй линейной бригадой боли прошли, больная уснула. К моменту приезда спецбригады больная очнулась, снова жалуется на давящие боли.
Объективно: Частота пульса – 45 уд.в 1мин, АД 60/40 мм. рт. ст. (обычное-140/80 ) . После проведенной терапии больная обезболена, артериальное давление стабилизировалось на уровне 100/60 мм , затем 110 70 мм. С диагнозом ИБС, острый первичный инфаркт миокарда передне- перегородочной, верхушечной локализации, боковой стенки левого желудочка, шок I, больная госпитализирована в кардиологический центр. По информации, полученной из кардиоцентра, состояние больной оставалось тяжелым, в течение 5-ти суток находилась в блоке реанимации.
Проанализируем данный случай. Заслуживает внимания тот факт, что объем информации, полученной у одной и той же больной, находится в прямой зависимости от квалификации врача, который эту информацию получал. Сравним: у первого врача – приступ начался утром, никаких таблеток не принимала. Врач спецбригады – боли появились вечером, около 23 часов, продолжались минут 30, купированы приемом нитроглицерина. Диагноз первого врача – Гипертоническая болезнь, криз. Остеохондроз позвоночника. Диагноз второго врача, который она поставила буквально через 30 минут – Инфаркт миокарда. ( Это молодой врач, недавно окончившая интернатуру по скорой помощи ). Ее диагноз был подтвержден врачом спецбригады, а позже и в кардиологическом центре. Вполне возможно, что у больной остеохондроз грудного отдела также имеет место. Но не была проведена дифференциальная диагностика, с ИБС, которую в возрасте 76 лет исключить нельзя, да попытки провести эту дифференциацию и не было. Хотя ответ лежал бы на поверхности: вечером нитроглицерин помог, утром при похожих болях эффекта уже не было. Приведенный пример еще одно подтверждение сказанному выше: поверхностный, формальный сбор анамнеза, типа «заболел тогда-то, принимал то-то», ничего не дает для получения информации, необходимой для того, чтобы составить представление о больном и значит для постановки правильного диагноза. И если первый врач не получила нужных данных, в результате чего и поставила неправильный диагноз, а значит поступила и тактически неправильно – оставила больную дома, виновата она сама. Возможности у всех трех врачей были одинаковые, тем более, что по мере прогрессирования болезни состояние больной ухудшалось: к моменту приезда специализированной бригады артериальное давление упало до 60/40 мм. рт. ст. и это дало право врачу спецбригады диагностировать шок – I. Что касается повышения артериального давления, которое первый врач расценила как криз, это, конечно, была компенсаторная гипертензия, которой организм стремился улучшить регионарное кровообращение, в данном случае – коронарное. Поэтому назначение антигипертензивного препарата ( клофелин ) показано не было, если не сказать больше. Еще одна деталь. Информация, содержащаяся в карте первого врача (без данных ЭКГ !) была введена в дифференциально-диагностическую компьютерную программу СОМИВЦ «Неотложная кардиология». Был получен ответ: «Спонтанная стенокардия. Наиболее вероятный диагноз». И это еще одно подтверждение того факта, что даже тех скудных данных, которые содержались в первой карте было достаточно для постановки правильного диагноза (даже без ЭКГ).
При подобных разборах оппоненты любят возражать, аргументируя тем, что когда известен результат, легко выискивать, «к чему бы придраться», в данном случае, к отсутствию убедительных данных на первой ЭКГ. Действительно, при беглом взгляде на первую запись трудно обратить на что-нибудь внимание. Ведь неизвестно, чем закончится данный эпизод. Но все дело в том, что на ЭКГ нужно смотреть не в начале знакомства с больным, а … в конце. А «в начале было слово», т. е. жалобы, анамнез. Пристальное внимание к ЭКГ должны вызвать ведущие жалобы больного и тщательно собранный и проанализированный анамнез и, прежде всего, анамнез приступа. И не просто формальный анамнез, как перечень не связанных между собой фактов, на что мы указывали выше, а именно сравнительный анализ этих фактов, именно тогда особенно пристально и следует рассматривать ЭКГ, т. е. нужно прогнозировать ситуацию, обращая внимание на каждую «мелочь», особенно, если есть возможность сравнения. Если такой возможности нет, любые изменения, имеющиеся на ЭКГ, должны восприниматься, как свежие. Это и поможет избежать ошибок. Тем более, если известно, что вечером приступ купировался нитроглицерином, а утром при похожем характере и локализации болей он уже не помог, что еще нужно для того, чтобы диагностировать или хотя бы заподозрить реальную угрозу и принять правильное тактическое решение ? Нужна ли для этого динамика на ЭКГ ? Создается впечатление, что эта запись появляется как какое-то средство защиты врача от безграмотного заключения!
Разобранный пример еще раз подтвердил ту истину, что клиническому проявлению болезни нужно отдавать предпочтение перед ее электрокардиографическим отображением.
В известной монографии украинских авторов «Ишемическая болезнь сердца у молодых» [6] приводится перечень клинических симптомов, предшествующих инфаркту миокарда (Рис. 36), и первые симптомы инфаркта миокарда (Рис. 37). Авторы дают также процентные соотношения указанных симптомов. Приведенные схемы могут оказать существенную помощь в ранней диагностике этого грозного заболевания даже без использования данных ЭКГ.
Назад в раздел
www.03-ektb.ru
Как выявляют ОКС
Врачи догоспитального этапа крайне ограничены в средствах диагностики острого коронарного синдрома. Поэтому от них и не требуется постановка точного диагноза. Главное – правильно интерпретировать имеющиеся на момент осмотра данные и доставить больного в ближайший медицинский центр для окончательного выявления заболевания, наблюдения и лечения.
Врач скорой медицинской помощи или терапевт высказывают подозрение об ОКС исходя из:
- данных анамнеза (чем мог быть спровоцирован приступ, первый ли он, когда возникла боль и как она развивалась, сопровождалась ли боль одышкой, аритмией и прочими признаками ОКС, какие лекарства принимал больной до приступа);
- данных выслушивания сердечных тонов, цифрами артериального давления;
- данных электрокардиографического исследования.
Впрочем, главным диагностическим критерием служит продолжительность загрудинной боли. Если болевой синдром длится более 20 минут, пациенту выставляется предварительный диагноз ОКС. В зависимости от ЭКГ-признаков он может быть дополнен информацией о наличии или отсутствия подъема сегмента ST.