Острая сердечно-сосудистая недостаточность относится к опасным для жизни состояниям. По механизму развития она подразделяется на право- и левожелудочковую ОСН. Оба эти состояния часто заканчиваются смертельным исходом. Чтобы спасти человека, врач скорой помощи должен немедленно приступить к реанимационным мероприятиям.
Чаще всего встречается левожелудочковая сердечная недостаточность. Она обычно следует за инфарктом миокарда, тяжёлыми нарушениями ритма и другими опасными состояниями. К разновидностям ОСН относят острый кардиогенный шок. Он обусловлен тяжёлыми для организма поражениями, при которых сердце не может перекачивать кровь в нормальном режиме.
Понятие о кардиогенном шоке
Неотложная помощь при кардиогенном шоке необходима в первые минуты его развития. Следует помнить, что это осложнение не пройдёт самостоятельно. И при отсутствии срочного лечения приведёт к гибели. Кардиогенный шок – это синдром, при котором происходит снижение сердечного выброса. Несмотря на компенсаторное повышение сопротивления сосудов, организм не справляется с этим осложнением без помощи врачей.
К основным его проявлениям относится снижение артериального и пульсового давления, диуреза, потеря сознания. Если помощь вовремя не оказана, смерть от кардиогенного шока наступает в течение нескольких часов после развития заболевания. Данное состояние не возникает самостоятельно. Ему всегда предшествуют острые патологии сердечно-сосудистой системы.
Проявляющиеся симптомы
Критическое положение проявляется резкой острой болью в районе сердца. Первые признаки схожи с инфарктом. Болевой синдром ощущается как сжимающая боль, она распространяется на область груди, левую лопатку, руку, челюсть. Подобные симптомы распространяются только на левую часть тела, со стороны сердца. Со временем боль нарастает.
Боль в сердце
У человека падает артериальное давление (ниже 80-90), пульс частый, но слабый. Тело бледнеет, появляется холодный пот, усиливается головокружение, слабость во всём организме. Может развиться кома. Опасное состояние развивается постепенно.
Дыхание затрудняется, становится нечастым и поверхностным. Это происходит из-за недостаточного притока крови к лёгким. Все силы организм тратит на поддержку жизненно-важных систем, минимизирует затраты на остальные органы, вводя человека в подобие комы.
Часто происходит утрата способности дышать самостоятельно. У больного появляются беспокоящие мысли, страх, нарастает паника. Последующее развитие отёка лёгких характеризуется выделением розовой или белой пены изо рта. Частота дыхания падает до 10-15 дыхательных движений в минуту.
Характерные признаки ухудшения состояния:
- Набухшие вены в районе шеи;
- Снижение температуры, холодные руки и ноги;
- Посинение носа, губ, пальцев;
- Заторможенность, потеря координации;
- Нарастание паники, чувства страха;
- Потеря сознания;
- Еле заметное дыхание;
- Боль грудной мышцы;
- Давление скачет.
Какие причины приводят к кардиогенному шоку?
К причинам сердечного шока относятся различные кардиологические и сосудистые заболевания. Наиболее распространённым этиологическим фактором является инфаркт миокарда. При этом кардиогенный шок развивается только при массивном некрозе тканей и отсутствии скорой помощи. Также к частым причинам его возникновения относят жизнеугрожающие аритмии. Они могут беспокоить человека в течение многих лет. Но при их обострении и декомпенсации это состояния осложняются шоком.
В некоторых случаях фактором развития острой недостаточности сердца считается нарушение сосудистого тонуса. Это случается при массивных кровотечениях, болевом синдроме, ОПН. Необходимо помнить, что кардиогенный шок – это не самостоятельное заболевание, а осложнение основной патологии. Поэтому докторам необходимо сделать всё, чтобы предотвратить его развитие.
Лечение травматического шока
Для лечения травматического шока в стационаре выделяется 5 направлений:
- Терапия для неопасных повреждений. Первые жизнеобеспечивающие мероприятия носят, как правило, временный характер (транспортная иммобилизация, наложение жгута и повязки), осуществляются непосредственно в месте происшествия.
- Прерывание импульсации (противоболевая терапия). Достигается при сочетании трех методов: местной блокады;
- иммобилизацией;
- использования нейролептических средств и аналгетиков.
Кардиогенный шок: классификация заболевания
В зависимости от причины и патогенеза выделяют несколько форм кардиогенного шока. Каждая из них имеет собственный механизм развития. Тем не менее все варианты приводят к одним и тем же симптомам. Независимо от причины его появления, неотложная помощь при кардиогенном шоке необходима в любом случае. Так как данное состояние всегда одинаково опасно. Выделяют следующие виды этого осложнения:
- Истинный кардиогенный шок. Он развивается при повреждении ткани сердца. В большинстве случаев эта форма обусловлена трансмуральным некрозом миокарда.
- Аритмический шок. К его причинам относят мерцание и трепетание желудочков, экстрасистолию, тяжёлую брадикардию. Помимо аритмий, к шоку может привести нарушение проводимости сердца.
- Рефлекторный кардиогенный шок. При этом варианте нарушение функций сердца не предшествует осложнению. Обычно оно развивается при массивной кровопотере, почечной недостаточности.
- Ареактивный шок. Является самым опасным вариантом. Он выделен в отдельную группу, так как практически всегда приводит к смертельному исходу и не поддаётся лечению.
Причины возникновения шокового состояния
Все вирусные микроорганизмы вырабатывают токсические вещества, отравляющие организм. Однако к шоковому состоянию приводят лишь некоторые из них. Чаще всего случаи возникновения ИТШ фиксируются при поражении организма микроорганизмами, имеющими белковую природу. Связана такая закономерность с 2 причинами:
- На большой поверхностной площади белка располагается больше антигенов, молекул, которые вызывают ответ иммунной системы;
- В белке содержится несколько центров ферментов, каждый из которых оказывает патогенное воздействие на организм.
По этой причине ИТШ состояние чаще всего провоцируют стафилококки и стрептококки. Стафилококки синтезируют белки, связывающие иммуноглобулины и разрушающие коллаген. Стрептококки разрушают кровяные тельца, полностью растворяя их.
Однако следует отметить, что инфекционный процесс, приводящий к шоку, развивается и при других заболеваниях. Перечислим патологические факторы, которые вызывают ИТШ:
- Пневмония;
- Синусит;
- Менингит;
- Острый средний отит;
- Вскрытие абсцесса после травмы;
- Перитонит;
- Септический аборт;
- Тонзиллит;
- Эндокардит.
Наличие данных патологий не является обязательным условием развития шокового состояния. Чтобы возникла патология, нужно наличие одного из следующих факторов:
- Большие патогенные возможности возбудителя;
- Слабая иммунная система;
- Несвоевременное обращение к медицинскому персоналу;
- Большое количество инфицирующей дозировки патогенного возбудителя;
- Неправильно выбранная лечебная тактика.
В отдельную группу нужно выделить инфекции, при первых проявлениях которых токсический шок (особенно у детей) возникает наиболее часто. Это менингококковая болезнь. Она опасна для малышей в раннем возрасте. Так, один из ее подвидов (менингококцемия) вызывает нарушение в гемодинамике и работе надпочечников. В данном случае симптомы и лечение будут отличаться от привычных схем.
Следует отметить состояния, в процессе развития которых также есть незначительный риск возникновения ИТШ:
- Инфекционное осложнение после хирургических операций;
- Повреждения открытого типа (раны и ожоги);
- ВИЧ;
- Послеродовый сепсис;
- Инфекции кишечника;
- Дерматит, вызванный инфекционным процессом;
- Внутривенное введение наркотиков.
Это интересно!
Действию ИТШ подвержены даже женщины, которые регулярно используют тампоны. Риск минимален, но такие случаи были зафиксированы.
Истинный кардиогенный шок: механизм развития
Истинный сердечный шок встречается чаще всего. Он возникает, если поражена большая часть миокарда (от 50% и более). В этом случае некроз распространяется не только по всей толще мышцы, но и занимает большую площадь. Помимо инфаркта, к истинному шоку могут привести и другие болезни. Среди них: септический эндокардит, выраженные пороки сердца, декомпенсированные миодистрофии и т. д. Также к тяжёлым кардиологическим нарушениям приводит острый гипертиреоз, некоторые генетические патологии.
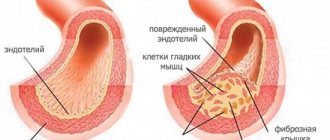
В результате некроза тканей сердца сократительная способность значительно снижается. Поэтому орган не может работать в полную силу и обеспечивать кровью сосуды. Минутный объём тоже снижается. При этом происходит повышение сопротивляемости сосудов. Несмотря на это, сердце всё равно не справляется со своей работой. Результатом является нарушенное кровоснабжение всех органов и тканей.
Причины травматического шока
Травматичное состояние возникает в результате тяжелых повреждений организма человека:
- обширных ожогов;
- огнестрельных ранений;
- черепно-мозговых травм (падения с высоты, аварий);
- сильной кровопотери;
- оперативного вмешательства.
Другие причины травматического шока:
- интоксикация;
- перегрев или переохлаждение;
- ДВС-синдром;
- голодание;
- спазм сосудов;
- аллергия на укусы насекомых;
- переутомление.
Патогенез аритмического кардиогенного шока
В основе этой формы заболевания лежат нарушения проводимости и ритма сердца. Они могут возникнуть как спонтанно (в результате инфаркта миокарда), так и развиваться постепенно. Чаще всего аритмии беспокоят пациента в течение многих лет. Это же касается и нарушений проводимости. Тем не менее жизнеугрожающие состояния развиваются в течение короткого периода. Речь идет о часах и даже минутах. Чаще всего к кардиогенному шоку приводят нарушения ритма желудочкового характера. Среди них: тахикардия, переходящая в фибрилляцию, и трепетание. Помимо этого, к этим процессам могут привести частые групповые экстрасистолы.
Ещё одним состоянием, способным привести к шоку, является синусовая брадикардия. Снижение ЧСС обычно характерно нарушениями проводимости. Реже к кардиогенному шоку приводит мерцание и трепетание предсердий. В результате патологических сокращений и эктопических очагов в миокарде (экстрасистолы) сердце не может осуществлять свою функцию. Поэтому происходит снижение ударного и минутного объёма, падение пульсового давления, АД. При данном варианте врач скорой помощи первым делом должен купировать аритмию, проведя дефибрилляцию или искусственный массаж сердца.
Симптомы
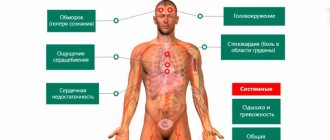
Клиническая картина кардиогенного шока характеризуется следующими проявлениями:
- кожные покровы бледнеют, носогубный треугольник приобретает характерный для нарушений кровообращения цвет – серый или синюшный;
- холодные конечности, усиленное потоотделение;
- сердцебиение частое (свыше 100 ударов в минуту) при этом пульс слабый, нитевидной формы;
- АД снижается до критических отметок – систолическое ниже 90 мм. рт. столба, диастолическое ниже 30 мм. рт. cтолба;
- падение пульсового давления до 20-25 мм. рт. столба и ниже;
- снижение температуры тела (ниже 35,5 градусов);
- при дыхании прослушиваются хрипы, характер дыхания – поверхностный;
- уменьшение выделяемой мочи до 20 мл в час (олигурия) или полное прекращение процесса мочевыделения (анурия);
- возможен кашель с пенистой мокротой;
- болевые ощущения сосредоточены в области грудной клетки, распространяющиеся в область верхнего плечевого пояса и рук;
- полная утрата сознания, коматозное состояние, заторможенность, иногда этому предшествует кратковременный период возбуждения.
Что представляет собой рефлекторный шок?
Данная форма шока развивает вследствие причин, изначально не связанных с поражением сердечной мышцы. Пусковым механизмом подобного осложнения может стать выраженный болевой синдром или кровотечение. При этом эти симптомы редко связаны с сердцем. Обычно такой шок диагностируют после аварии, острой почечной недостаточности.
Данный вариант имеет наиболее благоприятный прогноз. Неотложная помощь при кардиогенном шоке рефлекторного характера должна быть направлена на устранение его причины – болевого синдрома, а также на остановку кровотечения. Вследствие этих факторов регуляция сосудистого тонуса нарушается. Из-за этого кровь застаивается в венах и артериях, а в интерстициальное пространство пропотевает жидкость, образуя отёк. Всё это приводит к снижению венозного притока к сердцу. Далее, механизм тот же, что и при других формах.
Причины и патогенез ареактивного шока
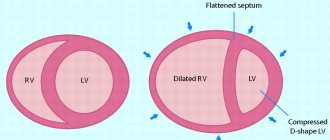
Ареактивный кардиогенный шок возникает, если поражён весь миокард. Это происходит при повторных инфарктах. Также причиной может стать тампонада сердца. При этом в перикарде появляется жидкость, которая сдавливает орган, не давая ему сокращаться. В некоторых случаях тампонада способна привести к разрыву сердца. Данное состояние приводит к смерти. К сожалению, помочь больному в этом случае не удаётся. Механизм развития шока связан с полным прекращением работы сердца, в отличие от других форм, при которых минутный объём снижается. Смертность от данного осложнения приближена к 100%.
Причины
Причинами кардиогенный шоков являются:
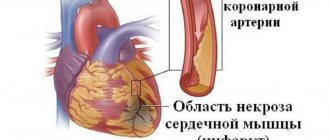
- Инфаркт миокарда. Это наиболее частая причина острой сердечной недостаточности. При инфаркте в толще сердечной мышцы образуется участок некроза тканей, в результате чего нарушаются сократимость и насосная функция сердца. Шок чаще всего возникает на фоне обширного , когда мышечный слой поражается на всю толщину. Происходит это при гибели более 40-50% функциональной ткани. Инфаркт развивается при атеросклерозе, тромбозе венечных артерий, тромбоэмболии и артериальной гипертензии.
- Острые отравления. Нарушать работу сердца могут различные яды, которые попадают в организм случайно или намеренно. Наибольшую опасность представляют фосфорорганические соединения, пестициды, инсектициды (средства, применяемые для уничтожения насекомых) и некоторые кардиотоксические лекарства (сердечные гликозиды).
- . При данной патологии происходит закупорка тромбом крупного сосуда. Это приводит к острой сердечной недостаточности по правожелудочковому типу.
- Кровоизлияние внутри сердца. Возможно на фоне разрыва аневризмы.
- Тампонада сердца. Она чаще всего возникает при скоплении крови в околосердечной сумке, перикардите, тяжелых травмах и .
- Тяжелые формы аритмии сердца.
- Гипертрофическая кардиомиопатия.
- Поражение папиллярных мышц.
- Дефект межжелудочковой перегородки.
- Разрыв сердца.
- Бактериальный эндокардит.
- Недостаточность клапанов.
- Пневмоторакс.
- Электротравма.
Предрасполагающими факторами являются нарушение липидного обмена, ожирение, стресс, сахарный диабет и частые .
Симптомы кардиогенного шока
Клиническая картина одинакова, независимо от того, какая причина вызвала кардиогенный шок. Симптомы осложнения следующие: падение артериального и пульсового давления, тахикардия, олигурия (снижение диуреза). В зависимости от величины АД и клинических данных, выделяют 3 степени тяжести. При осмотре пациента можно выявить и другие признаки кардиогенного шока. К ним относится:
- Холодный и липкий пот.
- Страх смерти или отсутствие сознания.
- Цианоз – синюшность кожного покрова.
- Черты лица пациента могут быть заострены, мимика – страдальческая.
- Цвет кожи при тяжёлой степени приобретает серый оттенок.
Как диагностировать шок?
Диагностика кардиогенного шока обычно основывается на клинических данных и расспросе родственников больного. Так как действовать необходимо немедленно, врачи оценивают АД, состояние кожных покровов, реакцию зрачков, ЧСС и частоту дыхания. Если у пациента имеются признаки шока, сразу оказывается неотложная помощь.
При наличии свободного медицинского персонала выясняется анамнез заболевания. Врач спрашивает: страдал ли больной аритмией, стенокардией, возможно, перенёс инфаркт миокарда ранее? Если осложнение развилось дома или на улице, то диагностика шока врачами скорой помощи заканчивается на этом. При содержании больного в условиях реанимационного отделения, помимо этого, проводят измерение пульсового давления, сопротивления сосудов, диуреза. Также исследуется газовый состав крови.
Диагностика
Дифференциальную диагностику кардиогенного шока, вызванного острым инфарктом миокарда, нередко приходится проводить с другими состояниями, имеющими сходную клиническую картину. Это массивная легочная эмболия, расслаивающая аневризма аорты, острая тампонада сердца, острое внутреннее кровотечение, острое нарушение мозгового кровообращения, диабетический ацидоз, передозировка гипотензивных средств, острая надпочечниковая недостаточность (в основном обусловленная кровоизлиянием в кору надпочечников у больных, получающих антикоагулянты), острый панкреатит. Учитывая сложность дифференциальной диагностики указанных состояний даже в условиях специализированных стационаров, не следует стремиться к непременному осуществлению ее на догоспитальном этапе.
Кардиогенный шок: неотложная помощь, алгоритм действий
Стоит помнить, что от того, как быстро и качественно оказана помощь, зависит жизнь больного. При признаках подобного осложнения врачи начинают принимать меры немедленно. Если вовремя сделать всё необходимое, можно победить кардиогенный шок. Неотложная помощь — алгоритм действий выглядит следующим образом:
- Уложить больного в горизонтальное положение с приподнятым ножным концом. Помимо этого, надо обеспечить доступ воздуха (расстегнуть одежду, открыть окно).
- Подача кислорода. Она может осуществляться через специальную маску или носовой катетер.
- Обезболивание. При инфаркте миокарда и рефлекторном шоке для этого используют наркотические препараты. Чаще всего применяют медикамент «Морфин». Его разводят в физиологическом растворе и вводят в/в медленно.
- Восстановление ОЦК и притока крови. Для этого введение раствор «Реополиглюкин».
- При отсутствии эффекта необходимо повышать АД с помощью препарата «Атропин» 0,1%. Вводят в количестве 0,5-1 мл.
Помимо этого, необходимо устранить причину шока. При инфаркте миокарда проводят тромболитическую и антиагрегантную терапию (препараты «Альтеплаза», «Клопидогрель», «Аспирин»). Также для разжижения крови используют раствор «Гепарина». При желудочковых нарушениях ритма вводят медикамент «Лидокаин». В некоторых случаях необходима дефибрилляция.
Действия окружающих
Очень важно при первых признаках инфаркта обращаться за медицинской помощью и госпитализировать пациента в отделение интенсивной терапии. Вполне возможно, что при инфаркте миокарда или кардиогенном шоке симптомы не будут правильно интерпретированы членами семьи пациента
Однако цена ошибки здесь минимальна, так как помощь при этих состояниях оказывают по схожему алгоритму.
Важно запомнить, что появление болей в сердце давящего и жгучего характера с одышкой, острые нарушения дыхания и потери сознания независимо от того, понимают ли окружающие причину происхождения данных симптомов, являются поводами для обращения за скорой медицинской помощью. Самостоятельно без наркотического обезболивания, кардиотонических препаратов, оксигенотерапии с пеногасителями, нитратов и осмотических диуретиков помочь пациенту невозможно
Без лечения он непременно погибнет при любом варианте течении КШ, тогда как терапия по стандартному алгоритму в условиях СМП и ОИТР дает пациенту неплохие шансы на выживание.