Геморрагический шок — это одна из форм гиповолемического шока, при которой сильная кровопотеря приводит к нарушению процесса доставки кислорода к тканям организма. Понижение перфузии тканей приводит к недостатку кислорода и питательных веществ на клеточном уровне. Когда потребность в клеточном кислороде не может быть адекватно удовлетворена, клетки и организм находятся в состоянии шока.
На многоклеточном уровне определение шока становится более трудным, потому что не все ткани и органы будут испытывать одинаковое количество кислородного дисбаланса характерного для данного клинического нарушения. Существует множество возможных факторов возникновения геморрагического шока, например, проникающее ранение живота, акушерские кровотечения, желудочно-кишечные кровотечения.
Человеческий организм способен компенсировать значительную кровопотерю при помощи различных неврологических и гормональных механизмов. Современные достижения в области лечения травм позволяют пациентам выживать даже когда эти адаптивные компенсаторные механизмы перегружены.
Несмотря на это, высокая смертность от геморрагического шока остается одной из глобальных проблем здравоохранения: ежегодно порядка 1.9 миллионов человек погибает от геморрагии и провоцируемого ею шокового состояния. Из них порядка 1.5 миллионов смертей были связаны с физическими травмами. При этом летальность среди тех пациентов, кому удается пережить состояние геморрагического шока, достаточно высокая.
Патофизиология
Реакции организма на острую потерю циркулирующего объема крови хорошо исследованы и описаны. Телеологически эти реакции представляют собой систематический отвод циркулирующей в организме крови от менее жизненно важных органов. Отведенный объем крови может быть использован для поддержания функционирования наиболее жизненно важных органов.Сильная кровопотеря вызывает снижение сердечного выброса и пульсового давления. Эти изменения распознаются барорецепторами в дуге аорты и предсердии. При уменьшении циркулирующего объема крови, нервные рефлексы вызывают усиление симпатического оттока к сердцу и другим органам. Реакцией является увеличение частоты сердечных сокращений, вазоконстрикция и перераспределение кровотока от некоторых менее жизненно важных органов, таких как кожа, желудочно-кишечный тракт и почки.
Одновременно происходит мультисистемный гормональный ответ на острую кровопотерю. Происходит прямая стимуляция кортикотропин-рилизинг-гормона. В конечном итоге это приводит к высвобождению глюкокортикоидов и бета-эндорфинов. Из задней доли гипофиза высвобождается вазопрессин, вызывая задержку воды в дистальных канальцах. Ренин высвобождается юкстамедуллярным комплексом в ответ на снижение среднего артериального давления, что приводит к повышению уровня альдостерона и в конечном итоге к резорбции натрия и воды.
Гипергликемия также обычно возникает на фоне острой кровопотери. Это связано с вызванным глюкагоном и гормоном роста увеличением глюконеогенеза и гликогенолиза. Циркулирующие катехоламины ингибируют высвобождение и активность инсулина, что приводит к повышению уровня глюкозы в плазме.
В дополнение к этим глобальным изменениям происходит множество специфических для отдельных органов тела реакций. Мозг обладает замечательной ауторегуляцией, которая поддерживает постоянный мозговой кровоток в широком диапазоне системных средних значений артериального давления. Почки могут переносить снижение общего кровотока на 90% в течение коротких периодов времени. При значительном снижении объема кровообращения кишечный кровоток резко снижается вследствие внутрипочечной вазоконстрикции. Ранняя и соответствующая реанимация может предотвратить повреждение отдельных органов, поскольку адаптивные механизмы способствуют защите жизненно важных функций организма.
Признаки третьей стадии при геморрагическом шоке
Развитие третьей стадии сопровождается потерей крови, объем которой превышает 2 л. В данном случае состояние больного характеризуется как очень тяжелое. Для сохранения его жизни должны использоваться разнообразные реанимационные мероприятия. На 3 стадию обычно указывает наличие следующих симптомов:
- больной пребывает в бессознательном состоянии;
- кожные покровы приобретают мраморный оттенок, бледные;
- артериальное давление очень часто не определяется вовсе. Иногда можно вымерять только верхний показатель, который не превышает 60 мм. рт. ст.;
- повышение числа сердечных сокращений до 140-160 ударов в минуту;
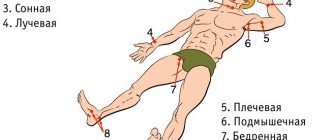
- при наличии больших навыков пульс можно выявить только на сонных артериях.
Эпидемиология
Геморрагический шок переносится по-разному, в зависимости от состояния организма и, в некоторой степени, возраста пациента. Очень молодые и очень пожилые люди более склонны к ранней декомпенсации после большой потери крови.
Дети имеют меньший общий объем крови. Следовательно, они рискуют потерять пропорционально больший процент крови при эквивалентном объеме обескровливания по сравнению со взрослыми. Почки детей младше 2 лет не зрелые; они обладают притупленной способностью концентрировать растворенное вещество. Дети младшего возраста не могут сохранять циркулирующий объем крови так же эффективно, как дети более старших возрастов. Кроме того, площадь поверхности тела пациентов младшего детского возраста увеличена относительно веса тела. Это способствует быстрой потери тепла и вызвает раннюю гипотермию, что может привести к коагулопатии.
Пожилые люди могут иметь определенные физиологические изменения и патологии, которые могут серьезно ухудшить их способность компенсировать острую кровопотерю. Атеросклероз и снижение эластина делают артериальные сосуды менее эластичными, что приводит к притуплению сосудистой компенсации, уменьшению вазодилатации артериального сердца. Это может провоцировать возникновение стенокардии или инфаркта при увеличении потребности миокарда в кислороде. Пожилые пациенты менее склонны к возникновению тахикардии в ответ на уменьшение объема крови из-за уменьшения бета-адренергических рецепторов в сердце и некоторых других факторов. Кроме того, возрастных пациентов часто лечат различными кардиотропными препаратами, которые могут притуплять нормальный физиологический ответ на шок. К ним относятся бета-адренергические блокаторы, нитроглицерин, блокаторы кальциевых каналов.
Почки также подвергаются возрастной атрофии, и у многих пожилых пациентов клиренс креатинина значительно снижается при наличии сывороточного креатинина, близкого к нормальному. Указанные изменения в сердце, сосудах и почках могут привести к ранней декомпенсации после кровопотери. Все эти факторы в сочетании с сопутствующими заболеваниями делают лечение пожилых пациентов с геморрагическим шоком довольно сложным.
От чего зависит тяжесть развития шокового состояния?
Патогенез компенсации организмом интенсивной кровопотери зависит от многих факторов:
- состояние нервной системы, которая участвует в процессе регуляции сосудистого тонуса;
- наличие патологий сердечно-сосудистой системы, ее способность эффективно работать в условиях гипоксии;
- интенсивность свертываемости крови;
- условия окружающей среды (насыщение воздуха кислородом и другие);
- общее состояние организма;
- уровень иммунитета.
Клиническая картина
Ни один отдельно взятый симптом или признак не является достаточным для диагностики геморрагического шока. Некоторые пациенты могут сообщать об усталости, общей летаргии или боли в пояснице (разрыв аневризмы брюшной аорты). Другие могут быть доставлены в медучреждение на машине скорой помощи с не ясным диагнозом.
Очень важно получить четкие сведения о типе, количестве и продолжительности кровотечения. Многие решения в отношении диагностических тестов и лечения основаны на знании количества кровопотери, произошедшей за определенный период времени.
Если кровотечение произошло дома или в полевых условиях, полезно оценить, сколько крови было потеряно.
Для кровотечения желудочно-кишечного тракта важно определить, истекает ли кровь через прямую кишку или перорально. Все случаи истечения ярко-красной крови из прямой кишки следует рассматривать как сильное кровотечение, пока не доказано обратное.
Кровотечение из-за травмы также не всегда легко выявляется. Плевральное пространство, брюшная полость, средостение и забрюшинное пространство — это места, в которых может содержаться достаточно крови, чтобы вызвать смерть от обескровливания.
Внешнее кровотечение из-за травмы может быть значительным и может быть недооценено медицинским персоналом. Рваные раны кожи головы печально известны тем, что вызывают большую недооцененную кровопотерю. Множественные открытые переломы легко могут приводить к потере нескольких единиц крови.
Признаки компенсированной стадии при геморрагическом шоке
Первая степень геморрагического шока развивается при потере около 0,7-1,2 л крови. Это приводит к включению особых адаптивных механизмов организма. Первым делом наблюдается выброс таких веществ, как катехоламины. В результате при развитии геморрагического шока проявляются следующие симптомы:
- бледность кожи;
- запустение вен на руках;
- увеличение числа сердечных сокращений (до 100 ударов в минуту);
- уменьшение объема отделяемой мочи;
- развитие венозной гипотензии, при этом артериальная полностью отсутствует или выражена слабо.
Такая клиника геморрагического шока может наблюдаться достаточно долгое время, даже если кровопотеря полностью прекратилась. Если кровотечение продолжается, наблюдается стремительное ухудшение состояния человека и развитие следующей стадии.
Физикальное обследование
Физикальное обследование пациентов с геморрагическим шоком является направленным процессом. Зачастую такое обследование имеет первостепенное значение при выявлении источника кровотечения и позволяет оценить степень кровопотери.
Отличительными клиническими показателями геморрагического шока, как правило, являются наличие аномальных физиологических показателей, таких как гипотензия, тахикардия, снижение мочеиспускания и изменение психического состояния. Эти результаты представляют вторичные эффекты недостаточности кровообращения, а не первичное этиологическое событие. Из-за компенсаторных механизмов, влияния возраста и использования определенных лекарств у некоторых пациентов в состоянии шока присутствует нормальное кровяное давление и пульс. Полное физическое обследование должно быть выполнено с раздетым пациентом.
Общий вид больного, пребывающего в состоянии шока, бывает весьма драматичным.
Кожа может иметь бледный пепельный цвет, обычно с потливостью. Пациент может казаться смущенным или взволнованным.
Сначала пульс становится быстрым, а затем уменьшается по мере уменьшения пульсового давления. Систолическое артериальное давление может быть в пределах нормы во время компенсированного шока.
Конъюнктиву глаза проверяют на бледность (признак хронической анемии). Нос и глотка проверяются на наличие крови.
Грудная клетка выслушивается и перкуссируется для диагностики наличия гемоторакса.
При обследовании брюшной полости выявляются признаки внутрибрюшного кровотечения, такие как вздутие, боль при
пальпации. Бока осматривают на предмет экхимоза, признака забрюшинного кровотечения. Разрыв аневризмы аорты является одним из наиболее распространенных состояний, которые вызывают у пациентов геморрагический шок. Признаками, которые могут быть связаны с разрывом, являются ощутимая пульсирующая масса в брюшной полости, увеличение мошонки в результате забрюшинного отслеживания крови, пятнистость нижних конечностей и уменьшение пульса бедренной кости.
Прямая кишка осматривается. Если обнаруживается кровь, следует провести проверку наличия внутреннего или внешний геморроя. В редких случаях они являются источником значительного кровотечения, особенно у пациентов с портальной гипертензией.
Пациенты с вагинальным кровотечением проходят полное тазовое обследование. Обязательно берутся тесты на беременность, чтобы исключить внематочную беременность.
Пациентов с травмами следует обследовать систематически, применяя принципы первичного и вторичного обследования. У пострадавших могут быть множественные травмы, которые требуют внимания одновременно. Также кровоизлияние может сопровождать другие виды шоковых состояний, таких как нейрогенный шок.
Первичное обследование — это поверхностное исследование, которое нацелено на выявление признаков опасных для жизни пациента патологий. Первичный осмотр
может проходить следующим образом:
- Чтобы оценить дыхательные пути, спросите имя пациента. Если ответ четко артикулирован, дыхательные пути открыты.
- Глотка и полость рта проверяется на наличие крови или посторонних предметов.
- Шею осматривают на предмет гематом или отклонений трахеи.
- Легкие выслушиваются и перкуссируются на наличие признаков пневмоторакса или гемоторакса.
- Радиальные и бедренные пульсы пальпируются для определения их силы и частоты.
- Проводится быстрый осмотр поверхностей тела, чтобы исключить любые внешние источники кровотечения.
- Выполняется общее неврологическое обследование. Согласно программе Advanced Trauma Life Support
(ATLS), «миниатюрное» неврологическое обследование позволяет классифицировать уровни функционирования сознания пациента в соответствии с тем, является ли пациент настороженным, реагирует ли на голос, реагирует на боль и т.д. (определяется по шкале
AVPU
). - При проведении осмотра, необходимо заботиться о том, чтобы поддерживать терморегуляцию организма пациента. Для этого могут использоваться одеяла и внешние нагревательные приборы.
Вторичный осмотр
— это тщательный осмотр пациента с ног до головы, целью которого является выявление любых травматических повреждений.Может проводиться по следующему алгоритму:
- Скальп осматривается на наличие кровоточащих ран. Любое активное кровотечение из кожи головы следует купировать, прежде чем продолжить обследование.
- Рот и глотка проверяются на наличие крови.
- Живот осматривается и пальпируется. Растяжение, боль при пальпации и внешний экхимоз являются признаками внутрибрюшного кровотечения.
- Таз пальпируется. Крепитация или нестабильность могут быть признаком перелома таза, что чревато опасным для жизни кровоизлиянием в забрюшинное пространство.
- Переломы длинных костей проявляются локализованной болью при пальпации и крепитацией на костях в месте перелома. Все переломы длинных костей должны быть вправлены и иммобилизованы фиксирующими повязками, чтобы предотвратить продолжение кровотечения. При переломах бедренной кости риск большой кровопотери очень велик. Такие переломы должны быть немедленно иммобилизованы наложением шины.
- Необходимы дальнейшие диагностические тесты, направленные на выявление внутригрудного, внутрибрюшного или забрюшинного кровотечения.
Причины и проявления
Нарушение микроциркуляции крови, которое вызывает геморрагический шок, вызвано травмированием открытого или закрытого типа. Причины и признаки патологии всегда связаны с резкой потерей не менее 1 литра крови. К их числу относятся такие факторы:
- Послеоперационный период;
- Распад злокачественных образований на завершающей стадии онкологии;
- Прободение желудочной язвы;
- Внематочная беременность;
- Преждевременная отслойка плаценты;
- Обильные послеродовые кровопотери;
- Замершая беременность;
- Травмирование родовых путей во время родоразрешения.
Основными признаками шока считают такие проявления клинической картины:
- Сердце и легкие работают в ускоренном режиме: учащается сердцебиение и дыхание;
- Одышка;
- Психоэмоциональное возбуждение;
- Побледнение кожных покровов, их влажность;
- Тошнота;
- Ощущение сухости во рту;
- Слабость и головокружение;
- Запустение вен под кожей на руках;
- Появление темных кругов перед глазами;
- Потеря сознания, сопровождающаяся крайне низким артериальным давлением.
Симптоматика существенно отличается на разных стадиях развития патологии.
Степени тяжести геморрагического шока и специфика его проявлений представлены в таблице.
Обратите внимание!
Кровопотеря более 40% потенциально опасна для жизни пациента! В этом случае его состояние требует неотложных реанимационных действий.
Следует знать, что потерю крови у детей оценивают другими показателями. Для смертельного исхода новорожденному малышу достаточно потерять до 50 мл крови. К тому же подобное состояние у детей протекают значительно сложнее: в их организмах процессы компенсации еще не сформировались в полном объеме.
Дифференциальные Диагнозы
- Травма живота, тупая
- Травма живота, проникающая
- Отслойка плаценты
- Острый гастрит
- Острый панкреатит
- Ампуллярная карцинома
- Ангиодисплазия толстой кишки
- Ангиосаркома
- Расслоение аорты
- Доброкачественные опухоли желудка
- Доброкачественное новообразование тонкой кишки
- Опухоли желчных протоков
- Травма желчных путей
- Травма мочевого пузыря
- Травма грудной клетки
- Рак Фатеровой ампулы
- Тампонада сердца
- Рак толстой кишки
- Полипы толстой кишки
- Распределительный шок
- Маточное кровотечение
- Внематочная беременность
- Эзофагит
- Гемангиобластома
- Гемолитическая анемия
- Гемолито-уремический синдром
- Гемофилия
- Геморрой
- Гемоторакс
- Печеночные гемангиомы
- Реакции немедленной гиперчувствительности
- Иммунная тромбоцитопеническая пурпура (ИТП)
- Воспалительное заболевание кишечника
- Кишечная перфорация
- Разрыв миокарда
- Разрыв кисты яичника
- Травма поджелудочной железы
- Проникающая травма груди
- Проникающая травма головы
- Проникающая травма шеи
- Язвенная болезнь
- Перитонит и абдоминальный сепсис
- Портальная гипертензия
- Аневризма почечной артерии
- Почечная травма
- Септический шок
- Дивертикулез тонкого кишечника
- Разрыв селезенки
- Токсический шок
- Верхнее желудочно-кишечное кровотечение
Лабораторные исследования
Как правило, лабораторные анализы не помогают при острых кровопотерях. Это обусловлено тем, что значения не отличаются от нормальных до тех пор, пока не произойдет перераспределение интерстициальной жидкости в плазму крови. Это происходит в течение 8-12 часов. Многие осложнения являются результатом замены большого количества аутологичной крови реанимационными жидкостями.
Значения гемоглобина и гематокрита остаются неизменными от исходного уровня в первое время после острой кровопотери.Абсолютного порогового уровня гематокрита или уровня гемоглобина, при котором показано делать переливание крови, не существует.
Переливание крови может быть приостановлено до тех пор, пока не появятся выраженные клинические симптомы или пока степень кровопотери не достигнет уровня, при котором однозначно требуется переливание крови.
Пациенты с серьезными заболеванием сердца подвержены более высокому риску ишемии миокарда с анемией. В таких случаях переливание крови следует начинать при падении уровня гемоглобина ниже 7 мг / дл.Исследование газов артериальной крови является, возможно, самым важным лабораторным анализом у пациента при сильном геморрагическом шоке.
При ранних стадиях шока ацидоз является лучшим индикатором кислородного дисбаланса на тканевом уровне. Значения газового состава крови с pH 7,30-7,35 являются не нормальным, но терпимым в острых условиях. Легкий ацидоз помогает разгрузить кислород в периферических тканях и не влияет на гемодинамику.
Считается, что РН ниже 7,25 может мешать действию катехоламинов и вызвать гипотензию, не реагирующую на инотропные средства. Тем не менее, современные исследования не находят доказательств этого явления.Метаболический ацидоз является признаком нарушения нормальной доставки или потребления кислорода и требует экстренной реанимации.
Исследования коагуляции обычно дают нормальные результаты у большинства пациентов с тяжелым кровотечением. Заметными исключениями являются пациенты, принимающие варфарин, низкомолекулярный гепарин или антиагреганты или пациенты с тяжелой печеночной недостаточностью.
В ряде случаев требуется проведение анализов на первичный и вторичный гемостаз. Протромбиновое время (ПВТ) и активированное частичное тромбопластиновое время определяют основные проблемы со вторичным гемостазом.
Наилучшим тестом на функцию тромбоцитов является время кровотечения. Этот тест трудно выполнить у пациента с острым кровотечением.
Альтернативой является тромбоэластография (ТЭГ), которая по меньшей мере эквивалентна и, возможно, превосходит анализ время кровотечения. Этот тест является анализом всех компонентов свертывания крови и широко используется при ортотопической трансплантации печени, кардиохирургических операциях и травмах.
Исследования электролитов обычно не помогают в острых ситуациях.
Содержание натрия и хлорида может значительно увеличиться при введении большого количества изотонического хлорида натрия. Гиперхлоремия может вызывать неионный щелевой ацидоз и значительно ухудшать существующий ацидоз.
Уровень кальция может упасть при быстрых переливаниях больших объемов крови. Аналогичным образом, уровень калия может повышаться при переливании крови в больших объемах.
Креатинин и азот мочевины в крови обычно находятся в пределах нормы, если не присутствует ранее существующее заболевание почек.Следует соблюдать осторожность при назначении йодированного контраста у пациентов с повышенным уровнем креатинина, поскольку это может провоцировать нефропатию в дополнение к хронической почечной недостаточности.
Для пациентов с активным кровотечением следует приготовить 4 единицы эритроцитарной массы (PRBC), а также 4 единицы свежезамороженной плазмы (СЗП). Тромбоциты также могут быть использованы, если есть необходимость переливания тромбоцитов.
Возможные осложнения
Геморрагический шок – опасное состояние, которое при неправильном или несвоевременном лечении может привести к инвалидизации больного или к его смерти. Это происходит на фоне развития ДВС-синдрома, кислородного парадокса, асистолии, ишемии миокарда, фибрилляции желудочков и т. д.
Вследствие нарушений кровообращения основных органов они начинают неправильно функционировать. Это приводит к нарушению основных жизненно важных процессов, что и является причиной неблагоприятного исхода.
Медицинская визуализация
Визуальные исследования направлены на выявление источника кровотечения. При многих типах тяжелых кровоизлияний, терапевтические вмешательства, такие как исследовательская лапаротомия, не позволят провести комплексные диагностические исследования.
Рентгенограммы грудной клетки
Рентгенограмма грудной клетки позволяет диагностировать гемоторакс, который выглядит как обширное затемнение в одном или обоих полях легких.
Гемотораксы, достаточно большие, чтобы вызвать шок, обычно представлены как полное исчезновение плеврального пространства.
Рентгенограммы брюшной полости
Рентгенограммы брюшной полости редко помогают. Обычно гемоперитонеум (внутрибрюшное кровотечение) не виден на простой пленке.
Иногда рентгенограмма имеет вид матового стекла, что свидетельствует о большом количестве внутрибрюшинной жидкости, но этот признак не является надежным.
Компьютерная томография
Компьютерная томография (КТ), чувствительна и специфична для диагностики внутригрудного, внутрибрюшного и забрюшинного кровотечений. КТ отлично подходит для диагностики кровотечения в этих полостях.
Ультразвук быстро вытесняет компьютерную томографию в качестве диагностического теста для выявления кровоизлияний в основных полостях тела. Однако, возможности этого теста для исследования забрюшинного пространства ограничены. Исследование забрюшинных полостей остается предметом компьютерной томографии.
Эзофагогастродуоденоскопия
Эзофагогастродуоденоскопия (ЭГДС) является основным тестом для выявления острого кровотечения из верхней части желудочно-кишечного тракта. Этот тест позволяет поставить точный диагноз.
Перед процедурой следует промыть желудок большой желудочной трубкой, чтобы удалить как можно больше сгустков.
Аортоэнтерологические свищи диагностируются достаточно редко и обычно вызваны эрозией аневризмы аорты в двенадцатиперстную кишку. ЭГДС может диагностировать эту проблему, но частота ложноотрицательных результатов в этих случаях очень высока.
Колоноскопия
Колоноскопия используется для диагностики острого кровотечения нижних отделов ЖКТ.
Считается, что данный тест трудно выполнять в острой обстановке, и он может не верно определять источник кровопотери в случаях интенсивного кровотечения.
Хотя существует некоторый опыт терапевтических вмешательств, таких как прижигание при острых артериовенозных мальформационных кровотечениях, эти методы не получили широкого применения.
Ультразвук
Ультразвук является полезным методом диагностики внутрибрюшинного кровотечения у пациентов с травматическими повреждениями.
Целевое ультразвуковое исследование пациентов с травмой (FAST) реально заменило диагностический перитонеальный лаваж в качестве предпочтительного теста для выявления внутрибрюшинной жидкости у пациентов с травмами.
Обследование FAST включает 4 анатомических изображения перикарда, живота и таза, исследование которых позволяет идентифицировать свободную внутрибрюшную жидкость.
Прикроватное УЗИ может быть выполнено рентгенологами, хирургами и врачами неотложной медицинской помощи, которые имеют специальную подготовку и сертификацию.
Ангиография
Ангиография чрезвычайно полезна для диагностики острых кровотечений различного происхождения.
При низких желудочно-кишечных кровотечениях ангиография является одним из лучших тестов для локализации источника кровотечения. Ангиография обычно позволяет обнаружить кровотечение, которое составляет по крайней мере 1-2 мл / мин. Выборочные ангиограммы чревного, верхней брыжеечной и нижней брыжеечных артерий выполняются для определения мест кровотечения. Лучшее время для проведения обследования — период активного кровотечения. После определения источника кровопотери эмболотерапия может быть использована в качестве средства для остановки кровотечения. Если эмболотерапия не используется, выявление места кровотечения позволит выполнить более ограниченную резекцию кишечника, если операция необходима.
Ангиография может быть использована для диагностики и лечения тяжелых кровотечений при переломах таза. Хотя большинство кровотечений из-за тяжелых переломов таза имеют венозное происхождение, иногда диагностируются значительные артериальные кровотечения, которые эффективно лечатся эмболизацией.
Тяжелые повреждения печени представляют собой серьезную проблему для хирурга-травматолога из-за большой кровопотери и трудностей с быстрым получением хирургического контроля. Многие серьезные повреждения печени в настоящее время диагностируются и лечатся с помощью ангиографической эмболизации. Ангиографию все чаще считают вмешательством первой линии (до лапаротомии) при тяжелых повреждениях печени в центрах, которые оборудованы для проведения быстрой ангиографии и ангиографического вмешательства. Подобные методы могут быть использованы для диагностики и лечения повреждений других внутренних органов, таких как селезенка и почки.
Ангиография может быть использована при диагностике массивного кровохарканья неясной этиологии. Селективная ангиография бронхиальных артерий в сочетании с селективной легочной ангиограммой посредством отдельной венозной катетеризации помогает локализовать кровотечение.
Роль ангиографии в кровотечении верхних отделов ЖКТ более ограничена. Гемобилия является редкой причиной кровотечений из верхней части желудочно-кишечного тракта. Если наблюдается кровь, исходящая из ампулы Ватера, следует провести ангиографию, чтобы локализовать и контролировать источник кровотечения.
Ядерное сканирование
Диагностические методы ядерной медицины используются для исследования локализации желудочно-кишечного кровотечения.
Сканирование с мечеными эритроцитами помогает дифференцировать кровотечение из верхнего и нижнего отдела желудочно-кишечного тракта.
Тест требует значительного количества времени для завершения, но он очень чувствителен и позволяет обнаруживать кровотечения с показателями 0,5 мл / мин.
Процедуры
Диагностический перитонеальный лаваж
— это прикроватная процедура, при которой делается небольшая срединная лапаротомия и катетер вводится непосредственно в брюшную полость. Методы чрескожного введения доступны, но несут повышенный риск повреждения нижележащих тканей.
Целью диагностического перитонеального лаважа является выявление значительных внутрибрюшных кровотечений или повреждений полых органов.
Если аспирируется более 5 мл крови, результат теста считается положительным и обычно показывается лапаротомия.
Если кровь не аспирируется, 1000 мл теплого раствора Рингера с лактатом вводят в брюшную полость, а затем дают стечь в мешок для внутривенного вливания. Содержимое пакета проверяется в лаборатории. Количество эритроцитов, превышающее 10000 на мкл, считается минимально положительным результатом теста.
Другие условия, которые делают результаты теста положительными, включают следующее:Количество лейкоцитов больше 500 / мкл;Высокий уровень амилазы, липазы или билирубина;Наличие твердых частиц, которые могут быть из внутрипросветного источника.
Центральный венозный катетер
Центральный венозный катетер считается дополнением к периферическим катерерам большого диаметра (16 или 14).
Пропускная способность катетера обратно пропорциональна длине и прямо пропорционален диаметру. Таким образом, длинные катетеры малого калибра, такие как стандартный катетер с тройным просветом, будут обеспечивать значительно меньший объем, чем короткие катетеры большого калибра, такие как периферический венозный катетер.
Дренаж грудной клетки
Первоначальное лечение гемоторакса включает введение грудного катетера большого диаметра для дренирования или открытой торакотомии. У большинства пациентов с гемотораксом достаточно одной только торакотомии.
Хирургическое исследование с открытой торакотомией является обязательным при наличии постоянного кровотечения. Последнее диагностируется в случае наличия более 1500 мл крови в начальном дренаже грудного катетера либо в случае дренажа крови более 200 мл / ч в течение 2-4 часов.
Лечение
Основное лечение геморрагического шока заключается в как можно более быстрой остановке кровотечения и возмещению потери жидкостей.
При контролируемом геморрагическом шоке, когда источник кровотечения был перекрыт, возмещение жидкости направлено на нормализацию гемодинамических параметров. В случае неконтролируемого геморрагического шока, при временном прекращении кровотечения из-за гипотонии, вазоконстрикции и образования сгустка, жидкостное лечение направлено на восстановление радиального пульса.
Когда время эвакуации составляет менее 1 часа (обычно травма в городе), экстренная эвакуация в хирургическое учреждение осуществляется после обеспечения осуществления дыхательной функции. В этом случае не следует тратить драгоценное время на введение внутривенного катетера.
Когда ожидаемое время эвакуации превышает 1 час, вводится внутривенный катетер и поступление в организм жидкости осуществляется перед эвакуацией. Реанимация должна проводиться до или одновременно с какими-либо диагностическими исследованиями.
Кристаллоид является основной жидкостью, с помощью которой осуществляется реанимация. При первых признаках геморрагического шока следует немедленно ввести в организм пострадавшего 2 л изотонического раствора натрия хлорида или раствора Рингера с лактатом. Введение жидкости должно продолжаться до тех пор, пока гемодинамика пациента не стабилизируется. Поскольку кристаллоиды быстро вытекают из сосудистого пространства, каждый литр жидкости увеличивает объем крови на 20-30%; следовательно, 3 л жидкости необходимо вводить для увеличения внутрисосудистого объема на 1 л.
Коллоиды восстанавливают объем крови в соотношении 1 : 1. Доступные в настоящее время коллоиды включают человеческий альбуминили гипертонические солевые растворы.
Комбинация декстрана и гипертонического солевого раствора бывает полезна в ситуациях, когда инфузия больших объемов жидкости может представлять опасность, например, у пожилых людей с нарушениями сердечной деятельности.
Если это возможно, кровь и кристаллоидные инфузии следует доставлять через жидкостный подогреватель.
Комплексная диагностика
Диагностика ГШ направлена на определение объёма кровопотери. С помощью исследований устанавливается стадия и степень тяжести течения шока. Первичная диагностика проводится с целью уточнения объёма потерянной крови для проведения инфузионной терапии. Врач осматривает кожу.
Отслеживаются следующие показатели, характерные для любой степени геморрагического шока:
- давление;
- ритм сердца и дыхания;
- диурез;
- шоковый индекс;
- гемоглобин.
Дополнительно проводится биохимический анализ крови. Схема терапии проводится после определения количества кровопотери. Для этого используется следующие методы:
- Непрямые. Визуальная оценка пациента.
- Прямые. Диагностика проводится совершением некоторых действий.
Главным показателем непрямых методик считается шоковый индекс. Он применяется в постгеморрагическом периоде, на догоспитальном этапе. В стационаре медики основываются на результатах лабораторных исследований.
Хирургическое вмешательство
Острое, опасное для жизни кровотечение в брюшной или грудной полости является показанием к операции.Забрюшинное кровотечение трудно контролировать оперативно, как правило, оно лечится без операции.
Тяжелые кровотечения из верхней части желудочно-кишечного тракта чаще всего лечатся с помощью эзофагогастродуоденоскопии (ЭГДС) с возможностью прижигания источника кровотечения и введения адреналина. Неудача эндоскопического лечения обычно является показанием к операции.
Сильное влагалищное кровотечение требует раннего вмешательства гинеколога. Внематочные беременности лечатся с помощью немедленной операции. Отслойка плаценты является экстренной ситуацией и предполагает немедленное проведение кесарева сечения.