Общие сведения
Простыми словами блокада сердца — это нарушение проведения нервных импульсов по проводящим путям.
Проводящая система сердца представлена несколькими структурами:
- Синусовый или синоаурикулярный узел. Является водителем ритма, именно в нём генерируются импульсы, которые определяют частоту сердечных сокращений. Расположен в правом предсердии.
- Атриовентрикулярный узел. Передаёт импульсы от водителя ритма к нижерасположенным структурам.
- Пучок Гиса. По ножкам данного пучка проходят импульсы в правый и левый желудочек по мельчайшим структурам – волокнам Пуркинье.
Причины АВ блокады 1 степени
В основном это внешние факторы. Они могут быть устранены самим пациентом за редкими исключениями.
- Интенсивные физические нагрузки, чрезмерная активность. Возникает такое явление, как спортивное сердца. Нарушение проводимости — итог развитости кардиальных структур. На долю подобных причин приходится до 10% всех клинических ситуаций. Но поставить такой диагноз можно после длительного наблюдения и исключения органических патологий.
- Избыток лекарственных средств. Сердечных гликозидов, психотропных препаратов, блокаторов кальциевых каналов, спазмолитиков, миорелаксантов, наркотических анальгетиков, кортикостероидов.
- Нарушение процессов торможения нервной системы. Относительно безобидный фактор. Обычно является частью симптомокомплекса какого-либо заболевания.
Патогенез
Работа проводящей системы сердца зависит от нескольких факторов:
- Кровоснабжение миокарда. При ишемии происходит сдвиг кислотно-щелочного равновесия, что провоцирует замедление нервно-мышечной проводимости.
- Состояние симпатической и парасимпатической нервной системы. Симпатический медиатор Норадреналин ускоряет проведение импульсов, а парасимпатический медиатор Ацетилхолин, напротив, замедляет.
- Гипо- и гиперкалиемия.
- Гормональный фон.
Под воздействием факторов, которые меняют интенсивность работы проводящей системы сердца и при развитии патологических состояний развиваются различные нарушения, именуемые блокадами сердца.
Классификация
I Синоаурикулярная (синоатриальная, CA) блокада. Регистрируется замедление либо полное прекращение проведения электрического импульса, который идёт из синусового узла через синоатриальное соединение. Клинически протекает практически бессимптомно, могут отмечаться головокружения, ощущения перебоев в работе сердца, обмороки.
II Межпредсердная (внутрипредсердная) блокада. Проявляется в нарушении проведения импульса по проводящим путям в предсердии. Протекает бессимптомно. На ЭКГ регистрируется расщепление и увеличение продолжительности зубца Р (больше 0,11 с). Специфическая терапия не проводится.
III Атриовентрикулярная, предсердно-желудочковая блокада. Характеризуется замедлением либо прекращением проведения импульсов, идущих от предсердий к желудочкам.
Степени блокады сердца:
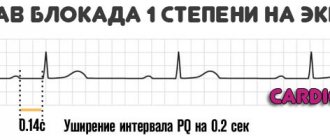
- 1 степень. Клинически никак себя не проявляет, характеризуется замедлением проведения импульсов от предсердий к желудочкам, что на ЭКГ регистрируется в виде удлинения интервала PQ больше 0,2 секунд.
- 2 степень. Подразделяется на 2 типа. Пациенты могут ощущать паузы в работе сердца в виде потемнения в глазах, головокружения. При выпадении нескольких желудочковых комплексов подряд клиническая симптоматика нарастает. Мобитц I или проксимальная блокада. На ЭКГ отмечается постепенное нарастание интервала PQ с периодами Самойлова-Венкебаха (выпадение желудочкового комплекса). Сам комплекс QRS не изменён. Мобитц II или дистальная блокада. На ЭКГ комплексы QRS выпадают беспорядочно или регулряно, интервал PQ не удлиннён.
- 3 степень (полная блокада сердца). Импульсы к желудочкам не проводятся. Однако в самих желудочках формируется свой гетеротопный очаг идиовентрикулярного ритма.
AV блокада 1 степени не требует неспецифического лечения, однако рекомендуется проходить периодические обследования. При AV блокаде II-Мобитц I вводят подкожно либо внутривенно Атропин по 0,6 мг 2-3 раза в сутки. При полной AV блокаде и AV блокаде II-Мобитц II показана имплантация кардиостимулятора.
IV Блокада ветвей пучка Гиса (Внутрижелудочковые блокады). Могут поражаться одна, две или три ветви, что соответствует моно-, би- и трифасцикулярным формам. Клинически блокада пучка Гиса никак себя не проявляет.
- Внутрижелудочковая блокада правой ножки пучка Гиса. Полная блокада правой ножки Гиса — комплекс QRS более 0,12 секунд, Неполная блокада правой ножки пучка Гиса — менее 0,12 секунд. Последствия незначительны. Неполная блокада никак себя симптоматически не проявляет.
- Блокада левой ножки пучка Гиса. Полная блокада левой ножки пучка Гиса характеризуется расширением QRS больше 0,12 секунд, а неполная блокада левой ножки пучка Гиса – менее 0,12 секунд. Неполная или частичная блокада никак себя симптоматически не проявляет.
Локальная блокада конечных ответвлений (местная, арборизационная, перифокальная, неспецифическая, очаговая). Такой подтип часто вызывается острым повреждением – инфарктом миокарда. Очаговая блокада характеризуется присутствием острого «блока повреждения», представленного некротизированными кардиомиоцитами. Некроз препятствует прохождению импульса по проводящим путям.
Лечение
Лечение АВ-блокад заключается в назначении препаратов для улучшения проводимости миокарда, устранении основного заболевания. При тяжелой блокаде требуется установка искусственного водителя ритма.
Блокада первой степени не требует особого лечения. Показано лишь наблюдение за пациентом, периодическое проведение Холтеровского мониторирования для определения динамики развития блокад.
При второй степени показано использование лекарственных препаратов, например, Коринфара. Также проводится наблюдение за пациентом.
Некротизированный или фиброзированный участок миокарда восстановить уже нельзя. В этом случае сначала проводят курсовой прием бета-адреностимуляторами, а затем имплантируют кардиостимулятор.
Причины
Все причины блокад сердца подразделяются на несколько групп в зависимости от ведущего механизма их развития.
Функциональные. Такие блокады вызваны нарушением регуляции и могут быть спровоцированы:
- нейроэндокринными нарушениями;
- вегетативными сбоями;
- психоэмоциональным перенапряжением;
- дезадаптивными срывами.
Блокада может быть вызвана рефлекторно при:
- желчно-каменной болезни;
- гастрите;
- язвенном поражении ЖКТ;
- межпозвоночной грыже;
- панкреатите;
- почечной колике;
- новообразованиями средостения;
- черепно-мозговыми травмами;
- после оперативных вмешательств.
Органические. Эти блокады связаны с поражением миокарда на фоне ИБС, артериальной гипертонии, пороков сердца, сердечной недостаточности.
Токсические. Блокады формируются после отравлений солями тяжёлых металлов, наркотическими веществами, алкогольсодержащими напитками, а также при передозировке медикаментами (сердечные гликозиды, антибиотики, диуретики). К этой же группе относится эндогенная интоксикация, которая развивается при инфекционных поражениях и онкологических заболеваниях.
Электролитные сдвиги.
Изменения гормонального фона во время беременности, при гипотиреозе, тиреотоксикозе, в пубертатном периоде и во время менопаузы.
Врождённые нарушения в строении проводящих путей сердца и проведения импульса (идиопатический кальциноз, предвозбуждение желудочков, синдром укороченного и короткого QT).
Механические. Возникают после лечебных и диагностических манипуляций на сердце, после травм.
Идиопатические причины блокады сердца.
Причины блокады 2-3 степеней
Намного серьезнее. Среди возможных факторов:
- Миокардит. Воспалительная патология мышечных слоев органа инфекционного или аутоиммунного (реже) генеза. Возникает как последствие в большинстве случаев.
Лечение в стационаре, клиническая картина яркая. Грозное осложнение — деструкция желудочков определяется в каждом десятом случае.
Особенно без специального антибактериального и поддерживающего воздействия.
- Инфаркт. Острое нарушение трофики сердечных структур. Возникает в любом возрасте, преимущественно у пожилых пациентов. Также на фоне текущей ИБС, как осложнение.
Заканчивается некрозом кардиомиоцитов (клеток сердца), замещением активной ткани на рубцовую. Она не способна сокращаться и проводить сигнал. Отсюда АВ-блокада.
В зависимости от обширности можно говорить о степени тяжести. Чем больше структур пострадало, тем опаснее последствия.
Осложнения обширного инфаркта описаны в этой статье, симптомы предынфарктного состояния тут, причины и факторы риска здесь.
- Ревматизм. Аутоиммунный процесс, затрагивающий миокард. Лечение длительное, пожизненная поддерживающая терапия как результат.
Возможно замедлить деструкцию, предотвратить рецидивы, но полное избавление маловероятно.
Запущенное явление заканчивается повреждением пучков Гиса и нарушением проводимости.
- Ишемическая болезнь. По своему характеру похожа на инфаркт, но определенной критической массы процесс не достигает, поскольку кровоснабжение еще остается на приемлемом уровне. Однако некроз мышечного слоя не заставит себя долго ждать без лечения. Это логическое завершение ИБС.
- Коронарная недостаточность. В результате атеросклероза с сужением или окклюзией соответствующих артерий, питающих кардиальные структуры. Проявления возникают на поздних стадиях. Блокада — одно из органических нарушений. Подробнее о коронарной недостаточности читайте здесь.
- Кардиомиопатия. Обобщенное наименование группы процессов. Возникает как следствие тяжелых соматических патологий.
Суть кроется в дистрофии мышечного слоя сердца. Сократимость падает, сигнал по поврежденным тканям проводится хуже, чем в нормальном положении.
Ослабление гемодинамики, ишемия, полиорганная недостаточность как следствия. Виды кардиомиопатии, причины и методы лечения описаны в этой статье.
Также сказывается наличие патологий надпочечников дефицитарного типа, щитовидной железы, сосудов, в том числе аорты.
Список можно продолжать дальше. Есть мнение об участии в процессе наследственного фактора. Так это или нет — понятно не до конца. В последние годы активно ведется изучение роли генетического компонента.
Симптомы блокады сердца
Основные признаки, указывающие на нарушение сердечной проводимости:
- ощущение перебоев в работе сердца;
- чувство «замирания», остановки сердца;
- периодически возникающие обморочные состояния;
- замедленное сердцебиение;
- бледность и цианоз кожных покровов;
- приступы загрудинных болей.
Симптомы при полной блокаде сердца
Клинически проявляется в усилении выраженности сердечной недостаточности при физической активности, что связано с низким пульсом. Неполная блокада сердца при переходе в полную характеризуется:
- потерей сознания;
- выраженной одышкой;
- невозможностью определить пульс;
- судорогами;
- отсутствием сердечных тонов;
- непроизвольным мочеиспусканием, дефекацией.
Приступ может завершиться через 1-2 минут появлением идиовентрикулярного ритма. Если блокада длится 3-4 минуты, то наступает смерть больного.
Диагностика, ЭКГ при блокадах сердца
СА-блокада
На ЭКГ регистрируется выпадение отдельных сердечных комплексов (QRS и зубцов Р), при этом в два раза увеличивается пауза между двумя рядом расположенными зубцами R-R в сравнении с обычным интервалом. При клинических проявлениях подкожно или внутривенно вводят Атропин по 0,6-2,0 мг 2-3 раза в сутки. Возможно применение Изопреналина по 2,5-5,0 мг до 3-4 раз в день.
Полная AV-блокада
- равномерное чередование предсердных комплексов;
- зубцы Р никак не связаны с комплексами QRS;
- зубцы Р могут накладываться на желудочковые QRS;
- ритм желудочков правильный.
Блокада правой ножки пучка Гиса на ЭКГ
- комплексы QRS имеют М-образную форму в виде RsR в отведениях V1 и V2;
- отмечается депрессия сегмента ST в правых грудных отведениях;
- зубец Т двухфазный либо отрицательный;
- зубец S уширен и зазубрен в отведениях I, aVL, V5 и V6;
- электрическая ось отклонена вправо (вариабельно).
Блокада левой ножки пучка Гиса
- Комплексы QRS представлены в виде RsR либо у зубца R вершина расширена и расщеплена. Полная левая внутрижелудочковая блокада – QRS больше 0,12 с.
- Отмечается депрессия сегмента ST в левых грудных отведениях.
- Зубец Т отрицательный либо двухфазный.
- Желудочковые комплексы уширены, деформированы и представлены в виде rS, QS в отведениях V1, V2, III и aVF.
- Отклонение электрической оси влево.
Диагностика
Выпадение части импульсов становится более очевидным на запущенных стадиях блокады. Для определения причинного фактора потребуется пойти в клинику по месту жительства и записаться к кардиологу. Он проведет опрос для выяснения беспокоящих симптомов, наличия наследственный предрасположенности и сопутствующих патологий, а затем осмотрит пациента. Сделав для себя определенные выводы, врач направит больного на обследование. Основным диагностическим методом является электрокардиография (ЭКГ). Для выявления блокады обычно проводятся следующие манипуляции:
- Пациенту вводят дозу «Атропина». Нарушение проводимости, не связанное с патологическими изменениями, начинает проявляться примерно через 30 минут.
- На электрокардиограмме врач увидит измененные зубцы, которые демонстрируют, насколько медленно движутся импульсы.
Дополнительно может потребоваться пройти суточный ЭКГ мониторинг, УЗИ сердца и сдать анализы. Ориентируясь на полученные результаты, врач сможет поставить диагноз и составить схему терапии.