Регургитация – этот термин часто встречается в профессиональной жизни врачей разных специальностей, например, терапевтов, кардиологов, функциональных диагностов. И многие пациенты сталкивались с ним, но не представляют, о чем идет речь. Пора разобраться в этом вопросе, чтобы, когда врач говорит, что присутствует «регургитация на клапане легочной артерии», четко знать, что это такое и с какими опасностями связано.
Зміст:
- Причины
- Симптомы
- Диагностика
- Лечение
Под регургитацией понимается обратный кровяной ток из одной сердечной камеры в другую. Это значит, что, когда мышца сердца сокращается, какой-то кровяной объем по некоторым причинами возвращается в ту сердечную полость, из которой двигался. Нельзя сказать, что регургитация является самостоятельным заболеванием, поэтому в качестве диагноза этот термин выступать не может. Однако он характеризует иные патологические изменения и состояния, примером является порок сердца.
Важно понимать, что кровь без перерывов двигается из одного сердечного отдела в другой. Она поступает из легочных сосудов, уходит в главный круг обращения крови. Но термин «регургитация» применяется ко всем четырем клапанам, на которых может возникать обратный ток. Обратно возвращается разный ток крови, что позволяет выделять степени регургитации. Такие степени включают в себя определение клинических признаков состояния. Для лучшего понимания регургитации легочного типа необходимо разобраться в анатомии.
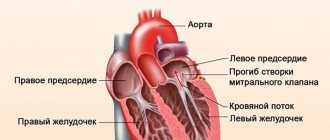
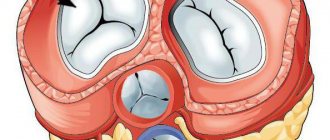
Как известно, сердце – это полый мышечный орган, которые имеет 4 камеры, а именно: по паре желудочков и предсердий. Между сердечными камерами и сосудистым руслом находятся клапаны, которые играют роль ворот. Они пропускают кровь лишь в одном направлении. Благодаря такой системе, обеспечен нормальный ток крови из одного круга в другой, так как мышца сердца сокращается ритмично. Она проталкивает кровь в сосуды и внутри сердца.
Когда клапанный аппарат и миокард работает нормально в период сокращения какой-либо полости, клапанные створки смыкаются плотно. При разных сердечных поражениях механизм способен нарушаться. Существуют следующие клапаны:
- митральный;
- трикуспидальный;
- клапаны легочной артерии и аорты.
В зависимости от проблемного места дается точное определение состояния: митральная, трикуспидальная или аортальная регургитация. Это значит, что, если нарушен механизм, связанный с клапаном легочной артерии, то возникла регургитация легочного типа определенной степени. Недостаточность этого клапана вызывает кровяной ток из легочной артерии в ПЖ во время диастолы.
до змісту↑
Классификация (формы, виды, степени)
По протеканию заболевание может быть острым и хроническим; по этиологии – ишемическим и неишемическим.
Основные факторы возникновения острой формы заболевания являются:
- разрыв сухожильной хорды либо сосочковой мышцы;
- отрыв створки митрального клапана;
- острая форма инфекционного эндокардита;
- инфаркт миокарда;
- тупые травмы сердца.
К разнообразным причинам хронической формы недуга относят:
- воспаления;
- дегенеративные процессы;
- инфекция;
- структурные процессы;
- генетические аномалии.
Различается органическая и функциональная митральная недостаточность. Первая может развиваться в процессе структурных изменений самого клапана или удерживающих его сухожильных нитей. Вторая считается результатом расширенной полости левого желудочка в период его гемодинамической перегрузки, которая обусловлена болезнями сердечной мышцы.
Учитывая выраженность, выделяются 4 степени заболевания: с несущественной митральной регургитацией, умеренной, выраженной и тяжелой.
В клиническом протекании выделяются 3 степени:
- 1 (компенсированная) – несущественная незначительная митральная регургитация; она достигает 20-25% от систолического объема крови. Недостаточность может быть компенсирована гиперфункцией левых частей сердца. Кровоток небольшой (примерно 25%) и можно наблюдать только у клапана. Состояние больного в норме, симптоматика и претензии могут отсутствовать. Электрокардиограмма не покажет каких-либо изменений, в процессе диагностики выявляются шумы при систоле и несколько расширенные в левую сторону пределы сердца.
- 2 (субкомпенсированная) – регургитация достигает 25-50% от систолического объема крови. Может застаиваться кровь в легких и медленно нарастать бивентрикулярная перегрузка. Во время 2 стадии обратный кровоток может достигнуть середины предсердия, заброс крови превышает 25 — 50%. Предсердие не способно выталкивать кровь без повышения АД. Может развиться гипертензия легких. В данный момент может появиться одышка, тахикардия при нагрузках и в состоянии покоя, кашель. На электрокардиограмме не заметны изменения в предсердии, в момент диагностики обнаруживаются систолические шумы и увеличение пределов сердца.
- 3 (декомпенсированная) – сильно выраженная недостаточность. Кровь возвращается в левое предсердие в систолу и достигает 50-90% от всего объема. Может развиться тотальная недостаточность сердца. В период 3 степени кровь может доходить до задней стенки предсердия и достигает до 90% объема. Может наблюдаться увеличение левого предсердия, которое не способно вытолкнуть весь объем крови. Возникает отечность, увеличиваются размеры печени, увеличивается давление в венах. Электрокардиограмма свидетельствует о присутствии изменений в левом желудочке и митральном зубце.
Пролапс митрального клапана — что это такое?
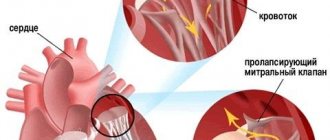
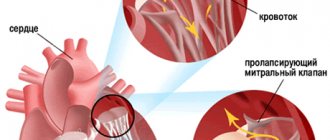
Митральный (двустворчатый) клапан разделяет камеры левой части сердца: предсердие и желудочек. Пролапс митрального клапана — это прогибание клапанных створок в момент сокращения (систолы) левого желудочка.
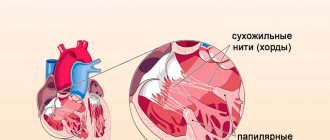
Патология обусловлена нарушением структуры клапана (его фиброзного слоя, реже сухожильных хорд) вследствие соединительнотканной дисплазии. Створки клапана при этом не только прогибаются, но и могут неплотно закрываться.
При сокращении левого желудочка через оставшийся просвет клапана кровь устремляется обратно в предсердие. Этот процесс называется регургитацией.
ПМК чаще всего диагностируется у молодых людей 20-35 лет. Крайне редко отклонение в структуре и работе митрального клапана обнаруживаются у маленьких детей. Среди взрослых частота патологии колеблется в пределах 10-25%, а у пожилых — 50%.
Основные причины формирования клапанного дефекта:
- Наследственно обусловленная соединительнотканная дисплазия (синдромы Марфана и Элерса-Данло) — развивается первичный клапанный пролапс;
- Неправильно протекающий остеогенез, приводящий к деформации грудной клетки;
- Ревматическое повреждение сердца, воспалительные процессы в его оболочках, инфаркт, хроническая ишемия сердца, атеросклероз/кальцификация клапанного кольца — формируется вторичный пролапс.
По выраженности прогиба различают митральный пролапс:
- 1 степени — высота куполообразного прогиба створок не превышает 0,6 см (норма 1-2 мм);
- 2 степени — выбухание до 0,9 см;
- 3 степени — купол створки высотой более 0,9 см.
Симптомы пролапса по степеням регургитации
Классификация ПМК по выраженности прогиба клапанных створок довольно условна. Наиболее важным фактором, влияющим на общее состояние человека и лечебную тактику, является степень регургитации (1 — 3 степень), которая обуславливает симптоматическую картину митральной недостаточности.
Особенности 1 степени
- Регургитация в створках митрального клапана может наблюдаться из-за того, что те не полностью смыкаются в момент систолы и появляется регургитационная волна из левого желудочка в левое предсердие.
- Когда обратный кровоток несущественен, митральная недостаточность может компенсироваться повышением работы сердца с появлением адаптационной дилатации и повышенной функции левого желудочка и левого предсердия изотонического типа. Подобный механизм способен продолжительное время удерживать увеличение давления в малом кругу кровообращения.
- Подобная степень недуга считается нормальной. Встречается как в молодом, так и в пожилом возрасте.
- Диагноз не представляется возможным поставить, используя измерение шума на ЭКГ, потому в целях диагностики применяют проламбирование митрального клапана, определяемый выслушиванием шумов сердца, таким образом, врачи пробуют определить систоликлические щелчки.
- Самый популярный способ выявления этой стадии считается ЭКГ-исследование, так как он выявляет уровень вытекающей регургитации и проламбирования створок.
- Когда будут завершены все нужные исследования и правильно будет поставлен диагноз, то больной должен пройти осмотр у специалиста, в целях полного исключения вероятности появления недуга и неблагоприятных последствий, затем, митрального клапана. Когда диагноз установлен, больной должен обследоваться 3-5 раз в год.
Симптомы
Митральная регургитация может быть ярко выражена в момент недостаточности клапана либо когда обнаружен пролапс митрального клапана. Во время сокращений мышцы левого желудочка некоторое количество крови может вернуться в левое предсердие через не полностью закрытый митральный клапан. В это же время левое предсердие наполняет кровь, которая притекает из легких.
Излишек крови в момент сокращения предсердий попадает в левый желудочек, вынужденный с удвоенной силой качать больший объем крови в аорту, из-за чего он может стать толще, а после расширится.
Определенный период времени дисфункция митрального клапана может остаться незамеченной для пациента, так как сердце по мере возможностей, возмещает ток крови благодаря расширению и изменению собственных полостей.
На данной стадии недуга лабораторные симптомы могут отсутствовать годами, а во время существенного объема возврата крови в предсердие, оно может стать шире, вены легких могут наполниться избытком крови и проявятся симптомы гипертензии легких.
К причинам данного заболевания, которое является по частоте 2 приобретенным сердечным пороком после изменений клапана аорты, относят:
- Ревматизм;
- Пролапс;
- Атеросклероз, отложение солей кальция;
- Определенные заболевания соединительной ткани, аутоиммунные процессы, обменные сбои;
- Ишемия.
Во время данной болезни единственный признак, зачастую, шум возле сердца, который выявляется при помощи выслушивания, больной не жалуется, а какие-либо проявления сбоев кровообращения не наблюдаются. ЭКГ дает возможность выявить несущественное расхождение створок с наименьшими сбоями в токе крови.
Возможные осложнения
Вероятные последствия таковы:
- Остановка сердца. Считается лидером по частоте. Причина смерти пациентов с митральной регургитацией в 80% случаев именно острая приостановка работы мышечного органа.
- Инфаркт миокарда. В результате нарушения питания кардиальных структур. При длительно текущем процессе, но не достигающем критической массы вероятна недостаточность, дисфункциональное расстройство.
- Ишемическая болезнь сердца (ИБС).
- Инсульт. Острое отклонение кровоснабжения структур головного мозга.
- Аритмии различного рода. Фибрилляция, парные или групповые экстрасистолии.
Диагностика
- Осмотр и разговор с пациентом дают возможность определить симптоматику и выявить патологию. Необходимо узнать о предыдущих болезнях человека, его предрасположенность. Анализы способствуют обнаружению воспалений, содержания холестерина, сахара, белка в крови и прочие характеристики. Когда выявлены антитела возможно увидеть воспаление либо инфекцию в миокарде.
- Первоначальный диагноз может ставиться в клинических условиях и подтверждается ЭКГ. Допплеровская ЭКГ применяется в целях выявления потока регургитации и чтобы оценить степень ее выраженности. 2-мерная ЭКГ применяется, чтобы выявить причины данного недуга и обнаружить легочную артериальную гипертензию.
- Если есть подозрения на эндокардит либо клапанные тромбы при помощи чрезпищеводной эхокардиографии можно намного детальнее визуализировать митральный клапан и левое предсердие. Оно назначается в ситуациях, когда нужна пластика клапана, а не его замена, так как диагностика дает возможность утвердиться в отсутствии тяжелой формы фиброза и кальциноза.
- Сначала делается электрокардиограмма и рентген грудной клетки. Благодаря ЭКГ выявляется гипертрофия левого предсердия и расширение левого желудочка с ишемической болезнью сердца либо с ее отсутствием.
- Рентген грудной клетки демонстрирует потенциальную отечность в легких. Изменения тени сердца не обнаруживаются, когда отсутствуют хронические патологические процессы. Рентген грудной клетки при хронических формах показывает гипертрофию левого предсердия и левого желудочка. Вероятны полнокровие сосудов и отечность легких.
- До хирургического вмешательства осуществляется катетеризация сердца, для выявления ишемической болезни сердца. Выраженная предсердная систолическая волна выявляется в процессе обнаружения давления окклюзии легочной артерии, в период систолы желудочков. Систолы сердца — что это такое?
- Иногда применяют прочие способы, чтобы поставить диагноз, но данные считаются главными, и зачастую их вполне хватает.
Как появляется легочная регургитация?
Когда миокард и весь клапанный аппарат нормально функционирует, во время сокращения сердечной камеры клапанные створки закрываются плотно. Из-за различных заболеваний сердечных клапанов данные функции могут быть нарушены.
Появление легочной регургитации обычно связано с нарушением функционирования клапана легочной артерии. В таком случае кровь во время расслабления сердца отправляется обратно в желудочек из легочной артерии.
Причины
Данное заболевание является следствием поражений самого клапана либо структур сердца. Бывает острым и хроническим и провоцируется различными трудностями и недугами.
Из-за поражений разных сердечных структур клапан слабее выполняет свою функцию. Страдают как створки, так и мышцы, которые обеспечивают их работу, либо сухожилия, которые управляют створками МК.
Митральной регургитации способствуют такие процессы:
- нарушения в работе либо поражение сосочковых мышц;
- эндокардит;
- поражения МК;
- внезапная гипертрофия левого желудочка;
- ишемия;
- воспалительные процессы ревматического характера.
Нужно сказать, что митральную регургитацию 1 степени достаточно сложно диагностировать. Когда болезнь протекает в острой форме, то сопровождается отечностью в легких и недостаточностью желудочков. Больной чувствует недостаток кислорода. Но зачастую вышеуказанные проявления будут ощущаться при средней и тяжелой степени заболевания.
Причины развития
Во время регургитации пульмонарного клапана легочной артерии происходит обратное переливании крови из артерии в желудочек и предсердие правого отдела сердца в состоянии диастолы. Данное отклонение может развиться по разным причинам:
- Первичная и вторичная легочная гипертензия,
- Хронические и острые болезни системы легких и бронхов, в том числе и эмфизема, обструктивные заболевания дыхательной системы,
- Патологическое изменение строения сердца в результате ишемии, врожденных и приобретенных пороков, кардиомиопатии,
- Образование тромбов в легочной артерии,
- Синдром Пиквика, характеризующийся дыхательной недостаточностью,
- Митральный стеноз,
- Поражение клапанных створок сифилисом,
- Эндокардит инфекционного происхождения,
- Ревматическое хроническое заболевание сердца,
- Карциноидный синдром,
- Употребление наркотических веществ посредством инъекций.
Лечение
Когда есть острая форма заболевания, требуется введение мочегонных средств и вазодилататоров. Какая-то специальная терапия при легких формах и начальных стадиях болезни не нужна.
В субкомпенсированной стадии назначают:
- ингибиторы ангиотензин-превращающего фермента,
- бета-адреноблокаторы,
- вазодилататоры,
- сердечные гликозиды,
- диуретики.
Когда развита фибрилляция предсердий, используют непрямые антикоагулянты.
Методика терапии регургитации выбирается, отталкиваясь от причины, которая ее вызвала, выраженностью, присутствием сердечной недостаточности и сопутствующих патологических процессов.
Вероятно хирургическое исправление сбоев в строении клапанов, лекарственное консервативное лечение, которое направлено на приведение в норму тока крови в органах, противодействие с аритмией и недостаточностью кровообращения.
Степени заболевания
Различают 4 степени данного заболевания, которые характеризуются длиной заброса струи обратного тока крови в полость правого предсердия.
Трикуспидальная регургитация 1 степени — что это такое? В этом случае обратный заброс крови незначителен и едва определяется. При этом больной ни на что не жалуется. Клиническая картина отсутствует.
При диагнозе «трикуспидальная регургитация 2 степени» обратная струя заброса крови осуществляется в пределах 2 см от стенок клапана. Клиника при данной стадии болезни почти отсутствует, может быть слабо выражена пульсация яремных вен.
Регургитация трикуспидального клапана 3 степени определяется забросом обратного тока крови более 2 см от трехстворчатого клапана. Больные кроме пульсации шейных вен могут ощущать сердцебиение, слабость и быструю утомляемость, даже при малых физических нагрузках может наблюдаться незначительная одышка.
Заболевание 4 степени характеризуется выраженной струей заброса обратного тока крови на большом протяжении от клапана в полость правого предсердия. При тяжелом течении у больного могут наблюдаться симптомы выраженной сердечной недостаточности и легочной гипертензии (легочная и трикуспидальная регургитация). В данном случае к симптомам, перечисленным выше, присоединяются и другие. А именно: отеки нижних конечностей, ощущение пульсации слева в грудине, которая усиливается на вдохе, нарушение тонов сердца, холодные конечности, увеличение размеров печени, асцит (накопление жидкости в брюшной полости), боли в животе, а при ревматической природе данного заболевания может наблюдаться аортальный или митральный порок.
Возможные осложнения, последствия, в чем опасность?
Неблагоприятные последствия при заболевании:
- аритмия – появляется из-за сбоев нормального движен
ия электрических импульсов в сердце; - атриовентрикулярная блокада – ухудшается продвижение электрического импульса от предсердий к желудочкам;
- вторичный инфекционный эндокардит;
- сердечная недостаточность (понижение ЧСС с неполноценным кровоснабжением);
- гипертензия легких (повышается давление в сосудах легких из-за застаивания крови).
Пациенты, которые были прооперированы, рискуют получить такие последствия:
- тромбоэмболия артерий внутренних органов. Тромб появляется в месте операции. Самые небезопасные – ишемический инсульт (погибает часть мозга из-за прекращения снабжения его кровью) и мезентериальный тромбоз (погибает часть кишечника из-за прекращения снабжения его кровью);
- инфекционный эндокардит (воспаляется внутренняя сердечная оболочка);
- атриовентрикулярная блокада (замедляется и полностью прекращается продвижение электрического импульса от предсердий к желудочкам);
- паравальвулярные фистулы (прорезываются участки швов, которые удерживают искусственный клапан сердца, при возникновении кровотока сзади него);
- тромбоз протеза (формируются тромбы возле протеза клапана, которые нарушают надлежащий ток крови);
- разрушение биологического протеза с аналогичным хирургическим вмешательством;
- кальциноз биологического протеза (откладываются соли кальция в искусственном сердечном клапане, который создан из ткани животных).
Прогнозы при таком недуге варьируются от степени и формы главного недуга, который сформировал подобный сердечный порок, от выражения изъяна в клапане и от общего состояния миокарда.
Когда наблюдается умеренная стадия болезни нормальное состояние человека и работоспособность сохранится на протяжении нескольких лет.
Выраженная форма болезни, понижение силы миокарда достаточно скоро ведет к появлению сердечной недостаточности (развивается застаивание крови в результате снижения выброса сердца). Больше 5 лет живут 9 из 10 человек, больше 10 лет – 4 из 5 пациентов.
Рекомендации при заболевании, что нельзя делать?
- Первоначальные профилактические меры в период 1 степени недуга.
- Профилактика заболеваний, которые сопровождаются повреждением клапанного аппарата, то есть ревматизма (системный воспалительный недуг с сердечным повреждением), инфекционного эндокардита (болезнь внутренней сердечной оболочки) и пр.
Когда есть наличие болезни, которая сопровождается повреждением клапанного аппарата сердца, возникновение сердечного порока можно предупредить ранней эффективной терапией:
- Закалка организма.
- Терапия очагов постоянной инфекции:
- во время хронического тонзиллита – операция по удаление миндалин;
- в период кариеса (формируется под воздействием микрочастиц, разрушающих зубы) – пломбируются пустоты и т. д.
- Вторичные профилактические меры направлены на предупреждение развития повреждения клапанного аппарата и сбоев работы сердца.
- Консервативная терапия пациентов с данным заболеванием. Используют медикаменты: средства с мочегонной функцией – способствуют выведению излишков жидкости;
- ингибиторы – используют в целях предупреждения недостаточности;
- нитраты – способствуют расширению сосудов, улучшению тока крови, понижению давления в системе сосудов легких;
- средства калия – повышают тонус миокарда;
- гликозиды (способствуют повышению ЧСС, уреживают их, используются во время мерцательной аритмии и при сердечной недостаточности).
- лечение антибиотиками;
Методы лечения
Лечение пролапса митрального клапана 1 степени в некоторых случаях не требуется. Это касается выявления таких изменения при УЗИ у ребенка, который при этом не испытывает никаких симптомов заболевания. При этом дети не имеют ограничений для занятий физкультурой, но профессиональным спортом заниматься не желательно.
Если имеются симптомы заболевания, то необходимо подбирать терапию для их уменьшения или устранения. В каждом случае терапию врач назначает, учитывая индивидуальные особенности. Основные группы препаратов, используемых при лечении ПМК, включают:
- седативные (успокоительные), которые применяют при присоединении расстройств вегетативной нервной системы;
- бета-блокаторы показаны при тахикардии и экстрасистолии;
- средства, улучшающие питание миокарда (панангин, магнерот, рибоксин), содержат в своем составе электролиты, необходимые для работы сердца;
- антикоагулянты назначают довольно редко, лишь при сопутствующих тромбозах.
Очень важно при этом оптимизировать образ жизни, потому что нередко проявления усугубляет хроническая усталость и нервное перенапряжение. Необходимо:
- соблюдать режим отдыха и труда;
- поддерживать двигательную активность на приемлемом уровне (насколько позволяет общее состояние);
- периодически ездить в специализированные санатории, где проводят общеукрепляющие курсы массажа, иглотерапии, грязелечения и т.д.
В некоторых случаях рекомендована фитотерапия, которая включает использование настоев из различных смесей, содержащих в своем составе пустырник, боярышник, шалфей, зверобой.
Митральная регургитация у ребенка
- Пролапсы митрального клапана могут быт разными в зависимости от степени прогиба
створок и от степени обратного кровотока сквозь клапан (регургитации). - Сама регургитация при беременности, не считается запретом для беременности или родов, но лишь тогда, когда клапан выполняет свою главную функцию – обеспечение одностороннего кровотока.
- Для детей важную роль играет надлежащий рацион и работа сердца и кровеносной системы, но сбои довольно часты. Чаще всего пороки клапанов с недостаточностью и возвращением крови в детском возрасте предопределены генетическими аномалиями развития.
- Выраженная регургитация, если есть неправильное сердечное строение, появляется фактически тут же после родов симптоматикой сбоев дыхания, посинением кожных покровов, недостаточностью в правом желудочке.
- Зачастую существенные сбои могут привести к смерти, поэтому каждая мать должная заботиться о себе до беременности и вовремя наблюдаться у специалиста УЗИ при вынашивании ребенка.
Проявление дисфункции клапана легочного ствола
Регургитация на клапане легочной артерии 1 степени зачастую протекает без особых признаков. В отдельных случаях отмечаются симптомы функциональной недостаточности сердца, связанные с нарушением работы правого желудочка. Первая стадия трикуспидальной регургитации не вызывает значительных изменений в системе сосудов человека. Попадание существенных объемов крови в желудочек может привести к увеличению толщины его стенок, а впоследствии дилатации. Данные изменения провоцируют возникновение признаков острой недостаточности клапана легочной артерии и сердца, застойные явления в венозной системе.
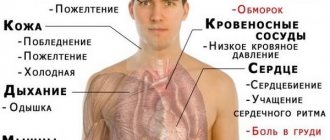
Главными признаками регургитации легочной артерии считаются:
- Посинение кожи,
- Частая одышка,
- Отечность,
- Учащенный пульс.
На фоне врожденных патологий сердца признаки болезни могут быть обнаружены на протяжении первых месяцев после появления ребенка на свет. В большей части случаев они проявляются в тяжелой форме и не поддаются компенсации. Болезнь сопровождается цианозом кожи, недостаточностью дыхательной функции, симптомами нарушения работы правого желудочка. В самых тяжелых проявлениях данная патология приводит к остановке сердца. По этой причине беременным женщинам назначается УЗ диагностика, при которой можно определить пороки и патологическое развитие плода.
Внимание: физиологическая пульмонарная регургитация (вне патологий) протекает без явных клинических признаков и не опасна для здоровья.
Такие явления возникают и на других клапанах сердца. Симптомы трикуспидальной регургитации и недостаточности клапана могут себя проявить только при забросе большого объема крови в правое предсердие, что вызывает дилатацию и гипертрофию правого желудочка с дальнейшими нарушениями гемодинамики.
Недостаточность митрального клапана приводит к перегрузке левого предсердия в первую очередь, а затем и желудочка.
Внимание! При регургитации 1 степени обратное возвращение крови в характеризуется незначительным объемом, и само по себе не может чрезмерно нагрузить желудочек. Поэтому во время данного процесса размеры полостей и толщина миокарда не нарушается, нет негативных гемодинамических изменений.