Доброго времени суток, дорогие читатели!
В сегодняшней статье мы рассмотрим с вами тахикардию, а также ее симптомы, причины, типы, диагностику, лечение консервативными и народными средствами, профилактику и другую интересную информацию о данном состоянии. Итак…
Что такое тахикардия?
Тахикардия – особое состояние организма, при котором частота сердечных сокращений (ЧСС) превышает 90 ударов в минуту.
Тахикардия является одним из видов аритмии.
Врачи рассматривают тахикардию как симптом, причиной которого чаще всего становятся сильные эмоциональные переживания, повышенная физическая активность человека, употребление некоторых продуктов питания и лекарственных препаратов, а также ряд заболеваний сердечно-сосудистой, эндокринной и других систем.
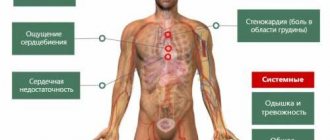
Если говорить об основных симптомах, которые обычно сопровождают увеличенное сердцебиение человека, то это – ощущение сердцебиения, пульсация сосудов шейного отдела и головокружения. Однако, в некоторых ситуациях, тахикардия может привести к развитию таких опасных для жизни человека состояний, как – инфаркт миокарда, острая сердечная недостаточность и остановка сердца.
Важно отметить, что тахикардия у детей до 7 лет, большинство специалистов считают нормальным состоянием здорового ребенка.
Во многих случаях, лечение тахикардии сводится к удалению из жизни человека фактора, который являлся причиной повышенного сердцебиения, например – запрет на чрезмерное употребление кофе, смена места работы с повышенной физической нагрузкой или частыми стрессами.
Развитие тахикардии
В основе развития тахикардии лежит активация симпатической нервной системы, которая является частью вегетативной нервной системы (ВНС), расположенной в позвоночнике. Если говорить человеческим языком, симпатическая нервная система отвечает за активацию работы того или иного органа, но прежде всего — сердца. Есть также парасимпатическая нервная система, которая отвечает за деактивацию работы органов. Жизнедеятельность организма, т.е. работа органов человека регулируется в автоматическом режиме, например – вдоху человека способствует симпатическая нервная система, выдоху – парасимпатическая.
Если перевести этот механизм жизнедеятельности организма в плоскость тахикардии, то можно вывести следующую картину: при воздействии на организм человека какого-либо не свойственного для его нормального состояния фактора (стресс, страх, сверхнагрузка и т.д.), симпатическая система усиливает работу сердца – его синусового узла, повышается сердцебиение. В это же время, если человек попадает в стрессовую ситуацию, у него увеличивается выработка нейроэндокринными клетками адреналина и выброс его в кровь, что также является защитной функцией организма на возможную опасность. Адреналин также учащает сердцебиение.
Все это приводит к тому, что сердечные желудочки не успевают наполниться кровью, из-за чего нарушается кровообращения всего организма, понижается артериальное давление, кровь не успевает наполниться кислородом и доставить его в необходимом количестве ко всем органам.
Именно поэтому, пациент при повышенном сердцебиении испытывает головокружения, вплоть до потери сознания.
Тахикардия – МКБ
МКБ-10: I47-I49, R00.0; МКБ-9: 427, 785.0.
Симптомы тахикардии
Симптоматика тахикардии во многом зависит от этиологии учащенного сердцебиения, его выраженности и продолжительности, а также общего состояния здоровья человека.
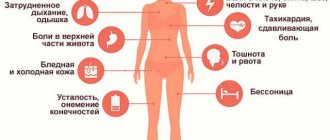
Основными симптомами тахикардии являются:
- Ощущение сильного сердцебиения;
- Тяжесть в области сердца, боль в сердце;
- Пульсация сосудов шеи;
- Головокружения, вплоть до потери сознания;
- Чувство нехватки воздуха;
- Одышка;
- Артериальная гипотония (пониженное артериальное давление).
Дополнительные симптомы тахикардии:
- Бессонница;
- Общая слабость, повышенная утомляемость;
- Понижение аппетита;
- Плохое настроение, повышенная раздражительность;
- Уменьшение диуреза;
- Судороги тела.
Прогноз
Синусовая тахикардия у пациентов с заболеваниями сердца чаще всего является проявлением сердечной недостаточности или дисфункции левого желудочка. В этих случаях прогноз может быть достаточно серьезным, так как синусовая тахикардия является отражением реакции сердечно-сосудистой системы на уменьшение фракции выброса и расстройство внутрисердечной гемодинамики. В случае физиологической синусовой тахикардии, даже при выраженных субъективных проявлениях, прогноз, как привило, удовлетворительный.
Прогноз у больных с желудочковой тахикардией неблагоприятный, так как у большинства из них она является проявлением тяжёлого поражения миокарда. Особенно высока летальность среди больных острым инфарктом миокарда, осложненным сердечной недостаточностью, гипотонией.
Аритмия сердца Брадикардия: симптомы и лечение Миокардит сердца Гипертония Ревматизм суставов Стенокардия — что надо, а что нельзя делать в домашних условиях?
Причины тахикардии
Причин учащенного сердцебиения весьма большое количество, но всех их можно условно разделить на 2 основные группы – внутрисердечные и внесердечные факторы. Рассмотрим их более подробно…
Внутренние (интракардиальные, или сердечные) причины тахикардии:
Заболевания и патологические состояния сердечно-сосудистой системы: сердечная недостаточность, инфаркт миокарда, ишемическая болезнь сердца (ИБС), тяжелая форма стенокардии, порок сердца, дисфункция левого желудочка, миокардиты, кардиосклероз, кардиомиопатии, эндокардит бактериальной природы, перикардиты, синдром врождённого удлинения интервала Q-T, синдром пролабирования митрального клапана, артериальная гипертензия (гипертония), анемии (малокровие), гипоксемия, острая сосудистая недостаточность (при потере большого количества крови, шоке, коллапсе или обмороке).
Читать также Кератит – симптомы, причины, виды и лечение кератита
Внешние (экстракардиальные, или внесердечные) причины тахикардии
- Повышенные физические нагрузки на организм, или же длительное пребывание в неудобной для тела позе, например – при наклоне (работа на огороде и т.д.);
- Резкая перемена положения тела, например — из горизонтального положение в вертикальное;
- Сильные переживания, стресс, страхи, неврозы;
- Нарушение нормального функционирования коры головного мозга и подкорковых узлов;
- Нарушения в работе со стороны вегетативной нервной системы (ВНС), в том числе — вегето-сосудистая дистония (ВСД);
- Расстройства психической системы;
- Наличие инфекционных заболеваний: сепсис, ангина, пневмония, туберкулез и другие болезни, которые сопровождаются повышенной и высокой температурой тела – каждый дополнительный 1°С температуры тела повышает ЧСС на 8 ударов/минуту (взрослые) и на 10-15 ударов/минуту (дети);
- Расстройства работы эндокринной системы: тиреотоксикоз (гипертиреоз), феохромоцитома
- Применение некоторых лекарственных препаратов: симпатомиметиков, или средств, активизирующих деятельно симпатической нервной системы (препараты адреналина и норадреналина), гормональных препаратов (кортикостероиды, тиреотропные гормоны), ваголитиков (атропин), гипотензивых препаратов (понижающие артериальное давление), диуретиков (мочегонные средства), психотропных средств (фенотиазиды), некоторых анестетиков, эуфиллина, интоксикация сердечными гликозидами и другими лекарствами;
- Попадание в организм некоторых вредных веществ: алкогольных напитков, никотина, нитратов (яд, который может находиться в продуктах питания);
- Употребление кофе и кофеиносодержащих напитков, крепкого чая;
- Обезвоживание организма;
- Врожденные патологии;
- Сильные болевые приступы (колики и другие);
- Укусы некоторых представителей животного мира — змей, пауков, ос или пчел;
- Существует также тахикардия невыясненной этиологии, которую относят к группе идеопатической тахикардии. Сюда может входить учащенное сердцебиение в последствии воздействия на человека духовных сил, но конечно, официальная медицина духовные факторы обычно не признает.
Хирургическое лечение
Хирургическое лечение пароксизмальной тахикардии применяется достаточно редко и только при отсутствии стабильного эффекта от медикаментозной терапии. Если пациента не реагирует на консервативное лечение, обеспечить нормальный ритм и распространение импульса по сердечной мышце возможно хирургическим путем.
Идея заключается в том, что в различные отделы сердца вживляются небольшие электроды, которые берут на себя роль водителей ритма. Они регулярно вырабатывают биоэлектрические импульсы, подавляя ритм других узлов. Наиболее современные модели даже самостоятельно регулируют режим работы, ориентируясь по данным кровяного давления и нормального наполнения желудочков кровью. В последние годы установка такого аппарата проводится малоинвазивным методом через магистральные (крупные) сосуды.
Другим методом лечения является радиочастотная катетерная абляция. Через бедренную вену врач вводит в сердце специальные катетеры, снимает ЭКГ и определяет патологические водители ритма. После этого на обнаруженную зону воздействуют радиочастотным излучением. В большинстве случаев это подавляет активность клеток и устраняет причину аритмии. Данный метод лечения применяют при синдроме Вольфа-Паркинсона-Уайта и других структурных нарушениях.
Виды тахикардии
Классификация тахикардии включает в себя следующие виды данного состояния:
По этиологии:
Физиологическая тахикардия. Частота сердечных сокращений (ЧСС) увеличивается в следствии воздействия на организм определенного фактора. Является адекватной реакцией организма на раздражитель (страх, стресс, прием некоторых веществ, попадание организма в определенные климатические условия и т.д.);
Патологическая тахикардия. Основная причина ЧСС заключается в наличии приобретенной или наследственной патологии сердца и других органов во время пребывания тела в состоянии покоя. Является опасным состоянием, длительное пребывание в котором способствует развитию таких заболеваний сердца, как ишемическая болезнь сердца (ИБС) или инфаркт миокарда. Патологическая тахикардия сопровождается уменьшением наполнения желудочков кровью, что приводит к недостаточному кровоснабжению всех органов, и соответственно их питанию. При этом, у человека падает артериальное давление, а длительный период этого патологического состояния приводит к развитию гипоксии и аритмогенной кардиопатии, при которых эффективность работы сердца существенно понижается. Чем длительнее человек находится в этом состоянии, тем хуже прогноз на полное выздоровление.
Идиопатическая тахикардия. Причину учащенного сердцебиения у медицинских работников выявить не удается.
По источнику, генерирующему электрические импульсы в сердце:
Синусовая тахикардия – развивается в последствии увеличения активности синусового, или синоатриального узла, который собственно и является основным источником электрических импульсов, который задает ритм работы сердца (ЧСС) в состоянии покоя. Характеризуется постепенным началом, ЧСС до 120–220 ударов/минуту и правильным ритмом сердцебиения.
Эктопическая (пароксизмальная) тахикардия – источник электрических импульсов берет свое начало в предсердиях (наджелудочковая) или желудочках (желудочковая). Характеризуется приступообразным течением, которые как появляются внезапно, так и исчезают, однако их продолжительность может составлять от нескольких минут, до нескольких десятков часов, во время которых ЧСС остается неизменно высокой – от 140 до 250 ударов/минуту, с правильным ритмом сердцебиения. Такие приступы называются – пароксизмы.
Пароксизмальная тахикардия включает в себя 3 формы:
- Предсердная (наджелудочковая, или суправентрикулярная) тахикардия — чаще всего, причиной учащенного сердцебиения является активизация деятельности симпатической нервной системы, что обычно происходит при – страхах, стрессах, шоковых состояниях и т.д.;
- Желудочковая тахикардия (ЖТ) – наиболее частой причиной являются дистрофические изменения сердечной мышцы, например — около 85-95% этой формы ЧСС наблюдается у пациентов с ишемической болезнью сердца или миокардитом;
- Узловая тахикардия.
Читать также Злокачественная опухоль (Рак) — причины, симптомы, виды и лечение рака
Фибрилляция желудочков (ФЖ). Часто является осложнением обширного трансмурального инфаркта миокарда или продолжением развития пароксизмальной желудочковой тахикардии, хотя некоторые ученые рассматривают фибрилляцию желудочков и желудочковую тахикардию как одно явление. Характеризуется хаотичным и нерегулярным сокращением сердечной мышцы на уровне от 250 до 600 ударов в минуту, что в некоторых случаях приводит к полной остановке сердца. Кроме того, уже через 15-20 секунд больной может испытать сильное головокружение и потерять сознание, а через 40 секунд у него может произойти однократная тоническая судорога скелетных мышц, сопровождающаяся непроизвольным мочеиспусканием и дефекацией. В это же время, у пострадавшего увеличиваются в размерах зрачки, которые через полторы-две минуты расширены до максимального уровня. Больной начинает быстро дышать, но после дыхание замедляется, и через 2 минуты наступает клиническая смерть.
В медицинском мире фибрилляцию желудочков условно разделяют на 3 типа:
Первичная ФЖ. Развитие происходит в первые 4-48 ч. с появления инфаркта миокарда, но до появления левожелудочковой недостаточности и других осложнений приступа. Характеризуется высокой смертностью больных.
Вторичная ФЖ. Развитие происходит у больных инфарктом на фоне недостаточного кровообращения в левом желудочке и кардиогенного шока.
Поздняя ФЖ. Развитие происходит спустя 48 часов (в большинстве случаев на 2-6 неделе) с момента появления инфаркта миокарда и характеризуется 40-60% летальных исходов.
Первая помощь человеку при приступе, что делать
Доврачебная помощь основана на определенном алгоритме действий, направленных на устранение приступа и восстановления синусового ритма:
- Пациента уложить на кровать, подложив подушку под голову. Сильного загиба шеи допускать нельзя, иначе передавятся артерии и ухудшится кровообращение.
- Во время приступа пациент испытывает нехватку воздуха, поэтому нужно открыть все окна в помещении.
- Лицо больного смочить холодной водой или уложить на лоб марлевый бинт. Это приведет к рефлекторному понижению частоты сердечных сокращений.
- Избавить пострадавшего от ремня, галстука, чтобы обеспечить ему полноценное дыхание.
- Накапать в стакан с водой Корвалол, согласно инструкции.
- Попросить больного закрыть глаза и аккуратно надавить пальцами на глазные яблоки (10 секунд). Это также замедлит частоту сердечных сокращений на уровне рефлексов.
- Если симптомы тахикардии не утихают, то нужно попросить пострадавшего сделать глубокий вдох, задержать дыхание и сильно потужиться с открытым ртом, а в конце громко покашлять.
В ходе выполнения этих мероприятий необходимо позвонить в скорую помощь.
Диагностика тахикардии
Диагностика тахикардии включает в себя следующие виды обследования:
- Анамнез;
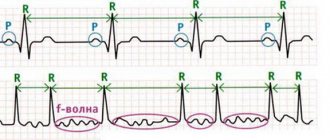
- Электрокардиография (ЭКГ), а также суточный мониторинг ЭКГ по Холтеру;
- Эхокардиографию (ЭхоКГ);
- Магнитно-резонансную томографию (МРТ) сердца;
- Электрофизиологическое исследование (ЭФИ) сердца.
Дополнительные методы обследования:
- Общий анализ крови;
- Электроэнцефалография (ЭЭГ) головного мозга.
Лечение тахикардии народными средствами
Важно! Перед применением народных средств против тахикардии обязательно проконсультируйтесь с врачом!
Травы, плоды, лимон и мёд. Снимите кожуру с 4х лимонов и выдавите из них сок, которые нужно смешать с 250 г мёда. Далее перетрите через мясорубку 16 листьев комнатной герани (калачик) и 18 плодов миндаля, после чего смешайте эту смесь с 10 г настойки валерианы и 10 г настойки боярышника. Все приготовленные ингредиенты тщательно перемешайте и добавьте в смесь 6 цельных зерен камфары. Полученное народное средство от тахикардии нужно принимать по 1 ст. ложке по утрам, на голодный желудок, за 30 минут до приема пищи, а хранить в холодильнике.
Чеснок и лимон. Добавьте в 3х литровую банку 10 средних измельченных зубчиков чеснока, сок из 10 лимонов и 1 л мёда. Все ингредиента тщательно перемешайте, накройте плотно банку полиэтиленом и отставьте для настаивания на 7 дней. Принимать полученное средство нужно по 2 ст. ложки, 1 раз в день, до полного выздоровления.
Адонис. Вскипятите в небольшой кастрюльке 250 мл воды, после чего сделайте огонь медленным и добавьте в воду 1 ч. ложку травы адониса. Проварите средство не более 3 минут, после чего снимите с огня, накройте крышкой и отставьте его для настаивания на 30 минут. Далее отвар нужно процедить и принимать по 1 ст. ложке 3 раза в день.
Чтобы добиться максимального эффекта от адониса, принимайте в течение дня и следующее средство: очистите от кожуры и нарежьте 500 г лимонов, к которым добавьте пару столовых ложек мёда и 20 ядер измельченных абрикосовых косточек. Вес тщательно перемешайте и принимайте эту смесь по 1 ст. ложке утром и вечером. Кстати, ядра абрикосовых косточек содержат в себе витамин В17, который также обладает противоопухолевым действием.
Горицвет. 1 ч. ложку травы горицвета залейте стаканом кипятка и поставьте средство на медленный огонь, минут на 5, после чего снимите его с огня, накройте крышкой и дайте настояться 2 часа. Далее средство нужно процедить и принимать по 1 ст. ложке 3 раза в день, за 30 минут до приема пищи.
Боярышник. Залейте 1 ст. ложку цветков боярышника стаканом кипятка, накройте средство крышкой, дайте настояться около 30 минут, после чего процедите и принимайте приготовленное средство от тахикардии по 100 мл 3 раза в день, за 30 минут до приема пищи. Курс лечения – до полного выздоровления.
Профилактика тахикардии
Профилактика тахикардии включает в себя соблюдение следующих рекомендаций:
- Минимизируйте употребления кофе, крепкого чая, алкоголя, шоколада;
- Избегайте переедания, в продуктах старайтесь отдавать предпочтение овощам и фруктам, которые содержат большое количество витаминов и микроэлементов, особенно обратите внимание на пополнение организма магнием и калием;
- Соблюдайте режим работа/отдых/сон;
- Избегайте работы с большим количеством стрессов;
- Избегайте употребления лекарственных препаратов без консультации с врачом;
- Старайтесь больше двигаться, но в то же самое время не перенапрягайте организм сверх физическими нагрузками;
- Проводите больше времени на природе.
Что еще стоит знать?
Медики рекомендуют пациентам с тахикардией не только медикаментозное лечение. Для нормализации сердечного ритма очень важно придерживаться здорового образа жизни и исключить все возможные факторы, способные вызвать новый приступ тахикардии. Для этого стоит следовать простым рекомендациям.
- Первым делом следует устранить негативные раздражители – алкоголь, курение, кофеин. Они способствуют ускорению сердечного ритма и могут вызывать внезапные приступы тахикардии.
- Исключить чрезмерную физическую нагрузку.
- Нормализовать режим сна и постараться не перенапрягать нервную систему.
- Избегать шумных мест, стараться не пребывать в толпе.
- Установить четкий распорядок дня – начинать утро с лечебной гимнастики, ввести режим питания.
- Употреблять в пищу исключительно полезные продукты, отказаться от жирного и фаст-фудов.
- Важно научиться расслабляться после рабочего дня – для этого можно заниматься йогой, слушать релаксирующую музыку или гулять на свежем воздухе.
- Следует регулярно посещать врача кардиолога для предупреждения приступов тахикардии.
При повторяющихся приступах тахикардии на фоне развития других симптомов является поводом обратиться к врачу. Следует помнить, что тахикардия – симптом многих серьезных заболеваний.