5 / 5 ( 1 голос )
Что такое асистолия сердца, какие факторы ее развивают в стремительном ритме жизни человека, каковы вероятные признаки патологии и как их устранить, чтобы не наступила клиническая смерть, хотят знать многие лица с проблемами сердца и без них. На эти вопросы можно получить ответ в нашей статье, где мы подробно расскажем о признаках асистолии и лечебных методах по ее устранению.
Итак, асистолия сердца — это, по коду МКБ-10, остановка сердца при прекращении как механической, так и электрической активности желудочков – нижних сердечных полостей. Развитие асистолии происходит в связи с длительным нарушением сердечного ритма или внезапно. Вызывается патология кардинальными факторами – тяжелыми поражениями сердца, и некардиальными – нарушениями кровообращения.
При асистолии прекращается биоэлектрическая активность сердца
Патофизиология
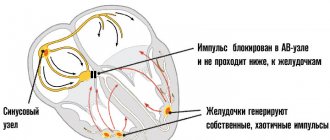
Асистолия разделяется на первичную и вторичную. Первичная асистолия происходит, когда биоэлектрическая система внутри сердца не может выполнять деполяризацию желудочков. Что может быть результатом ишемии или дисфункции синоатриального узла или атриовентрикулярной (АВ-узла) проводящей системы. Первичной асистолии обычно предшествует брадидритмия в результате блокировки синусового узла, полной блокады сердца или того и другого.
Причиной асистолии могут являться последствия офтальмохирургии, ретробульбарного блока, травмы глаз, прямое давление, челюстно-лицевой хирургии, синдрома сонной артерии или невралгии языкоглоточного нерва (глоссофарингеальная невралгия). Эпизоды асистолии и брадикардии были задокументированы как проявления частичных поражений левой височной доли. Больные при этом испытывали либо головокружение, либо происходили обмороки и потери сознания. Не сообщалось о случаях внезапных смертей, но существует вероятность этого, если асистолия сохранится.
Вторичная асистолия возникает, если факторы, находящиеся вне системы электропроводности сердца, приводят к потере электрической деполяризации. В этом случае конечным итогом обычно является тяжелая тканевая гипоксия с метаболическим ацидозом. Асистолия или брадисистолия следуют за случаями фибрилляцией желудочков и обычно происходит после неудачных попыток дефибрилляции. Это предрекает пессимистический исход.
Каковы клинические и физиологические признаки состояния
Развитие асистолии желудочков сопровождается классическими симптомами клинической смерти:
бессознательное состояние (при внезапном развитии – человек падает);- отсутствие пульсации на сонных артериях;
- реакция зрачка на свет (патологическое расширение).
- отсутствие дыхания;
- снижение мышечного тонуса;
Патофизиологические механизмы развития признаков основаны отсутствием электрического импульса, который вызывает сокращение мышечной массы миокарда. Остановка кровообращения ведет к нарушению транспортировки глюкозы и кислорода к жизненно важным органам: легким, головному мозгу и сердцу.
Вследствие метаболических изменений нарушается контроль нервной системы (центральной и вегетативной) над сознательной активностью, непроизвольным дыханием и сердцебиением.
Диагностический алгоритм при подозрении на асистолию включает:
- проверку реакции пациента на голос, зрительные образы;
- измерение пульса на сонных артериях;
- проверка наличия дыхания;
- реакция зрачок на свет (ночью используется специальный фонарик).
Первичный осмотр больного парамедиком подразумевает предварительное исключение серьезной травмы, как причины клинической смерти.
Постановка диагноза «асистолия» проводится по данным электрокардиографии, на которой определяется изолиния (ровная линия, без зубцов и других признаков активности проводящей системы сердца).
Причины асистолии
Первичная асистолия
Первичная асистолия формируется, когда клеточные метаболические функции повреждены, и электрический импульс не может быть сгенерирован. При сильной ишемии клетки синусового узла не могут осуществлять транспортировку ионов, необходимые для воздействия на потенциал трансмембранного действия. Отказ имплантируемого кардиостимулятора также может быть причиной возникновения первичной асистолии.
Проксимальная коронарная окклюзия правой артерии может приводить к ишемической болезни или инфаркт как синоатриального, так и атриовентрикулярного узлов. Обширный инфаркт может привести к двусторонней межжелудочковой блокаде (например, к интранодальной полной блокаде сердца).
Идиопатическая дегенерация синусового или атриовентрикулярного узла может приводить к блокировке синуса и / или блокировке АВ-узла сердца, соответственно. Этот процесс происходит медленно и постепенно прогрессирует, но симптомы могут быть интенсивными, и может возникнуть асистолия. Для контролирования этих заболеваний как правило требуется имплантируемый кардиостимулятор.
В отдельных случаях внезапная смерть может происходит в результате врожденного порока сердца, местного проявления опухоли или травмы сердца при ушибе грудной клетки.
Асистолия может возникать после удара постоянным током, который выводит из строя кардиостимулятор. Сердечный ситм может возвращаться самопроизвольно или после выполнения сердечно-легочной реанимации (СЛР). В таких случаях больные могут выжить, если незамедлительно принять меры неотложной помощи. Переменный ток (AC) из искусственных источников (генераторов) электрического тока как правило вызывают фибрилляцию желудочков.
Производная асистолия
К примерам заболеваний и состояний, которые могут привести к производной асистолии относятся удушье, утопление, инсульт, массивная тромбоэмболия легочной артерии, гиперкалиемия, гипотермия, инфаркт миокарда, осложнения фибрилляции желудочков или желудочковой тахикардии, которые прогрессируют до асистолии, пост-дефибрилляция, и передозировки седативными или наркотическими препаратами, приводящими к дыхательной недостаточности.
Гипотермия стоит особняком в ряду данных состояний, потому что асистолия может происходить в течение более длительного периода времени и больной может быть спасен путем проведения сердечно-легочной реанимации. После чего большинство больных, оставшихся в живых, подключаются к аппарату искусственного кровообращения.
Эпидемиология
В России, согласно официальным статистическим данным, 35% людей умирают в допенсионном возрасте. В 80% случаев кровообращение прекращается в результате фибрилляции желудочков. В иных случаях это происходит в результате асистолии.
Асистолия у детей
Распространенность асистолии у детей выше, чем у взрослых (25-56%). Фактически, асистолия у детей, скорее всего, как правило является вторичным по отношению к другому основному некардиологическому заболеванию или состоянию (т. е. респираторной задержки в результате синдрома внезапной детской смерти [СВДС], инфекционной болезни, удушья, утопления или отравления). Младенцы по статистике чаще могут страдать от остановки сердца, чем дети более старшего возраста.
Дети, страдающие фибрилляцией желудочков или желудочковой тахикардией, по статистике в 4 раза чаще переносили остановку сердца (20%), чем у больные с асистолией (5%), а больные моложе 20 лет имели лучшую выживаемость, чем взрослые, когда исключены случаи травматических нарушений.
Частота асистолии в процентном соотношении от всех случаев сердечно-легочных заболеваний выше у женщин, чем у мужчин; но сама остановка сердца в целом также, как и сердечно-сосудистые болезни чаще наблюдаются у мужчин (возрасте до 70 лет).
Прогноз
Прогноз при асистолии зависит от этиологии асистолического ритма, времени медицинского вмешательства и успеха или неудачи поддержки жизнеобеспечения сердца.
Меры реанимации могут быть успешными только в том случае, если первичная причина асистолии может быть немедленно устранена, например, при остановке сердца в результате удушья при механической асфиксии (человек подавился пищей) и только в том случае, если дыхательный тракт будет свободен для поступления кислорода. В отдельных случаях, когда первичная асистолия вызвана сбоем кардиостимулятора (внутренним или внешним) меры поддержки могут быть успешными при немедленном проведении наружной стимуляции.
Как правило, прогноз при асистолии является плохим, независимо от его первоначальной причины.
Симптомы асистолии правого или левого желудочков, фибрилляции
Даже если остановка сердца является внезапной, то у большинства пациентов ей предшествуют такие предвестники, как:
- боль за грудиной,
- нарушения ритма,
- обморочные состояния,
- частые головокружения,
- затрудненное дыхание.
У остальных пациентов асистолия является исходом тяжелых болезней. При этом часто обнаруживается сочетание сердечной и внесердечной патологии. Ухудшение самочувствия, при котором вероятна остановка сердца, проявляется:
- падением уровня артериального давления;
- частым и неритмичным сердцебиением;
- нарастанием отеков;
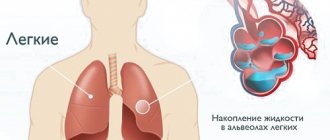
- скоплением жидкости в грудной клетке и брюшной полости;
- болевым синдромом;
- лихорадкой;
- нарушением дыхания – вдохи становятся редкими, краткими, судорожными, затем слабеют и прекращаются.
Осложнения
К осложнениям при асистолии относятся неврологические расстройства хронического характера, осложнения в результате сердечно-легочной реанимации (СЛР) или инвазивных оперативных процедур (к примеру, повреждения печени, разрыв желудка / пищевода, переломы ребер, пневмоторакс, кровоизлияние в плевральную полость, воздушная эмболия, аспирация). Частым является смертельный исход.
Прямая диагностика асистолии заключается в обнаружении полной остановки сердца и подтвержденного ритма в виде плоской линии ЭКГ в двух перпендикулярных отведениях. Асистолии, когда она следует за брадиаритмическим ритмом, могут предшествовать головокружение или обморок.
Если в действительности наблюдается асистолический ритм и он присутствует на протяжении более нескольких секунд, больной будет находиться не в сознании и не будет реагировать на внешние раздражители (звук, свет). Может происходить несколько агональных (окончательных редких судорожных) попыток вздохнуть, но сердечные звуки и ощутимые периферические импульсы отсутствуют. Если асистолия сохраняется в течение 15-ти минут или более, головной мозг не обеспечивается кислородом и происходит гибель мозга.
Возможные последствия
Осложнения асистолии могут наблюдаться по двум причинам: из-за прогрессирования самого заболевания, и ввиду выполняемых реанимационных мероприятий. Наиболее опасным является возникновение таких последствий:
- ишемия головного мозга;
- разрыв внутренних органов;
- перелом ребер, при котором нарушается целостность плевральной полости.
Даже профессиональные реаниматологи, проводя процедуру возвращения человека к жизни, часто ломают ему ребра – это происходит из-за хрупкости костей и необходимости сильного нажима вглубь на определенное количество сантиметров. И такие осложнения тоже приводят к смерти пациента.
Асистолия – это очень опасное состояние, при котором высока вероятность летального исхода. При появлении признаков патологии, необходима срочная госпитализация пациента. И даже при своевременном применении лечебных мер, прогноз выздоровления больного не велик.
Диагностика
Брадисистолическая или асистолическая блокада могут быть первичными или производными у больного, перенесшего инфаркт миокарда. Состояния могут быть также связаны с отказом работы кардиостимулятора непосредственно в итоге снижения кровоснабжения в синоатриальном (СА) узле или в атриовентрикулярной (АВ) проводящей системе.
Многие больные с инфарктом миокарда имеют некоторую степень вегетативного нарушения (т. е. высокий тонус парасимпатической нервной системы), который происходит косвенным образом при брадиаритмии или блокаде сердца. Также может наличествовать недостаток чувствительности к симпатической стимуляции. Гипоксия в результате отека легких или плохой перфузия тканей от кардиогенного шока также может привести ко вторичной асистолии.
Врачами рассматриваются токсичность препарата и гипоксия при дифференциальной диагностике. Также следует обратить внимание, что смещение электрокардиографа (ЭКГ) может имитировать асистолию (повторно проверяются размещение всех электродов и проверяется пульс пациента).
Этиология
Сердце редко останавливается самопроизвольно. Причины данного явления многообразны – травмы, серьезные патологии, инфекции, интоксикации. Все предрасполагающие патологические состояния делят на две группы.
Кардиальные причины
Первичная асистолия возникает на фоне полного благополучия и отсутствия нарушений сердечного ритма. Основной причиной патологии является ишемия миокарда, которую могут спровоцировать различные негативные факторы:
- ожирение,
- вредные привычки,
- гипергликемия,
- гипертония,
- гиперхолестеринемия.
В основе процесса лежит нарушение клеточного метаболизма и транспортировки ионов, необходимых для генерации электрического импульса.
Кроме инфаркта миокарда вызвать внезапную смерть могут следующие заболевания: врожденные пороки сердца, новообразования, травматическое повреждение грудной клетки. Эти патологии являются причиной первичной асистолии, связанной с электрической нестабильностью самого миокарда на фоне кислородного голодания.
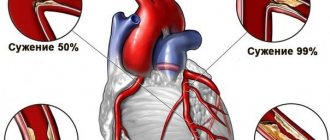
ишемия и последующий инфаркт миокарда – типично сердечная причина внезапной асистолии, вследствие неспособности миокарда сокращаться
- Инфаркт миокарда – острое нарушение питания сердечной мышцы, вызванное текущей коронарной недостаточностью, атеросклерозом, тромбоэмболией. Сердце останавливается, когда площадь поражения становится обширной – более 25%. Кардиосклероз и стойкая сердечная недостаточность – непосредственные причины асистолии. Больным с инфарктом миокарда показана пожизненная поддерживающая терапия и постоянный контроль за состоянием.
- Снижение объема циркулирующей крови может вызвать внезапную остановку сердца. Обычно это связано с кровотечением, когда жидкость покидает кровеносное русло. Гемотрансфузионные мероприятия помогают спасти жизнь больных. В более редких случаях отмечается снижение количества циркулирующей крови с сохранением ее номинального объема. Причинами подобных изменений являются серьезные патологии — пороки клапанного аппарата сердца и заболевания аорты, при которых кровь не полностью выбрасывается в большой круг кровообращения. Переливания в такой ситуации бессмысленны, поскольку проблема имеет органическое происхождение.
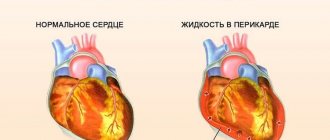
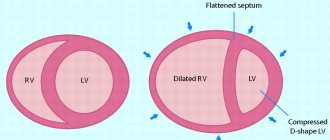
- Тампонада сердца – патологическое состояние, вызванное скоплением жидкости между листками перикарда и нарушающее сократительную способность миокарда. Это результат травмы, отека, воспалительного процесса. Лечение патологии хирургическое.
- ТЭЛА — окклюзия сосуда тромбом, который формируется непосредственно в зоне повреждения грудной клетки или мигрирует в легочной ствол из отдаленных очагов по большому кругу кровообращения. Возможен спонтанный разрыв капилляров под воздействием неблагоприятных факторов — приема медикаментов, заболеваний крови.
- Крайняя степень левожелудочковой недостаточности, провоцирующая резкое уменьшение частоты пульса – кардиогенный шок.
- Гипертрофическая и дилатационная кардиомиопатия с изменением формы сердца и функций миокарда.
- Инфекционный эндокардит и миокардит, обусловленный вирусным поражением, воздействием неспецифических бактерий или имеющий дифтерийную этиологию.
- Гипертоническая болезнь злокачественного течения и сердечная недостаточность.
Эти состояния приводят к ослаблению насосной функции сердца и расстройству коронарного кровообращения. Асистолия — также осложнение коронарографии, установки катетеров в сердечных полостях, кардиостимуляции, операций на сердце.
Экстракардиальные причины
К вторичной асистолии приводят самые разнообразные патологические процессы. Она развивается в том числе и у молодых людей без повреждения миокарда.
- Пневмоторакс – проникновение воздуха в грудную полость и нарушение ее герметичности. Именно это условие необходимо для адекватной работы внутренних органов. Компрессия сердца и легких приводит к расстройству гемодинамических процессов и дисфункции кардиоваскулярных структур. Исход патологии зависит от объема проникшего воздуха.
- Дефицит кислорода в тканях нарушает газообмен. Выраженная степень гипоксии, обусловленная тяжелой болезнью сердца или легких, нередко приводит к асистолии. Чтобы восстановить функционирование пораженных органов, необходимо провести реанимационные мероприятия.
- При электротравме нарушается нормальный ритм сердца — генерация импульсов, их проведение и сокращение мышечных волокон. Хаотичное возбуждение рано или поздно заканчивается остановкой сердца. После спонтанного и кратковременного сокращения желудочков наступает асистолия.
- Ацидоз — биохимическое отклонение, представляющее собой повышение кислотного показателя крови. Этот результат метаболических нарушений приводит к грозному явлению.
- Интоксикация организма, возникающая после приема некоторых медикаментов, укусов ядовитых насекомых, проникновения внутрь солей тяжелых металлов, приводит к нарушению клеточного дыхания и развитию острой ишемии миокарда. Сердце постепенно теряет свою активность. Оно не в состоянии противостоять негативному внешнему воздействию.
- Асистолия может возникнуть у человека с выраженной гипотермией. Температура тела, равная 35 градусам и ниже, считается критической и смертельно опасной.
- Гиперкалиемия — серьезное метаболическое расстройство, не связанное с особенностями пищевого поведения. У здоровых людей избыток микроэлемента выводится естественным путем.
- Гипергликемия и гипогликемия являются частыми причинами остановки сердца. Особенно опасно падение уровня сахара в крови – мало времени остается на реанимацию.
- Нарушение работы почек в стадии декомпенсации и печеночная недостаточность, возникшая в результате цирроза или онкопатологии, обычно заканчиваются полиорганной дисфункцией и асистолией.
- Злокачественные новообразования и онкогематологические болезни, сопровождающиеся множеством метастазов, приводят к общей интоксикации организма, разрушению пораженных органов и остановке сердца.
В отдельных случаях к асистолии могут привести сильные стрессы, при которых выделяется большое количество адреналина; внезапный обширный инсульт; некупируемый астматический приступ; сепсис; белковые диеты; обезвоживание; асфиксия; шок различного происхождения — анафилактический, травматический или геморрагический. Кроме заболеваний, вторичная асистолия может быть результатом травм: обструкции органов дыхания инородным телом, ожогов, обширных повреждений, полученных при ДТП, техногенных катастрофах, в быту.
Исход патологии во многом зависит от основного процесса. Органические заболевания имеют наихудший прогноз.
Неотложная помощь
Основа помощи в отделении реанимации обеспечивается оксигенацией и искусственной вентиляцией путем эндотрахеальной интубации и кровообращения при сердечно-легочной реанимации (СЛР), попытки чрескожной или трансвенозной стимуляции и введение лекарственных препаратов.
Можно привести пример успешной реанимации пациента с асистолией, у которого было повышенное содержание калия в сыворотке крови в результате почечной недостаточностью. Лечение заключалось введение хлорида кальция для отмены физиологических эффектов гиперкалиемии, а также инсулина и глюкозы для снижения уровня калия в сыворотке. Однако данную терапию нельзя рекомендовать для всех случаев асистолии.
При наличии трупного окоченения дальнейшие меры реанимации прекращаются.
Электрическая дефибрилляция
Электрическая дефибрилляция не должна применяться без разбора к пациенту в асистолии. Что является не только неэффективным, но и вредным во многих случаях, приводя к отсутствию возможности восстановления сердечного ритма. Одно из предупреждений заключается в том, что после дефибрилляции может произойти кратковременная ложная асистолия при использовании лопаток дефибриллятора.
Прием в отделении реанимации и интенсивной терапии
Отделение реанимации и интенсивной терапии является подходящим направлением для больного, перенесшего брадисистолическую сердечно-легочную блокаду сердца для прохождения дальнейшего лечения и диагностики. По статистике за последние 10 лет у больных, находящихся в стабильном биоэлектрическом и гемодинамическом состоянии, но пребывали в состоянии комы при температуре до 32-34 °C на протяжении первых суток, наблюдалось улучшение общих неврологических последствий.
Учитывая, что прогноз хорошего неврологического исхода при возврате сердечной циркуляции довольно плох после остановки сердца, попытка гипотермии у всех взрослых пациентов с остановкой сердца, независимо от начального сердечного ритма, является разумной.
Профилактика асистолии
Профилактика первичной асистолии у больных, у которых имеется полная блокада сердца или остановка синусового узла может заключаться в правильном использовании кардиостимулятора. Предотвращение вторичной асистолии требует ранней диагностики распознавания и лечения основного заболевания или состояния.
Догоспитальная помощь
Существует два лекарственных препарата, рекомендованные ассоциацией кардиологии для применения взрослыми при асистолии, – это адреналин и вазопрессин. Атропин в настоящее время не рекомендуется для приема детьми. Даже при приеме высоких доз атропина (0,03 мг / кг) и адреналина (0,20 мг / кг) или использование вазопрессина 40 единиц, только в отдельных случаях больным удается обойтись без неврологических нарушений в качестве последствий асистолии.
Атропин не рекомендуется для детей дошкольного возраста с асистолией, однако их можно применять для взрослых больных при пульсации электрической активности без пульса.
Вазопрессин
В случае, когда спонтанное кровообращение не было восстановлено, введение внутривенного вазопрессина 40 U, а также последующего адреналина, назначенного по усмотрению врача, может иметь некоторые перспективные результаты.
Несмотря на то, что при введении вазопрессина выживали большее количество пациентов до выписки из больницы, чем при введении эпинефрина, в дальнейшем обнаружилась тенденция к худшему неврологическому исходу у лиц, кто принимал вазопрессин и адреналин, многие из них оказались в устойчивом вегетативном состоянии.
В исследовании, в котором принимало участие 520 больных с асистолией, выжило 12 больных, которым назначался вазопрессин, а в стандартной терапевтической группе выжило 4 человека.
В другом сравнительном исследовании, где сравнивались адреналин в отдельности и адреналин вместе с вазопрессином 40, врачами было обнаружено, что существенных различий между группами в отношении возвращения спонтанного кровообращения, выживания до выписки из больницы, степенью выживаемости на 1 год или хорошего неврологического восстановления среди выживших после выписке из больницы.
Как проявляется асистолия сердца на ЭКГ
Асистолия сердца на ЭКГ обнаруживается в виде практически прямой линии, отображающей его электрическую активность.
К характерным признакам этого состояния можно отнести также неправильный ритм предсердий, невозможность сосчитать частоту их сокращений, в то время когда желудочковые сокращения отсутствуют. В некоторых случаях, когда предсердия еще какое-то время продолжают сокращаться после остановки желудочков, на кардиограмме можно выявить предсердные зубцы Р.
Вспомогательным элементом для диагностики асистолии может выступить и предшествующая данному состоянию аритмия. Так, если она проявляется в виде ранних политопных желудочковых экстрасистол и желудочковой тахикардии, то за ними последует мерцание и трепетание желудочков, а нарастающая блокада обычно указывает на приближение асистолии.
Лекарственные препараты
Клинические преимущества и парасимпатические влияния на сердце атропина при сердечно-легочной реанимации полностью не подтверждены.
Атропин в настоящее время не рекомендуется кардиологической ассоциацией при асистолии и безпульсовой электрической активности.
Высокие дозы адреналина (0,20 мг на кг) позволяют улучшать гемодинамику при сердечно-легочной реанимации, тем самым увеличивая скорость возврата к спонтанному сердечному кровообращению; тем не менее этот препарат не продемонстрировал влияния на конечный клинический результат. Таким образом, высокие дозы больше не рекомендуются к приему.
Проводились исследования действия антагонистов аденозиновых рецепторов, таких как аминофиллин, но доказательств их клинической пользы не было получено.
Антихолинергические средства
Целью применения антихолинергических препаратов является усиление активности синоатриального узла и улучшение проводимости через СА-узел или атриовентрикулярный (АВ) узел путем снижения тонуса вагусного нерва посредством блокады мускариновых рецепторов. Это действует только в том случае, если месторасположение блокады находится внутри СА или АВ-узла. У больных с инфранодальным блоком антихолинергическая терапия неэффективна и может увеличить блокаду второй степени Мобитц II до более высокой степени или блокады з-й степени.
Атропин
Атропин относится к парасимпатолитическим лекарственным средствам, используемым для устранения воздействия блуждающего нерва на узлы СА и АВ. Этот препарат не эффективен при инфронадальной блокаде сердца 3-ей степени, ПЭА и асистолии.
Адренергические агонисты
Адренергические средства могут вызывать сужение скелетных и сосудистых мышц.
Эпинефрин (адреналин)
Адреналин считается наиболее действенным препаратом при остановке сердца; однако отдельные врачи ставят под сомнение его клиническую эффективность. Этот медикамент применяется для повышения коронарного и церебрального кровотока в процессе сердечно-легочной реанимации и может увеличить автоматичность во время асистолии. Также адреналин может использоваться при брадикардии.
Вазопрессин
Вазопрессин имеет вазопрессорную и антидиуретическую активность. Этот препарат увеличивает процесс резорбции воды на дистальном почечном трубчатом эпителии (эффект ADH) и способствует сокращению гладких мышц во всем сосудистом русле путем стимуляции B1-рецепторов (вазопрессорный эффект). Вазоконстрикция (сужение просвета сосуда) усиливается в суставных, коронарных, церебральных, периферических, легочных и внутрипеченочных сосудах.
Рекомендации по приему лекарственного препарата при поддержании сердечно-сосудистой системы указывают на однократную дозу вазопрессина в размере 40 ед. в качестве варианта лечения при фибрилляции желудочков и асистолии. Этот препарат может быть назначен либо до адреналина, либо после введения первой дозы адреналина.
Чрескожная электростимуляция
Чрескожная электростимуляция (ЧЭС), даже при неотложном использовании, не увеличивает количество больных выживших после мер реанимации. Однако, например, при остановке сердца, предшествующей расстройству генерации проводимости или импульса (т. е. первичной асистолии), немедленное использование ЧЭС может спасти жизнь пациенту.
(No Ratings Yet)