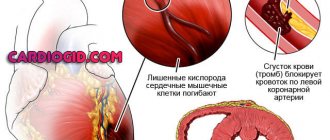
Кардиомиопатия такоцубо (или стресс-индуцированная кардиомиопатия) является разновидностью неишемической кардиомиопатии, при которой происходит внезапное преходящее снижение сократимости сердечной мышцы. Во многом проявления этого заболевания – боль в области сердца и затрудненность дыхания – схожи с признаками инфаркта миокарда. Их появление провоцируется сильным психоэмоциональным или физическим стрессом (например, внезапной смертью родственника, известием о раковом заболевании, астматическим приступом).
Именно поэтому заболевание и получило такие названия как «синдром разбитого сердца» и «кардиомиопатия такоцубо». В первом варианте название отображает причину развития патологии: сильный стресс или переживания. Во втором случае название появилось в связи с тем, что в переводе с японского слово «tako-tsubo» является названием приспособления для ловли осьминогов и при таком виде кардиомиопатии форма левого желудочка приобретает форму этого предмета, представляющего собой керамический горшок с шарообразным основанием и узким верхом.
Кардиомиопатия такоцубо относится к разряду редких форм кардиомиопатий, но в последние годы специалисты отмечают тенденцию к увеличению количества пациентов с таким недугом. В этой статье мы предоставим вам информацию о причинах, распространенности, особенностях течения, методиках выявления и лечения синдрома разбитого сердца.
Немного истории
Пристрастие к алкоголю и курение — факторы, повышающие риск развития кардиомиопатии такоцубо
Впервые этот недуг сердца был описан в 1991 году группой японских ученых – доктором H. Sato и его соавторами. Именно они дали ему название «кардиомиопатия такоцубо», так как форма патологически измененного левого желудочка при таком заболевании напоминала используемое японскими рыбаками приспособление для ловли осьминогов – tako-tsubo. Именно этот симптом позволял отличать рассматриваемый синдром от инфаркта миокарда. При такой форме кардиомиопатии левый желудочек становится похожим на tako-tsubo и в систолу его верхушка не сокращается, а его базальные отделы одновременно сокращаются чрезмерно.
Широко известной кардиомиопатия такоцубо стала уже в 2006 году благодаря обсуждению этой темы на проведенном в Барселоне Европейском конгрессе кардиологов. С тех пор ученые стали уделять больше внимания изучению механизмов ее развития. Пока до конца изучить эти стороны заболевания специалистам не удалось.
Редко приводит к летальным исходам
Несмотря на довольно грозные симптомы, синдром разбитого сердца редко приводит к смерти или серьезным осложнениям, хотя и требует врачебного наблюдения. Обычно в качестве лечения применяют поддерживающую терапию – пациенту назначают ацетилсалициловую кислоту, ингибиторы АПФ, чтобы снизить артериальное давление, и другие препараты. Уже в первые несколько суток сократимость сердечной мышцы начинает возвращаться к норме, а на полное восстановление функций левого желудочка уходит в среднем 2 месяца.
Причины
Пока ученые предполагают, что синдром разбитого сердца развивается под воздействием следующих факторов:
- сильный стресс и интенсивные психоэмоциональные переживания: известие о тяжелом заболевании, смерть родственника, несчастные случаи и т. п.;
- превышающие возможности организма физические нагрузки: внезапное тяжелое заболевание, астматический приступ и пр.
Механизмы развития такой кардиомиопатии пока неясны. Существует несколько теорий патогенеза: транзиторный вагоспазм, микрососудистая дисфункция, заворачивающаяся левая передняя нисходящая артерия. Однако ни одна из них еще полностью не доказана. Наблюдения больших групп людей с кардиомиопатией такоцубо показали, что у многих из них недуг развивался именно на фоне интенсивного стресса (эмоционального или физического). Однако примерно у трети больных такие факторы отсутствовали.
Наблюдения европейских специалистов показали, что несколько чаще кардиомиопатия такоцубо развивается именно зимой. Такой факт может объясняться двумя вероятными причинами:
- в холодное время года чаще происходит спазм мелких ветвей коронарных сосудов;
- в осенние и зимние месяцы люди чаще переносят вирусные заболевания.
Предполагается, что выбухание верхушки левого желудочка происходит из-за повышения уровня катехоламинов в крови. Полностью механизм развития такого недуга пока не выяснен. Ученые полагают, что наиболее вероятную роль играет появляющийся в момент стресса выброс адреналина, который провоцирует спазм сосудов и резко ухудшает качество микроциркуляции в сосудах сердца. В результате у больного возникают преходящие нарушения функционирования левого желудочка, проявляющиеся свойственными инфаркту миокарда изменениями на ЭКГ и в анализах крови.
Наблюдения специалистов показывают, что кроме психоэмоциональных и физических стрессов, способствовать развитию синдрома разбитого сердца могут следующие предрасполагающие факторы:
- постоянный источник психотравмирующих ситуаций в семье или на работе;
- интенсивный болевой синдром;
- пристрастие к алкоголю или никотиновая зависимость;
- гиперлипидемия;
- резкое снижение артериального давления;
- проведение процедур или хирургических операций (например, сердечный стресс-тест).
Кардиомиопатия Такотсубо, или стресс – индуцированная кардиомиопатия
Кардиомиопатия такотсубо была описана впервые в Японии в 1990 г. H. Satoh как преходящие нарушения сократимости миокарда. Классический вариант болезни сопровождается акинезом или дискинезом верхушки сердца с гиперкинезом базальных сегментов. Сердце при этом приобретает своеобразную конфигурацию: левый желудочек в острой фазе по форме напоминает песочные часы или японскую ловушку для осьминогов такотсубо — кувшин с узким горлышком и широким дном. Кадиомиопатия такотсубо – это обратимая дисфункция левого желудочка в ответ на физический или психический стресс, клинически и электрокардиографически напоминающая острый коронарный синдром, преимущественно у женщин в посменопаузе без значимого стеноза коронарных артерий, отличающаяся относительно благоприятным исходом.
Патогенез синдрома такотсубо полностью не известен. Для объяснения возможных механизмов развития КМПТ было предложено несколько гипотез: вазоспазм коронарных артерий, обструкция выводного тракта левого желудочка (ВТЛЖ), перегрузка катехоламинами, нейрогуморальные нарушения и дисфункция микроциркуляторного коронарного русла. Основной теорией развития кардиомиопатии на настоящий момент является токсическое действие повышенного уровня катехоламинов на миокард и избыточная симпатическая стимуляция. Воздействие эндогенного (эмоционального) или экзогенного (травма, хирургические операции или чрезмерная физическая нагрузка) стресса отмечают в преобладающем большинстве случаев развития кардиомиопатии. Данная взаимосвязь привела к предположению, что механизм развития кардиомиопатии может быть ассоциирован с воздействием симпатической нервной системы при стрессе.
Клиническая картина. Как описано российскими и зарубежными исследователями, симптомы, развивающиеся при кардиомиопатии, во многом совпадают с клинической картиной, наблюдаемой при остром инфаркте миокарда. Так, наиболее типичными клиническими признаками кардиомиопатии являются острое начало, приступ загрудинных болей или одышки, тогда как на электрокардиограмме наиболее часто наблюдаются подъемы сегмента ST, а в крови определяется повышение уровня креатинфосфокиназы, МВ-фракции креатинфосфокиназы и тропонина, а также гиперкатехоламинемия. В тех случаях, когда проводится эндомиокардиальная биопсия, гистологически определяются очаги миоцитолиза, инфильтрация мононуклеарами, а также некроз кардиомиоцитов по типу полос пересокращения при отсутствии признаков миокардита. При проведении эхокардиографии у таких пациентов определяются тяжелые нарушения сократимости миокарда левого желудочка. При этом на коронарографии у пациентов с кардиомиопатией отсутствуют значимые стенозы коронарных артерий. Необходимо отметить, что основным критерием для постановки диагноза КМПТ является полная обратимость нарушений сократимости миокарда. Изменения ЭКГ в острой фазе КМПТ развиваются примерно в 80–85 % случаев. Согласно рекомендациям по диагностике КМПТ, основными изменениями ЭКГ, характерными для КМПТ, являются подъемы сегмента ST, инвертированные зубцы Т, удлинение интервала QT и редкие реципрокные изменения либо их отсутствие. Наиболее часто среди изменений ЭКГ у пациентов с КМПТ встречаются подъемы сегмента ST в грудных отведениях (в отведениях V1–V4). Также с течением времени возможно появление отрицательных зубцов Т и патологических зубцов Q. Таким образом, особенностями течения КМП Такотсубо является: отсутствие значимой обструкции коронарных артерий; площадь акинезии не соответствует зоне, которая может кровоснабжаться одной коронарной артерией; колоссальная разница между объемом вовлеченного миокарда и степенью повышения ферментов; быстрая полная нормализация сократимости миокарда.
Основные критерии диагностики кардиомиопатии Такотсубо («модифицированные критерии клиники Мейо»):
1. Транзиторный гипокинез, дискинез и акинез средних сегментов левого желудочка с вовлечением верхушки или без такового, баллоноподобное расширение полости левого желудочка, не соответствующее зоне кровоснабжения какой – либо одной коронарной артерии, желателен физический или психический травмирующий фактор, предшествующий развитию этого состояния.
2. Отсутствие обструкции коронарных артерий или ангиографического свидетельства признаков острого разрыва атеросклеротической бляшки.
3. Появление изменений ЭКГ – элевация сегмента ST, возможна инверсия зубца Т.
4. Умеренное повышение тропонина
5. Отсутствие предшествующей травмы головы, внутричерепного кровоизлияния, гипертрофической кардиомиопатии, феохромоцитомы или миокардита.
Осложнения:
— Аритмии: АВ – блокады, синусовая брадикардия, фибрилляция предсердий, желудочковые тахикардия и фибрилляция
— Острая левожелудочковая недостаточность
— Отек легких
— Кардиогенный шок
— Разрыв миокарда
— Образование тромба в верхушке ЛЖ и эмболии
— Перикардит
Лечение: В настоящее время специфические методы лечения не разработаны. Четких критериев длительности терапии нет. Необходимо продолжить терапию до полного восстановления сердечной функции. В большинстве случаев пациенты с кардиомиопатией поступают в больницу с клиническими и лабораторными признаками острого инфаркта миокарда, до установления диагноза кардиомиопатии тактика их лечения определяется рекомендациями по лечению острого инфаркта миокарда с подъемом сегмента ST. После диагностирования кардиомиопатии такотсубо возможно переведение пациентов на поддерживающую медикаментозную терапию. В связи с тем, что синдром такотсубо сопровождается развитием преходящей дисфункции левого желудочка, пациентам показано лечение ингибиторами ангиотензинпревращающего фермента либо блокаторами рецепторов к ангиотензину II. У гемодинамически нестабильных пациентов необходимо исключать возможную обструкцию выходного тракта левого желудочка (ВТЛЖ), при наличии которой требуется назначение в-блокаторов. В связи с отсутствием исследований по негативному влиянию вазопрессоров при тяжелом течении кардиомиопатии таким пациентам также показана поддержка ионотропными препаратами. Некоторые исследователи считают, что длительное лечение в-блокаторами показано для предотвращения рецидивов кардиомиопатии. Однако данное заболевание является доброкачественным, в большинстве случаев заканчивающийся полным восстановлением функции левого желудочка через 2-4 недели после манифестирования симптомов.
Прогноз: 95 % пациентов прогноз благоприятный, в течение нескольких недель наблюдается полная обратная динамика изменений ЭКГ и ЭХО-КГ, повторные случаи крайне редкие 2,7%
Заключение: Таким образом, кардиомиопатия такотсубо относится к редким синдромам. Тем не менее можно предположить, что встречается данный синдром значительно чаще, чем описывается, что связано со сложностью его диагностики. Синдром такотсубо занимает важное место среди сердечно-сосудистых заболеваний. Связано это прежде всего с тем, что в остром периоде по клиническим характеристикам болезнь напоминает острый инфаркт миокарда. Чаще всего болезнь развивается после эмоционального стресса и сопровождается приступом загрудинной боли, подъемами сегмента ST на ЭКГ, а также нарушениями сократимости миокарда по данным ЭхоКГ. Показано, что из числа пациентов, поступающих в отделение неотложной кардиологии с предварительным диагнозом ОКС, 3 % впоследствии ставится диагноз кардиомиопатии такотсубо.
Распространенность
Кардиомиопатия такоцубо намного чаще обнаруживается у представительниц прекрасного пола. По наблюдениям специалистов, средний возраст пациенток с таким недугом составляет 61-76 лет. У женщин, которым уже исполнилось 55 лет, риск развития такой патологии в 4,8 раза выше, чем у тех, кто не достиг этого возрастного рубежа. Предполагается, что такой факт указывает на то, что чаще синдром разбитого сердца развивается у пожилых женщин, у которых понижается уровень эстрогенов и ткани сосудов и сердца становятся более чувствительными к воздействию гормонов стресса. Данные статистики так же подтверждают это предположение: в более чем 90% случаев синдром разбитого сердца возникает у женщин именно в постменопаузе.
Кардиомиопатия такоцубо может выявляться даже у детей. Этот факт объясняется тем, что дифференцировка надпочечников длится до 14-16 лет, и в этот период гормональной нестабильности организм может некорректно реагировать на стресс.
История открытия и особенности кардиомиопатии такоцубо
Японские кардиологи в 1990 году описали случай особого расширения сердца, которое напоминало по форме горшок такоцубо из глины, предназначенный для ловли осьминогов. Он имеет шарообразное основание и узкое горло. Именно так выглядит сердце из-за спазма основания левого желудочка и расширения его верхушечной зоны. Некоторые врачи сравнивают форму левого желудочка с амфорой или ампулой.
Одной из главных особенностей кардиомиопатии такоцубо является связь ее появления с сильными отрицательными эмоциями (смерть близких, известие о тяжелой болезни), что позволило дать этому заболеванию название синдрома разбитого сердца. Его чаще всего обнаруживают у пожилых женщин, которые находятся в постменопаузе (65 — 75 лет), что не исключает значимости утраты защитного действия эстрогенов при стрессовых ситуациях.
Такое поражение миокарда составляет примерно два процента от всех больных с острой коронарной патологией. После того, как оно было исследовано японскими врачами, в 2006 году сообщение о болезни представлено на Европейском конгрессе. Из-за своей относительной новизны и редкой встречаемости настроенность специалистов к нему пока отсутствует, поэтому в реальной практике таких случаев может быть больше.
Рекомендуем прочитать статью об ишемической кардиомиопатии. Из нее вы узнаете о причинах развития патологии, симптомах, методах диагностики и лечения. А здесь подробнее о дилатационной кардиомиопатии.
Симптомы
Кардиомиопатия такоцубо клинически сходна с инфарктом миокарда. Отличить эти патологии друг от друга поможет коронарография
Проявления синдрома разбитого сердца во многом схожи с симптомами острого инфаркта миокарда. Самыми частыми признаками такого недуга являются загрудинные боли, наблюдающиеся у 59% пациентов, и одышка, проявляющаяся у 30% больных. Кроме этого, такая форма кардиомиопатии может сопровождаться приступами тахикардии и периодическими обмороками.
При проведении обследования у больных с кардиомиопатией такоцубо выявляются следующие симптомы:
- боли в области сердца после любых перегрузок (психоэмоциональных или физических);
- ишемические изменения на ЭКГ;
- отсутствие признаков проходимости коронарных сосудов или незначительные нарушения функционирования артерий сердца;
- повышение уровней креатинкиназы-МВ и/или тропонина.
Прогноз
Несмотря на грозные исходные клинические проявления у некоторых больных, большинство пациентов переживают начальный приступ с очень низким уровнем больничной летальности или осложнений. После перенесённой острой стадии заболевания пациентов ожидает благоприятный исход с хорошим долгосрочным прогнозом.[4][15][17] Даже при тяжёлой систолической дисфункции в начале заболевания, сократительная способность миокарда начинает восстанавливаться уже в первые несколько суток и нормализуется в течение нескольких месяцев.[15][9][10][11] В 5 % случаев[23] возникает рецидив заболевания, вероятно, провоцируемый ассоциированным пусковым механизмом.[14][15]
Особенности течения
Проблема своевременного диагностирования этой формы кардиомиопатии состоит в том, что результаты анализов крови и ЭКГ почти идентичны с проявлениями инфаркта миокарда. Отличить синдром разбитого сердца от этого частого заболевания можно только по результатам коронарографии, которая показывает, что артерии сердца остаются здоровыми и гемодинамически значимое сужение этих сосудов отсутствует.
Опубликованные в журнале European Heart Journal результаты наиболее значимых исследований этой формы кардиомиопатии показали, что примерно 1,7-2,2% инфарктов миокарда на самом деле являются кардиомиопатией такоцубо. У большей половины пациентов с таким заболеванием приступу предшествует интенсивный стресс и у 74% больных повышается уровень катехоламинов. Отмечается, что по сравнению с нормальными показателями при кардиомиопатии такоцубо уровень этих гормонов способен повышаться в десятки раз.
Случаи синдрома разбитого сердца могли участиться в период пандемии
Во время пандемии американские ученые попытались установить прямую зависимость распространения кардиомиопатии такоцубо с социально-экономическими и политическими факторами. Они изучали истории болезней 1914 пациентов из двух больниц Кливленда.
Как было установлено, частота синдрома разбитого сердца среди пациентов с заболеваниями сердца увеличилась до 7,8%, по сравнению с 1,7% пациентов с диагнозом «стрессовая кардиомиопатия» до пандемии. Кроме того, больные с кардиомиопатией такоцубо в период пандемии дольше находились в больнице, чем до нее.
Объяснить рост случаев возникновения синдрома разбитого сердца несложно: во время пандемии люди по всему миру подверглись огромному стрессу из-за страха за себя и здоровье близких, нахождения в изоляции и ухудшения социально-политической обстановки.
Однако, как отмечается в исследовании, его результаты требуются в дополнительном подтверждении. Так как исследовались только пациенты из одного города, пока рано применять полученные выводы к пациентам в других странах. Часть пациентов с сердечно-сосудистыми заболеваниями могла избегать посещения больниц на время пандемии, что тоже повлияло на конечный результат.
Читать по теме:7 симптомов сердечного приступа, которые встречаются у женщин
Осложнения
Кардиомиопатия такоцубо может осложняться следующими состояниями:
- остановка сердца;
- брадиаритмия;
- тахиаритмия;
- кардиогенный шок;
- выраженная митральная регургитация;
- инсульт;
- верхушечное тромообразование.
Развитие острой сердечной недостаточности при синдроме разбитого сердца возрастает при присутствии следующих факторов:
- снижение фракции выброса левого желудочка менее 40%;
- присутствие физического стрессора;
- возраст старше 70 лет.
Распространенность и причины
Сильные эмоциональные переживания
Так как заболевание открыто сравнительно недавно, то и о распространенности, причинах и патологических звеньях синдрома разбитого сердца с уверенностью говорить пока не удается. На основании проведенных наблюдений установлено, что данный синдром встречается преимущественно среди женщин постменопаузального периода в возрасте от 40 до 55 лет. Обострения синдрома наблюдается в зимнее время. Намного реже, но все же, данный синдром может встречаться у молодых женщин, на ранних сроках беременности, в послеродовом периоде, у подростков и детей.
Существует много гипотез относительно природы заболевания: ряд авторов говорят о кардиомиопатии такотсубо как о прерванном варианте острого инфаркта миокарда. Японские кардиологи в свою очередь предлагают рассматривать синдром разбитого сердца как неизвестное (идиопатическое) заболевание, сопровождающееся преходящим нарушением функции левого желудочка. К возможным причинам заболевания относят эмоциональный и физический стресс, который приводит к выбросу в кровь значительного количества катехоламинов. Конкретными провоцирующими факторами могут быть следующие:
- беговая дорожка (тредмил),
- переохлаждение,
- злоупотребление алкоголем,
- половой акт,
- резкое падение артериального давления,
- оперативное вмешательство,
- сильные эмоциональные переживания,
- финансовый кризис,
- проблемы со здоровьем,
- стихийные бедствия.
Диагностика
Для выявления кардиомиопатии такоцубо назначаются следующие исследования:
- ЭКГ – обнаруживаются типичные для острой сердечной недостаточности изменения, проявляющиеся в нарушениях ритма, ритмичности и скорости сокращения стенок желудочков сердца (восстановление показателей ЭКГ при синдроме разбитого сердца происходит через 2-3 недели заболевания);
- Эхо-КГ – выявляется дискинез или акинез средней части и верхушки левого желудочка на фоне апикального и базального гиперкинеза, всегда определяется характерное изменение очертаний левого желудочка, иногда присутствует обструкция выходного тракта левого желудочка;
- коронарография – в отличие от острой коронарной недостаточности гемодинамически весомые стенозы коронарных артерий отсутствуют;
- МРТ – введение гадолиния показывает, что контраст не накапливается трансмурально или субэндокардиально, как при миокардитах и инфарктах миокарда;
- анализ сердечных сывороточных маркеров – повышение уровней креатинкиназы-МВ и/или тропонина обнаруживается у большинства (примерно у 89%) пациентов.
Симптомы у пациента
Наибольшее число диагностических ошибок при кардиомиопатии такоцубо связаны с тем, что клинические признаки болезни практически полностью идентичны острому периоду инфаркта миокарда. Больные жалуются на:
- чувство страха, беспокойство;
- боль в левой половине грудной клетке;
- потливость;
- прилив жара к голове и шее;
- выраженную нехватку воздуха;
- усиленное сердцебиение;
- перебои ритма сокращений.
Типичные формы включают сильную сердечную боль, к которой позже присоединяется одышка, обморочное состояние и тахикардия. Именно эти критерии положены в основу выявления синдрома разбитого сердца на основании исследований клиники Мейо. Из-за сильного сдавления основания сердца нарушается выброс крови в аорту.
Поэтому у некоторых пациентов заболевание начинается с признаков нарушения кровообращения головного мозга:
- тошнота, позывы на рвоту;
- головокружение с потерей сознания;
- судорожный припадок.
Низкий сердечный выброс приводит к кардиогенному шоку. При затруднении прохождения крови в аорту она может раскрыть створки митрального клапана и перейти в левое предсердие.
Нередко при тяжелом течении возникают нарушения ритма – тахикардия, брадикардия, фибрилляция предсердий, желудочков с последующей остановкой сердца. К осложнениям также относится образование тромба в полости левого желудочка, инсульт, острая сердечная недостаточность.
Смотрите на видео о причинах и лечении кардиомиопатии:
Лечение
Синдром разбитого сердца — показание для экстренной госпитализации в стационар
При выявлении признаков кардиомиопатии такоцубо пациент должен в срочном порядке госпитализироваться в стационар. Пока нет четких рекомендаций по лечению такой формы кардиомиопатии. Если развитию заболевания предшествовал сильный стрессовый фактор, то больному в острой стадии показан прием транквилизаторов. При наличии выраженных болей и других провоцирующих факторов, которые способствовали развитию недуга, показано их устранение.
Так же пациентам с кардиомиопатией такоцубо назначаются следующие снижающие нагрузку на миокард препараты:
- бета-адреноблокаторы;
- ингибиторы АПФ;
- мочегонные;
- антагонисты кальция;
- органические нитраты;
- антиагреганты;
- антикоагулянты.
При выявлении динамической обструкции выходного тракта левого желудочка в план медикаментозного лечения включают средства положительного инотропного действия.
При кардиомиопатии такоцубо может быть показано проведение баллонной внутриаортальной контрпульсации.
Длительность приема лекарственных средств определяется скоростью восстановления функций левого желудочка. Первые признаки улучшения работы сердца появляются через несколько дней, а на фоне поддерживающей медикаментозной терапии сердце обычно полностью восстанавливается на протяжении первых 2-х месяцев.
Первая помощь и лечение
Пациентам с подозрением на стресс-индуцированную кардиомиопатию показана срочная госпитализация в стационар. Это связано с возможностью быстрого развития осложнений и трудностью правильной постановки диагноза без специального инструментального и лабораторного обследования.
На первых этапах больным необходимо введение успокаивающих препаратов (Диазепам) и обезболивающих (Морфин, Дроперидол).
Основной проблемой является развитие кардиогенного шока на фоне низкого сердечного выброса.
Обычно применяющиеся в этом случае Добутамин, Норадреналин могут существенно ухудшить состояние пациентов, так как у них отмечается тридцатикратное повышение гормонов стресса в крови. Поэтому чаще всего используют:
- бета-адреноблокаторы (Карведилол);
- ингибиторы АПФ (Капотен);
- стимуляторы сократительной функции сердца (Симдакс).
При выраженной гипотензии применяется внутриаортальная баллонная контрпульсация. При обнаружении признаков тромбоза показан Варфарин, по мере нормализации показателей кровообращения его длительность применения сокращается.
К какому врачу обратиться
При возникновении болей за грудиной, одышки, эпизодов тахикардии и периодически возникающих обмороках следует обратиться к кардиологу. После проведения ЭКГ, Эхо-КГ и коронарографии врач сможет дифференцировать кардиомиопатию такоцубо от других проявлений острой коронарной недостаточности и назначит необходимое лечение.
Кардиомиопатия такоцубо относится к редким формам кардиомиопатий и чаще развивается на фоне сильного эмоционального или физического стресса. В последние годы такая патология обнаруживается все чаще. Ее проявления практически идентичны с признаками острого инфаркта миокарда, и отличить эти два заболевания можно только после проведения коронарографии. Тактики лечения этих двух болезней сердца также во многом схожи и подразумевают применение транквилизаторов для устранения стрессовых факторов и препаратов, обеспечивающих снижение нагрузки на сердечную мышцу.
О синдроме разбитого сердца в программе «Жить здорово!» с Еленой Малышевой:
Диагностика заболевания
Для того чтобы точно диагностировать именно стрессовую сердечную патологию, кардиолог назначает ряд таких аппаратных исследований:
- Ангиография. Дает возможность дифференцировать стрессовую патологию от острой коронарной недостаточности.
- Коронография. Позволяет отследить возможное развитие важных стенозов артерий, которые впоследствии могут привести к более серьезным осложнениям в работе левого желудочка.
- Электрокардиограмма или эхокардиограмма (ЭКГ или ЭхоКГ). Здесь в расшифровке будет отмечено повышение патологического сегмента ST. Также врач может отмечать синусовую брадикардию или тахикардию желудочков.
- МРТ сердца. Позволяет более детально оценить состояние сердца поступившего в стационар пациента.
- УЗИ сердца (ультразвуковое исследование). Выполняется за неимением аппарата для проведения МРТ.
Формы заболевания
Когда наступает «синдром разбитого сердца», то верхняя часть желудочка прекращает сокращаться, зато усиленно сокращается его базальный отдел. На данный момент выделяют две формы этой патологии:
- Апикальная частичная или умеренная форма чаще всего характерна для людей среднего возраста (30-45 лет).
- Обратная форма, свойственная молодым женщинам, у которых наблюдается гипердинамичность верхнего отдела желудочка и полная акинезия его базальных сегментов. Это более редкая форма заболевания, которую труднее определить.