ПУЛЬС
(лат. pulsus удар, толчок) — периодические колебания объема сосудов, связанные с динамикой их кровенаполнения и давления в них в течение одного сердечного цикла.
Пальпация и осмотр позволяют в норме обнаружить Пульс на всех крупных артериях (артериальный Пульс), а в отдельных случаях визуально выявляется и пульсация яремных вен, т. е. венный Пульс, для обнаружения к-рого и его дифференциации с передаточными колебаниями артериального Пульса обычно необходимы специальные методы исследования.
В редких случаях при особых физиологических состояниях у практически здоровых лиц, а также при некоторых формах патологии выявляется артериолярный, или так наз. прекапиллярный пульс (син. капиллярный пульс). Основная часть учения о Пульсе, его происхождении и клиническом значении относится к артериальному пульсу.
Учение о П. возникло в глубокой древности. Врачи Древней Греции, арабского Востока, Индии, Китая, исследуя разнообразные свойства П., пытались ставить по нему диагноз, определять прогноз болезни и даже судьбу человека. Гиппократ (5—4 вв. до н. э.) дал описание главных разновидностей пульса. К. Гален (2 в. н. э.), посвятивший учению о П. семь своих книг, различал 27 видов П., многие из его названий сохранились до настоящего времени. Парацельс (15—16 вв.) предложил исследовать П. на обеих руках и ногах, сосудах шеи, в области висков, в подмышечных впадинах. Открытие кровообращения У. Гарвеем (1628) заложило научные основы учения о П., к-рое значительно обогатилось в середине 19 в. после внедрения в практику исследований сфигмографии (см.). Несмотря на разностороннее развитие методов исследования системы кровообращения изучение П. и графические методы его регистрации сохраняют свое диагностическое значение.
Основные характеристики пульса
Какие же основные параметры этого показателя работы сердечно-сосудистой системы интересуют врача? Специалистами выделяется шесть основных характеристик пульса:
1. Ритм – чередование колебаний стенок артерий через равные временные промежутки. В норме пульс ритмичный и интервалы следующих друг за другом толчками почти одинаковы. Однако при различных патологиях этот показатель нарушается и возникает аритмия (то есть чередования колебаний стенок артерий возникают через разные временные промежутки).
2. Частота – отображает число возникающих за одну минуту колебаний артериальных стенок. Пульс может быть редким, умеренным или частым. Показатели нормы частоты пульса зависят от многих факторов, а норма оценивается по возрасту пациента. При некоторых патологиях сердца или сосудов частота сердечных сокращений и частота пульса могут не совпадать (например, в тех случаях, когда сердечные камеры заполняются кровью не полностью).
3. Наполнение – отражает объем крови, выбрасываемый в артерии из сердечных камер. В норме просвет артерии заполняется полностью и колебания сосудистых стенок становятся более ощутимыми – такой показатель характеризуется как «полный пульс». При плохо прощупываемом пульсе врач характеризует его как «пустой».
4. Напряжение – определяется силой нажатия на артерию, которая необходима для полной остановки тока крови в просвете артерии. Этот показатель зависит от уровня систолического давления. При гипертензии пульс становится твердым (или напряженным) и для пережатия артерии необходимы усилия, а о мягком пульсе говорят в тех случаях, когда такое действие выполняется без приложения особых усилий.
5. Величина – зависит от наполнения и напряжения. Определяется степенью колебания артериальных стенок между сокращением и расслаблением, а так же эластичностью сосудов. Выделяется несколько разновидностей величины пульса. Малый пульс провоцируется сужением аорты, чрезмерной эластичностью сосудистых стенок или сердечной тахикардией. Большой – возникает в тех случаях, когда сердце перекачивает больший объем крови по перенапряженным кровеносным сосудам (например, при гиперпродукции гормонов щитовидной железы или пороках клапанов аорты). Перемежающийся – вызывается тяжелыми поражениями сердечной мышцы и появляется при чередовании больших и малых волн. Нитевидный пульс характеризуется слабым прощупыванием ударов и возникает при массивных кровотечениях или шоковых состояниях.
6. Форма – определяется только инструментальным путем и отображает скорость изменения объема артериального просвета при наполнении сосуда кровью. Оценивая этот параметр пульса, врач может характеризовать его как медленный, скорый или дикротический.
Тест с ответами по «Сестринскому делу» Часть 2
Тестовые задания «Сестринское дело» разработаны преподавателями на основе Национальных стандартов РФ «Технологии выполнения простых медицинских услуг», и предназначены для самостоятельной подготовки слушателей к сертификационному тестированию. Данные тестовые задания составлены так, что необходимо выбрать один правильный ответ из пяти предложенных.
204. Частота пульса при брадикардии
1) менее 40 ударов в одну минуту; 2) менее 45 ударов в одну минуту; 3) менее 50 ударов в одну минуту; 4) менее 55 ударов в одну минуту; 5) менее 60 ударов в одну минуту.
205. Укажите нормальную частоту пульса взрослого пациента за одну минуту
1) 40 — 50; 2) 60 — 80; 3) 70 — 90; 4) 50 — 70; 5) 90 — 100.
206. Если пульс у тяжелобольного не определяется на лучевой артерии, то медсестра обязана попробовать определить его на артерии
1) тыла стопы; 2) подколенной; 3) сонной; 4) височной; 5) локтевой.
207. Напряжение пульса зависит
1) от величины сердечного выброса; 2) от артериального давления; 3) от общего количества циркулирующей крови; 4) от частоты сердечных сокращений; 5) от возраста пациента.
208. Какими пальцами пальпируют пульсирующую лучевую артерию при исследовании пульса?
1) первым пальцем; 2) первым и вторым; 3) вторым и третьим; 4) вторым, третьим, четвертым; 5) вторым, третьим, четвертым и пятым.
209. Выберете одно из свойств пульса
1) напряжение; 2) гипотония; 3) тахипноэ; 4) атония; 5) дистония.
210. Определите, что не относится к свойствам пульса
1) глубина; 2) частота; 3) ритм; 4) наполнение; 5) напряжение.
211. По величине пульс бывает
1) большим; 2) полным; 3) пустым; 4) твёрдым; 5) мягким.
212. Дефицит пульса возникает при
1) тахикардии; 2) снижении АД; 3) мерцательной аритмии; 4) повышении АД; 5) брадикардии.
213. По наполнению пульс различают
1) ритмичный, аритмичный; 2) скорый, медленный; 3) полный, пустой; 4) твердый, мягкий; 5) правильный, не правильный.
214. Наиболее взаимосвязаны свойства пульса
1) напряжение и наполнение; 2) напряжение и ритм; 3) частота и ритм; 4) скорость и частота; 5) наполнение и ритм.
215. Пульс ритмичный у взрослого пациента определяют
1) за одну минуту; 2) за 30 секунд, умножая результат на два; 3) за 15 секунд, умножая результат на четыре; 4) за 10 секунд, умножая результат на шесть; 5) за 6 секунд, умножая результат на десять.
216. Пульс аритмичный у взрослого пациента определяют
1) за одну минуту; 2) за 30 секунд, умножая результат на два; 3) за 15 секунд, умножая результат на четыре; 4) за 10 секунд, умножая результат на шесть; 5) за 6 секунд, умножая результат на десять.
217. По напряжению пульс различают
1) ритмичный, аритмичный; 2) скорый, медленный; 3) полный, пустой; 4) твердый, мягкий; 5) тоничный, атоничный.
218. Места определения пульса все, кроме
1) сонной артерии; 2) височной артерии; 3) лучевой артерии; 4) брюшной аорты; 5) артерии тыла стопы.
219. Какое условие обязательно должно быть соблюдено перед стандартным измерением артериального давления
1) через 1-2 часа после еды; 2) через 1 час после курения; 3) через 1 час после приема кофе; 4) через 2 часа после водных процедур; 5) все выше перечисленные.
220. При измерении артериального давления медсестра услышала появление тонов Короткова (систолическое давление), а диастолическое определить не смогла. В чём причина?
1) слишком мало воздуха в манжете; 2) слишком плотно прижата головка фонендоскопа к плечевой артерии; 3) слишком много воздуха в манжете; 4) слишком быстро выпущен воздух из манжеты; 5) несоответствие размера манжеты и окружности плеча.
221. Стандартное измерение артериального давления проводят
1) через 1-2 часа после еды; 2) через 1 час после курения; 3) через 1 час после приема кофе; 4) после 10 минутного отдыха; 5) всё перечисленное верно.
222. Измерение артериального давления проводится
1) только сидя и лежа; 2) только лёжа; 3) сидя, лёжа, стоя; 4) только стоя; 5) нет правильного ответа.
223. Разность между систолическим и диастолическим артериальным давлением называется
1) максимальным артериальным давлением; 2) минимальным артериальным давлением; 3) пульсовым давлением; 4) дефицитом пульса; 5) рабочим давлением.
224. О каком показателе артериального давления мы можем судить при исчезновении тонов Короткова над плечевой артерией?
1) пульсовое давление; 2) диастолическое давление; 3) систолическое давление; 4) артериальное давление; 5) рабочее давление.
225. О каком показателе артериального давления мы можем судить при появлении тонов Короткова над плечевой артерией?
1) пульсовое; 2) диастолическое; 3) систолическое; 4) артериальное; 5) рабочее.
226. Какое оборудование используют для измерения артериального давления?
1) тонометр; 2) термометр; 3) динамометр; 4) спирометр; 5) фонендоскоп.
227. Каким прибором выслушиваются тоны на плечевой артерии при измерении артериального давления?
1) пальпируются пальцами; 2) фонендоскопом; 3) тонометром; 4) пикфлоуметром; 5) термометром.
228. Выберите правильное утверждение. Манжету прибора для измерения артериального давления необходимо закреплять
1) чтобы между манжеткой и плечом не проходило ни одного пальца; 2) чтобы между манжеткой и плечом проходило 2 пальца; 3) чтобы между манжеткой и плечом проходил 1 палец; 4) манжетка туго должна обхватывать плечо; 5) не имеет значения.
229. Каково правильное положение руки больного при измерении артериального давления
1) согнута в локтевом суставе, ладонью вверх; 2) согнута в локтевом суставе, ладонью вниз; 3) разогнута в локтевом суставе ладонью вниз; 4) разогнута в локтевом суставе ладонью вверх; 5) рука опущена вниз.
230. Во время первого визита пациента измерять АД необходимо
1) 1 раз на одной руке; 2) 2 раза на одной руке; 3) 3 раза на одной руке; 4) 1 раз на обеих руках; 5) 3 раза на обеих руках.
231. К параметрам, определяющим величину артериального давления, относят
1) сила сокращений сердца; 2) частота сокращений сердца; 3) тонус стенки артерий; 4) от физической нагрузки; 5) возраст пациента.
232. Нормальные цифры систолического артериального давления по классификации ВОЗ (мм.рт. ст.)
1) 120 — 130; 2) 120 — 129; 3) 100 — 110; 4) 70 — 80; 5) 40 — 50.
233. Нормальные цифры диастолического артериального давления по классификации ВОЗ (мм.рт. ст.)
1) 120 — 130; 2) 110 — 120; 3) 100 — 110; 4) 80 — 84; 5) 40 — 50.
234. У пациента артериальное давление 150/100 мм рт.ст. Как называется состояние?
1) гипертермией; 2) аритмией; 3) гипертензией; 4) гипотензией; 5) нормотензией.
235. У пациента артериальное давление 80/50 мм рт.ст. Как называется состояние?
1) гипертермией; 2) аритмией; 3) гипертензией; 4) гипотензией; 5) нормотензией.
236. Частоту дыхания у взрослого пациента определяют
1) за одну минуту; 2) за 30 сек., умножая результат на два; 3) за 15 сек., умножая результат на четыре; 4) за 10 сек., умножая результат на шесть; 5) за 6 сек., умножая результат на десять;
237. По характеру одышка бывает
1) инспираторная; 2) экспираторная; 3) смешанная; 4) физиологическая; 5) всё перечисленное верно.
238. Одышка при затрудненном вдохе называется
1) смешанная; 2) периодического дыхания; 3) инспираторная; 4) экспираторная; 5) патологическая.
239. Инспираторную одышку характеризует
1) затруднение на вдохе; 2) кашель с большим количеством пенистой мокроты; 3) затруднение на выдохе; 4) затруднение на вдохе и выдохе; 5) кашель с трудноотделяемой мокротой.
240. Одышка при затрудненном выдохе называется
1) смешанная; 2) периодического дыхания; 3) инспираторная; 4) экспираторная; 5) патологическая.
241. Экспираторную одышку характеризует
1) затруднение на вдохе; 2) кашель с большим количеством пенистой мокроты; 3) затруднение на выдохе; 4) затруднение на вдохе и выдохе; 5) кашель с трудноотделяемой мокротой.
242. Назовите нормальную частоту дыхания взрослого пациента за одну минуту
1) 30-36; 2) 24-28; 3) 20-24; 4) 16-20; 5) 10-16.
243. При подсчёте частоты дыхательных движений учитывается только количество
1) вдохов; 2) выдохов; 3) задержки на вдохе; 4) задержки на выдохе.
244. При сборе мочи для определения суточного диуреза
1) собирают мочу за любые 24 часа; 2) собирают мочу с момента пробуждения пациента и до восьми утра следующего дня; 3) в восемь часов утра пациент мочится в унитаз, затем до восьми утра следующего дня всю мочу собирают в ёмкость; 4) собирают мочу каждые три часа, всего восемь порций; 5) собирают мочу за 12 часов, умножают полученный объём на два.
245. Плевральную пункцию проводят с целью
1) разъединение плевральных сращений; 2) отсасывание мокроты из бронхов; 3) уменьшение болевого синдрома; 4) удаление жидкости с плевральной полости; 5) удаления инородного тела из плевральной полости.
246. Акроцианоз – это синюшность
1) губ; 2) губ и кончика носа; 3) губ и кончика носа, пальцев рук; 4) губ и кончика носа, пальцев рук и ног; 5) губ и кончика носа, пальцев рук и ног, ушных раковин.
247. Скопление жидкости в брюшной полости это
1) анасарка; 2) гидроторакс; 3) асцит; 4) гидроперикардит; 5) пастозность.
248. Распространенные отеки подкожной клетчатки по всему телу – это
1) асцит; 2) гидроперикардит; 3) анасарка; 4) гидроторакс; 5) пастозность.
249. Медсестра может определить наличие наружных отеков у пациента методом
1) взвешивания; 2) пальпации голеней; 3) измерения суточного диуреза; 4) общего осмотра внешнего вида; 5) пальпации кистей рук.
250. При определении массы тела следует соблюдать условия все, кроме
1) натощак; 2) после опорожнения мочевого пузыря; 3) после опорожнения кишечника; 4) в одной и той же одежде; 5) после водных процедур.
251. Скопление жидкости в плевральной полости это
1) анасарка; 2) гидроторакс; 3) асцит; 4) гидроперикардит; 5) пастозность.
252. Как называется соотношение между суточным диурезом и введенной в организм жидкости за сутки
1) суточный диурез; 2) водный баланс; 3) дизурия; 4) олигоурия; 5) индекс массы тела.
253. Антропометрия включает измерение всех перечисленных параметров, кроме
1) роста; 2) веса; 3) силы; 4) окружности грудной клетки; 5) окружности головы.
254. В температурном листе фиксируются следующие показатели
1) графическое изображение температуры; 2) графическое изображение частоты дыхания; 3) графическое изображение массы тела; 4) графическое изображение артериального давления; 5) всё перечисленное.
255. При субфебрильной лихорадке температура тела повышается до цифр
1) 37,5°C; 2) 38°C; 3) 38,5°C; 4) 39°C; 5) 37°C.
256. Укажите, в каком периоде лихорадки пациенту показаны физические методы охлаждения
1) в период повышения температуры; 2) в период стояния температуры на высоких цифрах; 3) в период литического падения температуры; 4) в период критического падения температуры; 5) не имеет значения.
257. Укажите зависимое сестринское вмешательство при острых лихорадочных состояниях
1) смена нательного и постельного белья; 2) обильное питье; 3) применение пузыря со льдом; 4) применение грелки; 5) парентеральное введение жаропонижающих средств.
258. При фебрильной лихорадке температура тела повышается до
1) 38°C; 2) 39°C; 3) 40°C; 4) 41°C; 5) 37,5°C.
259. Определите, для какого периода лихорадки характерно данное состояние пациента – бледность, «гусиная кожа», озноб, мышечная дрожь, отсутствие потоотделения
1) для критического снижения температуры тела; 2) для литического снижения температуры тела; 3) для стадии подъема температуры тела; 4) для стадии стояния температуры тела на высоких цифрах; 5) при снижении температуры тела ниже нормы.
260. Укажите независимое сестринское вмешательство при литическом снижении температуры
1) согревание больного; 2) смена нательного и постельного белья; 3) применение пузыря со льдом; 4) парентеральное введение жаропонижающих средств; 5) придание положения больного с приподнятым ножным концом.
261. Выберите, что необходимо сделать медицинской сестре при уходе за пациентом в первом периоде лихорадки
1) раскрыть пациента; 2) дать холодное питье; 3) приложить холод к голове; 4) дать горячее питье, укрыть пациента; 5) накормить пациента.
262. Выберите, что необходимо сделать медицинской сестре при уходе за пациентом во втором периоде лихорадки
1) дать горячее питье; 2) поставить горчичники на грудную клетку; 3) дать обильное прохладное питье; 4) обложить грелками; 5) укрыть одеялом.
263. Выберете, что относится к физическим методам охлаждения
1) горячие ножные ванны; 2) согревающий компресс; 3) теплое питье; 4) холодный компресс на крупные сосуды; 5) парентеральное введение жаропонижающих средств.
264. Какая первая помощь необходима при критическом снижении температуры
1) горчичники на грудную клетку; 2) холодный компресс на голову; 3) обильное прохладное питье; 4) обложить грелками, горячий крепкий чай, кофе; 5) раскрыть пациента.
265. Укажите состояние, которое может возникнуть при критическом снижении температуры тела
1) нарушение ритма; 2) резкое падение АД; 3) резкий подъем АД; 4) нарушение мочеиспускания; 5) боль в животе.
266. Перед измерением температуры тела подмышечную впадину следует
1) осмотреть и насухо вытереть; 2) обмыть водой и вытереть; 3) протереть спиртом; 4) только осмотреть; 5) протереть любым кожным антисептиком.
267. В период критического падения температуры необходимо
1) приподнять ножной конец кровати; 2) обложить грелками, укрыть больного; 3) дать крепкий сладкий чай или кофе; 4) контроль пульса и АД; 5) всё перечисленное верно.
268. Температура тела при гиперпиретической лихорадке повышается
1) выше 41°C; 2) 40 — 41°C; 3) 39 — 40°C; 4) 38 — 39°C; 5) 37 — 38°C.
269. В норме температура тела человека изменяется в течение дня на
1) 1 — 1,5°C; 2) 0,8 — 1°C; 3) 0,5 — 0,8°C; 4) 0,3 — 0,8°C; 5) 0,1 — 0,3°C.
270. Укажите кратность измерений температуры тела пациента в стационаре в течение дня
1) 4 раза в день; 2) 3 раза в день; 3) 2 раза в день; 4) 1 раз в день; 5) столько, сколько необходимо.
271. Максимальная (летальная) температура тела, при которой наступает смерть
1) 40,5°C; 2) 41°C; 3) 41,5°C; 4) 42°C; 5) 42,5°C.
272. В развитии лихорадки различают следующее количество периодов
1) пять периодов; 2) четыре периода; 3) три периода; 4) два периода; 5) один период.
273. На сколько ударов в минуту увеличивается частота пульса при повышении температуры тела на 1°C (в ударах)
1) 20; 2) 15; 3) 10; 4) 5; 5) 2.
274. Определите, для какого периода лихорадки характерно данное состояние пациента – резкая слабость, обильный холодный пот, бледность кожных покровов, нитевидный пульс и снижение АД
1) для первого периода лихорадки; 2) для литического снижения температуры; 3) для критического снижения температуры; 4) для второго периода лихорадки; 5) такое состояние может возникнуть в любом периоде лихорадки.
275. Физиологическая температура тела пациента чаще бывает ниже
1) утром; 2) в обед; 3) вечером; 4) ночью; 5) не изменяется в течение суток.
276. Выберите время измерения температуры в подмышечной впадине ртутным термометром
1) 10 минут; 2) 5 минут; 3) 7 минут; 4) 15 минут; 5) 20 минут.
Article Rating
Таблица пульса по возрастам
Нормальные показатели пульса зависят от многих факторов: возраст, пол, активность (физическая или эмоциональная) или состояние покоя, уровень физической подготовки или присутствие заболеваний. Частота пульса измеряется в ударах, совершающихся за 1 минуту, а норма этого показателя определяется возрастом.
Нормальные показатели частоты пульса для детей:
| Возраст ребенка | max и min показатели | Среднее значение |
| 0 – 1 месяц | 110 – 170 | 140 |
| 1 – 12 месяцев | 102 – 162 | 132 |
| 1 – 2 года | 94 – 155 | 124 |
| 4 – 6 лет | 86 – 126 | 106 |
| 6 – 8 лет | 78 — 118 | 98 |
| 8 – 10 лет | 68 – 108 | 88 |
| 10 – 12 лет | 60 – 100 | 80 |
| 12 – 15 лет | 55 – 95 | 75 |
Нормальные показатели частоты пульса для взрослых:
| Возраст | max и min показатели | Среднее значение |
| До 50 лет | 60 – 80 | 70 |
| 50 – 60 лет | 65 – 85 | 75 |
| 60 – 80 лет | 70 – 90 | 80 |
Какой бывает пульс?
Специалисты выделяют такие виды пульса:
- артериальный – имеет наибольшее диагностическое значение, возникает вследствие ритмических толчкообразных колебаний артериальных стенок при изменении в их кровенаполнении во время работы сердца, характеризуется ритмичностью, частотой, наполнением, напряжением, высотой и формой (или скоростью);
- капиллярный (или пульс Квинке) – выявление такого пульса не является нормой, так как у здоровых людей кровоток в капиллярах непрерывный благодаря работе прекапиллярных сфинктеров, такой пульс определяется по интенсивности окраски ногтевого ложа, растертой пальцами кожи лба и придавленной покровным стеклом нижней губы;
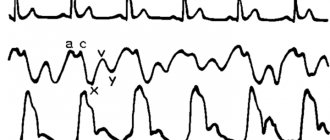
- венозный – выражается в пульсации шейных яремных вен и других крупных расположенных вблизи от сердца венозных сосудов, в периферических венах присутствует редко, по данным сфигмограммы и флебограммы может характеризоваться как отрицательный или положительный.
Видео: Пульс. О чем говорит его молчание
Определение
В общем понятии этого термина есть разделение на виды пульса. Каждый из них имеет свои нормативные значения, которые показывают функционирование всего организма.
Артериального
Это ритмичное сокращение стенок артерий при выбросе крови, которую подает сокращающаяся сердечная мышца. Волны пульса начинаются в устье клапана аорты, когда левый желудочек сердца выбрасывает кровь.
Ее основная волна формируется из-за прилива систолического давления при расширении сосудистого русла, а при спаде стенки принимают изначальную форму. Циклические сокращения миокарда создают ритм колебания аортных поверхностей, что приводит к механической пульсовой волне.
Она проходит сначала по большим артериям, плавно переходя на маленькие, и в последнюю очередь к капиллярам.
Чем дальше сосудистая сеть от сердца, тем меньше будут волны артериального и пульсового давления.
Капиллярного
Его еще называют пульсом Квинке. Это движение капилляров, которую чаще всего проверяют, нажимая на кончик ногтя. Покраснение ногтевой пластины показывает сердечный ритм. Его проявление — это отклонение от нормы, ведь у здорового человека движение крови по капиллярной сетке должно быть непрерывным, т. к. прекапиллярные сфинктеры работают постоянно.
Венозного
Сердцебиение отражается не только на артериальном русле, но и на венозном. При положительном венозном пульсе диагностируют недостаточность трикуспидального клапана. А вот отрицательный принято считать нормативным, но в мелкой и средней венозной сетке его нет.
Если сравнивать венозные волны с артериальными, то первые более плавные, даже вялые с более длительным периодом нарастания, чем падения.
Зачем определять пульс?
Пульс – это один из важных параметров качества физиологических процессов, отображающий состояние здоровья, уровень физической натренированности или наличие заболеваний сердца, сосудов и других систем и органов. Приведенные выше в таблицах показатели являются нормой пульса для здоровых людей, находящихся в состоянии покоя. Следует помнить – любые изменения в организме способны провоцировать отклонения от нормы в разные стороны. Например, во время беременности или при климаксе происходит гормональная перестройка, способная отражаться на частоте пульса. У человека частота пульса способна изменяться под воздействием многих факторов.
Учащенный пульс – тахикардия – может возникать при следующих физиологичных состояниях или патологиях:
- эмоциональный всплеск или стрессовая ситуация;
- беременность;
- климакс;
- жаркая погода или душное помещение;
- переутомление;
- высокий уровень физической подготовки;
- употребление продуктов, содержащих кофеин;
- прием некоторых лекарств;
- обильное менструальное кровотечение;
- выраженная боль;
- заболевания эндокринной и нервной системы, сосудов и сердца, высокая температура при некоторых инфекциях, новообразования, анемия, кровотечения и др.
Физиологическое или патологическое замедление пульса – брадикардия – может провоцироваться следующими факторами:
- сон;
- высокая натренированность сердечной мышцы (у спортсменов, активных людей);
- возрастные изменения;
- интоксикация;
- повышение внутричерепного давления;
- инфаркт миокарда;
- воспалительные процессы в тканях сердца;
- органические поражения сердца;
- язвенная болезнь;
- гипотиреоз;
- прием некоторых лекарств.
Разновидности PS
Область определения капиллярного PS
Поскольку кровеносная система представлена артериями, венами и капиллярами, то существуют следующие виды пульса у человека:
- артериальный – центральный (на аорте и сонной артерии) и периферический (на артериях конечностей);
- венозный – на стенках крупных вен, которые находятся около сердца.
- капиллярный – истинный и прекапиллярный.
Среди множества видов PS, прощупываемых на артериях, стоит выделить каротидный пульс. Он пальпируется в области сонной артерии. При этом лучше лежать или сидеть, поскольку чрезмерное нажатие может спровоцировать замедление биения сердца или даже его остановку.
Высокий и/или скачущий каротидный PS может быть признаком гипертензии, аортальной недостаточности, несращении аортального протока, других гиперматаболических состояний, которые могут вызывать быстрый подъём и снижение АД.
Что такое капиллярный пульс?
Самый мелкий кровеносный сосуд – капилляр, состоит из артериальной и венозной ветвей, и коленчатой перемычки между ними. Истинный капиллярный пульс – это пульсация артериальной веточки капилляра. Он проявляется в ложе ногтя при надавливании на конец ногтевой фаланги и проявляется как пульсирующее изменение окраски (см. фото вверху).
Истинный капиллярный пульс проявляется без надавливания в двух случаях:
- у молодых людей после перегревания на солнце или в бане;
- у пациентов с диагнозом Тиреотоксикоз (гиперфункция щитовидки).
Более крупные, чем капилляры, кровеносные артерии называются артериолы и венулы. Прекапиллярный или капиллярный пульс Квинке – это биение артериол, которое вызвано недостаточностью аортального клапана.
Увидеть такую пульсацию – изменение цвета кожного покрова, совпадающего с ЧСС и PS, можно в области лба или на нижней губе, а также в ложе ногтевых пластинок (без надавливания на них).
Какие бывают нарушения ритма?
В норме сокращения сердечной мышцы вызываются возникновением электрических импульсов, исходящих из отдела синусового узла (главного водителя сердечного ритма). Все сокращения происходят постоянно и ритмично, то есть почти через одинаковый интервал времени. А нарушения ритмичности пульса, вызывающиеся неправильны поступлением электрических импульсов, называются аритмией. В таких случаях пульс становится слишком медленным, быстрым, нерегулярным или неритмичным.
Провоцировать аритмии могут как функциональные нарушения, так и заболевания. Обычно первопричинами такого отклонения являются:
- нарушение проведения импульса через один из узлов проводящей системы сердца;
- изменения в образовании импульса в одном из узлов.
В зависимости от происхождения аритмии бывают следующими:
| По источнику возникновения |
|
| По количеству источников нарушения ритма |
|
| По характеру нарушения проведения электрического импульса |
|
При изменениях в возникновении импульса в синусовом узле развиваются такие виды аритмий:
- синусовая брадикардия (55 и менее ударов в минуту) – провоцируется патологиями сердца, артериальной гипотонией или гипотиреозом, сопровождается головокружением, ощущениями общей слабости и дискомфорта;
- синусовая тахикардия (более 90 ударов в минуту) – вызывается сильными эмоциональными всплесками, физическими нагрузками, лихорадкой и, иногда, патологиями сердца, сопровождается ощущением сердцебиения;
- синусовая аритмия (неправильное чередование сердечных ударов) – часто выявляется у подростков и детей и связана с дыханием (на вдохе частота пульса увеличивается, а на выдохе уменьшается), обычно не требует лечения;
- синдром слабости синусового узла (выражается в брадикардии или брадиаритмии с пароксизмами экстрасистолии и мерцательной аритмии) – провоцируется травмами и отклонениями в работе сердца, нарушениями в функционировании вегетативной нервной системы или поступлением отравляющих веществ и лекарственных средств, протекает скрыто или вызывает возникновение слабости, обмороков и сердцебиения.
Если клетки миокарда утрачивают способность генерировать электрический импульс в потенциал действия, то у человека развиваются следующие виды аритмий:
- экстрасистолия (внеочередные или преждевременные сокращения сердечной мышцы, лишний удар сердца) – провоцируется яркими эмоциями, вегетативными дисфункциями, злоупотреблением никотином, кофеином и алкоголем или органическими патологиями сердца, проявляется в виде пульсации в подложечной области, бледностью, повышенным потоотделением, ощущениями нехватки кислорода и сильными толчками и замираниями сердца, обморочными состояниями;
- пароксизмальная тахикардия (частота пульса 140 – 240 ударов в минуту) – приступы возникают и исчезают внезапно, продолжаются от нескольких секунд до нескольких часов, провоцируются гипертонической болезнью, патологиями сердца, пневмониями, сепсисом, приемом лекарств (Хинидина, сердечных гликозидов, мочегонных и Эфедрина) или дифтерией, сопровождаются ощущениями сердцебиения, слабости и присутствия комка в горле, частым мочеиспусканием и повышенной потливостью.
Самым опасным видом нарушения сердечного ритма является мерцательная аритмия. Вследствие этого отклонения от нормы у человека может развиваться тромбоэмболия, остановка сердца и сердечная недостаточность. Во время данного нарушения у человека возникают боли за грудиной, учащение пульса, ишемия сердечной мышцы (вплоть до инфаркта), признаки мерцания предсердий на ЭКГ и сердечной недостаточности. Спровоцировать развитие мерцательной аритмии могут следующие факторы:
- заболевания сердца;
- инсульт;
- сильный стресс;
- прием высоких доз этанола;
- передозировка некоторых лекарственных препаратов;
- хирургическая операция.
Причины слабого наполнения пульса
В зависимости от изменений этого показателя различают следующие виды пульса:
- Полный. Это означает, что кровенаполнение артерий достаточное.
- Пустой. Такой пульс возникает при малом объеме крови, выбрасываемой сердцем в систолу. Причинами такого состояния могут стать патология сердца (сердечная недостаточность, аритмии со слишком большой частотой сердечных сокращений) или уменьшение объема крови в организме (кровопотеря, обезвоживание).
Полный пульс наблюдается при увеличении ударного объема сердца и/или при возрастании объема циркулирующей крови.
У здорового человека он может регистрироваться при физической нагрузке. Чем выше тренированность, тем эффективнее сокращается сердце. Этим определяется та граница, до которой увеличение частоты сердечных сокращений сопровождается нарастанием ударного объема. Например, при пульсе, равном 150 в минуту, наполнение его будет разным у спортсмена и нетренированного пожилого человека.
Также хорошо наполненный пульс характерен для физиологического эритроцитоза, то есть увеличения количества эритроцитов в крови. В основном это характерно для жителей горной местности.
Патологические состояния и заболевания, сопровождающиеся пульсом повышенного наполнения:
- артериальная гипертензия, особенно на ранних стадиях развития;
- гипертиреоз, то есть избыточная гормональная активность щитовидной железы;
- значительный объем внутривенных инфузий, превышающий потребности организма;
- дыхательная недостаточность при болезнях легких;
- хроническое отравление медью, фосфором, марганцем, кобальтом;
- эритремия – опухоль костного мозга, сопровождающаяся выработкой в нем избытка эритроцитов.
https://www.youtube.com/watch?v=ytaboutru
Пульс слабого наполнения регистрируется при заболеваниях, сопровождающихся снижением ударного выброса сердца или уменьшением объема циркулирующей крови. Возможные причины:
- острая сердечная недостаточность при инфаркте миокарда, осложненном гипертоническом кризе;
- пароксизмальные тахикардии – суправентрикулярная и желудочковая;
- тахисистолическая форма фибрилляции предсердий, или мерцательной аритмии;
- фибрилляция и трепетание желудочков – аритмия, угрожающая жизни;
- хроническая сердечная недостаточность III – IV функционального класса, сопровождающаяся ухудшением систолической функции миокарда, то есть снижением его сократимости;
- обезвоживание, вызванное интенсивным потоотделением и недостаточным поступлением воды в организм (работа при высокой температуре окружающего воздуха);
- острая сосудистая недостаточность, возникающая при любом виде шока – анафилактическом (аллергической природы), геморрагическом (при быстрой кровопотере), травматическом, болевом и т. д.;
- артериальная гипотензия – снижение АД при гипотиреозе, надпочечниковой недостаточности;
- анемия, возникшая вследствие острой кровопотери после травмы, операции, кровотечения;
- несахарный диабет, при котором с мочой теряется до 10 – 12 литров жидкости в сутки;
- декомпенсация сахарного диабета, сопровождающаяся значительным количеством выделяемой мочи;
- тяжелая почечная недостаточность;
- значительные по площади ожоги;
- заболевания, сопровождающиеся многократной рвотой и/или длительной интенсивной диареей, например, холера и другие кишечные инфекции.
Слабый, нитевидный или пустой пульс имеет большее клиническое значение, так как вызван значительным нарушением сократимости миокарда или выраженными нарушениями в сосудистом русле. Такие состояния сопровождаются кислородным голоданием мозга, почек, сердца и требуют неотложной медицинской помощи.
Автор статьи: Действующий врач кардиолог Чубейко В. О. Высшее медицинское образование (ОмГМУ с отличием, присвоена ученая степень кандидата медицинских наук).
Частота сердечных сокращений
Частота сердечных сокращений – это количество сокращений сердца за единицу времени. Она отражает частоту сокращений желудочков сердца за одну минуту и в норме составляет от 60 до 80 ударов (у взрослого и здорового человека). Нередко этот показатель путают с пульсом, тогда как этот параметр работы сердечно-сосудистой системы отображает число колебаний стенок сосудов в ответ на сокращения сердца. Обычно и частота сокращений сердца, и пульс имеют примерно одинаковое значение.
От чего зависит ЧСС
Характеристики пульса могут меняться в зависимости от разных факторов, как окружающая среда, возраст, физиологические или патологические причины. Немаловажен и пол человека, так женское сердце бьется с большей скоростью, чем у мужчин. Если обобщить, то частота сердечных сокращений в большей степени зависит от причин:
- Физиологического плана, как нагрузка, стрессовое состояние, употребление пищи и ее переваривание. Есть напитки, которые оказывают немалое воздействие на пульс. Это кофеиносодержащие, в том числе кока-кола и алкоголь. У курильщиков также сердце бьется чаще. Сон и монотонная работа способствуют замедлению процесса фибрилляции желудочков и выброса ими крови.
- Патологического, например, инфекционными заболеваниями, гипертонией, новообразованиями, астмой, бронхитом, инфарктом, большой потерей крови. Нередко причиной замедления ЧСС является побочный эффект некоторых медицинских препаратов. Если сердце работает со сбоями, то пульсовые волны будут нерегулярными, а при закупорке вен на руках и ногах отсутствует полностью.
Форма пульсовых колебаний
Форма пульса отображает быстроту изменения давления между сокращением и расслаблением сердечной мышцы. В зависимости от этих показателей врачи выделяют следующее формы пульсовых колебаний:
- скорый пульс – является признаком аортальной недостаточности или тиреотоксикоза, возникает из-за того, что из желудочков выталкивается много крови и давление при диастоле резко снижается;
- медленный пульс – возникает при митральной недостаточности или сужениях стенок аорты, проявляется малыми перепадами давления;
- дикротический пульс – появляется при ухудшениях тонуса периферических сосудов и проявляется прохождением по сосудам дополнительной волны колебаний.
Напряжение
В зависимости от изменений этого показателя меняется и пульс. Характеристика пульса по его напряжению предусматривает деление на следующие разновидности:
- Твердый пульс. Обусловлен высоким артериальным давлением (АД), прежде всего систолическим. Пережать артерию пальцами в этом случае очень трудно. Появление данной разновидности пульса указывает на необходимость срочной коррекции АД гипотензивными препаратами.
- Мягкий пульс. Артерия сжимается легко, и это не очень хорошо, потому что данный вид пульса свидетельствует о слишком низком АД. Оно может быть обусловлено разными причинами: уменьшение объема циркулирующей крови, снижение тонуса сосудов, неэффективность сердечных сокращений.
Как правильно исследовать пульс?
Артериальный пульс легче всего измерить пальцем, а венозный и капиллярный пульс не могут определяться пальпацией и измеряются по специальным методикам. В некоторых случаях для исследования артериального пульса пациенту назначаются следующие инструментальные способы:
- сфимография;
- сфигмоманометрия;
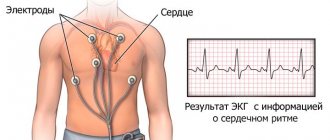
- ЭКГ или холтеровское ЭКГ;
- пульсикосиметрия.
Подсчет пульса может выполняться самостоятельно, близким или врачом. Помните, человек, которому проводят измерение пульса, должен быть расслабленным и эмоционально спокойным, его рука должна находиться в удобном положении!
Видео: Как измерить пульс
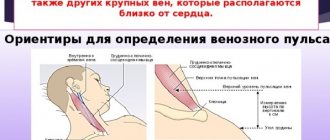
Чаще всего измерение выполняется при помощи пальпации лучевой артерии на запястье. Для этого двумя или четырьмя пальцами артерию прижимают так, чтобы подушечки пальцев ощущали колебания артериальных стенок. После этого засекают время (лучше делать это при помощи секундомера) и начинают считать пульс. Количество колебаний артериальных стенок может подсчитываться за 1 минуту, а если пульс ритмичный, то ускорить замер можно подсчетом частоты ударов за 30 секунд и умножения результата на 2.
Иногда пульс измеряется на других артериях:
- локтевая – на сгибе локтя или в центре запястья;
- сонная – на шее сбоку от щитовидного хряща и ближе к подбородку;
- подмышечная – на уровне края первого ребра;
- бедренной – на внутренней стороне бедра (ближе к лонному сочленению);
- височная – на виске чуть выше скулы.
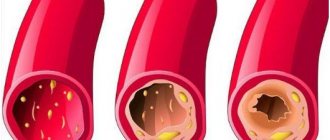
Лечение, если плохо прощупывается пульс на запястье
Для лечения наиболее частых причин плохого прощупывания пульса на запястье используют:
- атеросклероз: препараты для снижения холестерина (Аторвастатин, Роксера), снижающие вязкость крови (Курантил, Аспирин);
- синдром лестничной мышцы: миорелаксанты (Сирдалуд, Мидокалм), витамины группы В (Комбилипен), массаж, ЛФК;
- сердечная недостаточность: сердечные гликозиды (Дигоксин), улучшающие обмен в миокарде (Рибоксин, Милдронат);
- артериальная гипотония, нейроциркуляторная дистония по гипотоническому типу: настойка женьшеня, гидромассаж, циркулярный душ, электрофорез;
- спазм артерий из-за курения: Трентал, Дипиридамол, отказ от сигарет;
- анемия: препараты железа (Сорбифер Дурулес), витамины (Мильгамма, Витрум);
- снижение функции щитовидной железы: Йодомарин, L-тироксин.
Не прощупывается пульс на руке при низком давлении, ослаблении тонуса артерий, нарушении периферического кровообращения. Если на одной руке, то причину нужно искать в одностороннем сдавлении при остеохондрозе, синдроме запястного канала, врожденной аномалии развития подключичной артерии.