Что такое диабетическая кома
Кома (от греч. Coma – глубокий сон) – состояние на грани жизни и смерти, которое характеризуется полным отсутствием реакций на внешние раздражители, потерей сознания и ослаблением функций организма.
Диабетическая кома развивается у людей, имеющих диагноз – сахарный диабет и это состояние считается острым и серьёзным осложнением данного заболевания. При коме, развившейся на фоне сахарного диабета в организме происходят опасные изменения, в частности, происходит:
- нарушение работы внутренних органов;
- потеря сознания;
- нарушение функций головного мозга.
Симптомы гипогликемической комы, первая помощь при гипогликемической коме
Гипогликемические состояния характерны, большей частью, для диабета 1-го типа, хотя случаются и у больных, которые принимают препараты в таблетках. Как правило, развитию состояния предшествует резкое повышение количества инсулина в крови. Опасность гипогликемической комы – в поражении (малообратимом) нервной системы и головного мозга.
Разновидности диабетической комы
Диабетические комы могут быть двух видов:
- Гипергликемическая.
- Гипогликемическая.
Первый тип комы может быть вызван резким подъёмом в крови уровня глюкозы, как правило, от 30-35 ммоль/литр. Во втором случае кома может наступить при резком падении уровня глюкозы в крови до 3-3,5 ммоль/литр.
Мнение эксперта
Виктория Хромова
Врач-невропатолог, стаж 32 года
Важно – для каждого больного сахарным диабетом опасный уровень глюкозы может быть свой.
Гипергликемическая кома
Различают три подвида указанного коматозного состояния:
- кетоацидотическая;
- гиперсмолярная;
- лактоацидотическая.
Кетоацидотическая кома – развивается на фоне диабетического кетоацидоза. Если объяснять совсем простыми словами, то алгоритм формирования кетоацидоза следующий: человеческий организм, при недостатке инсулина не в состоянии обеспечить питание клеток глюкозой и её становится в организме много. Мозг начинает «изыскивать ресурсы», как накормить клетки за счёт внутренних источников, что в итоге приводит к выработке повышенного количества кетоновых тел (кетонов) или по-простому – «мусора». Так как организм болен, то кетоновые тела не могут быстро перерабатываться, как это происходит в здоровом теле. Естественно, алгоритм формирования такого состояния описан не подробно, но для общего понимая, что происходит внутри – достаточно.
Гиперсмолярная кома отличается отсутствием кетоацидоза, в связи с чем второе её название некетоацидотическая. Возникает также из-за недостатка инсулина в организме и если выражаться простыми словами, его обезвоживания. Кроме того, при данном виде комы уровень кислотности крови повышается.
Лактоацидотическая кома (гиперлактацидемическая) – возникает, как и две предыдущих из-за недостатка инсулина, но главный фактор, вызывающий потерю сознания и остальные сопутствующие коме процессы – накопление большого количества молочной кислоты в крови, что вызывает ацидоз и отключение сознания.
Гипогликемическая кома
Данный вид комы, как уже сказано ранее, может возникать вследствие резкого снижения уровня глюкозы в крови больного, что провоцирует дефицит энергии клеток головного мозга и приводит к нарушению сознания.
Развивается в результате передозировки инсулина или переизбытка контринсулярных гормонов (принимаемых перорально). В первом случае речь идёт о нейрогликопении, а во втором случае гиперкатехоламинемии. В обоих случаях внешние признаки наступления диабетической комы одинаковы, а вот предкоматозное состояние различается.
Причины и факторы риска
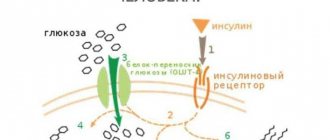
Основной причиной развития диабетической комы является дефицит инсулина в организме пациентов, страдающих сахарным диабетом. Это приводит не только к повышению концентрации глюкозы в крови, но и к энергетической недостаточности периферических тканей, не способных без инсулина усваивать глюкозу.
Нарастающая гипергликемия влечет повышение осмотического давления во внеклеточной жидкости и внутриклеточную дегидратацию. В результате увеличивается осмолярность крови, нарастает тяжесть гипогликемии, что обусловливает развитие шокового состояния.
Диабетическая кома – тяжелая патология, которая способна приводить к опасным для жизни осложнениям.
Недостаточность инсулина способствует мобилизации жирных кислот из жировой ткани, что становится причиной образования в клетках печени кетоновых тел (бета-гидроксимасляной кислоты, ацетоацетата, ацетона). Избыточная продукция кетоновых тел, обладающих кислой реакцией, приводит к снижению концентрации бикарбоната и, соответственно, уровня pH крови, то есть формируется метаболический ацидоз.
Основная причина диабетической комы – нехватка инсулина в организме
При стремительном росте гипергликемии происходит и быстрое нарастание уровня осмолярности крови, что влечет нарушение экскреторной (выделительной) функции почек. Вследствие этого у пациентов развиваются гипернатриемия, еще более усиливающаяся гиперосмолярность. Причем уровень бикарбонатов и рН остаются в пределах нормы, так как кетоацидоз отсутствует.
В результате дефицита инсулина при сахарном диабете снижается активность пируватдегидрогеназы – фермента, ответственного за превращение пировиноградной кислоты в ацетилкофермент А. Это обусловливает накопление пирувата и переход его в лактат. Значительное накопление в организме молочной кислоты приводит к ацидозу, который блокирует адренергические рецепторы сердца и сосудов, снижает сократительную функцию миокарда. В результате развивается тяжелый дисметаболический и кардиогенный шок.
К диабетической коме могут приводить следующие факторы:
- грубые погрешности диеты (включение в рацион значительного количества углеводов, особенно легкоусвояемых);
- нарушения схемы проведения инсулинотерапии или приема сахаропонижающих препаратов;
- неадекватно подобранная инсулинотерапия;
- тяжелые нервные потрясения;
- инфекционные заболевания;
- хирургические вмешательства;
- беременность и роды.
Причины возникновения комы при диабете
Исходя из изложенной выше классификации причины возникновения комы отличаются, в том числе:
Кетоацидотическая:
- несвоевременная постановка диагноза;
- недостаточная доза инсулина или прекращение введение препарата;
- использование некачественного инсулина (происходит в результате неверного хранения лекарства или истечения его срока годности);
- нарушение прописанной врачом диеты (поступление в организм алкоголя, жиров или легко всасывающихся жиров);
- голодание;
- попытка самоубийства.
В группе риска находятся больные сахарным диабетом, находящиеся в одном из перечисленных ниже статусов:
- беременные;
- больные с инфекционными заболеваниями, которые случайно присоединились к человеку;
- больные, длительное время принимающие диуретики или глюкокортикоиды;
- спортсмены и люди, повышенные нервному перенапряжению;
- больные, перенёсшие травмы или хирургическое вмешательство.
Гиперсмолярная:
- Любое обезвоживание организма (понос, повышенное мочеиспускание на фоне приёма мочегонных лекарств);
- большое количество углеводов, поступивших в организм с пищей или передозировка глюкозой;
- обильное кровотечение;
- сопутствующее заболевание (несахарный диабет);
- гемодиализ.
В группе риска находятся больные сахарным диабетом, которые находятся в состоянии, усиливающем инсулиновую недостаточность, в том числе:
- любое присоединённое заболевание;
- травма;
- хирургическое вмешательство;
- хроническая терапия антагонистами инсулина.
Лактоацидотическая:
- наличие инфекции в организме или воспалительного процесса;
- формирование гипоксемии (как правило, происходит из-за сердечной или дыхательной недостаточности);
- хронические болезни печени или почек с хронической недостаточностью указанных органов;
- перенесённый инфаркт миокарда;
- обильное кровотечение;
- приём бигуанидов (вводить такие препараты больному сахарным диабетом необходимо только по рекомендации специалиста);
- алкоголизм в хронической стадии.
Гипогликемическая:
- передозировка инсулином или гипогликкемизирующих лекарственных средств;
- употребление в пищу еду с низким содержанием углеводов после инъекции инсулина, равно как и полное воздержание от еды после инъекции;
- интенсивная физическая нагрузка;
- лечение сахароснижающими препаратами;
- приём салицилатов.
Указанные причины не являются единственными, но наиболее часто встречающимися.
Виды заболевания
В зависимости от особенности метаболических нарушений выделяют такие виды диабетической комы:
- Кетоацидотическая кома – обусловлена отравлением организма и в первую очередь центральной нервной системы кетоновыми телами, а также нарастающими нарушениями водно-электролитного баланса и кислотно-щелочного равновесия.
- Гиперосмолярная гипергликемическая некетоновая кома – осложнение сахарного диабета II типа, характеризуется резко выраженной внутриклеточной дегидратацией и отсутствием кетоацидоза.
- Гиперлактацидемическая кома. Сахарный диабет сам по себе редко приводит к накоплению молочной кислоты в организме пациентов – как правило, причиной лактат-ацидоза становится передозировка бигуанидов (гипогликемических лекарственных средств).
Смертность при кетоацидотической коме достигает 10%. При гиперосмолярной гипергликемической некетоновой коме показатель смертности – около 60%, при гиперлактацидемической коме – до 80%.
Признаки
Симптомы комы необходимо рассматривать дифференцированно, как и в случае с причинами. Непосредственно перед потерей сознания существует стадия, которая называется прекома. Что происходит с организмом человека на стадии прекомы в том или ином случае, рассмотрим ниже.
Кетоацидотическая:
Развивается медленно в течение 1,5-2 дней, но если в организме присутствует острое инфекционное заболевание или перенесён инфаркт, развитие будет намного быстрее.
Признаки приближающейся комы при данном виде болезни следующие:
- общая слабость;
- сухость во рту;
- жажда;
- потеря массы тела;
- позывы к мочеиспусканию;
- полная потеря аппетита;
- сухость кожи и слизистых;
- головная боль;
- тошнота и рвота.
Гиперсмолярная кома развивается также как и предыдущая, но намного медленнее, в течение 10-15 дней. Помимо описанных симптомов, у больного могут наблюдаться судороги, парезы, афазии и нистагмы. Отсутствует запах ацетона изо рта (в первом случае он присутствует).
Лактоацидотическая кома развивается быстрее своих предшественников и может возникнуть уже через несколько часов. Для неё характерны следующие предвестники:
- боль в мышцах;
- стенокардия (бывает, возникает учащённое дыхание);
- понос;
- тошнота;
- рвота;
- сонливость;
- помрачение сознания.
При нейроглипокении (подвид гипогликемической комы) человек начинает чувствовать голод, понижается умственна и физическая активность, может возникнуть неадекватное поведение. Возможны перепады настроения и изменения со стороны зрительной системы, которые выражаются то в ухудшении, то в улучшении зрения.
При гиперкатехоламинемии (второй подвид гипогликемической комы) у человека может развиться тремор конечностей, появляется тахикардия, кожные покровы бледнеют, повышается артериальное давление, увеличивается потоотделение , появляется чувство тревожности, возможны кошмарные сновидения.
Таким образом, диабетическая кома, как и её симптомы сильно отличается и рассматривать её необходимо в каждом конкретном случае отдельно.
Гиперсмолярная кома
Эта разновидность комы хоть и встречается в 6-10 раз реже, чем ДКА, но в 50% случаев приводит к гибели больного. Гиперсмолярная кома – это диабетическая кома, при которой повышение сахара в крови не сопровождается выработкой кетоновых тел и ацетона, а коматозное состояние вызывается резким и сильным обезвоживанием.
Во время гиперсмолярного синдрома увеличивается содержание электролитов в крови, повышается осмолярность, содержание глюкозы резко возрастает – выше 30, как правило – от 40 до 50 (предел) ммоль/л, но pH крови остается в норме.
С признаками гиперсмолярного синдрома чаще всего госпитализируют пожилых диабетиков с «большим стажем» сахарного диабета 2-го типа. Однако всем неинсулинзависимым диабетиками надо быть на стороже – в 10% случаев диабетическая кома по гиперсмолярному типу заканчивается кетоацидозной комой.
Гиперсмолярная кома развивается несколько дней или даже недель. Первые дни характеризуются признаком частого мочеиспускания, которое к моменту госпитализации практически отсутствует. Симптомы и признаки этой формы:
- общее недомогание,
- обезвоживание, сильная жажда,
- судороги, параличи,
- нистагмы – судорожные частые движения глазных яблок,
- нарушение речи,
- уменьшение количества мочи.
Методы диагностики
Для того чтобы было легче отличить один подвид от другого рекомендуем воспользоваться нашей сводной таблицей. При её использовании будет легко понять, какой тип комы может возникнуть или уже возник у пациента.
| Признак | Кетоацидотическая | Гиперосмолярная | Гиперлактацидемическая | Гипогликемическая |
| Скорость развития | медленно | медленно | быстро | быстро |
| Поведение пациента | пассивное | пассивное (редко возбуждённое) | Пассивное (иногда возбуждённое) | возбуждённое |
| Дыхание | Глубокое, шумное | Обычное, поверхностное, частое | Шумное, глубокое | обычное |
| Запах ацетона | определяется | отсутствует | отсутствует | отсутствует |
| Кожа | Сухая, холодная | сухая | Сухая, бледная | влажная |
| Тонус глазного яблока | понижен | Резко понижен | нормальный | нормальный |
| зрачки | сужены | нормальные | нормальные | Широкие |
| судороги | нет | У 30% пациентов | нет | есть |
| Давление артериальное | понижено | Значительно понижено | понижено | Нормальное, немного повышенное |
Гипергликемическая кома
Наиболее опасное осложнение сахарного диабета – гипергликемическая кома. Это состояние, при котором происходит нарастание недостаточности инсулина в организме и глобальное снижение утилизации глюкозы. Развиться кома может при любом типе сахарного диабета, однако, случаи возникновения её при диабете 2 типа крайне редки. Чаще всего диабетическая кома является следствием диабета 1 типа – инсулинозависимого.
Причины
Причин развития комы несколько:
- не выявленный сахарный диабет;
- неправильное его лечение;
- несвоевременное введение дозы инсулина или введение недостаточной дозы;
- нарушение диеты;
- приём некоторых лекарств, например, преднизолона или мочегонных.
Кроме этого, можно выделить несколько внешних факторов, которые могут запустить механизм комы – различные инфекции, перенесённые больным сахарным диабетом, хирургические вмешательства, стрессы, психические травмы. Это связано с тем, что при воспалительных процессах в организме или увеличении психической нагрузки расход инсулина резко увеличивается, что не всегда учитывается при расчёте необходимой дозы инсулина.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Даже переход с одного вида инсулина на другой может спровоцировать гипергликемическую кому, поэтому его замену лучше проводить под наблюдением и некоторое время пристально следить за состоянием организма. И ни в коем случае нельзя использовать замороженный или просроченный инсулин!
Беременность и роды – также факторы, способные спровоцировать подобный криз. Если беременная женщина имеет скрытую форму диабета, о которой даже сама не подозревает, кома может вызвать смерть как матери, так и ребёнка. Если же диагноз «сахарный диабет» был поставлен ещё до беременности необходимо тщательно следить за своим состоянием, любые симптомы сообщать гинекологу и контролировать уровень сахара в крови.
Для больных сахарным диабетом второго типа осложнение, гипергликемическая кома, может быть спровоцировано заболеваниями, связанными с работой поджелудочной железы, например, панкреонекрозом. Это приводит к тому, что инсулина, итак вырабатываемого в недостаточном количестве, становится ещё меньше – как следствие может развиться криз.
Группа риска
Криз – самое грозное, но не всегда развивающееся осложнение. К группе риска относятся – больные хроническими заболеваниями, перенёсшие хирургические операции, беременные.
Риск развития гипергликемической комы значительно повышен у тех, кто склонен к нарушению прописанной диеты или не обоснованно занижает дозы вводимого инсулина. Приём алкоголя также может спровоцировать развитие комы.
Отмечено, что гипергликемическая кома редко развивается у больных в пожилом возрасте, а также у имеющих избыточную массу тела. Наиболее часто это осложнение проявляется у детей (как правило, из-за грубого нарушения диеты, о котором часто даже родители и не подозревают) или больных в молодом возрасте и с небольшим сроком заболевания. Почти у 30% больных сахарным диабетом наблюдаются симптомы прекомы.
Симптомы начавшейся комы
Гипергликемическая кома развивается в течение нескольких часов, а порой и суток. Признаки наступающей комы постепенно нарастают. Первыми симптома являются:
- нестерпимая жажда, сухость во рту;
- полиурия;
- тошнота, рвота;
- кожный зуд;
- общие признаки интоксикации организма – слабость, нарастающая головная боль, утомляемость.
При наличии хоть одного признака срочно проверить уровень сахара в крови. При состоянии близкому к коме он может достигать 33 ммоль/л и выше. Самое страшное в данном состоянии – спутать его с обычным пищевым отравлением, никак не связывая с гипергликемией. Это приводит к тому, что время, необходимое для принятия мер по предотвращению развития комы бывает упущено и криз развивается.
Если никаких мер по введению дополнительной дозы инсулина не принято симптомы несколько меняются, начинается прекома: вместо полиурии – анурия, рвота усиливается, становится многократной, но не приносящей облегчения. Изо рта появляется запах ацетона. Болевые ощущения в животе могут быть различной степени интенсивности – от острых болей до ноющих. Развиваются либо понос, либо запор, и больному потребуется помощь.
Последняя стадия перед комой характеризуется спутанностью сознания, кожные покровы становятся сухими и холодными, шелушатся, температура тела ниже нормы. Падает тонус глазных яблок – при надавливании они ощущаются как мягкие, тургор кожи снижен. Присутствует тахикардия, артериальное давление падает.
Характерно шумное дыхание Куссмауля – ритмичные редкие дыхательные циклы с шумным глубоким вдохом и резким усиленным выдохом. Запах ацетона при дыхании. Язык сухой, обложен коричневым налётом. После этого наступает истинная кома – человек теряет сознание, не реагирует на внешние раздражители.
Скорость развития гипергликемической комы всегда индивидуальна. Обычно, прекома длиться 2–3 дня. Если не оказывается необходимая медицинская помощь в условиях стационара, смерть наступает в течение 24 часов после начала комы.
Диабетический криз — механизмы
Основной момент в развитии комы – это нарушение клеточного метаболизма в результате превышения уровня глюкозы в плазме крови.
Высокий уровень глюкозы в сочетании с недостатком инсулина приводит к тому, что клетки организма не могут использовать энергию расщепления глюкозы и испытывают «энергетическое» голодание. Для предотвращения этого изменяется метаболизм клетки – с глюкозного он переходит на безглюкозный способ производства энергии, а, точнее, начинается расщепление белков и жиров до глюкозы. Это способствует к накоплению большого количества продуктов их распада, одним из которых являются кетоновые тела. Они достаточно токсичны и на стадии прекомы их присутствие вызывает чувство сродни эйфории, а при дальнейшем их накоплении – отравление организма, угнетение ЦНС и головного мозга. Чем выше уровень гипергликемии и больше кетоновых тел – тем сильнее их влияние на организм и последствия самой комы.
Современные аптеки предлагают тест–полоски для определения кетоновых тел в моче. Ими имеет смысл воспользоваться если уровень глюкозы в крови превышает 13–15 ммоль/л, а также при заболеваниях, способных спровоцировать наступление комы. Некоторые глюкометры также имеют функцию определения кетоновых тел.
Неотложная помощь при диабетической коме
При признаках наступающей комы необходимо обязательное введение короткого инсулина подкожно – каждые 2-3 часа в зависимости от уровня глюкозы в крови, контроль уровня сахара каждые 2 часа. Приём углеводов должен быть строго ограничен. Обязательно принимать препараты калия и магния, пить щелочные минеральные воды – это предотвратит гиперацидоз.
Если после двукратного введения инсулина симптомы не прошли, а состояние не стабилизировалось или ухудшилось – необходимо срочно принять мед помощь. Обращение к врачу необходимо даже в том случае, если была использована ручка шприц для инсулина и это позволило стабилизировать ситуацию. Специалист поможет разобраться в причинах, спровоцировавших осложнение и назначить адекватное лечение.
Если же состояние больного тяжёлое и близится к обморочному – необходима неотложная помощь. Вывести больного из коматозного состояния с минимальными последствиями для организма можно только в условиях клиники.
До приезда скорой помощи можно оказать первую помощь:
- положить больного набок, чтобы предотвратить захлёбывание рвотными массами и западание языка;
- тепло укрыть или обложить грелками;
- контролировать пульс и дыхание;
- при остановке дыхания или сердцебиения начать реанимационные действия – искусственное дыхание или массаж сердца.
Три категорических «НЕЛЬЗЯ» при оказании первой помощи!
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
- Нельзя оставлять больного одного.
- Нельзя препятствовать ему во введении инсулина, расценивая это как неадекватные действия.
- Нельзя отказываться от вызова скорой помощи, даже если состояние стабилизировалось.
Профилактика гипергликемической комы
Чтобы не доводить организм до таких тяжелейших состояний, как кома необходимо придерживаться простых правил: всегда соблюдать диету, постоянно контролировать уровень глюкозы в крови, своевременно вводить инсулин.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Обязательно нужно обращать внимание на срок годности инсулина. Использовать просроченный нельзя!
Лучше избегать стрессов и больших физических нагрузок. Любое инфекционное заболевание лечить.
Родителям детей, у которых диагностирован сахарный диабет 1 типа, большое внимание нужно уделить контролю соблюдения диеты. Довольно часто ребёнок нарушает диету втайне от родителей – лучше заранее объяснить все последствия такого поведения.
Здоровым людям необходимо периодически проверять уровень сахара в крови, при отклонениях от нормы обязательно обращаться к эндокринологу.
Реабилитация после комы или прекомы
После таких тяжёлых осложнений, как коматозные состояния большое внимание необходимо уделить реабилитационному периоду. Когда пациент покинет больничную палату, нужно создать все условия для его полноценного восстановления.
Во-первых, выполнять все предписания врача. Это касается и питания и образа жизни. При необходимости отказаться от вредных привычек.
Во-вторых, восполнять недостаток витаминов, микро- и макроэлементов, потерянных во время осложнения. Принимать витаминные комплексы, уделять внимание не только количеству, но и качеству пищи.
И, последнее, не сдаваться, не опускать руки и стараться радоваться каждому дню. Ведь сахарный диабет – это не приговор, это просто образ жизни.
Источник diabethelp.org
Неотложная помощь
Для того, чтобы правильно оказать необходимую доврачебную помощь, первое правило – оцените ситуацию, что привело к потере сознания у человека или к началу у него предкоматозного состояния, чтобы не начать оказывать первую помощь при гипогликемии больному, впавшему в кетоацидотическую кому.
После того как вы определили, какая именно кома (прекома) у больного можно переходить к действиям. Независимо от вида комы, первым делом необходимо вызвать скорую помощь и подробно объяснить им, что случилось и уточнить, про диабет.
Кетоацидотическая:
- Положите больного набок, то исключит попадание рвотных масс в дыхательные пути, если начнётся рвота.
- Отследите частоту сердечных сокращений, измерьте АД, чтобы сообщить бригаде скорой помощи о своих наблюдениях.
- При наличии у больного запаха ацетона изо рта, можно ввести один раз 5 единиц инсулина короткого действия.
При гиперосмолярной коме алгоритм действий тот же, что и при предыдущей плюс к этому рекомендуем укутать больного. Кроме того, необходимо измерить уровень сахара в крови и при сильном его превышении сделать инъекцию короткого инсулина. Кроме того, в случае, когда близкие в состоянии поставить пациенту капельницу, рекомендовано введение в организм физраствор со скоростью одна капля в минуту.
При Гиперлактацидемической коме алгоритм действий тот же, что и при предыдущих двух.
Первая помощь при гипогликемической коме отличается от предыдущих тем, что больному необходимо дать рассосать кусочек сахара или накормить его пищей, содержащей легкоусвояемые углеводы (печенье, белый хлеб).
В том случае, если больной находится в обморочном или предобморочном состоянии, необходимо дать ему тёплого сладкого чая или воды. Уложить его набок и если это возможно, ввести 1 мл глюкагона внутримышечно.
Мнение эксперта
Сергей Величко
Врач-невропатолог, стаж 21 год
Важно – если больной уже потерял сознание ни в коем случае не вливайте ему жидкость насильно, он может захлебнуться.
Кетоацидотическая кома — первая помощь
В первую очередь, следует вызвать скорую помощь и проверить все жизненные функции больного – дыхание, давление, сердцебиение, сознание. Основная задача – поддержка сердцебиения и дыхания до момента, пока приедет скорая помощь. Оценить – в сознании ли человек, можно простым способом: задайте ему какой-либо вопрос, несильно ударьте по щекам и разотрите мочки его ушей. Если реакция отсутствует, человеку угрожает серьезная опасность. Поэтому медлить с вызовом скорой помощи нельзя.
Кома в детском возрасте
Ребёнок, как и пожилой человек может впасть в диабетическую кому и самое страшное в данной ситуации, что в большинстве случаев это происходит из-за неверной постановки диагноза и получения совсем не того лечения, которое требуется.
Так, предкоматозное состояние у ребёнка часто принимают за признаки инфекционной болезни или менингита, в связи с чем малыша начинают лечить от этих болезней.
Характерная особенность диагностирования отклонений у грудных младенцев связана с тем, что в их моче отсутствуют кетановые тела, что вызывает определённые сложности. Все остальные проявления всё также как и у взрослых.
Профилактика коматозных состояния при диабете
Осложнения сахарного диабета, комы в частности, могут быть очень опасны. Именно поэтому лучше следить за собственным состоянием и соблюдать некоторые правила предосторожности:
- нужно следовать составленному врачом режиму питания и соблюдать диету;
- пациент обязан регулярно ходить на осмотры к врачу, сдавать анализы;
- важен самоконтроль и соблюдение правил безопасности (пациент должен иметь при себе глюкометр и регулярно измерять уровень сахара в крови);
- рекомендуется активный образ жизни, частые прогулки на свежем воздухе, посильная физическая активность;
- очень важно следовать точным рекомендациям и соблюдать дозировки инсулина и других препаратов;
- ни в коем случае не стоит заниматься самолечением и применять любые средства народной медицины без предварительной консультации лечащего эндокринолога.
Соблюдение таких простых правил в большинстве случаев помогает предотвратить развитие осложнений, в том числе и наступление комы. При появлении любых тревожных изменений нужно немедленно обратиться к врачу.
Прогноз и профилактика
Конечно, больной диабетом должен придерживаться рекомендаций, которые ему поставил врач и мы уверены, эта фраза уже набила оскомину у таких пациентов, но приведённые ниже правила помогут предотвратить тяжёлое течение диабета и кому:
- Придерживаться диеты, которую подобрал для вас врач.
- Не вести малоподвижный образ жизни, но и не переутомляться – физическая активность должна быть в меру.
- Употреблять не менее 1,5 л воды, не считая чая, соков и других жидкостей.
- Контролировать вес.
- Не допускать голодания, организм должен быть сытым (дробное питание часто и небольшими порциями).
- Контролировать уровень глюкозы в крови на протяжении всего дня.
- Ни в коем случае не пропускать инъекции инсулина и не изменять дозировку.
- Внимательно относиться к своему здоровью и лечить все возникающие болезни.
Итак, диабетическая кома – серьёзное и опасное состояние больного диабетом, которое может привести к необратимым последствиям в организме и даже смерти. Не стоит пренебрегать рекомендациям врача. Берегите себя!
Диагностика
Клиническая картина диабетической комы не всегда бывает ясной. Решающее значение в ее диагностике имеет лабораторное исследование, определяющее:
- уровень гликемии;
- присутствие кетоновых тел в плазме крови;
- рН артериальной крови;
- концентрацию электролитов в плазме, прежде всего натрия и калия;
- значение осмолярности плазмы;
- уровень жирных кислот;
- наличие или отсутствие ацетона в моче;
- концентрацию молочной кислоты в сыворотке крови.
Основной причиной развития диабетической комы является дефицит инсулина в организме пациентов, страдающих сахарным диабетом.
Гиперлактацидемическая кома
Это острое осложнение обусловлено резким увеличением содержания в крови молочной кислоты. Способствуют развитию лактатацидоза:
- инфекционные и воспалительные заболевания;
- массивные кровотечения;
- острый инфаркт миокарда;
- хронический алкоголизм;
- тяжелые физические травмы;
- хронические заболевания печени;
- недостаточность функции почек.
Особое место среди этиологических факторов занимает прием бигуанидов. Следует подчеркнуть, что при поражении печени или почек даже минимальная доза бигуанидов может вызвать лактатацидоз в результате накопления препарата в организме.
Патогенеза
В основе патогенеза лактатацидоза — гипоксия. В условиях недостаточности кислорода происходит активация анаэробного пути гликолиза, что сопровождается накоплением избытка молочной кислоты. Его механизм такой: дефицит инсулина приводит к тому, что пировиноградная кислота переходит не в ацетил-коэнзим-А, как должно быть, а в лактат; в условиях гипоксии тормозится ресинтез лактата в гликоген.
Патогенез гиперлактацидемии при лечении бигуанидами связан с нарушением прохождения пировиноградной кислоты через мембраны митохондрий и ускорением превращения пирувата в лактат. В результате анаэробного гликолиза в тканях образуется много молочной кислоты, которая поступает в кровь. Из крови молочная кислота проникает в печень, там из нее образуется гликоген. Но образование молочной кислоты превышает возможности ее использования печенью для синтеза гликогена.
Клинические признаки
Клинические признаки обусловлены нарушением кислотно-щелочного равновесия. Ведущим синдромом является прогрессирующая сердечно-сосудистая недостаточность.
Развитие комы очень быстрое, однако в качестве предшественников могут быть пищеварительные расстройства, боли в мышцах, стенокардитические боли. По мере нарастания ацидоза усиливаются боли в животе, имитирующие хирургические заболевания. Нарастает одышка, развивается коллапс, присоединяется дыхание Куссмауля. Нарушается сознание (сопор и кома) из-за гипотонии и гипоксии мозга.
Диагностика
Поставить диагноз лактатацидотической комы весьма непросто. Острое начало, дислептические расстройства, боли в области сердца у больного сахарным диабетом с поражением печени и почек могут служить вспомогательным тестом при постановке диагноза этого опасного для жизни состояния.
К лабораторным критериям диагностики следует отнести:
- увеличение содержания молочной кислоты в крови (более 1,5 ммоль/л);
- уменьшение бикарбонатов крови (ниже 2 ммоль/л);
- снижение резервной щелочности (ниже 50%);
- умеренная гипергликемия (12—14—16 ммоль/л) или нормогликемия;
- отсутствие ацетонурии;
- степень глюкозурии зависит от функционального состояния почек.
Неотложная помощь
Неотложная помощь направлена в первую очередь на устранение ацидоза и борьбу с гипоксией.
Профилактика гиперлактацидемической комы состоит в предупреждении гипоксии и индивидуальном подходе в назначении бигуанидов больным сахарным диабетом.
Источник happydoctor.ru
Гипогликемическая кома
Гипогликемическая кома — остро возникающее патологическое состояние, проявляющееся реакцией нервной системы в определённой последовательности (кора больших полушарий → мозжечок → подкорково-диэнцефальные структуры → жизненно важные центры продолговатого мозга), связанное с падением или резким перепадом уровня гликемии (концентрации углеводов в плазме крови). Кома развивается остро. Иногда кратковременный период предвестников настолько мал, что кома начинается практически внезапно — в течение нескольких минут наступает потеря сознания и даже паралич жизненно важных центров продолговатого мозга.
Таким образом, гипогликемическая кома — крайняя степень проявления гипогликемии, развивается при быстром снижении концентрации глюкозы в плазме крови и резком падении утилизации глюкозы головным мозгом (чаще всего — результат несоответствия дозы вводимого инсулина или значительно реже сульфаниламидных препаратов и поступающей пищи). Симптоматика гипогликемии, предшествующей стадии гипогликемической комы, весьма разнообразна и обусловлена двумя основными механизмами:
* уменьшением содержания глюкозы в головном мозге (нейрогликопенией) — характерны различные нарушения поведения, неврологические проявления, нарушение и потеря сознания, судороги и, наконец, кома; * реакциями, связанными с возбуждением симпатико-адреналовой системы — характерны многообразные вегетативные нарушения, тахикардия, спазм сосудов, пиломоторная реакция, потоотделение, ощущение напряжения, беспокойства, страха.
Симптомы Гипогликемической комы:
Как правило, развивается внезапно. При лёгкой начальной гипогликемии у больного появляется чувство жара, дрожание рук и всего тела, иногда головная боль, голод, повышенная потливость, ощущение сердцебиения, общая слабость. Начальные симптомы гипогликемии обычно легко устраняются своевременным приёмом углеводов — все лица, получающие инсулинотерапию, должны носить с собой таблетки глюкозы (кусочки сахара, конфеты, сок) на случай гипогликемии и своевременно ими пользоваться.
При лечении препаратами инсулина пролонгированного действия (пик действия — вечерние и ночные часы) гипогликемические реакции возможны во второй половине дня и ночью. Если выраженные гипогликемии развиваются ночью, во сне, они долгое время могут оставаться незамеченными. Сон становится поверхностным, тревожным, часты кошмарные сновидения. Во сне дети плачут, кричат, а при пробуждении отмечается спутанность сознания и ретроградная амнезия. После таких ночей пациенты на протяжении всего дня остаются вялыми, капризными, раздражительными, угрюмыми и апатичными. Утром пациенты жалуются на разбитость, некоторые — на кошмарные сновидения. Гликемия утром натощак может оказаться высокой («реактивная» гликемия на ночное падение уровня сахара в крови).
Больной в гипогликемической коме бледен, кожа влажная, отмечается тахикардия, дыхание ровное, тургор глазных яблок обычен, язык влажный, отсутствует запах ацетона, мышечный тонус повышен. Если помощь не оказана, по мере углубления гипогликемической комы дыхание становится поверхностным, снижается артериальное давление, отмечается брадикардия, гипотермия, развивается мышечная атония, гипо- и арефлексия. Реакция зрачков на свет и роговичные рефлексы отсутствуют.
Если начальный период гипогликемии остаётся нераспознанным, состояние больного резко ухудшается — появляются судороги различных групп мышц, тризм, общее возбуждение, рвота, угнетение сознания развивается гипогликемическая кома. Глюкоза в моче обычно не определяется, реакция мочи на ацетон может быть положительной или отрицательной, в зависимости от предшествующей степени компенсации углеводного обмена.
Гипогликемии могут развиваться и на фоне декомпенсированного течения лабильного сахарного диабета с кетоацидозом. В ответ на гипогликемию компенсаторно повышается выделение контринсулярных гормонов, что способствует возникновению кетоацидоза, декомпенсации сахарного диабета, нарушению тонуса сосудов (прессорный эффект катехоламинов), развитию тромбоэмболических осложнений.
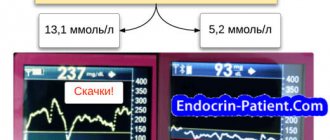
У длительно болеющих лиц с хронической гипергликемией симптомы гипогликемии могут наблюдаться при нормальных уровнях гликемии, при отсутствии абсолютного снижения уровня глюкозы (при 3,3…6,6 ммоль/л, а иногда и выше). Такие состояния чаще наступают при значительных, быстро наступающих перепадах уровней гликемии (например, быстрое снижение с 18…19 ммоль/л до 7…8 ммоль/л).
Причины Гипогликемической комы:
Гипогликемическая кома развивается у больных сахарным диабетом, в большинстве случаев, при несоответствии дозы вводимого инсулина или препаратов сульфонилмочевины и поступающей пищи, особенно углеводной. При сахарном диабете гипогликемическая кома развивается значительно чаще, чем кетоацидотическая.
Обычно гипогликемии и гипогликемические комы возникают у больных с тяжёлыми, крайне лабильными формами инсулинозависимого сахарного диабета, при которых установить внешнюю причину внезапного повышения чувствительности к инсулину невозможно. В остальных случаях провоцирующими моментами бывают длительные перерывы между приёмами пищи, повышенные физические нагрузки, рвота, понос и другие патологические состояния. Сопутствующие сахарному диабету нарушения функции печени, кишечника, эндокринного статуса, развитие почечной недостаточности могут располагать к выраженным гипогликемиям. Чаще гипогликемическая кома развивается при избыточном введении инсулина, что может произойти в следующих случаях:
* ошибка дозировки (концентрация препарата инсулина, например шприцами U100 вместо U40, то есть в 2,5 раза больше назначенной, либо неверно набранная доза инсулина в шприце), * ошибка введения препарата (не под кожу, а внутримышечно) — длинная игла, либо умышленное внутримышечное введение с целью ускорения и усиления эффекта гормона, * непринятие углеводов после введения дозы короткого инсулина («забыл перекусить» — второй завтрак, полдник или второй ужин на пике действия препарата инсулина короткого действия), * «неплановая» физическая активность на фоне отсутствия дополнительного приёма углеводов: ввёл инсулин → «забыл» поесть (не съел дополнительных углеводов для обеспечения необычной физической активности) → поехал на велосипеде [лыжная прогулка, игра в футбол, бассейн, каток и так далее] → гипогликемия → кома, * массирование места инъекции инсулина (умышленное — с целью ускорить действие препарата инсулина короткого действия или случайное — во время езды на велосипеде инъекция инсулина, сделанная в бедро), * высвобождение большого количества активного гормона при разрыве комплекса инсулин-антитело, * на фоне приёма алкоголя, * при наличии жировой дистрофии печени, * на фоне хронической почечной недостаточности, * на ранних сроках беременности, * суицидальные действия, * инсулиновые шоки в психиатрической практике и так далее.
https://youtu.be/tVHSeyrR8w4
У лиц с сахарным диабетом гипогликемическая кома может быть результатом передозировки инсулина, в частности при выведении пациента из состояния кетоацидоза.
Развитие тяжёлой гипогликемической реакции возможно на фоне приёма алкоголя, на сахароснижающее действие которого практически не обращают внимания, учитывая только углеводы в составе алкогольных напитков при составлении диеты). Алкоголь угнетает синтез глюкозы из неуглеводистого сырья в печени, тем самым увеличивая частоту гипогликемий у больных на инсулинотерапии. Чем больше выпито алкоголя, тем продолжительнее угнетение глюконеогенеза, поэтому гипогликемии могут возникать даже через несколько часов после приёма алкоголя.
Низкая концентрация глюкозы в крови регистрируется, если:
* глюкоза выводится из крови с бо́льшей скоростью, чем всасывается в кишечнике или синтезируется печенью, * распад гликогена и/или синтез глюкозы из неуглеводистого сырья в печени не могут компенсировать скорость элиминации глюкозы, * сочетаются вышеперечисленные факторы.
Нередко наступление компенсации сахарного диабета повышает чувствительность периферических тканей к инсулину, что требует своевременного уменьшения дозы вводимого извне гормона.
Сульфаниламидные препараты крайне редко могут вызывать гипогликемические реакции, преимущественно они могут возникать у пожилых больных при сочетании сахарного диабета с заболеваниями почек, печени или на фоне сердечной недостаточности, а также при голодании или недостаточном питании. Применение некоторых лекарственных препаратов в сочетании с сульфаниламидами может провоцировать развитие коматозного состояния. Например, ацетилсалициловая кислота и другие салицилаты, уменьшая связывание сульфаниламидов белками плазмы крови и понижая их экскрецию с мочой, создают условия для развития гипогликемической реакции.