Общие сведения
Углеводный обмен во многом определяет общее состояние метаболизма. Углеводы принимают участие практически во всех видах обмена веществ: белков (гликопротеины), нуклеиновых кислот (рибоза/дезоксирибоза), липидов (гликолипидов), нуклеотидов (АТФ, АМФ, АДФ), нуклеозидов (аденозин), ионов. Простые и сложные углеводы являются одним из основных источников энергии, обеспечивающих жизнедеятельность организма, и относятся к обязательному компоненту рациона питания. Расстройства углеводного обмена объединяют в несколько типовых форм (групп) патологии: гипо- и гипергликемия, агликогенозы, гликогенозы, гексоз‑ и пентоземии.
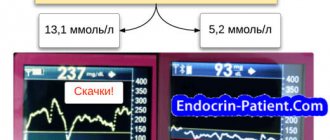
Гипергликемия представляет собой клинический симптом, для которого характерно повышение глюкозы в крови (в плазме крови) более 6,5 ммоль/л натощак и более 8,9 ммоль/л в любое время суток). Код гипергликемии по МКБ-10: R73.9 — Гипергликемия неуточненная. По показателю содержания глюкозы (GLU) различают слабо выраженное состояние 6,7-11,1. Характеризуется значительным и стойким увеличением ГПК до уровня 10,5-11,0 ммоль/л и сочетается с расстройством жизнедеятельности организма. Такого рода гипергликемия определяется как гипергликемический синдром. Наиболее тяжелым проявлением является гипергликемический криз (ГПК> 16,5).
Предметом статьи является ранние нарушения углеводного обмена, которые некоторые авторы определяют как «предиабет». К ранним нарушениям углеводного обмена принято относить состояния нарушенной толерантности к глюкозе (НТГ) и нарушенную гликемию натощак (НГН) или сочетание этих состояний (НТГ+НГН). Принято считать, что предиабет сопровождается высоким риском развития СД2-типа, но в ряде случаев предиабет в СД2Т не конвертируется и оценивается рядом авторов как самостоятельный фактор риска развития сердечно-сосудистых заболеваний. По сути, это пограничные нарушения углеводного обмена, предшествующие развитию сахарного диабета, т.е. гипергликемия при значениях глюкозы, недостаточных для диагноза СД.
Установлено, что при НГН инсулинорезистентность печени и гиперпродукция глюкозы печенью более выражена чем при изолированной НТГ, подтверждением чего является более высокая выработка печенью глюкозы и показатель индекса инсулинорезистентности. Для НТГ характерна периферическая инсулинорезистентность, подтверждением чего являются более низкие показатели индекса чувствительности к инсулину. В случаях комбинации этих состояний (НТГ+НГН) нарушена первая фаза секреции инсулина.
Согласно литературным данным общемировая распространенность НТГ у лиц в возрасте от 30 до 70 лет составляет около 6,7% и продолжает нарастать, а в РФ предиабет имеют около 19% активного населения, то есть эти лица находятся в группе риска развития диабета. Предиабет, как и СД2, ассоциируется с возрастом обследуемых и увеличением массы тела. Гендерные различия в распространенности ранних нарушений углеводного обмена не выявлены.
По экспертным данным риск развития СД2-го типа у лиц с НТГ в 6 раз выше, чем у лиц с нормальной толерантностью к глюкозе, а в случаях сочетания НТГ/НГН риск выше в двенадцать раз. Относительный риск общей смертности у лиц с НТГ в 1,48 раза выше, чем в норме, при этом риск сердечно-сосудистых осложнений повышается в 1,66 раза. При наличии НГН риск развития СД2 в 4,7 раза выше, чем у лиц с нормальной толерантностью к глюкозе. Также НГН ассоциируется с относительно высоким риском развития сердечно-сосудистых осложнений.
Таким образом активное вмешательство необходимо проводить уже на предиабетическом уровне гликемии (этапе НГН и НТГ), тем самым предотвращая развитие СД2-типа, который сопровождается различными осложнениями в виде нарушений зрения, атеросклероза сосудов сердца, нижних конечностей и мозга, нефропатии, поражения нервной системы.
С этой целью всем лицам необходим регулярно проводимый скрининг, позволяющий максимально рано выявить НТГ, НГН, а также СД2-типа и соответственно начать своевременное лечение, а значит, предотвращая тем самым риск развития тяжелых осложнений и потенциальную инвалидизацию пациента в будущем. С этой целью должен регулярно проводиться тест «Постпрандиальная глюкоза», особенно лицам с высоким риском СД, который определяет уровень сахара в крови после приема пищи (через 2 часа). Этот тест позволяет выявить состояние предиабета на ранней стадии, когда еще показатели тощаковой гликемии находятся в норме. Частота самоконтроля уровня глюкозы регулируется в зависимости от потребностей, конкретных обстоятельств и целей пациента. Появление индивидуальных глюкометров различного типа для измерения уровня гликемии позволяет сделать самоконтроль относительно простым и доступным большинству заинтересованных лиц.
Показатели теста постпрандиальной глюкозы кроме диагностики ранних стадий сахарного диабета используются также для оценки риска осложнений со стороны сердечно-сосудистой системы (атеросклероз, ИБС) при СД2.
Патогенез
Патогенез предиабета обусловлен качественным/количественными дефицитом инсулина в основе которого лежит снижение активности инсулина в адипоцитах, мышечной ткани и гепатоцитах, обусловленное дефицитом выработки инсулина β-клетками поджелудочной железы и инсулинорезистентность (снижение чувствительности рецепторов к инсулину). Эти нарушения пострецепторного действия инсулина совместно с нарастающим снижением продуцирования инсулина способствуют повышению глюкозы до соответствующих значений НГН (6,1– 6,9 ммоль/л) и/или НТГ (7,8–11,0 ммоль/л после ПГТТ с глюкозой). У пациентов с умеренной гипергликемией в основе лежит в снижении чувствительности к инсулину периферических тканей, преимущественно мышечной ткани. А при гипергликемии натощак негативно действующим дополнительным фактором может быть увеличение продукции глюкозы печенью.
Причины
Причины повышения глюкозы в крови варьируют в широких пределах, основными из которых являются:
- Гормонально-обусловленная гипергликемия (гипертиреоз, сахарный диабет, семейный полиэндокринный аденоматоз, акромегалия, феохромоцитома, болезнь Иценко-Кушинга).
- Гипергликемия центрального происхождения (отравления, травмы головного мозга с кровоизлияниями в ІV желудочек мозга, энцефалит, опухоли).
- Психогенные расстройства (стресс).
- Заболевания поджелудочной железы (панкреатит), печеночная недостаточность.
- Глубокая недоношенность ребенка.
- Гипергликемия на фоне развития различных критических состояниях.
- Алиментарно-обусловленная гипергликемия (расстройства питания — булимия/длительное избыточное потребление легкоусваивающихся углеводов; синдром Прадера-Вилли — предрасположенность на фоне ожирения к развитию инсулинрезистентного СД в детском возрасте; липодистрофия Сайпа-Лоренса — предрасположенность к развитию СД2Т; синдром Урбаха-Вите — склонность к гипергликемии натощак).
- Лекарственно-индуцированная гипергликемия (глюкокортикостероиды, антипсихотики второго поколения, станины, тиазидные диуретики, ингибиторы кальциневрина и др.).
К факторам риска развития нарушений углеводного обмена относятся:
- Наличие родства с больными СД2.
- Возраст 40 лет и старше с ИМТ ≥25 кг/м.
- Низкая (недостаточная) физическая активность.
- Лица с артериальной гипертензией, ИБС.
- Синдром поликистозных яичников.
Первая помощь
Дожидаясь скорую помощь, больному оказывается первая помощь при гипергликемии. Для этого нужно:
- Промыть желудок раствором соды в теплой воде для удаления из организма ацетона и понижения кислотности;
- Протереть тело человека смоченным в воде и выжатым полотенцем, давать пить много воды – эти действия восполняют недостаток жидкости в организме;
- Для нейтрализации повышенной кислотности больному дают минеральную воду, содержащую карбонаты и натрий, а также овощи и фрукты.
- Так как состояние обычно возникает на фоне гормональных заболеваний и сахарного диабета в частности, больному вводят дозу инсулина для нейтрализации глюкозы в кровяном русле.
- Кроме того, необходимо принять лежачее положение, а в дальнейшем придерживаться низкоуглеводной диеты и режима введения инсулина. Больному показан полноценный отдых и сон. Первая помощь при гипергликемии помогает избежать не только осложнений, но и коматозного состояния.
Симптомы
Особенностью предиабета является отсутствие четкой специфической клинической симптоматики, характерной для сахарного диабета, что обусловлено в первую очередь сохраненным обеспечением энергией тканей и органов и незначительной глюкозурией. В редких случаях симптомы гипергликемии на этапе НГН и НТГ проявляются в виде неспецифических жалоб пациента на повышенную утомляемость, снижение трудоспособности, ухудшение заживления раневых дефектов.
К косвенным признакам гипергликемии на ранней стадии относят:
- ожирение или избыточную массу тела;
- артериальную гипертензию;
- нарушения со стороны сердечно-сосудистой системы;
- атерогенную дислипидемию (повышение уровней триглицеридов и снижение уровня холестерина за счет ЛПВП (липопротеинов высокой плотности);
- повышение содержания мочевой кислоты в крови (гиперурикемия);
- нарушение фибринолиза.
При осмотре у большинства пациентов с преддиабетом отмечается увеличение окружности талии до показателей >94 см у лиц мужского пола и >80 см у женщин. При этом, жировая масса распределена преимущественно на туловище при ее относительном уменьшении в области бедер/ягодиц.
Гипергликемия у детей
Углеводы играют большую роль в развитии и росте ребенка и являются обязательным и емким компонентом пищи. Они включаются почти во все виды обмена: нуклеиновых кислот, белков, липидов нуклеозидов. Углеводы необходимы для оптимальной жизнедеятельности, особенно для функции головного мозга. Учитывая высокую интенсивность метаболизма у детей, даже незначительные отклонения в обмене углеводов вызывают нарушение других видов обмена.
Причинами гипергликемии в детском возрасте являются:
- нейрогенные расстройства;
- различные эндокринопатии;
- патология печени;
- психогенные факторы;
- переедание.
В неонатальном периоде чаще встречается гипергликемия которая, обнаруживается у 20-80% недоношенных детей с весом меньше 1500 г. Это состояние — прогностически неблагоприятный признак в этом периоде, который может привести к смерти. Основная причина гипергликемии — избыточное вливание растворов глюкозы при интенсивной терапии. Также не исключается, как причина, инфекционный процесс. Гипергликемии часто встречаются у детей, которые перенесли асфиксию и имели дыхательные расстройства. Повышение уровня сахара может быть проявлением преходящего неонатального диабета (снижение функции поджелудочной железы).
Эндокринопатии связаны с повышенной активностью гипергликемизирующих гормонов: при избытке глюкагона активируется образование глюкозы из аминокислот и интенсивный распад гликогена, что сопровождается повышением сахара в крови. Избыток глюкокортикостероидов стимулирует образование глюкозы, а избыток катехоламинов стимулирует распад гликогена. При гипертиреозе усиливается гликогенолиз (расщепление гликогена), тормозится гликогенез (образование гликогена из глюкозы, стимулируется образование глюкозы и ее всасывание в кишечнике.
Повышенная секреция соматотропного гормона усиливает расщепление гликогена и тормозит расходование глюкозы. Нейро- и психогенные расстройства вызывают активацию симпатоадреналовой системы, надпочечников и выброс гормонов щитовидной железы. Гормоны этих систем активируют расщепление гликогена в печени и образование избытка глюкозы.
Переедание (длительное время потребление чрезмерного количества простых углеводов) рассматривается как причина гипергликемии. При этом глюкоза быстро всасывается в кишечнике, повышается ее уровень в крови, а печень не в состоянии преобразовать ее в гликоген в таком количестве. При нарушении функции печени всегда возникает преходящая гипергликемия после еды, что связано с неспособностью клеток печени быстро утилизировать глюкозу.
Гипергликемия проявляется у детей гипергликемическим синдромом и гипергликемической комой.
Гипергликемический синдром включает:
- Стойкое повышение уровня сахара до 10,5–11,5 ммоль/л.
- Выявление сахара в моче (глюкозурия, чего не должно быть в норме).
- Выраженная, неутолимая жажда (полидипсия).
- Полиурия — обильное мочеиспускание (выделение мочи более 3 л/день) вследствие увеличения клубочковой фильтрации, повышения осмоляльности мочи и уменьшения реабсорбции (обратного всасывания) воды в канальцах.
- Сухость кожи и признаки обезвоживания в следствие полиурии.
- Снижение артериального давления в результате потери жидкости и уменьшения сердечного выброса.
- Гипергликемическая (гиперосмолярная) кома у детей развивается при сахарном диабете при недостстке инсулина. Отмечается повышение сахара 22–28 ммоль/л и более. Гипергликемия вызывает повышение осмолярности плазмы. Нарастание осмолярности вызывает увеличение проницаемости гематоэнцефалического барьера, что вызывает неврологическую симптоматику. У новорожденных повышенная осмолярность не только угнетает ЦНС и вызывает отёк мозга, но и вызывает кровоизлияния внутрь желудочков мозга. У новорожденных с повышенным уровнем непрямого билирубина увеличивается его нейротоксичность.
Нарушение функции ЦНС полностью зависит от уровня повышения сахара:
- угнетение сознания;
- тонико-клонические судороги;
- обезвоживание;
- дыхательная недостаточность;
- апноэ;
- нарушения сердечно-сосудистой системы;
- развитие комы.
Механизмы развития гипергликемии и глюкозурии при сахарном диабете
Гипергликемия: Наруш-е прониц мембран, наруш-ся синтез ГЛ-6-Ф→включ-ся гликолиз→сниж-ся гликоген, сниж-ся гликолиз → глюконеогенез → гипергликемия. Наруш-ся реабсорбция воды → полиурия → дегидратация нейронов ц жажды → полидепсия.
Глюкозурия. В норме глюкоза содержится в провизорной моче. В окончательной моче глюкозы нет, так как в канальцах она полностью реабсорбируется в виде глюкозофосфата и после дефосфорилиро-вания попадает в кровь. При сахарном диабете процессы фосфорилированйя и дефос-форилирования глюкозы в канальцах почек не справляются -с избытком глюкозы в первичной моче. Кроме того, при диабете снижена’ активность гексокиназы, необходимой для реабсорбирования глюкозы. В связи с этим почечный порог для глюкозы становится ниже, чем в норме. Развивается глюкозурия. При тяжелых формах сахарного диабета содержание глюкозы в моче может достигать 8—10 %. Осмотическое давление мочи повышено, поэтому в окончательную мочу переходит много воды. Особенно увеличен ночной диурез. У детей одним из ранних симптомов сахарного диабета может быть ночное недержание мочи. В результате полиурии развивается обезвоживание организма и как следствие его — усиленная жажда (полидипсия).
Диета
Диета 9-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: постоянно
- Стоимость продуктов: 1400 — 1500 рублей в неделю
Диета при инсулинорезистентности
- Эффективность: лечебный эффект через месяц
- Сроки: постоянно
- Стоимость продуктов: 1500-1600 руб. в неделю
Основные принципы питания пациентов с гипергликемией включают:
- Снижение общей калорийности до 1500 ккал в день.
- Исключение простых углеводов (сахар, сладости, выпечка, сладкие десерты, кондитерские изделия, мороженое, варенье, сгущенное молоко, сладкие напитки).
- Ограничение потребления жиров из-за их высокой калорийности.
- Увеличение количества белков, а также клетчатки до 30 г/сутки за счет овощей с низким гликемическим индексом.
Гликемический индекс отражает скорость расщепления углеводов до сахара и поступление в кровоток. Продукты с высоким индексом резко повышают уровень сахара в крови, а их преобладание в рационе будет сопровождаться постоянной гипергликемией. В рационе пациентов должны преобладать продукты, содержащие клетчатку, которая медленно переваривается не дает резких скачков повышения сахара в крови. Это могут быть зеленые овощи, листовой салат, все виды капусты, несладкие фрукты, бобовые, цельнозерновые продукты.
Исключаются или резко ограничиваются овощи, имеющие высокий индекс: картофель, морковь, свекла, томаты. Более подробные рекомендации можно найти в статьях Диета при повышенном сахаре крови, Диета 9-й стол и Диета при инсулинорезистентности.
Симптоматика [ править | править код ]
Следующие признаки могут быть связаны с острой или хронической гипергликемией, первые три включены в классическую гипергликемическую триаду:
- Полидипсия — жажда, особенно чрезмерная жажда
- Полиурия — частое мочеиспускание
- Потеря веса
- Усталость
- Затуманенное зрение
- Плохое заживление ран (порезы, царапины, и т. д.)
- Сухость во рту
- Сухость или зуд кожи
- Вялотекущие инфекции, плохо поддающиеся стандартной терапии, такие как влагалищный кандидоз или наружный отит
- Дыхание Куссмауля
- Аритмия
- Кома
Признаки острой гипергликемии могут включать:
- Кетоацидоз
- Нарушения сознания
- Обезвоживание из-за глюкозурии и осмотического диуреза
Профилактика
- Здоровое питание.
- Снижение веса и постоянный контроль веса.
- Повышение физической активности.
- Выявление групп высокого риска (наличие абдоминального ожирения, наследственность по сахарному диабету, нарушение липидного обмена, повышенное давление, наличие жировой дистрофии печени, поликистоз яичников) и контроль в этой группе уровня сахара.
- Выявление больных с нарушенной толерантностью к глюкозе, гликемией натощак или HbA1C от 5,7-6,4%.
- Этим пациентам особенно важно соблюдать диету и повысить физическую активность.
- Периодический осмотр врачом (раз в полгода) и решение вопроса о приеме метформина при неэффективности немедикаментозного лечения.
Лечение заболевания
СД является хроническим заболеванием, но уровень глюкозы можно держать в пределах нормы посредством:
- Умеренных физических нагрузок;
- Обильного питья;
- Корректировки медикаментозного лечения лечащим врачом.
Один из самых эффективных способов поддержания нормального гликемического индекса — диета и контроль употребления углеводов, так называемая «хлебная единица». Таких единиц можно употреблять не более 25 за сутки, это соответствует 375 г углеводов.
Список источников
- Демидова Т.Ю., Галиева O.P. Профилактика и управление предиабетическими нарушениями углеводного обмена у больных с метаболическим синдромом. «Ожирение и метаболизм», №4 (13), 2007; С.19-С.24.
- Недогода С. В., Барыкина И. Н., Саласюк А. С., Смирнова В. О., Попова Е. А. Преддиабет: основные причины, симптомы, профилактика и лечение//Лекарственный вестник № 2 (70). 2020. Том 12.
- Актуальные вопросы эндокринологии в терапевтической практике: рук. для врачей / Под ред. М. Н. Калинкина, Л. В. Шпак. — Тверь: Фактор и К, 2014. — 698 с.
- Пасиешвили Т.М., Коряк В.В. Пациент с гипергликемией на приеме семейного врача / Восточноевропейский журнал внутренней и семейной медицины. — 2020.— № 2.— с. 35-39.
- П.Ф. Литвицкий, Л.Д. Мальцева Расстройства углеводного обмена у детей: гипогликемия, гипергликемия, гликогеноз, агликогеноз, гексоземия /Вопросы современной педиатрии. — 2020.- ТОМ 16/ № 5 с. 362-368.