Особенности травмы
Если случилась закрытая травма в области левой стороны грудной клетки, то не исключается возможность ушиба сердца. Эта проблема имеет такие особенности, что о ней не всегда можно догадаться, ушиб сердца определяется обследованием. Возникает в результате приложения механической силы на грудную клетку, которая передаётся на сердце.
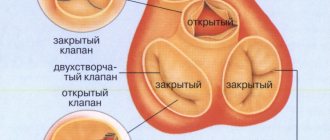
Сердце – орган, в котором действует непрерывная циркуляция потоков крови, происходит слаженная работа клапанов, функционирует проводящая система, передающая на камеры импульсы от водителей ритма. Последствия травмирующего удара зависят:
- от силы этого действия,
- какая фаза деятельности сердца была в этот момент,
- направления удара.
Код болезни по шкале международной классификации (мкб-10) обозначен S26 (травма сердца).
В каких-то камерах движение может во время резкого механического воздействия получить замедление, даже приостановиться. В это время приток крови к сердцу продолжает поступать. Кровь в камерах сердца при резком воздействии удара отвечает гидродинамическим явлением, которое может создать опасность для здоровья сердца.
Возможны такие реакции на удар:
- переполнение камер,
- их перегрузка,
- растяжение полостей и изменение их размеров,
- сдавливание отделов,
- повреждение сердца рёбрами,
- диссоциация кровотока,
- смещение сердца,
- резкие функциональные нарушения могут спровоцировать механические повреждения сердца: поражение миокарда,
- повреждения клапанов.
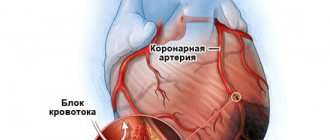
Спазм коронарных сосудов и ушиб органа – отличия
По клинической картине ушиб напоминает спазм сердца (внезапно возникшую коронарную недостаточность). Лечение патологий разное, поэтому необходимо провести дифференциальную диагностику. Достоверные результаты дает диагностика, но до ее проведения можно провести лекарственный тест — нитроглицерин уменьшает или полностью купирует боли при спазме коронарных сосудов, тогда как при ушибе болезненные ощущения не проходят.
Необходимо также выяснить у больного весь анамнез заболевания. Если в предшествующие ухудшению самочувствия дни были удары в грудную клетку, то исключить ушиб может только врач.
Классификация и формы
Специалисты выделяют два вида клинических проявлений, которые могут быть вызваны ударом в области сердца:
- стенокардический,
- инфарктоподобный.
Определение, к какому клиническому виду можно отнести симптомы конкретного пациента, даёт сразу подсказку о тактике лечения. Чтобы исключить возможность развития сердечной недостаточности при инфарктоподобном случае ушиба ограничивают объем терапии, выполняемой инфузионным методом. В первом случае такое ограничение не предусматривается.
Ушиб сердца можно разделить на составляющие:
- ушиб сердечных мышц,
- ушиб коронарных сосудов,
- ушиб клапанов,
- ушиб совмещённый.
Что это такое
Ушиб сердечной мышцы случается при интенсивном воздействии на грудную клетку человека. Подобная травма относится к закрытым, поэтому пострадавший не всегда может заподозрить наличие каких-либо нарушений. Во многих случаях со временем происходит развитие симптомов, указывающих на присутствие негативных изменений в работе сердечно-сосудистой системы.
При незначительном ушибе нежелательных последствий может не наблюдаться вовсе, и организм человека восстанавливается самостоятельно без внешнего вмешательства.
В зависимости от поврежденной области сердца, классификация подобных травм включает такие диагнозы:
- Травматизация клапанов. Характеризуется молниеносным развитием негативной симптоматики, частое последствие — отек легких, что угрожает жизни пациента.
- Сопутствующие повреждения коронарных сосудов. В особенно тяжелых случаях происходит отслоение внутреннего слоя артерий, тромбоз, инфаркт миокарда.
- Ушиб миокарда. Одна из самых опасных травм, что объясняется развитием негативной симптоматики только через некоторое время. После повреждения миокарда нарушается проводящая система сердца, что приводит к изменению процессов метаболизма в тканях.
- Комбинированный ушиб. Сочетает в себе признаки травмирования разных отделов сердечно-сосудистой системы. Чаще всего протекает тяжело и требует специального лечения.
В соответствии с развивающейся симптоматикой, ушибы сердца принято разделять на две большие группы:
- Стенокардические. Сопровождаются минимальными болевыми ощущениями, осложнения наблюдаются редко, лечение проходит легко и не занимает много времени.
- Инфарктоподобные. Такие ушибы возникают после сильного удара, сопровождаются выраженным болевым синдромом, повышением температуры тела. Требуют специального лечения из-за высокого риска развития сердечной недостаточности.
Причины возникновения
Ушиб сердца может произойти, если случился удар по грудной клетке в области проекции сердца. Такое действие возможно:
- при несчастном случае: падение с высоты,
- удар взрывной волной,
- при аварийной ситуации – удар грудью о руль;
- на производстве – при работе с тяжёлыми предметами, когда происходит отдача инструмента или другая непредвиденная ситуация;
- гидротравма,
- удар камнем,
- удар мячом в футбольной игре,
Далее мы поговорим с вами о симптомах и лечении ушиба сердца.
Заболевания, как последствия постоянно высокого пульса
70 ударов в минуту пульс – абсолютно нормальный для любого человека. Но имея свойство постоянно и быстро подниматься – это не норма. Вполне вероятно, что у вас есть генетическое или приобретенное заболевание, связанное с работой сердца. Самая страшная и частая болезнь – ишемический синдром. Она влияет на работу щитовидной железы и сердечный ритм. К распространенным заболеваниям, при которых пульс активно повышается, относятся:
- Тахикардия. Резкое увеличение сокращений частоты пульса, от 90 ударов и выше.
- Гипертония. Повышение артериального давления от 140 на 90 и выше.
- Гипертиреоз. Гормональная болезнь щитовидной железы, при которой пульс учащается.
Симптомы
Ушиб сердца может проявляться такими признаками:
- перебои сердечной деятельности,
- боли в области груди,
- сердцебиение,
- одышка, в некоторых случаях удушье;
- аритмии,
- цианоз,
- боли, похожие на ощущения при стенокардии;
- расширение границ сердца,
- болевой фактор проявляется либо после травмы сразу, либо спустя несколько часов;
- появление нехарактерных шумов, прослушиваются глухие тона;
- снижение артериального давления на протяжении недели,
- если произошло нарушение сосочковой мышцы, например, её разрыв, то будет прослушиваться грубый систолический шум;
- потеря сознания,
- при серьёзном поражении сердца от удара может развиваться сердечная недостаточность с застойными явлениями.
Могут возникнуть нарушения:
- тромбоз сосудов сердца,
- спазм венечных артерий,
- кровоизлияния в мышцах сердца,
- нарушения ритма,
- инфаркт миокарда,
- при лёгких травмах: микрокровоизлияния, гематомы;
- когда травмирующий удар большой силы возможны: разрывы элементов клапанов,
- повреждение мышц сердца.
Могут быть признаки:
- холодная испарина,
- тревога,
- потеря рассудка,
- вздутие в области сердца,
- беспричинный ужас,
- чувство покалывания в кончиках пальцев,
- пульсация больших вен.
Об ЭКГ и иных методах диагностики ушиба сердца расскажем вам далее.
Профилактика
Чтобы избежать ушиба сердца, необходимо любыми способами предупредить травмирование грудной клетки.
Это можно сделать, придерживаясь простых правил:
- Водители и пассажиры во время движения транспортных средств должны всегда пристегиваться.
- При выполнении монтажных работ на высоте строители обязаны использовать специальную страховку, что предупреждает их падение.
- Во время занятий активными видами спорта необходимо беречь область сердца от ударов.
Диагностика
Специалист выслушивает жалобы и делает просушивание стетоскопом работы сердца. Для уточнения делают исследования:
- Электрокардиограмма отражает электрические импульсы сердца. Если результаты этого метода показывают нормальный результат, то можно быть уверенным, что серьёзных негативных последствий ушиба нет.
- Эхокардиография показана в случаях, когда есть признаки нарушения гемодинамики. В ситуациях ушиба применяют чреспищеводное исследование.
- Холтеровское наблюдение – запись импульсов сердца на протяжении суток. Даёт возможность понять, с какими факторами связаны возможные отклонения от нормы показаний. Пациент носит на себе, закреплённый на теле портативный датчик и ведёт хронологическую запись о занятиях, нагрузках, настроении.
- Лабораторные исследования. Проводят анализы на содержание веществ, которые могут указывать на то, что миокард имеет повреждения: MB изофермента,
- тропонина.
Диагностирование
Доктор устанавливает диагноз на основании истории болезни, жалоб пострадавшего, пальпации и прослушивает работу сердца. Если у врача возникают сомнения в назначении лечения, то назначается дополнительное обследование:
- ЭЭГ показывает электросигналы сердца. При положительном результате и нормативных показателях диагностируется отсутствие ушиба и осложнений после него.
- Эхокардиографию применяют в случаях подозрения нарушений движения потока крови.
- Холтеровское мониторирование – регистрация динамики ритма сердца в течение 24 часов. Метод предполагает возможность разобраться, что служит поводом для погрешности в нормативных показателях. К телу больного крепится автономный прибор, который записывает изменения показателей при нагрузках на протяжении суточного периода времени.
- клинические исследования. Проводится анализ, указывающий на повреждения миокарда.
Лечение
Чтобы оказать помощь пациенту с ушибом сердца его помещают в стационар. Лечение происходит в палатах реанимации, если не требуется проводить срочную операцию. Программу лечения осуществляют под внимательным мониторингом изменений состояния больного.
Терапевтическое
При необходимости проводятся мероприятия:
- чтобы восстановить способность миокарда сокращаться,
- лечение нарушений гемодинамики,
- антиаритмическая терапия,
- улучшение метаболизма,
- реабилитационные мероприятия.
Медикаментозное
Специалисты в зависимости от того, какие нарушения произошли вследствие травмы, могут назначить:
- препараты, купирующие сердечные боли, это могут быть: дроперидол (с физиологическим раствором),
- фентанил (с физическим раствором),
- омнопод,
- морфин,
- изоптин,
- мочегонные средства,
Операция
- Если в сердце произошли механические повреждения стенок или элементов клапанов, пациент будет нуждаться в срочной оперативной помощи.
- В случае поперечной блокады (полной) проводят мероприятия для электрокардиостимуляции.
Народные средства
При ушибах с успехом применяют народные методы. Ушиб сердца может таить серьёзные угрозы, поэтому самолечение недопустимо.
С разрешения специалиста можно применить:
- Ушибленному месту помогает холод и покой.
- Прикладывание подорожника помогает снять последствия ушиба.
- То же, только прикладывают измельчённую полынь.
- Делают раствор с хозяйственным мылом, смоченную в этом растворе повязку накладывают на ушиб.
О картофельном методе народного лечения ушиба сердца расскажет следующее видео:
Оказание первой помощи
Чтобы избежать тяжелых последствий ушиба сердца, важно грамотно оказать помощь пострадавшему человеку. Перед оказанием помощи важно:
- оценить, дышит ли больной, и с какой частотой вдох-выдох;
- определить находится ли в сознания пострадавший;
- проверить жизненно значимые характеристики, включая наполнение крови кислородом;
- осмотреть травмированную зону;
- определить, какие есть жалобы у больного.
Первая помощь при травме сердца подразумевает:
- открыть окна, чтобы поступало достаточное количество воздуха;
- обратить внимание на состояние сердечной функции;
- разместить пострадавшего в горизонтальном положении, чтобы человеку было легче дышать;
- снять с человека одежду, которая сдавливает область груди;
- пострадавшего не тревожить и обеспечить покой;
- развернуть голову человека набок, чтобы не допустить асфиксию;
- пропитать ватный диск нашатырем и поднести к носу, если человек потерял сознание;
- разговаривать, чтобы минимизировать страх;
- не давать больному пить.
После этого человеку дают обезболивающее, антикоагулянты, противоаритмические. После ожидать приезда скорой.
Осложнения и последствия ушиба сердца
Ушиб сердца является для организма сильным стрессом. Это наносит по различным системам ощутимый удар. Последствием травмы могут быть симптомы посттравматической миокардиодистрофии.
После ушиба могут проявиться такие осложнения:
- фибрилляция желудочков,
- мерцательная аритмия,
- экстрасистолия,
- трепетания предсердий,
- желудочковая тахикардия,
- пароксизмальная тахикардия,
- нарушение проводимости – атриовентрикулярная блокада (полная или неполная);
- нарушения ритмов могут встречаться нескольких видов одновременно.
О прогнозах при тупой травме сердца читайте напоследок.
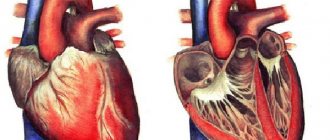
Строение сердца
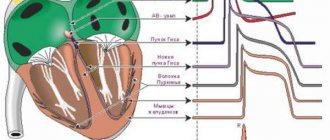
Сердце – это полый мышечный орган, состоящий из 4 отделов – 2 желудочков и 2 предсердий. Основная функция – “насосная”. В обеспечении нормального кровотока необходимы 4 клапана сердечной мышцы. Есть автономная система проведения импульса по кардиомиоцитам – мышца сама себе задаёт силу и частоту сокращений. Это живой насос со сложной “электрической схемой” внутри. Любое механическое воздействие может вызвать сбой в работе.
Прогноз
Если удар был небольшой силы, то деятельность сердца придёт в норму через некоторое время. Специалисты могут определить, что, возможно, лечебных мероприятий проводить не следует.
Часто при получении серьёзной травмы именно ушиб сердца становится причиной летального исхода, хотя может быть необнаруженным. Такая ситуация случается в трёх четвёртых случаях смертельных травм. После лечения в условиях стационара, когда понадобилось оперативное вмешательство, если была остановка кровообращения, вероятность летального исхода велика, составляет до 88%.
Пульс 84 это нормально или много?
Обычный пульс человека варьируется от 60 до 90 ударов в спокойном состоянии. Но для многих людей пульс 81 это нормально, а для других – нет. И если у вас резко стал подниматься показатель измерений артериального давления, прежде всего – не пугайтесь. Высокий пульс – не всегда причина заболеваний серьезного характера. На его поднятие могли повлиять различные факторы:
- Стресс.
- Испуг.
- Температура.
- Большая физическая нагрузка в течение дня.
- Принятие алкогольных или энергетических напитков.
Что стоит делать, в случае, когда ваш обычный пульс от 60-70 ударов, но в данный момент стал активно повышаться:
- Начните дышать глубоко в положении сидя или лежа. Глубокое дыхание способно привести человека к более спокойному состоянию. Облегчить скорость ударов.
- Ложитесь на спину и закрывайте глаза. Это даст возможность понять организму, что никаких физических нагрузок ожидать не надо.
- Умойтесь. Холодная вода, так же способствует успокоению внутренних процессов.
- Позвоните своему терапевту и проконсультируйтесь с ним, если действия выше не помогли. Врач сможет посоветовать вам препараты, которые понизят артериальное давление.
- Попробуйте выпить успокоительные лекарства. Они могут вызвать слабость и сонливость, поэтому после приема – ложитесь отдыхать.
Сильные удары сердца при эндокринологии
При воспалении или патологии щитовидной железы нарушается баланс гормонов, необходимых для поддержания процессов в организме. Характерным симптомом являются сильные удары сердца в состоянии покоя. При появлении гормонального сбоя человек отмечает:
- повышение потоотделения;
- усталость;
- забывчивость;
- депрессивное состояние;
- набор массы тела;
- высыпания на коже, дряблость и сухость.
При гипотиреозе появляется аритмия, сердце бьется с учащением. Человек не может полноценно работать, заниматься спортом, уделять время семье. Лечение заключается в нормализации гормонального фона, купировании причины болезни. Эндокринолог подбирает искусственные аналоги гормонов в необходимом объеме. При длительном приеме они помогают выровнять состояние, нормализуют самочувствие.
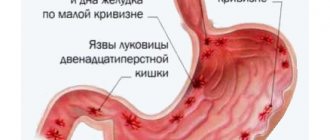
Ушиб грудной клетки: первая помощь, лечение, последствия | мрикрнц.рф
В медицинской практике ушибы – частые явления. Подавляющее большинство травм приходится на конечности, а вот случаи ушиба грудной клетки не так распространены.
Опасность травматизма в том, что может возникнуть ушиб внутренних органов. В этом случае возникают травмы, несовместимые с жизнью. Но на долю опасных повреждений приходится небольшой процент ушибов.
Такие травмы характерны для ДТП и стихийных бедствий.
Код травмы по МКБ 10
Поверхностные повреждения клетки у взрослых обозначаются кодом по МКБ 10 — S20.2. Часто встречающиеся повреждения – ушибы передней стенки грудной клетки, им присваивается код S20.3.
В отдельную группу травм по международному классификатору входят поверхностные повреждения молочной железы – S20.0 и S20.1.
При ушибе мягких тканей грудной клетки неуточненного характера по МКБ 10 присваиваются коды S20.7 и S20.8.
Причины
Ушибы грудной клетки встречаются в 10%-случаев от всех травм. Это небольшой процент повреждений, но такие травмы часто сопровождаются серьезными осложнениями, а потому требуют повышенного внимания.
Большинство ударов по грудине человек получает в результате аварий. В такой ситуации обычно имеются и другие повреждения: вывихи, переломы, кровоизлияния.
Если руки при ударе были в движении, то не исключены деформации суставного характера.
Причинами возникновения ушиба могут выступать:
- драки – случайные нападения или неудачные тренировки со спарринг-партнером,
- падения с высоты – если человек падает с высоты роста, то травматизм при ушибе минимален, удар о поверхность земли с большой высоты может вызвать мгновенную смерть,
- спорт – с травмированием грудины чаще сталкиваются велосипедисты при ударе о руль.
Опасность представляет компрессионная травма, которая может привести к нарушению кровообращения и разрыву органов. Травматизация грудной клетки у детей чаще возникает при падении.
Если малыш сорвался с турника или упал с лестницы, то в результате травмы могут быть повреждены костные ткани. У ребенка травматизм обычно сопряжен с неосторожностью.
Легкие ушибы не вызывают опасений, а сильные удары по грудине провоцируют другие проблемы со здоровьем, преимущественно со стороны легких и сердца.
У женщин в результате удара могут быть травмированы молочные железы. После консультации травматолога необходимо обследоваться у маммолога во избежание осложнений.
Первая помощь
Под ушибом может скрываться перелом грудины, поэтому все медицинские манипуляции проводятся с осторожностью. Особенно опасен ушиб грудной клетки слева, где находится сердце.
Во избежание отека и распространения кровоизлияния делают давящую повязку. Купировать боль и отечность помогает холод. Оказать первую помощь при ушибе грудной клетки следует сразу после повреждения.
С вызовом врача не медлят, а до приезда «скорой помощи» больному предлагают обезболивающие препараты – анальгетики.
Если повреждена плевра легких, то возникают проблемы с дыханием, вплоть до остановки. Пострадавшему необходимо освободить рот от слизи и инородных элементов, вытащить язык. Повреждения легких и плевры, наиболее опасны, и любое промедление чревато необратимыми последствиями. При остановке дыхания проводят искусственную вентиляцию легких.
Удар по грудине может спровоцировать проникающие ранения. В случае закрытой травмы органов грудной клетки не исключен ушиб сердца – этот вид повреждения нередко становится фатальным.
Менее драматичен ушиб грудной клетки справа. Но и при подобном ранении сразу проводят обезболивание и охлаждение и отвозят потерпевшего в больницу.
Что делать при ушибе
Что делать в бытовых условиях при ушибе грудной клетки? При сильном болевом синдроме дают ненаркотические анальгетики. Обезболивающие препараты предлагают в стандартной дозе, обычно дают таблетку анальгина.
Что делать, если при ушибе грудной клетки произошло сдавливание органов? В этом случае больному не предлагают питье и еду, поскольку может начаться рвота. Расстегивают одежду и обеспечивают приток свежего воздуха.
Как лечить ушиб
В домашних условиях лечение ушиба грудной клетки подразумевает применение аптечных настоек. В лечебных целях показаны настойки фиалки, багульника, березовых почек. Их используют для компрессов, которые делают на ночь в течение 10-14 дней.
Компрессы и физиотерапия считаются основными методами лечения послы выписки. Вылечить последствия травмы народными средствами удастся гораздо быстрее. Так, в случае легких повреждений полезно взять в равных пропорциях коры ольхи, болиголова и зверобоя. На 500 мл водки берут 60 г. сырья.
Оставляют на 3 суток. Полученный состав применяют для компрессов ежедневно.
Облегчит состояние мазь с гепарином. Она нормализует капиллярное кровообращение, но в области сердца ее также не используют. Более подробную информацию о том, как лечить ушиб дома, даст терапевт.
После травмы рекомендуется спать на жесткой поверхности исключительно на спине. Если возникают осложнения, то специалист задает вопрос, в каком положении отдыхает больной. «Да, я сплю в основном на спине», – говорят пациенты, но под «в основном» понимается «как придется». Достаточно часто именно несоблюдение предписаний врача приводит к осложнениям травмы.
Реабилитация
При ушибе грудной клетки рекомендуется пройти курс лекарственного электрофореза и магнитотерапии. Все возможные нагрузки допустимы только через месяц после происшествия. При хорошем общем состоянии показаны ЛФК и дыхательная гимнастика. К ним можно приступать через 2-3 недели, но лишь в случае неосложненного повреждения.
Упражнения дыхательной гимнастики включают:
- надувание шариков,
- вдохи на 4 счета, выдыхания на 8,
- совершение выдохов с сопротивлением, издавая звук «ш-ш-ш».
Все упражнения выполняются без дискомфорта и болезненных ощущений. В период реабилитации стараются избегать резких движений, но в месте травмы не должно быть застоя, так что адекватная гимнастика принесет пользу.
Осложнения и последствия
Сильный ушиб грудной клетки подразумевает повреждение легких. Среди возможных осложнений такого ранения – гемоторакс и пневмоторакс.
Серьезные нарушения возникают по причине образования воздушных полостей в подкожной клетчатке. Из-за травмы груди, приведшей к разрыву межреберных сосудов и повреждению легочной ткани, развивается подкожная эмфизема.
В случае таких осложнений ухудшается сердечная активность, развивается малокровие.
Предупредить негативные последствия удастся, если вовремя доставить пострадавшего на пункт медицинской помощи. Травматизация грудной клетки остается одним из опаснейших нарушений, требующих экстренного медицинского вмешательства.
(2 5,00 из 5) Загрузка…
Источник: https://xn--h1aeegmc7b.xn--p1ai/pervaya-pomoshh/ushibyi/ushib-grudnoy-kletki
Как замерить
Традиционным методом замера пульса является прикладывание двух пальцев к шее или запястью человека. При этом стоит понимать, что при разных проблемах пульс может проявляться в неожиданных и разнообразных местах. Так, если у человека отмечается недостаточность аортального клапана, — это ситуация, когда створки клапана не смыкаются до конца — пульс можно просматривать по зрачкам глаз. При наличии проблем с сосудами, если наблюдается сбой в сообщении между венами и артериями, пульсировать могут вены. В случае повышения артериального давления прочувствовать пульс можно будет в области живота.
Также пульс можно прощупать на ступне, в паху, в подмышечной впадине и на предплечье. Научиться самостоятельно прощупывать пульс не так сложно. Это может помочь спасти жизнь человека, ведь можно описать врачу силу и скорость сердечных сокращений ещё на этапе вызова скорой помощи. Естественно, если у человека отмечаются проблемы с пульсом, ему не стоит ждать, что проблема решится сама собой, а также не нужно практиковать самолечение. В такой ситуации следует как можно быстрее обращаться к врачу, чтобы определить источник проблемы и справиться с ситуацией.
| Возраст человека | Среднее значение пульса (ударов в минуту) | Минимально допустимый пульс (ударов в минуту) | Максимально допустимый пульс (ударов в минуту) |
| Новорождённые младенцы до 1 месяца жизни | 140 | 110 | 170 |
| Дети от 1 месяца до года | 132 | 102 | 162 |
| Дети 1-2 года | 124 | 94 | 154 |
| Дети 4-6 лет | 106 | 86 | 126 |
| Дети 6-8 лет | 98 | 78 | 118 |
| Дети 8-10 лет | 88 | 68 | 108 |
| Дети 10-12 лет | 80 | 60 | 100 |
| Подростки 12-15 лет | 75 | 55 | 95 |
| 15-50 лет | 70 | 60 | 80 |
| 50-60 лет | 74 | 64 | 84 |
| 60-80 лет | 79 | 69 | 89 |
prokrasotu.info
Здравствуйте, Михаил Валентинович! Огромное спасибо за консультацию!
Михаил Валентинович, я в тупике… Прошла множество анализов, МРТ ГМ и МРТ ШОП, рентгены позвоночника, дважды Холтеровское мониторирование ЭКГ (все исследования прохожу в частных клиниках, в поликлинике нет возможности) — диагнозов и лечения нет…
Второй раз за 2 года прохожу Холтеровское мониторирование ЭКГ, но приступы (усиленное сердцебиение (с перебоями), головокружение, сжатие в области сердца и в области щитовидки, повышение АД, чувство нехватки воздуха, холодный пот, днем — шаткость при ходьбе и слабость в ногах) уловить не удается. Эти приступы бывает 2-3 раза на месяц (могут днем, могут ночью, неожиданно).
Мониторирование проводилось Холтером SDM3 (3-канальный, с 3-мя отведениями) — это лучшее, что есть в нашем областном центре в частных клиниках. Да и расшифровка мониторирования отличается… Какие характеристики этой модели Холтера ЭКГ? Что такое «непригодные QRS»? Определяет ли Холтер SDM3 характер аритмии?
Вторично на Холтеровском мониторировании выявляется «На протяжении суток, независимо от частоты синусового ритма, регистрируется разноамплитудность и полиморфность зубца Т. На фоне синусовой тахикардии регистрируется депрессия сегмента ST 0,5-1 мм.». Это ишемия? Или это повязано с давней стойкой гипертонией?
Ранее у меня иногда повышался тиреоидный гормон Т4. В 2004 г. был повышен Т4 = 16,3 дл/мл (норма 4,2 — 12,0 дл/мл) — сдавала в эндокринологическом диспансере. Было назначено анаприлин и еще несколько БАД-ов (диагноз в карточке не указан…, все назначения написаны были на листочках бумаги). Далее принимала Мерказолил (поддерживающую дозировку), большую дозировку не могу переносить из-за сильных головокружений и шаткости при ходьбе. В 2006 г. (после приема медикаментов) сдавала в частном мед. центре: Т4 — норма, хотя симптомы гипертиреоза остались (ускоренное сердцебиение, повышение АД, чувство сжатия в сердце и в области щитовидки (диффузный зоб), эмоциональность, повышенная потливость, блеск в глазах, желудочно-кишечные расстройства). Эти симптомы меня сопровождают с 22 лет и до сегодня (сейчас мне 46). С присоединением климакса симптомы усилились вдвое. В 2020 г. сдала анализы на тиреоидные гормоны + паратгормон (что удивительно, Т4 оказался в норме, а паратгормон повышен (?)): 4.07.2015 г. тиреоидные гормоны: Т4 свободный (FT4) — 15.02 пмоль/л (норма 9.0 — 20.0 пмоль/л); Т3 свободный (FT3) — 4.42 пмоль/л (норма 4 — 8,3 пмоль/л); антитела к тиреопироксидазе — 6.5 lU/ml (норма до 50 lU/ml); ТТГ — 1.63 мМЕ/мл (норма 0.25 — 5.0 мМЕ/мл) 7.12.2015 г. (паратгормон — повышен) — 74.8 пг/мл (норма 15.0 — 65.0 пг/мл) (!)
Почему при нормальных показателях Т4 у меня остались симптомы сопровождающие гипертиреоз? Может ли влиять постоянный прием бета-блокаторов (с 2001 г.) на результат анализа на тиреоидные гормоны? С чем может быть связан такой симптом, как нехватка воздуха (ощущение, что дыхание и сердцебиение в разнобой) — с гипертонией или ишемией? Сжимающие боли в области сердца (не более 15 минут) с чем могут быть связаны? Это от повышенного давления, от ускоренного сердцебиения, или ишемии? Пару раз использовала Нитроглицерин, легче, но появлялась выраженная головная боль… В поликлинике сказали быть осторожной, не экспериментировать, из-за наявности Недостаточности мозгового кровообращения в ВВБ…
Как правильно принимать Бисопролол согласно данных Холтера ЭКГ (данные предыдущей консультации публикую ниже)? С 2010 г. принимаю Лозап 50, вот уже более 6 месяцев появился кашель (особенно, если спиной упираюсь об спинку кресла) — это может быть связано с приемом Лозапа, или чем-то другим? Нужно ли сдавать анализы на липопротеиды фракционно? Какие лабораторные обследования пройти?
Буду благодарна за консультацию!
ПРЕДЫДУЩАЯ КОНСУЛЬТАЦИЯ: 17 октября 2020 года Спрашивает Наталья: Добрый день! Прошу проконсультировать согласно данных Холтера в сочетании с симптомами и другими данными обследований. Женщина 46 лет. Бывают приступы: усиленное сердцебиение (с перебоями), головокружение, сжатие в области сердца, повышение АД, чувство нехватки воздуха, холодный пот, днем — шаткость при ходьбе. Купирую Бисопрололом. Также принимаю «Лозап 50» (гипертоническая б-нь 2 ст.), но он вызывает кашель. Чем можно заменить? Иногда отекают голени и стопы (преимущественно, летом). С чем это связано? В сентябре прошла Холтеровское мониторирование ЭКГ (Холтер установили на дому; выраженных приступов сердцебиения не было; выполняла умеренную нагрузку, которую возможно выполнить при нарушении координации; отмечались такие симптомы — временами нарушение равновесия и кратковременные (но частые) головокружения, чувство сдавления в области сердца, стойкое повышение АД (после физ. нагрузки происходит резкое повышение АД), ощущение нехватки воздуха, шаткость при ходьбе (после умеренной физ. нагрузки) и нарушение координации).
Данные Холтеровского мониторирования ЭКГ 12-13.09.2016 г.: Средняя ЧСС 80/мин. Сон 6 ч.50 мин. ЧСС во время сна 69/мин., во время бодрствования 85/мин. Циркадный индекс 1.24. Ритм: Тахикардия >110 00:28:07 максимальная ЧСС 125/мин. (12.09.16 21:51:51) Аритмия 00:00:17 Брадикардия (QRS: всего 102330, желудочковых (V) 234, наджелудочковых (S) 481, непригодных (A) 462. Минимальный R-R 200 (13.09.16 02:50:54) Минимальный R-R(NN) 232 (13.09.16 10:24:38) Максимальный R-R 2317 (13.09.16 02:02:35) Максимальный R-R(NN) 1190 13.09.16 10:55:51) Во время суточного мониторирования регистрируется синусовый ритм с частотой от 60 в ночное время, днем до 64 до 112 уд. в мин. Тенденция синусового ритма к нормосистолии в дневное время, недостаточному снижению частоты в ночное время, с умеренным приростом частоты ритма во время физически-эмоциональных нагрузок. В вечернее время регистрируются редкие одиночные предсердные экстрасистолы, а в ночное время имели место редкие одиночные желудочковые экстрасистолы. На протяжении суток, независимо от частоты синусового ритма, регистрируется разноамплитудность и полиморфность зубца Т. На фоне синусовой тахикардии регистрируется депрессия сегмента ST 0,5-1 мм.
К заключению Холтеровского мониторирования прилагаются кардиограммы на 8 страниц.
Я даже не подозревала, что у меня может быть пульс ниже 60 уд./мин. (возможно, это на фоне довольно длительного приема бета-блокаторов)… Максимальное ЧСС 125 уд./мин. было именно в состоянии покоя — во время просмотра телевизора. Теперь я не знаю каким образом принимать «Бисопролол», ведь бывает как тахикардия (более 120 уд./мин), так 56 уд./мин. Поэтому решила принимать «Бисопролол» в экстренных случаях…
И на этом Холтере выявляется то же «На протяжении суток, независимо от частоты синусового ритма, регистируется разноамплитудность и полиморфность зубца Т. На фоне синусовой тахикардии регистрируется депрессия сегмента ST 0,5-1 мм.». Это ишемия? Или это повязано с давней-давней гипертонией? Или с сопутствующими заболеваниями: тенденция к гипокальциемии; недостаточность мозгового кровообращения в ВББ на фоне остеохондроза шейного (4 протрузии, деформирующий артроз, выпрямленный лордоз, остеофиты, дегидратация) и грудного (кроме остеохондроза и остеофитов, деформация тела Th8 позвонка (вероятно на фоне гипокальциемии)) отделов позвоночника. Раннее иногда повышался гормон Т4 (щитовидка увеличена), сейчас же симптомы сердечные, желудочные, неврологические те же (вес — норма), а гормон Т4 в норме. Может ли «маскировать» результат анализа постоянный длительный прием бета-блокаторов? Снижают ли бета-блокаторы на метаболизм? Кроме этого на МРТ головного мозга : Желудочковая система — умеренная деформация передних рогов боков тел S = 4,7 мм, D = 4,2 мм. Вещество мозга: Определяются выраженные очаговые изменения обеих гемисфер, выраженные несколько более субкортикально. Отмечается незначительная деформация мозолистого тела. Конвекситальные субарахноидальные пространства — незначительно расширены в проекции полюсов высот долей. На МР ангиограммах (без в/в контрастного усиления): ВСА справа = 3,6 мм, слева = 3,5 мм; позвоночная артерия справа = 2,2 мм, слева = 2,2 мм, основная артерия = 2,5 мм. Неравномерное сужение (спазмирование) ветвей СМА.
С чем же связаны выше указанные симптомы (усиленное сердцебиение (с перебоями), головокружение, сжатие в области сердца, повышение АД, чувство нехватки воздуха, холодный пот, днем — шаткость при ходьбе + нарушение координации движений) — это кардиологические, неврологические, или эндокринологические нарушения? Эти симптомы меня «преследую», примерно, с лет 19… На ЭХО КГ (делала лет 9 тому) выявлено лишь незначительное уплотнение межжелудочковой перегородки и уплотнение передней створки митрального клапана и ударный объем 45 мл.
И еще… В 2001 г. пришлось сильно понервничать (довели), после чего появились длительное повышение АД до 175/110 мм рт.ст. с тахикардией, головокружение, слабость в ногах; терпкость, преимущественно, в левой руке; боль в шейно-грудном отделе позвоночника. Без рентгена и других видов обследования (МРТ в 2001 г. было нереально пройти), установили диагноз ВСД; выписали «Корвитол» «Барбовал», Ламинарию в связи с увеличением щитовидной железы…
В июле 2020 г. перенервничала, АД повысилось до 198/103 мм рт. ст., шатало ужасно и давило в груди (приняла 25 мг «Лозап» и 0,5 таблетки «Бисопролола», сбила АД до 158/98 мм рт. ст., пульс нормализировался; приблизить к норме удалось после еще 25 мг «Лозапа». Подскажите, пожалуйста, вредно ли повышение АД выше 180 мм рт. ст. систолическое при недостаточности мозгового кровообращения?
Буду очень благодарна за консультацию!
07 ноября 2020 года Отвечает Бугаёв Михаил Валентинович: Врач кардиохирург высшей категории информация о консультанте Здравствуйте. В первую очередь нужно все-таки постараться зафиксировать ЭКГ (при помощи холтеровского мониторирования) именно во время приступов, только тогда можно говорить о правильном лечении. Тем более, Вы говорите, что они частые, но во время проведенного мониторирования их не было. Частые головокружения обычно связаны с мозговыми проблемами, покажитесь также невропатологу. Препараты для контроля гипертонии, тот же бисопролол, принимаются не при повышении АД, а регулярно, ежедневно, для того, чтобы предупредить его повышение.
www.health-ua.org
Нестабильное кровяное давление
При резком снижении давления круг кровообращения замедляется. Чтобы нормализовать приток кислорода, мозг дает команду сердцу усиленно работать, перекачивая увеличенные объемы. Человек ощущает сильные удары сердца на фоне нормального пульса, чувствует пульсацию в ушах. Причиной могут стать следующие состояния:
- обезвоживание;
- обильная потеря крови;
- вегетососудистая дистония;
- аллергическая реакция.
К усиленному сердцебиению присоединяется тошнота, нарушение аппетита, которые приводят к слабости и сонливости. Лечение заключается в поддержании артериального давления на правильных показателях 120/70 или 130/80 в зависимости от возраста. При необходимости пересматривают диету, стараются употреблять больше белка, чистой воды, фруктов.
Подобное явление часто встречается при беременности. Женщина в положении испытывает сильные сердечные удары, может потерять сознание. В большинстве случаев это последствие анемии – недостатка гемоглобина, который переносит кислород в организме. Проблему следует решать приемом специальных лекарств, содержащих железо и витамины в легко усваиваемой форме.
Если анализы не дают ответа, почему резко меняется давление и возникает сильное сердцебиение, необходимо заняться своим здоровьем:
- уделять время спорту, лечебной физкультуре, плаванию или танцам;
- регулярно принимать легкие препараты с успокоительным эффектом (Персен, Седафитон, экстракт валерианы);
- ежедневно ходить пешком не менее 1–2 часов;
- подобрать комплекс из дыхательной практики йоги;
- не использовать изнуряющие диеты.
Активная жизнь в сочетании с полноценным питанием помогают укрепить сердечную мышцу. Постепенно приступы сильного сердцебиения исчезают: организм справляется с нагрузкой при стрессе, не реагирует на перепады погоды. Ежегодно следует посещать терапевта для сдачи анализов на уровень гемоглобина и калия, следить за весом.
В большинстве случаев при соблюдении простых рекомендаций кардиолога удается полностью победить проблему, исключить ее рецидив. Но врачи предупреждают, что существует ряд симптомов, указывающих на серьезные заболевания сердца, требующие немедленного лечения:
- сильные удары сердца ночью;
- появление панического страха внезапной смерти;
- биение сопровождается болью в грудине, жжением, покалыванием;
- кожа бледнеет или сильно краснеет;
- наблюдается тремор рук;
- сердце пропускает толчки.
При появлении подобных нарушений необходимо срочно обратиться за квалифицированной диагностикой. Она включает в себя: УЗИ сердца и органов пищеварения, печени, почек, электрокардиограмму, ряд анализов на показатели гормонов, белков, гемоглобина. В тяжелых ситуациях пациенту рекомендуется пройти полное компьютерное обследование, способное выявить новообразования, онкологические опухоли, повреждения легких.
Сильное биение сердца часто возникает в предынфарктном состоянии, при инсульте, ишемической болезни. Это опасные патологии, угрожающие жизни больного. Для устранения болезненной проблемы следует принимать ряд препаратов:
- сердечные гликолизиды (Дигоксин, Коргликон, Новодигал);
- бета-блокаторы (Атенолол, Метопролол, Бисопролол);
- успокоительные комплексы (Седафитон, настойка пустырника или пиона);
- специальные антиоксиданты (Предуктал, Тридукард).
Если приступ учащенного сердцебиения случился ночью, человек может проснуться с приступом паники, испугаться резких толчков сердца и боли. Необходимо принять срочные меры:
- Умыться прохладной водой, ополоснуть руки до локтя.
- Выпить несколько глотков сладкого чая или воды со льдом.
- Пройтись по комнате, постараться покашлять, чтобы стимулировать движение крови.
- Принять Валокордин, Корвалол, экстракт валерианы.
Хорошо помогают снять неприятные симптомы и укрепить сердечную мышцу народные рецепты. В течение 10–14 дней можно принимать отвар зверобоя, смешанный с боярышником, шиповником, сухим пустырником. Такой чай пьют несколько раз в сутки, добавляя немного меда. Мягкий успокоительный эффект дает мелисса, корень валерианы, аптечная ромашка.
Врачи предупреждают, что сильные удары сердца – опасный симптом, поэтому не следует заниматься самолечением, принимать сильнодействующие препараты по рекомендации знакомых или соседей. Игнорирование проблемы нередко приводит к развитию некроза отдельных частей сердечной сумки, ишемической болезни, заканчивается неизлечимыми осложнениями.
Сильные удары сердца в состоянии покоя могут отмечаться и при нестабильном артериальном давлении. При резком его снижении круг кровообращения быстро замедляется. Чтобы вновь нормализовать приток кислорода к органам, мозг заставляет сердце усиленно работать. Вследствие этого человек отмечает более сильные его удары на фоне сохранения нормального пульса. К этому может прибавиться и ощущение звона в ушах.
Что же является причиной самого скачка кровяного давления? Среди основных факторов выделяется:
- Обильная потеря крови.
- Обезвоживание организма.
- Аллергические реакции.
- Вегето-сосудистая дистония.
К периодическим сильным ударам сердца впоследствии присоединяется следующее:
- Снижение аппетита.
- Тошнота.
- Сонливое состояние.
- Общая слабость.
Требуется обращение к терапевту, кардиологу. Лечение тут направлено на нормализацию кровяного давления, поддержание его в рабочих пределах с помощью медикаментозных средств. Требуется и пересмотр диеты больного — ему необходимо употреблять больше белковой пищи, фруктов, чистой воды.
Пульс 69 ударов в минуту это низко или нормально для обычного человека?
Низкий пульс, как и высокий – не обязательно фактор какой-то болезни. Чаще всего он возникает из-за переутомления, сильного нервного срыва, опустошения человека. Низкий пульс рассматривается и при падении гемоглобина после тяжелой физической нагрузки. Он сопровождается симптомами головокружения, потери сознания, резкой слабости, ознобом. Если для вас низкое артериальное давление не свойственно, стоит провести необходимые действия в домашних условиях.
- Перестаньте нервничать, если пульс упал от нервного срыва. Не пробуйте пить успокоительное оно лишь усилит эффект падения пульса. Приведите себя в чувство самостоятельно с помощью умывания холодной водой.
- Чувствуя, что теряете сознание – ложитесь на пол или любое покрытие, и поднимайте ноги. Делается это для того, чтоб кровоток пришел к мозгу быстрее.
- Выпейте крепкого, сладкого, теплого чая.
- Обратитесь к врачу, если ваше состояние не меняется.
Как лечить тахикардию
Врачи объясняют: лечить необходимо не тахикардию, а болезнь, которая ее вызывает. Помнить надо и о физиологической ее форме, являющейся естественной реакцией организма. В целом терапия включает:
- выявление и лечение основного заболевания;
- отказ от вредных привычек;
- прием успокоительных при частых стрессах;
- умеренные физические нагрузки;
- контроль веса;
- прием лекарственных средств, таких как «Дигоксин», «Резерпин», «Верапамил», «Пульснорма», «Атенолол» или «Изоптин».
sovets.net
Народные средства
В качестве вспомогательной терапии можно использовать и проверенные народные средства. Но только с разрешения вашего лечащего врача. Например, следующее:
- Средства, помогающие бороться с неприятным симптомом сильного сердцебиения, укрепляющие миокард. Это отвар следующих трав: зверобоя, шиповника, пустырника, боярышника. Курс лечения тут составляет 10-14 дней. Отвар пьют несколько раз в день. Можно слегка подсластить его медом.
- Мягкий успокоительный эффект. Обратитесь к отварам корня валерианы, ромашки, мелиссы.