Что это?
Сахарный диабет (СД) 2-го типа – это хроническое заболевание со стойким повышением уровня глюкозы в крови из-за снижения чувствительности клеток организма к гормону инсулину. У здоровых людей инсулин связывается с клеточными рецепторами и помогает глюкозе попадать внутрь клеток. Если мембраны клеток по какой-то причине деформируются или инсулиновых рецепторов на них становится меньше, клетки перестают “узнавать” гормон, формируется инсулинорезистентность. В результате сахар вместо того, чтобы снабжать организм энергией, накапливается в крови, а это сильно вредит сосудам, сердцу и мозгу.
Важно!
Количество больных диабетом растет из года в год (рис. 1). По данным Международной федерации диабета в мире насчитывается около 463 млн взрослых больных. При этом в 2014 году их было 422 млн , а в 1980 году – в 4 раза меньше – 108 млн. Диабет 2-го типа составляет около 90% всех случаев этого заболевания.
Рисунок 1. Прогноз количества диагностируемых случаев диабета 2-го типа среди взрослого населения в разных странах. Источник: Statista
Диабет 1-го типа — это более тяжелая форма заболевания, при котором поджелудочная железа не вырабатывает инсулин вообще либо вырабатывает его в недостаточном для организма количестве. Этот тип диабета, как правило, развивается в детстве и связан с аутоиммунными процессами в организме. Большую роль в развитии сахарного диабета 1-го типа играет наследственность.
Важно! Сахарный диабет не может переходить из одного типа в другой, хотя на всех стадиях диабета 1-го типа и на поздних стадиях диабета 2-го типа применяют для лечения инъекции инсулина.
Стол 9 при сахарном диабете
Специально разработанная для диабетиков диета № 9 широко применяется при стационарном лечении таких пациентов и должна соблюдаться дома. Разработана она советским ученым М. Певзнером. Диета для больных диабетом включает ежесуточное потребление до:
- 80 гр. овощей;
- 300 гр. фруктов;
- 1 стакана натурального фруктового сока;
- 500 мл кисломолочных продуктов, 200 гр нежирного творога;
- 100 гр. грибов;
- 300 гр. рыбы или мяса;
- 100-200 гр. ржаного, пшеничного с примесью ржаной муки, отрубного хлеба или 200 гр картошки, круп (готовых);
- 40-60 гр. жиров.
Основные блюда:
- Супы: щи, овощные, борщи, свекольник, окрошка мясная и овощная, легкий мясной или рыбный бульон, грибной бульон с овощами и крупой.
- Мясо, птица: телятина, кролик, индейка, курица отварные, рубленые, тушеные.
- Рыба: нежирные морепродукты и рыба (судак, щука, треска, навага) в отварном, паровом, тушеном, запеченном в собственном соку виде.
- Закуски: винегрет, овощной микс из свежих овощей, овощная икра, вымоченная от соли сельдь, заливное диетическое мясо и рыба, салат из морепродуктов с маслом, несоленый сыр.
- Сладости: десерты из свежих фруктов, ягод, желе фруктовое без сахара, муссы ягодные, мармелад и джем без сахара.
- Напитки: кофе, чай некрепкие, минеральная вода без газа, сок овощной и фруктовый, отвар шиповника (без сахара).
- Яичные блюда: белковый омлет, яйца всмятку, в блюда.
Причины диабета 2-го типа
В отличие от СД 1-го типа, при котором в организме наблюдается дефицит инсулина, при диабете 2-го типа содержание инсулина в крови может быть в норме или даже повышенным. Поэтому данную форму заболевания называют инсулиннезависимой. Причина нарушения обмена глюкозы в этом случае — невосприимчивость клеток к сахароснижающему гормону.
Инсулин — это жизненно важный гормон, он регулирует уровень сахара в крови, что является довольно сложным процессом, в ходе которого:
- Пища, которую вы едите, расщепляется, образовавшийся сахар попадает в кровь,
- Повышение уровня сахара в крови говорит поджелудочной железе, что нужно вырабатывать инсулин,
- Инсулин помогает сахару проникать в клетки и снабжать их энергией,
- Инсулин сигнализирует печени о необходимости запасать сахар из крови,
- Сахар попадает в клетки, его уровень в кровотоке снижается, инсулин перестает вырабатываться,
- Низкий уровень инсулина заставляет печень высвобождать накопленный сахар, поэтому глюкоза присутствует в крови, даже если вы какое-то время не ели.
Так происходит, когда организм здоров. Но эта тонко настроенная система легко выходит из строя, потребляя слишком много сахара или если баланс гормонов нарушается. Происходит это так:
- В кровоток попадает много сахара,
- Поджелудочная железа вырабатывает больше инсулина, чтобы доставить сахар в клетки,
- Со временем клетки перестают реагировать даже на большие количества инсулина — они становятся инсулинорезистентными,
- Поджелудочная железа вырабатывает еще больше инсулина, чтобы заставить клетки реагировать,
- Поджелудочная железа не справляется с нагрузкой, и уровень сахара в крови продолжает расти,
- Повышенный уровень сахара в крови “отравляет” организм — избыток сахара откладываются в виде жира,
Со временем эндокринная функция поджелудочной железы истощается, она вырабатывает все меньше инсулина, и тогда больному могут потребоваться инъекции инсулина извне. Обычно это случается спустя 8–10 лет после постановки диагноза.
Не ясно, что именно вызывает инсулинорезистентность. Часто СД 2-го типа страдают люди с семейной историей болезни, а также люди с избыточным весом. Однако, лишний вес — не обязательное условие развития диабета.
Важно! Диабет 2-го типа долгое время именовался «диабетом взрослых», потому что обычно диагностировался у людей старше 40 лет. Сегодня эта форма диабета все чаще выявляется у детей и подростков из-за растущего уровня детского ожирения, отсутствия физической активности и неправильного питания.
Следует помнить,что нарушения углеводного обмена при СД 2-го типа в начале своего развития обратимы. Побороть болезнь помогают потеря веса и отказ от быстрых углеводов (продуктов с высоким содержанием сахара), которые мгновенно повышают уровень глюкозы в крови.
Фрукты
Не стоит забывать, что именно в данной группе продуктов сосредоточено наибольшее количество клетчатки, витаминов и минералов. В них концентрация этих веществ зачастую превышает такую же в иных продуктах питания. Главный акцент больные должны делать на употребление фруктов, богатых витамином С и являющихся антиоксидантами.
При сахарном диабете особую ценность представляют некоторые из фруктов. Рекомендуется употребление грейпфрутов, лимонов, апельсинов, яблок, абрикосов и персиков, груш, гранатов, сухофруктов, ягод. Излюбленные летние вкусности, такие как арбуз и ароматная дыня, в составе имеют чуть больше углеводистых компонентов, что говорит о необходимости их умеренного употребления.
Фрукты можно есть в сыром виде. Также можно готовить из них фреши.
Что еще входит в список продуктов при диабете?
Кто в группе риска
Возникновению сахарного диабета 2-го типа могут сопутствовать:
- генетические факторы – риск составляет 3–9%, если родители или близкие родственники больны СД.;
- ожирение – жир (особенно на животе) блокирует реакцию клеток на инсулин, и это основная причина чудовищного роста заболеваемости диабетом за последние 40 лет;
- нарушения питания – преимущественно углеводистое питание при недостатке клетчатки повышает риск сахарного диабета, ведет к развитию метаболического синдрома, который уже можно расценивать как «преддиабет»;
- сердечно-сосудистые заболевания – атеросклероз (больше связанный с неправильным образом жизни, чем с наследственностью), артериальная гипертензия, ишемическая болезнь сердца;
- хронический стресс – при нервном напряжении в организме повышается количество контринсулярных – противодействующих инсулину гормонов надпочечников катехоламинов (норадреналина, адреналина) и глюкокортикостероидов (ГКС), способствующих развитию диабета;
- диабетогенное действие некоторых лекарств – ГКС, диуретиков, некоторых гипотензивных препаратов, цитостатиков и др.,
- хроническая недостаточность коры надпочечников.
Чем опасен диабет?
Пролейте сладкий чай на пол – тапки будут прилипать к полу. Когда кровь превращается в сироп, в организме, образно говоря, все слипается, пропитывается глюкозой и начинает выходить из строя. В первую очередь страдают стенки больших и малых сосудов, которые снабжают кровью все органы. Болезнь часто затрагивает глаза, сердце, почки. Осложнения диабета могут привести к инвалидности и угрожать жизни. СД 2-го типа может вызывать:
- Заболевания сердца и сосудов ( артериальная гипертензия, атеросклероз, ишемическая болезнь сердца, инфаркт, инсульт);
- Поражение нервов (диабетическая нейропатия). Со временем кожная чувствительность теряется, образуются незаживающие трофические язвы , дело может кончиться гангреной и ампутацией конечности;
- Висцеральную нейропатию – поражение нервов, регулирующих работу внутренних органов. Может протекать бессимптомно, приводя, например, к безболевым инфарктам миокарда;
- Эректильную дисфункцию у мужчин;
- Поражение почек (нефропатия) вплоть до развития хронической почечной недостаточности, которая требует гемодиализа или трансплантации почки;
- Поражение сетчатки глаз (диабетическая ретинопатия), которое приводит к необратимому ухудшению зрения и слепоте. Также повышается риск катаракты и глаукомы;
- Инфекции кожи и слизистых оболочек — даже небольшие царапины подолгу не заживают, формируются трофические язвы, которые сохраняются годами.
Чтобы избежать осложнений диабета, нужно начать лечение как можно раньше и поддерживать нормальный уровень сахара в крови.
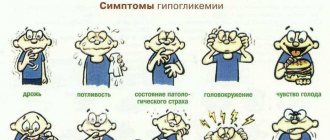
Симптомы
Развитие СД 1-го типа происходит стремительно, а СД 2-го типа – напротив, постепенно, без ярких симптомов – сильной жажды, заставляющей выпивать за сутки 6 л жидкости, и того, что в прошлом называлось мочеизнурением, когда почки выделяли столько мочи, что больной не мог отойти от туалета. Нередко в течение многих лет человек находится на стадии «преддиабета» – пограничного состояния между здоровьем и болезнью, а высокий сахар обнаруживается случайно при лабораторном исследовании крови и мочи.
В дальнейшем сахарный диабет 2-го типа проявляется следующими симптомами:
- сухость и зуд кожи и слизистых оболочек (в том числе промежности и наружных половых органов);
- гнойники и незаживающие раны на коже;
- нарушение сна, слабость, снижение работоспособности;
- ощущение «мурашек» и онемение стоп и кистей;
- прогрессирующее снижение зрения;
- постоянная жажда и сухость во рту;
- обильное и учащенное мочеиспускание;
- снижение веса на фоне повышенного аппетита.
Внимание! Последние три симптома характерны для чрезмерно высокого уровня глюкозы в крови и чаще отмечаются при СД 1-го типа, а при СД 2-го типа встречаются реже.
Диагностика
Клиническую манифестацию сахарного диабета 2-го типа можно спрогнозировать за несколько лет до его клинических проявлений по наличию так называемого «метаболического синдрома» (присутствию двух факторов риска из пяти перечисленных):
- ожирение,
- артериальная гипертензия,
- повышенный уровень глюкозы в крови и/или нарушение теста толерантности к глюкозе,
- высокое содержание холестерина высокой плотности в крови («плохого холестерина»),
- склонность к тромбообразованию.
К какому врачу обратиться?
При подозрении на сахарный диабет следует обратиться к терапевту (врачу общей практики). Не пренебрегайте его рекомендациями, если обнаружен метаболический синдром. При необходимости он направит вас к эндокринологу.
Какие анализы сдать?
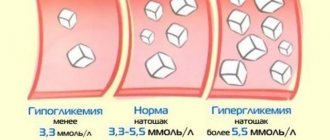
Обследование при подозрении на сахарный диабет включает определение уровня:
- глюкозы натощак в капиллярной крови (из пальца): показатель не должен превышать 5,5 ммоль/л (допустимый максимум после еды – не выше 7,8 ммоль/л);
- глюкозы натощак в крови из вены: показатель не должен превышать 6,1–7 ммоль/л;
- глюкозы и кетоновых тел в моче. В норме их там не должно быть, появление свидетельствует о том, что уровень сахара в крови (гликемия) превышал показатель 8,8–9,9 ммоль/л;
- гликированного гемоглобина. В норме он не превышает 6,5–7%;
- глюкозы натощак и через 1 и 2 часа после приема 75 г сахара, растворенного в 1,5 стаканах кипяченой воды: это тест на толерантность к глюкозе. Концентрация глюкозы в крови после 2 часа после нагрузки не должна превышать 11,1 ммоль/л.
Когда сдавать анализ?
Показания сахара у женщин, мужчин и детей в плазме крови меняются в течение дня. Это происходит и у здоровых пациентов, и у больных диабетом.
Существует два способа выявления концентрации сахара – с помощью портативного глюкометра и на лабораторном оборудовании. Анализ прибором – быстрый, но не дает однозначный результат. Метод используется в качестве предварительного, перед исследованием в лабораторных условиях. Кровь берут из пальца или из вены.
Предпочтительнее производить забор биоматериала именно из пальца: в венозной крови концентрация глюкозы значительно выше. К примеру, если сахар равен 5,9 при взятии анализа из вены, проведенное исследование из пальца при тех же условиях покажет меньшее значение.
В лабораториях имеется таблица нормы глюкозы при сдаче анализа из пальца и из вены. Сахар в крови в пределах 5,9 ммоль/л при сдаче анализа из пальца – хороший показатель для диабетиков при исследовании натощак.
Лечение
При СД 2-го типа инсулин применяется только в далеко зашедших случаях. Его могут вводить во время стационарного лечения короткими курсами, но это не значит, что дома вы тоже будете привязаны к инъекциям.
Медикаментозное лечение диабета 2-го типа осуществляется с помощью различных сахароснижающих препаратов. Их сочетания могут меняться в процессе лечения, разные врачи могут предлагать разные препараты одной группы (исходя из личного опыта их применения) – это нормально.
Чрезвычайно важны при диабете правильное питание и физическая активность!
Диета
«Что я могу съесть?» – это первый вопрос, который задают больные диабетом, когда им ставят диагноз.
Специалисты считают, что таким пациентам нужна не диета, а индивидуально подобранная диетологом система здорового питания. Главное – не превышать суточную калорийность рациона и количество углеводов, особенно быстрых (сахар, выпечка, белый хлеб, сладости и сладкие фрукты). Составить индивидуальную программу питания вам помогут в Школе диабета, которую необходимо посещать ежегодно. Информацию о занятиях в такой школе можно уточнить в районной поликлинике или эндокринологическом диспансере.
«Больным диабетом рекомендуется исключить арбузы – они слишком сладкие, а значит, способствуют повышению уровня глюкозы в крови, – объясняет профессор Леонид Юльевич Моргунов, – но если вы их настолько сильно любите, что не можете от них отказаться, пожалуйста, ешьте, но в небольших количествах. Те, кто получает инсулин, должны скорректировать его дозу в сторону повышения, если позволили себе полакомиться арбузом или виноградом, либо поесть поплотнее. Умению рассчитывать дозу инсулина в зависимости от количества и характера съеденной пищи пациентов обучают в Школах диабета. Это очень важный навык! Фактически мы пытаемся искусственно воссоздать естественный режим выработки инсулина поджелудочной железой. Назначаем больному инсулин длительного действия, обеспечивающий базовый уровень этого гормона в организме, и «подкалываем» инсулин короткого действия во время еды, когда у здорового человека возникает пик выброса инсулина в кровь поджелудочной железой».
В случае отсутствия у диабетика избыточного веса его рацион по калорийности не должен отличаться от нормы. Правда, есть один нюанс: человек, не обремененный недугами, обычно не задумывается, из каких компонентов состоит его еда, а больному диабетом эти сведения жизненно необходимы. Точно знать содержание нутриентов в продуктах необходимо, чтобы контролировать их потребление в течение дня.
Важно! Больным диабетом, не обремененным лишним весом, рекомендуется физиологическая диета, содержащая 60% углеводов, 24% жиров и 16% белков от общей калорийности суточного рациона.
Диабету часто сопутствует ожирение, поэтому главная задача лечебного питания многих больных диабетом 2-го типа – скорректировать вес. Диета со сниженной калорийностью помогает нормализовать углеводный и жировой обмен. При этом снижается уровень сахара в крови, и необходимость в медикаментах может пропасть.
Важно! Главное правило диеты при диабете: суточная калорийность должна соответствовать энергозатратам. Она может быть чуть меньше, но ни в коем случае не должна их превышать, это приведет к ожирению и усугубит течение болезни.
Лечебная физкультура
Регулярная физическая активность – важная часть лечения диабета и его профилактики. Не впадайте в крайности: не опускайте руки, но и не доводите себя изнуряющими тренировками до обмороков. Посоветуйтесь с врачом или тренером в спортзале о том, какие кардионагрузки и силовые упражнения допустимы при вашем весе, состоянии суставов, возрасте и образе жизни.
Физическая активность помогает сбросить вес и нормализовать углеводный обмен, обратив развивающийся диабет вспять в самом его начале. Если болезнь уже зашла достаточно далеко и потребовала перехода на инсулинотерапию, то и тогда ее сочетание с двигательной нагрузкой позволяет лучше контролировать уровень гликемии.
Важно! От тренировки придется воздержаться при гликемии выше 15 ммоль/л до нормализации этой цифры. Попросите врача подобрать индивидуальный комплекс упражнений, используйте любую возможность, чтобы больше двигаться.
Какие виды физической активности предпочесть?
На начальных стадиях СД (сахар натощак 6,7–7,8 ммоль/л) полезны дыхательная и обычная гимнастика, ходьба в комфортном для вас темпе на расстояние не менее двух, но не более десяти километров. Можно упражняться с гантелями и силовыми тренажерами, но отягощение должно быть небольшим. Любите лыжи и коньки? Отлично! Зимой разнообразьте ими свою физическую активность. И не забывайте о плавании – это лучший вид спорта для больных диабетом.
При развернутой форме СД (7,8 –14 ммоль/л) программа занятий остается прежней – ходьба и гимнастика для всех групп мышц. Почаще выполняйте упражнения на расслабление и не допускайте усталости!
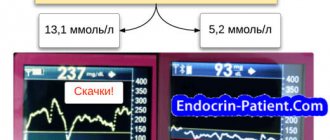
Внимательно отслеживайте параметры работы своего организма во время самостоятельных занятий физкультурой:
- измеряйте с помощью глюкометра уровень сахара до и после тренировки (рис. 2) и записывайте динамику изменений в специальный дневник;
- если вас перевели на инсулинотерапию, делайте инъекцию инсулина перед началом упражнений;
- следите за частотой сердечных сокращений (не выше 120 ударов в минуту);
- фиксируйте, на какой минуте занятий возникло утомление: это повод закончить тренировку.
Рисунок 2. Глюкометр для определения количества глюкозы в крови. Источник: Amanda Mills/USCDCP/Pixnio
Народные средства. Эффективны ли они?
В известной степени способствует нормализации уровня глюкозы фитотерапия. Например, зеленый чай уменьшает тягу к сладкому и оказывает небольшой сахароснижающий эффект. Подобным действием обладают настои из плодов шиповника, стручков фасоли, корня одуванчика, листьев черники, голубики, земляники и ежевики (а также и сами их ягоды), шелковицы (тутового дерева) и грецкого ореха, трава галеги лекарственной (козлятника), медуницы, крапивы двудомной, зверобоя продырявленного, цикория обыкновенного, гречихи птичьей, девясила, вики посевной, хвоща полевого, горицвета птичьего. Хотя одними только травами с диабетом не справиться, они могут использоваться как дополнение к основному лечению, назначенному врачом.
Миф о топинамбуре
Среди пациентов с диабетом распространено мнение о том, что плоды земляной груши – топинамбура снижают уровень глюкозы в крови (рис. 3). Сложилось оно потому, что в составе этого растения присутствует вещество под названием «инулин». Звучит почти как «инсулин»! Однако фонетическое сходство вовсе не означает аналогичного действия, так как инулин — полисахарид, а не гормон. Поэтому топинамбур больному диабетом есть можно, но ожидать от земляной груши сахароснижающего эффекта не приходится.
Рисунок 3. Топинамбур — земляная груша. Источник: BlackRiv/Pixabay
Некоторые особенности оптимального питания диабетиков
- Ни в коем случае нельзя пренебрегать завтраком.
- Нельзя голодать и делать большие перерывы в еде.
- Последний прием пищи не позднее чем за 2 ч до сна.
- Блюда не должны быть излишне горячими и излишне холодными.
- Во время еды сначала съедаются овощи, а затем белковый продукт (мясо, творог).
- Если в порции еды имеется значительное количество углеводов, должны быть и белки или правильные жиры для уменьшения скорости переваривания первых.
- Разрешенные напитки или воду желательно пить до еды, а не запивать ими пищу.
- При приготовлении котлет не используется батон, но можно добавлять овсяные хлопья, овощи.
- Нельзя повышать ГИ продуктов, дополнительно обжаривая их, добавляя муку, панируя в сухарях и кляре, сдабривая маслом и даже отваривая (свеклу, тыкву).
- При плохой переносимости сырых овощей делают запеченные блюда из них, различные пасты и паштеты.
- Кушать следует медленно и небольшими порциями, тщательно пережевывая еду.
- Прекращать кушать следует при 80 % насыщении (по личным ощущениям).
Профилактика
Если в вашей семье были случаи сахарного диабета 2-го типа, вам больше 40 лет, вы обременены лишними килограммами, ведете малоподвижный образ жизни и у вас повышено давление, вам следует заняться профилактикой этого заболевания.
Главными ее методами являются:
- Правильное питание. Его основой должны стать сложные углеводы и еда, богатая клетчаткой. Около 60% вашего рациона должны составлять сложные углеводы, 20% — жиры (50-70% из которых — растительные масла), 20% — белки. Отдавайте предпочтение птице, нежирной рыбе, овощам, несладким сокам.
- Исключите консервы, сладкое и жирное. Готовьте на пару;
- Отказ от алкоголя и табака. И то, и другое повышает риск развития нарушений углеводного обмена;
- Ежедневные физические нагрузки: минимум полчаса на спорт или ходьбу на свежем воздухе;
- Борьба со стрессом и регулярные медосмотры. Людям из группы риска нужно раз в полгода сдавать кровь на сахар.
10 неожиданных обстоятельств, повышающих уровень сахара в крови
Иногда сахар в крови может повыситься из-за неочевидных причин. Повлиять на уровень глюкозы в крови могут :
- Солнечный ожог — боль вызывает стресс, а стресс повышает уровень сахара в крови.
- Искусственные подсластители — некоторые исследования показывают, что они могут повышать уровень сахара в крови.
- Кофе — даже без подсластителя. Уровень сахара в крови некоторых людей очень чувствителен к кофеину.
- Недосыпание — даже одна бессонная ночь может снизить эффективность инсулина в организме.
- Пропуск завтрака — отказ от утреннего приема пищи может повысить уровень сахара в крови как после обеда, так и после ужина.
- Время суток — в позднее время контролировать уровень сахара в крови труднее, чем днем.
- Рассвет — рано утром у людей наблюдается всплеск гормонов, независимо от того, страдают они диабетом или нет. У людей с диабетом на рассвете может резко возрасти уровень сахара в крови.
- Обезвоживание — меньшее количество воды в организме означает более высокую концентрацию сахара в крови.
- Спрей для носа — некоторые из них содержат химические вещества, которые заставляют вашу печень выбрасывать в кровь больше сахара.
- Заболевание десен — это осложнение диабета может влиять на повышение уровня сахара в крови.
Больным диабетом стоит также избегать ситуаций, из-за которых уровень сахара в крови может резко понизиться. Например, сильная жара может вызвать расширение кровеносных сосудов, что ускоряет всасывание инсулина и может привести к низкому уровню сахара в крови.
Как подготовиться к сдаче крови на сахар?
Сдавать анализ можно либо в поликлинике, либо в домашних условиях. Чтобы выявить показатель гликемии дома, понадобится специализированный прибор – электрохимический глюкометр. Пользоваться им несложно.
Необходимо сначала вымыть руки теплой водой, затем проколоть палец при помощи ланцета, далее каплю крови поместить на тестовую полоску и дождаться результата. Проводится исследование буквально за 5 минут. Отметим, что анализ с применением глюкометра не всегда точный, так как тестовые полоски прибора могут окисляться, да и у самого изделия есть определенная погрешность.
Гораздо лучше сдавать анализ крови из вены или пальца в поликлинике. Сдачу биоматериала необходимо осуществлять утром натощак. Пациенту рекомендуется:
- За 2-3 дня до сдачи крови отказаться от приема алкогольных напитков, так как спиртное снижает гликемию.
- В день анализа не употреблять пищу. В идеале – отказаться от еды за 8 часов до сдачи крови.
- Не чистить зубы в день забора сахара. Дело в том, что во многих пастах содержится глюкоза, которая может повысить уровень гликемии.
- Накануне исследования избегать стрессов и повышенных физических нагрузок.
- Не пользоваться жевательной резинкой, так как в ней может содержаться сахар.
Также в день сдачи анализа крови не стоит пользоваться инсулином или гипогликемическими препаратами.