С возрастом выработка гормонов в организме снижается. Нарушения гормонального фона приводят к тому, что обменные процессы в миокарде – сердечной мышце – изменяются. Это заболевание называется дисгормональная кардиомиопатия. Она более характерная для женщин во время менопаузы, поэтому также называется климактерической кардиомиопатией.
Но это заболевание поражает и от 10 до 20% мужчин, у которых также могут проявляться признаки, характерные для климакса. Несмотря на то что возрастные гормональные изменения являются естественным процессом угасания ряда функций, они могут стать причиной развития негативных процессов в организме, в частности, повлиять на состояние сердца.
Встречаться такая проблема может и в подростковом возрасте при половом созревании, а также при использовании массированной гормональной терапии.
Что собой представляет заболевание
Дисгормональная кардиомиопатия – это большей частью обратимый процесс, который запускается гормональным дисбалансом в организме. Снижение количества женских половых гормонов в организме приводит к постепенному снижению обмена веществ, увеличению веса, особенно при неправильных пищевых привычках, употреблении слишком калорийной, тяжелой и жирной пищи.
Это позволяет развиться так называемой абдоминальной форме ожирения, при котором висцеральный жир заполняет пространство между внутренними органами, прижимает их, нарушая кровообращение, препятствуя поступлению нужного количества крови с кислородом и питательными веществами. Лимфатические и кровеносные сосуды перестают нормально выполнять свои функции, нарушается иннервация, что приводит к проблемам с вегетативной нервной системой. Все это сказывается на работе сердечной мышцы, вызывая миокардиопатию.
Этиология патологии
Дисгормональная кардиомиопатия появляется из-за нарушений в функционировании желез внутренней секреции, продуцирующих биологически активные вещества (БАР). Последние выполняют жизненно важную роль в организме — регулируют метаболизм. Поэтому любой дисбаланс в уровне гормонов приводит к нарушению работы органов. Вовлечение в этот процесс сердца имеет название миокардиодистрофии.
Дисбаланс в гормональном уровне может развиваться из-за:
- новообразований в предстательной железе;
- патологий щитовидной железы (ЩЗ);
- климакса;
- сниженной выработки тестостерона у мужчин старше 50 лет;
- патологии яичек и яичников;
- заболеваний надпочечников.
Кроме того, в ряде случаев ДКМП может диагностироваться как самостоятельное заболевание.
Причины развития
Гормональная кардиомиопатия – это заболевание, которое развивается на фоне снижения активности гормонов. Она чаще встречается у женщин климактерического возраста, но может наступить и раньше, примерно в 40 – 45 лет, если женщина страдает гинекологическими заболеваниями (миома матки, эндометриоз).
Снижение уровня гормонов, эндокринный приводит к проблемам с электролитическим обменом, а впоследствии к дисметаболическим нарушениям в работе сердечной мышцы. Следующим этапом развивается миокардиодистрофия, то есть дистрофические изменения в миокарде, приводящие к появлению болей и других симптомов, характерных для этого заболевания.
Дисгормональная кардиомиопатия (климактерическая): причины, симптомы и лечение
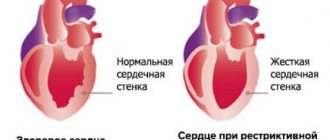
Под термином «дисгормональная кардиомиопатия» (КМП) подразумевается поражение сердца, вызванное гормональным сбоем и не имеющее воспалительного характера.
Обмен веществ в сердечной мышце при этом нарушается, ухудшаются его механическая и электрофизиологическая функции.
Более подвержены дисгормональной кардиомиопатии женщины, причём как в подростковом, так и в климактерическом возрасте, и лишь изредка от КМП страдают мужчины. При этом все возникающие при кардиомиопатии изменения миокарда являются обратимыми.
Причины болезни
Гормональная кардиомиопатия проявляется на фоне гормонального дисбаланса организма, возникающего при изменении функционирования желез внутренней секреции, генерирующих биологически активные вещества.
При недостаточной выработке гормонов обмен веществ в мышце сердца нарушается, что приводит к структурным и функциональным изменениям в тканях сердечной мышцы.
Основными причинами данного заболевания являются:
- сбои в деятельности эндокринной системы;
- нарушение у девушек-подростков нормальной работы яичников, а у женщин то же происходит в климактерическом периоде;
- в случае появления новообразований в предстательной железе также может развиться КМП и у мужчин;
- может быть следствием заболевания щитовидной железы, например, при тиреотоксикозе;
- иногда может определяться как самостоятельный недуг.
Проявления дисгормональной кардиомиопатии у женского населения встречаются в несколько раз чаще, чем у мужского. В группу риска входят возраста до 20 лет и в диапазоне 45-50 лет.
Если кардиомиопатия вызвана угасанием яичников, то она называется климактерической.
Симптомы
Симптомы дисгормональной кардиомиопатии сильно напоминают инфаркт миокарда, поэтому её проявления часто становятся поводом для серьёзного беспокойства пациентов:
- Сильно выраженная кардиалгия с переменчивым характером болей – тянущие ощущения за грудиной сменяются внезапными прострелами в челюсть или левую лопатку. Сильная боль может долго не проходить, затихая во время действия сильных обезболивающих, но потом вновь возвращаясь.
- В области груди, шеи и лица ощущается сильный жар и наблюдается обильное потоотделение.
- Бывают признаки вегетососудистых кризов: шум в ушах, головокружения, аритмия, озноб, скачки артериального давления, потемнение в глазах.
- Психоневрологические проявления включают раздражительность, повышенную возбудимость, плохой сон, изменчивое настроение, низкую работоспособность.
Если на фоне избытка гормонов щитовидной железы развилась тиреотоксическая кардиомиотомия, то симптомы её будут несколько отличаться:
- бессонница;
- рассеянность;
- постоянная напряжённость;
- частые головные боли;
- тахикардия;
- стенокардия;
- утрата работоспособности;
- сухость во рту.
У мужчин при дисгормональной кардиомиопатии снижается потенция и порой полностью отсутствует либидо. Гиперплазия предстательной железы приводит к проблемам с мочеиспусканием. Иногда организм продуцирует меньше мочи, что позволяет говорить об олигурии.
В связи с тем, что по своим симптомам дисгормональная кардиомиопатия сильно напоминает стенокардию, коронарную сердечную недостаточность, а порой и инфаркт миокарда, то поставить правильный диагноз может лишь опытный врач-кардиолог. Вначале он проводит осмотр и собирает данные для анамнеза, после чего ставит лишь предварительный диагноз. Чтобы этот диагноз подтвердить и уточнить, пациенту требуется пройти ещё несколько диагностических исследований:
- ЭКГ;
- УЗИ коронарных сосудов и сердца;
- рентгенографию сердца;
- компьютерную томографию;
- МРТ.
Кроме того, нужно сделать различные анализы крови: общий, биохимический, для определения липидного спектра, уровня глюкозы, электролитного состава, обнаружения маркеров некроза миокарда.
В результате такого комплексного исследования можно точно установить точную причину заболевания, а это позволит определить у женщины степень тяжести протекания климакса и выбрать для пациентки оптимальную тактику лечения.
Медикаменты
Допускается консервативное лечение климактерической кардиомиопатии, не требующее наблюдения в стационаре. Его суть сводится к симптоматической терапии пациентки, пока в её организме происходят естественные гормональные перестройки. В эти мероприятия входит:
- приём обезболивающих средств, купирующих кардиалгию;
- при острых проявлениях климакса применяется гормонозаместительная тактика;
- приём препаратов седативного действия;
- приём витаминов, антикоагулянтов и иммуностимулирующих средств;
- в случае нужды даются сердечные гликозиды, сосудорасширяющие и мочегонные средства.
Помня о том, что главной причиной дисгормональной кардиомиопатии является сбой в деятельности эндокринной системы, лечение следует направить на нормализацию её работы.
Хорошо известно, что применение гормонов называют «терапией отчаяния», ведь от единственной дозы гормона может нарушиться работа всех эндокринных желёз организма.
Поэтому, когда поставлен диагноз кардиомиопатия дисгормональная, лечение её должно учитывать ряд факторов:
- терапия должна проводиться под неусыпным контролем врачей, долговременными циклами;
- подбор дозы гормона в каждом случае бывает индивидуальным и делается эмпирически;
- об эффективности лечения судят по улучшению состояния больного, а не основываются на результаты обследований, которые всегда несколько запаздывают.
В качестве обезболивающих препаратов здесь могут выступать:
- корвалол;
- валериана;
- мелисса или мята;
- верапамил или анаприлин.
Большинству больных обязательно назначаются корректоры метаболизма:
- АТФ;
- эссенциале;
- рибоксин;
- актовегин;
- милдронат.
Немедикаментозное лечение
Что касается немедикаментозной составляющей терапии, то она направлена на устранение факторов, которые могут утяжелить течение дисгормональной кардиомиопатии. Сюда входит:
- переход к правильному образу жизни;
- отказ от всех вредных привычек;
- поддержание тела в здоровой подтянутой форме;
- соблюдение диеты, содержащей продукты, обогащённые магнием и калием.
Психологический аспект недуга имеет большое значение. Выздоровление у женщины наступит скорее, если она продолжит вести полноценный, привычный образ жизни, а это возможно только тогда, когда всё её внимание не сфокусировано на болезненном состоянии.
Она должна чётко понимать, что как сам климакс, так и сопутствующая ему дисгормональная кардиомиопатия не являются угрозой жизни, а всего лишь естественной реакцией организма, приспосабливающегося к изменению гормонального фона.
Поэтому в этот период женщинам важна психологическая поддержка. Врачи должны убедить пациента, что его жизни ничто не угрожает, наоборот, такая реакция организма на изменение гормонального фона является максимально нормальной.
После прекращения гормональных перестроек в организме сама собой исчезнет и дисгормональная кардиомиопатия.
Источник: https://beregi-serdce.com/bolezni/kardiomiopatija/disgormonalnaya-kardiomiopatiya.html
Проявления
Симптомы дисгормональной кардиомиопатии не имеют четкой выраженности и не могут однозначно указывать только на одно заболевание.
Для болезни характерно наличие острых жгучих приступов болей, начинающихся за грудиной с левой стороны и часто отдающих в лопатку. Приступы могут быть длительными, от нескольких часов до нескольких суток. Характерным симптомом этого заболевания является отсутствие положительного влияния Нитроглицерина. Этот же признак позволяет исключить инфаркт.
На состоянии больного не отражаются физические нагрузки. Также можно назвать признаки, указывающие на нарушения в работе вегетативной нервной системы:
- учащенное сердцебиение;
- повышенная потливость;
- ощущения жара, приливов;
- головокружения;
- чувство онемения, «мурашек» в конечностях;
- учащенное мочеиспускание;
- одышка, нехватка кислорода.
У больного отмечаются нарушения психологического равновесия, раздражительность, ослабление памяти, плаксивость, обидчивость.
Характерные симптомы
За многие годы её проявления болезнь достаточно исследована в клинических условиях и даёт все основания утверждать, что её можно с высокой точностью диагностировать и эффективно лечить. Также за это время определена чёткая симптоматика заболевания. Кардиопатия имеет симптомы, одинаковые, как правило, для всех пациентов, независимо от их возраста, во всех стадиях этого заболевания.
Её главный симптом определяют как дискомфортные боли в сердечной области груди. По ощущениям это похоже на приступы стенокардии, однако, есть и свои характерные особенности. Так, боли типичного ноющего характера не прекращаются ни на минуту, продолжаются постоянно. Они могут возникать после физической работы.
Фиксируются также проявления затруднённого дыхания, учащённого, против обычной нормы, сердцебиения, которое тоже не зависит от того, подвергался пациент перед тем усиленной физической нагрузке или нет. Замечено также, что болевые симптомы могут длиться значительное время – от считанных часов до трёх – четырёх и даже больше дней, причём снять их больному не удаётся, даже приняв «Нитроглицерин».
Помимо всего, постоянные ноющие сердечные боли зачастую сопровождаются у больных чётким проявлением вегетативных нарушений. Среди них медики отмечают гиперемию (покраснение) кожного покрова, бледный вид кожных покровов, повышенную потливость, отклонения в терморегуляции, жалобы на озноб, немеющие руки, ноги, предобморочное состояние головокружения и т. п.
Нередко у пациентов фиксируется раздражительное психическое состояние. Это проявления плаксивости, агрессивности, ничем не обоснованного страха перед темнотой, пустыми помещениями, депрессия, подавленность, провалы в памяти и иные симптомы. В комплексе все эти отчётливые вегетативные признаки тоже красноречиво свидетельствуют о наличии и развитии в организме больного процессов, связанных с дисгормональной кардиопатией.
Постановка диагноза
Если у пациента подозревается кардиомиопатия дисгормональная, то ему назначается прохождение ряда обследований после беседы с врачом, проверки пульса, сердцебиения и артериального давления:
- ЭКГ позволяет оценить состояние миокарда и исключить инфаркт.
- УЗИ сердца дает возможность оценить состояние сердца в общих чертах.
- Рентгенография продемонстрирует серьезные нарушения в сердечной мышце.
- МРТ поможет выявить инфаркт миокарда или исключить его наличие.
Также читают: Кардиомиопатия вторичная — виды
Также больному назначают общеклинические анализы крови и мочи, а также пробу на уровень гормонов.
Методы лечения
Лечение дисгормональной кардиомиопатии обычно означает комплексный подход. Кроме медикаментозного воздействия для больного обязательным являются следующие меры:
- Рост физической активности без переутомления. В основном рекомендуются прогулки, катания на велосипеде, плавание, легкая гимнастика, но неиспользование отягощений.
- Изменение рациона с отказом от спиртного, курения, жареной, жирной, копченой пищи, увеличение в меню доли рыбы, продуктов с высоким уровнем клетчатки, натуральных нерафинированных масел растительного происхождения.
Основным способом медикаментозного лечения является заместительная гормональная терапия. Ее применяют для женщин, назначая минимальные дозы гормонов, длительное время. Такой способ лечения приемлем и для мужчин, но в ограниченном количестве, так как половые гормоны могут стать причиной нарушения функций яичек вплоть до их атрофии.
Заместительная гормональная терапия всегда подбирается индивидуально, в зависимости от наличествующего уровня гормонов, общего состояния здоровья, возраста, пола, имеющихся заболеваний и множества других важных причин.
Назначение бета-адреноблокаторов способствует поддержке и укреплению сердечной мышцы. При повышенной тревожности, приливах, раздражительности, нарушении сна используют седативные средства, в тяжелых случаях – антидепрессанты и транквилизаторы. После согласования с врачом возможно использование средств народной медицины, например, отваров успокаивающих и «сердечных» трав.
Полезно укреплять иммунитет и использовать витаминные добавки, минералы (тоже по назначению лечащего врача).
Диагностика ДКМП
Следует отметить, что диагноз «Кардиомиопатия» (код по МКБ 10 — I42) в большинстве случаев выставляется методом исключения. Учитывая то, что ДКМП по симптомах может напоминать стенокардию или инфарктом миокарда, сначала необходимо диагностировать именно эти заболевания. Врач, опираясь на жалобы, проводит осмотр больного, собирает анамнез, и назначает дополнительные методы исследования.
Диагностический алгоритм:
общий и биохимический анализы крови;- исследование гормональной панели — в зависимости от этиологического фактора заболевания;
- рентгенография органов грудной клетки – для определения размеров сердца и наличия патологии;
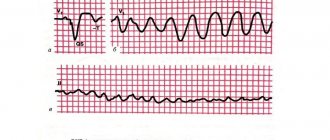
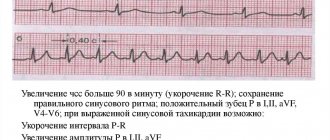
- электрокардиограмма (ЭКГ). С её помощью регистрируется снижение сегмента ST и инверсия зубца Т. Исследование позволяет выявить наличие аритмии, экстрасистолии и тахикардии пароксизмального характера;
- магниторезонансная томография (МРТ) позволяет установить достоверный диагноз. Используется редко из-за высокой стоимости;
- консультацию эндокринолога и гинеколога.
В результате комплексного исследования можно не только точно установить причину миокардиострофии, но и выбрать оптимальную тактику её лечения.
Прогноз
Современная медицина классифицирует такой вид нарушения, как функционально-обменное заболевание. Считается, что подобные проблемы с обменом веществ в миокарде могут иметь разную степень – от необратимых поражений до разрушения структуры.
Если больной вовремя обращается к врачу, проходит все необходимые обследования и придерживается медицинских рекомендаций, то у него есть шанс полностью избавиться от всех проявлений заболевания.
Для этого требуется комплексный подход с применением не только медикаментозных средств, но и полным пересмотром и изменением своего образа жизни. От больного потребуется правильное питание, отказ от вредных привычек и обязательное увеличение двигательной активности (без перегрузок).
Усугубить состояние больного может отказ от здорового образа жизни, наличие других серьезных поражений, наличие ранее использовавшегося неправильного лечения.
Возможные осложнения
К основным осложнениям кардиомиопатии можно отнести аритмию, хроническую сердечную недостаточность и другие функциональные расстройства сердечно-сосудистой системы. Более серьезные последствия могут наблюдаться только в случае, если больной сознательно не проходил профилактического лечения и на протяжении многих лет вел неправильный образ жизни. Но в совокупности с другими патологиями, кардиомиопатия может становиться причиной тяжелых состояний больного.
В целом заболевание имеет положительный прогноз, поскольку оно хорошо поддается лечению и проходит при устранении провоцирующих факторов.
Осложнения не исключены при любой болезни, тем более в случае такого непростого заболевания, как дисгормональная кардиомиопатия. Если пациент в ходе лечения почувствовал ухудшение своего состояния, ему не надо паниковать, поскольку и в таких случаях ситуация вовсе не безвыходная. Следует обратиться к лечащему врачу и с его помощью наметить дополнительные лечебные меры, выяснив, естественно, причины обострения.
Возможна ли профилактика
Климактерическая дисгормональная кардиомиопатия развивается на фоне снижения гормонального уровня, избежать которого не удастся никому. Это часть неотъемлемого старения организма. Но умеренная физическая активность, правильное сбалансированное питание, грамотный подход к проявлениям возраста и даже жизнерадостность, бойкий характер могут стать отличной профилактикой болезни.
Нужно всегда помнить, что миокард – это мышца, поэтому ее тоже нужно тренировать. Она не любит ни полного бездействия, ни перегрузок. Людям старшей возрастной группы нужно выбирать более активный образ жизни, гулять, завести собаку, ходить на плавание.
Столь же большое значение имеет поддержание нормального веса, что можно достигнуть только при гармоничной, сбалансированной диете.
Древние римляне говорили «Via est vita», то есть «Дорога – это жизнь». Если человек достаточно двигается, он тем самым поддерживает свое сердце в хорошем рабочем состоянии. Ему меньше других грозят различные проблемы с этим жизненно важным органом.