Описание патологии
Когда синусовый узел ослаблен или прекращает свою работу, а это бывает или на постоянной основе или время от времени, то возникают эктопические ритмы (или их еще называют замещающими).
Их частота меньше, чем у синусового ритма. Эктопический предсердный ритм можно считать несинусовым. Чем дальше расположен его источник, тем частота его импульсов будет реже. В чем причина изменений в работе сердца?
Лечение
Лечебные мероприятия не потребуются, если взрослый человек или ребенок не испытывают каких-либо неприятных ощущений при развившейся аномалии, и у них не выявлены сердечные или другие заболевания. Возникновение предсердного ритма в этой ситуации не опасно для здоровья.
В обратном случае терапевтическое воздействие осуществляется в следующих направлениях:
- Ускоренный патологический предсердный ритм лечится бета-блокаторами («Пропраналол», «Анаприлин») и другими средствами, снижающими частоту сердцебиений.
- При брадикардии назначаются лекарства, способные ускорить замедленный ритм: препараты на основе атропина, «Кофеинбензоат натрия», применяются растительные экстракты (элеутерококк, женьшень).
- Вегетососудистые нарушения, ставшие причиной эктопического ритма, нуждаются в приеме седативных препаратов «Новопассит», «Валокордин», настойки пустырника, валерианы.
- Для профилактики инфаркта сердца предлагается использовать «Панангин».
- Помимо антиаритмических средств («Новокаинамид», «Верапамил»), при нерегулярном ритме назначается специфическое лечение по факту установления конкретной причины развившихся нарушений.
- В тяжелых случаях, не поддающихся стандартному медикаментозному лечению, применяется кардиоверсия, установка искусственного водителя ритма.
Какие признаки отличают эктопический предсердный ритм?
Как уже было сказано, основное заболевание приводит к несинусовым ритмам. Какими-либо специфическими симптомами оно не характеризуется. Основные недуги и причины ритма определяют признаки.
Ниже будут приведены симптомы, на которые стоит обратить пристальное внимание, после чего незамедлительно обратиться к врачу:
— приступ пароксизмальной тахикардии начинается внезапно и так же внезапно заканчивается;
— отсутствуют предвестники приступа;
— отсутствует одышка или сердечная боль в начале приступа;
— возникновение чувства сильной тревоги и страха;
— появление двигательного беспокойства, такого, что человек ищет положение тела, способствующее прекращению приступа;
— у человека начинают дрожать руки, темнеет в глазах, кружится голова;
— появление усиленного потоотделения;
— наличие тошноты и вздутия живота;
Другие симптомы
При несинусовом ритме имеются определенные признаки. В зависимости от того, чем возможный эктопический предсердный ритм сопровождается, они могут быть различными:
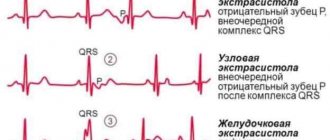
— Так, например, при экстрасистолах может сердце работать с перебоями, человек чувствует, будто его сердце останавливается, ощущает жар в области горла и сердца. Но этих симптомов может и не быть. Излишняя масса тела и гиперстеническая конституция часто приводят к ваготопическим экстрасистолам.
— У ребенка приступ пароксизмальной тахикардии приводит к обморочному состоянию, потемнению в глазах, головокружению, чувству напряжения и тревоги, бледности, цианозу, одышке, болям в области живота. Этим отличается эктопический предсердный ритм у детей.
Причины изменения ритма
Несинусовые ритмы могут возникнуть при изменениях, происходящих в области синусового узла, а также в других проводящих отделах. Данные модификации могут быть:
- склеротические;
- ишемические;
- воспалительные.
Эктопические нарушения классифицируются по-разному. Различают несколько форм:
- Наджелудочковый ритм эктопического характера. Его причинами становятся передозировка сердечными гликозидами, а также вегетативная дистония. Редко бывает, что данная форма обусловлена повышением автоматизма эктопического очага. В этом случае частота сокращений сердца будет выше, чем при ускоренном или замещающем ритме эктопического характера.
- Желудочковый ритм. Обычно данная форма указывает на то, что в миокарде произошли значительные изменения. Если частота желудочковых сокращений очень низкая, то может возникнуть ишемия, затрагивающая важные органы.
- Предсердный ритм. Возникает часто при наличии ревматизма, порока сердца, гипертонии, сахарного диабета, ишемии, нейроциркуляторной дистонии, также даже у здоровых людей. Как правило, присутствует временно, но иногда растягивается на длительный период. Бывает, что предсердный ритм носит врожденный характер.
Изменения, происходящие в миокарде из-за нейроэндокринных влияний, могут встречаться и у детей. Это значит, что в сердце ребенка есть дополнительные очаги возбуждения, функционирующие независимо друг от друга. Такие нарушения делятся на несколько форм:
- активные: пароксизмальная тахикардия и экстрасистолия;
- ускоренные: мерцательная аритмия.
Заболевание может возникнуть даже у ребенка
Желудочковые экстрасистолы в детском возрасте начинают развиваться в случаях кардиальной органической патологии. Очень редко, но есть случаи, когда данный вид может быть диагностирован у здорового ребенка, даже у новорожденного.
На фоне инфекции вирусного характера в раннем возрасте происходят приступы пароксизмальной тахикардии, которые могут проходить в очень тяжелой форме, называемой суправентрикулярной. Это возможно при врожденных сердечных пороках, передозировке атропина и при кардитах. Приступы данной формы часто возникают при пробуждении больного и смене положения тела.
до змісту↑
Методы диагностики эктопического ритма
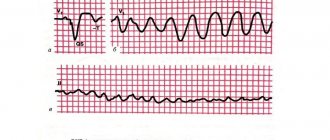
Если у человека наблюдаются вышеперечисленные признаки, ему необходимо срочно обратиться к терапевту или кардиологу. Специалист назначит ЭКГ, которая покажет определенные изменения в работе сердца или эктопический предсердный ритм.
Зубец R меняет свою конфигурацию при предсердном ритме. Он не имеет четких диагностических признаков. Интервал PQ не изменяется при левопредсердном ритме. Из-за обычного возбуждения по желудочкам не меняется комплекс QRST. Будет положительным PaVR и отрицательным P в третьем и втором отведениях aVF при расположении водителя ритма в левом и правом предсердии, а именно в их нижних отделах. Точная локализация эктопического ритма не определена в случаях нижнепредсердного ритма.
При правосердном ритме будет расположение источника автоматизма (P-клеток) в правом предсердии. Так проявляется эктопический предсердный ритм у подростков.
Детям также требуется проведение тщательной диагностики. При предсердных экстрасистолах изменяется зубец P. Укорачивается интервал PQ, наблюдается неполная компенсаторная пауза и узкий желудочковый комплекс.
Желудочковая эктопическая активность что это такое
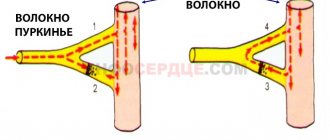
Желудочковый эктопический импульс
проводится по желудочкам не через систему Гиса-Пуркинье, а по относительно медленно проводящему миокарду. Изменение последовательности и замедление активации желудочков приводит к тому, что формирующиеся желудочковые комплексы становятся деформированными и уширенными.
Комплексы являются преждевременными, широкими ( 0,12с) Изменен по форме (деформирован) Ему не предшествует преждевременный зубец Р Для описания локализации источника, времени возникновения и количества желудочковых экстрасистол используют несколько терминов.
Желудочковая экстрасистолия
.
Схема
. а Левожелудочковая экстрасистола с компенсаторной паузой (картина блокады ПНПГ). b Правожелудочковая экстрасистола с компенсаторной паузой (картина блокады ЛНПГ).
Характеристика источника (фокуса) желудочковой экстрасистолии
Эктопические комплексы одинаковой формы, следующие с одинаковыми интервалами сцепления, возникают в одном и том же фокусе. Их называют «монофокусными», «мономорфными», «монотопными». Разные по форме и интервалам сцепления желудочковые комплексы заставляют предположить наличие более чем одного фокуса. Такие экстрасистолы называют «многофокусными
», «
политопными
», «
полиморфными
».
Момент времени возникновения желудочковых экстрасистол
Желудочковые эктопические комплексы
, которые возникают очень рано в сердечном цикле, могут накладываться на зубец Т предыдущего сокращения и обозначаются как экстрасистолы «R на Т». Большинство эпизодов фибрилляции желудочков (ФЖ) и многие эпизоды желудочковой тахикардии (ЖТ) инициируются экстрасистолами «R на Т», хотя это не означает, что экстрасистолы «R на Т» всегда вызывают эти формы аритмии.
Желудочковые экстрасистолы
, возникающие в сердечном цикле лишь немного преждевременно, случайно могут возникать сразу после зубца Р, вызванного нормальной активностью синусового узла: зубец Р, таким образом, в отличие от предсердной экстрасистолы, не будет преждевременным. Такие желудочковые экстрасистолы называют конечно-диа-столическими.
Обычно после желудочковой экстрасистолы
возникает пауза. Когда такая пауза отсутствует и экстрасистола, таким образом, выглядит «зажатой» между двумя нормальными комплексами, экстрасистолу называют интерполированной.
Частота желудочковых экстрасистол
Когда экстрасистолы
следуют после каждого синусового комплекса, применяется термин «бигеминия». Если экстрасистолы следуют после пары нормальных комплексов, это «тригеминия». Когда подряд следуют два эктопических комплекса, они обозначаются термином «парная экстрасистолия», или «куплет». «Залпом» именуются более двух следующих друг за другом эктопических комплексов.
Предсердная активность желудочковых экстрасистол
Проявление предсердной активности после желудочковой экстрасистолы
зависит от того, проводится ли желудочковый импульс в ретроградном направлении, т.е. через АВ-соединение к предсердиям. Если это происходит, образуется инвертированный зубец Р, который часто накладывается на сам желудочковый эктопический комплекс и может быть им скрыт.
В тех случаях, когда АВ-соединение
не проводит импульс желудочков на предсердия, предсердная активность продолжается независимо от активности желудочков; только в этих случаях после желудочковой экстрасистолы можно видеть полную компенсаторную паузу (когда интервал между пред- и постэкстрасистолическим синусовыми комплексами равен удвоенной продолжительности синусового цикла).
Иногда желудочковый импульс может «проникнуть» в АВ-соединение
лишь частично. В этой ситуации следующий синусовый импульс может достичь АВ-соединения, когда оно еще остается частично рефрактерным, что приведет к замедлению проведения и удлинению интервала PR. Этот феномен «скрытого ретроградного проведения» нередко возникает после интерполированных желудочковых экстрасистол.
Причины желудочковой экстрасистолии и ее значимость
Желудочковая экстрасистолия
— очень распространенное явление, и частота ее обнаружения в общей взрослой популяции увеличивается с возрастом. Причины желудочковой экстрасистолии включают в себя острый инфаркт или ишемию миокарда, артериальную гипертензию; повреждение миокарда, обусловленное перенесенным ранее ИМ, миокардитом или кардиомиопатией; пролапс митрального клапана, клапанные пороки сердца, дигиталисную интоксикацию. Однако часто никаких признаков заболевания сердца не обнаруживается.
У пациентов с симптомной и/или частой желудочковой экстрасистолией
ее причину следует искать при помощи неинвазивных методов обследования, включая тщательный анализ ЭКГ в 12 отведениях, эхокардиографию и при необходимости — пробу с физической нагрузкой.
Одиночные желудочковые экстрасистолы
, зарегистрированные на обычной ЭКГ, и даже сложные формы экстрасистолии (т.е. экстрасистолия частая, многофокусная, «R на Т» или залповая), зафиксированные во время амбулаторного мониторирования ЭКГ, могут случайно обнаруживаться у лиц со здоровым сердцем и не обязательно являются патологией или обладают какой-либо прогностической значимостью.
С другой стороны, в некоторых наблюдательных исследованиях с участием взрослых лиц
(преимущественно мужчин), которым проводилась проба с дозированной физической нагрузкой, было показано, что появление частой желудочковой экстрасистолии во время нагрузки и особенно сразу после ее прекращения ассоциировано с увеличением смертности (примерно в 3 раза) в течение последующих 5-15 лет.
У пациентов с необратимым структурным повреждением миокарда
вследствие ишемической болезни сердца (ИБС) существует корреляция между тяжестью повреждения и частотой желудочковых экстрасистол. По последним данным, желудочковую экстрасистолию следует рассматривать в качестве дополнительного и независимого фактора риска, однако нет никаких доказательств того, что ее подавление при помощи антиаритмической терапии улучшает прогноз.
Действительно, было показано, что некоторые антиаритмические препараты
увеличивают смертность у пациентов с желудочковой экстрасистолией после ИМ.
Обычно экстрасистолы
являются бессимптомными. Тем не менее некоторые пациенты все же испытывают неприятные ощущения. Они могут быть обеспокоены ощущением перебоев в работе сердца вследствие его преждевременного сокращения или последующей компенсаторной паузы, а также ощущением «тяжелых ударов», вызванных повышением силы постэкстрасистолического сокращения.
Пациенты могут быть взволнованы мыслью о том, что нерегулярность сердечной деятельности
— это предвестник сердечного приступа или других серьезных сердечных проблем.
В ряде случаев пациентам со структурно здоровым сердцем
, испытывающим неприятные ощущения вследствие желудочковой экстрасистолии, сложно разъяснить ситуацию и успокоить их. В таких ситуациях для уменьшения симптоматики может потребоваться назначение терапии. Могут быть эффективны БАБ, особенно при лечении больных, у которых симптомы связаны с физической нагрузкой.
Для пациентов со структурно нормальным сердцем и отсутствием признаков ИБС
может оказаться полезным назначение флекаинида. Как правило, рекомендуется избегать употребления кофеина, однако это редко оказывается эффективным.
Значимость желудочковой экстрасистолии при остром инфаркте миокарде (ИМ) обсуждается в отдельной статье на сайте (рекомендуем пользоваться формой поиска на главной странице сайта).
а — Желудочковая экстрасистола по типу «R на Т», которая в данном случае инициирует фибрилляцию желудочков (ФЖ). б — 3-й по счету комплекс представляет собой конечно-диастолическую желудочковую экстрасистолу. Ему предшествует своевременный зубец Р.
а — ЭКГ, одновременно зарегистрированная в отведениях V1 и V2. Можно видеть две конечно-диастолические желудочковые экстрасистолы. Вторая из них имитирует картину, характерную для синдрома Вольфа-Паркинсона-Уайта (WPW). б — Интерполированная желудочковая экстрасистола. В постэкстрасистолическом синусовом комплексе можно видеть увеличение интервала PR вследствие скрытого ретроградного проведения.
а — Желудочковая бигеминия. б — Желудочковая тригеминия.
а — После 1 -го синусового комплекса следует пара желудочковых экстрасистол. б — 3-й комплекс представляет собой желудочковую экстрасистолу, возбуждение от которой проведено на предсердия, что привело к появлению отрицательного зубца Р (отведение aVF). После экстрасистолы можно видеть выскальзывающий комплекс из АВ-соединения.
При интоксикации сердечными гликозидами
При интоксикации наперстянкой возникают политопные экстрасистолы, которые приводят к фибрилляции желудочков. Требуется незамедлительная отмена препарата и лечение «Индералом», «Калием», «Лидокаином». «Унитиол» и диуретические средства помогут вывести интоксикацию. Что еще следует делать при диагнозе ритм сердца эктопический предсердный?
Иногда массируют каротидный синус 20 секунд с левой и правой стороны, если имеется наджелудочковая форма. Помогает надавливание на живот и в область глаз. Отсутствие облегчения требует назначения бета-адроноблокаторов. Вводится они с медленной скоростью, при этом нужен контроль пульса и артериального давления. Смешивать «Пропанол» и «Верапамил» внутривенно не рекомендуется.
Прогноз желудочковой экстрасистолии
При экстрасистолии желудочков 1 и 2 типов прогноз благоприятный. Заболевание практически не влияет на качество жизни пациента и не вызывает тяжелых последствий.
При желудочковой экстрасистолии 3 типа и выше прогноз относительно благоприятный. При своевременном выявлении заболевания и начале терапии можно полностью избавиться от симптомов и предотвратить осложнения.
Течение желудочковой экстрасистолии зависит от ее формы, наличия органической патологии сердца и нарушений гемодинамики. Функциональные желудочковые экстрасистолии не представляют угрозы для жизни.
Между тем, желудочковая экстрасистолия, развивающаяся на фоне органического поражения сердца, существенно повышает риск внезапной сердечной смерти в связи с развитием желудочковой тахикардии и фибрилляции желудочков.
Что делать, если приступ не купируется?
Если приступ не купируется и продолжается уже некоторое время, состояние больного при этом ухудшается, применяют электроимпульсную терапию. Интоксикация сердечными гликозидами является противопоказанием к такой терапии. При частых и тяжелых приступах применяют электрокардиостимуляцию постоянно.
В качестве осложнений могут выступать обострения сердечных проблем. Своевременное обращение к врачу гарантирует отсутствие эктопического ритма, поскольку основные заболевания будут излечиваться или по крайней мере контролироваться. Поэтому важно не паниковать, если обнаружен предсердный эктопический ритм по ЭКГ. Что это такое, мы рассмотрели.
Симптомы замедленного или ускоренного сердцебиения
Проявления эктопических ритмов сердца полностью зависят от того, насколько далеко от синусового узла расположен новый водитель ритма. Если его локализация – клетки предсердий, то симптомов чаще нет, а патология диагностируется только на ЭКГ.
Атриовентрикулярный ритм может быть с частотой пульса близкой к норме – от 60 до 80 сокращений за одну минуту. В этом случае он не ощущается пациентом. При более низких величинах наблюдается приступообразное головокружение, обмороки, общая слабость.
Экстрасистолия дает ощущение замирания сердцебиения, затем следует резкий толчок в области верхушки или грудины, после чего все приходит в норму. Интенсивность и периодичность этих симптомов зависит от частоты внеочередных сокращений.
Предсердная брадикардия протекает незаметно, если количество ударов за минуту около 60, более редкий пульс сопровождается повышенной утомляемостью, сонливостью из-за кислородного голодания головного мозга.
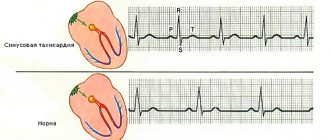
Пароксизмальная тахикардия проявляется внезапным ускорением сердцебиения, достигающим 150 ударов/минуту, а пульс при этом может быть ритмичным и не превышать 100. Это связано с тем, что не все сокращения приводят к эффективному сердечному выбросу. Жалобы связаны с недостатком питания миокарда – боли или жжение за грудной, нехватка воздуха.
Мерцание предсердий представляет собой неупорядоченное сокращение разных групп мышечных волокон. Его ритм колеблется от 150 до 50 ударов. Тахисистолическая форма (выше 100) провоцирует приступы или постоянные частые сердцебиения, а брадисистолическая (до 50 сокращений) – обморочные состояния и слабость.
Мерцание предсердий в результате нарушения ритма сердца
Желудочковый ритм возникает при тяжелом повреждении сердечной мышцы. Его скорость не превышает 30 — 40 ударов, поэтому он протекает с приступами потери сознания. При паузе более 1 — 2 минут между очередными сокращениями возможна остановка сердца.
Смотрите на видео о причинах нарушения ритма сердца: