Содержание
Определение и общие сведения [ править ]
Под синусовой тахикардией понимают увеличение ЧСС выше возрастной нормы от 10 до 60%. Учащение сердечного ритма от 10 до 20% выше возрастной нормы можно рассматривать как умеренную (I степени), от 20 до 40% – средней выраженности (II степени) и от 40 до 60% – как выраженную (III степени) синусовую тахикардию. Если ЧСС превышает 210-220 в минуту у детей раннего возраста и 150-160 в минуту у детей школьного возраста, то в таких случаях необходимо дифференцировать синусовую тахикардию с эктопическими тахикардиями. При этом номотопность ритма следует доказывать наличием и полярностью зубца Р в соответствующих отведениях, его постоянной амплитудой и фиксированным интервалом P-Q.
Синусовая тахикардия может быть физиологической и патологической, а патологическая – функциональной и органической.
Этиология и патогенез [ править ]
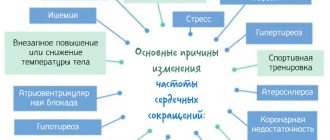
Физиологическая тахикардия возникает при физической и психоэмоциональной нагрузке, переходе в ортостаз, при повышении температуры окружающей среды, после обильного приёма пищи и жидкости, в душном помещении и при высотной гипоксии. Она характеризуется быстрым (в течение 3-5 мин) восстановлением ритма после окончания нагрузки или воздействия факторов среды. Функциональная синусовая тахикардия возникает при повышении температуры тела, гипоксемии, связанной с анемией или поражением лёгких, при феохромоцитоме и тиреотоксикозе, инфекционных токсикозах. Функциональная тахикардия иногда связана с синдромом ВСД по симпатотоническому типу. Она может характеризоваться умеренным повышением ЧСС в покое и его неадекватным увеличением в ответ на обычные физические и психоэмоциональные нагрузки, удлинённым временем реституции. Такие функциональные синусовые тахикардии возникают чаще у девочек в предпубертатном периоде и связаны со становлением гормонального баланса, а также при гиперкатехоламинемии и гиперсимпатикотонии. Органическая синусовая тахикардия обусловлена органическим поражением сердца воспалительного, ишемически-некротического, дегенеративного или дистрофически-фибротического характера. Синусовая тахикардия возникает при повышенной чувствительности к некоторым препаратам (аминофиллин, атропин и др.).
Клинические проявления [ править ]
Синусовая тахикардия чаще всего сопровождается увеличением МОК и коронарного кровотока. Однако при длительной тахикардии и укороченной диастоле отмечают несоответствие коронарного кровотока возросшей работе сердца, в результате чего развивается миокардиодистрофия.
Дети переносят умеренную синусовую тахикардию удовлетворительно. Но при выраженной тахикардии появляются жалобы на сердцебиение, дискомфорт, иногда на кардиалгии. Физикально при функциональной тахикардии (гипертермия, тиреотоксикоз и др.) I тон сердца усилен, но при органическом поражении сердца синусовая тахикардия, как правило, сопровождается ослаблением I тона на верхушке, акцентом II тона над лёгочной артерией и другими признаками СН.
Тахикардия неуточненная: Диагностика [ править ]
• Выраженное укорочение или отсутствие интервала ТР.
• Зубец Р синусовый, заострённый, увеличен по амплитуде и уменьшен по продолжительности.
• Укорочение интервалов P-R и Q-T.
• Возможно смещение ниже изолинии сегмента ST.
• Снижение амплитуды зубца Т и увеличение амплитуды зубца U
Дифференциальный диагноз [ править ]
Выраженную синусовую тахикардию следует дифференцировать от пароксизмальной и, особенно, непароксизмальной тахикардии.
Тахикардия неуточненная: Лечение [ править ]
Лечение состоит в выявлении и устранении причины. В большинстве случаев используют β-адреноблокаторы. Дилтиазем и верапамил могут быть полезны при тиреотоксикозе, если β-адреноблокаторы противопоказаны.
Лечение неадекватной синусовой тахикардии симптоматическое. Хотя рандомизированных двойных слепых плацебо-контролируемых исследований не существует, средством выбора считают β-адреноблокаторы (класс I, уровень доказательности С).
Профилактика [ править ]
Прочее [ править ]
Неадекватная синусовая тахикардия
сохраняется в покое независимо от уровня физического, эмоционального, патологического или фармакологического стресса или не соответствует его уровню. Предполагают два основных механизма её возникновения – повышенный автоматизм синусового узла и нарушение его регуляции со стороны вегетативной нервной системы с преобладанием симпатического тонуса.
Диагностические критерии неадекватной синусовой тахикардии:
• сохраняющаяся синусовая тахикардия (ЧСС >100 в минуту) в течение всего дня с выраженным увеличением ЧСС во время активности и нормализация ЧСС ночью (по данным 24-часового мониторирования ЭКГ);
• непароксизмальный характер тахикардии (и симптомов);
• характерная для синусового ритма морфология зубцов Р;
• отсутствие вторичных причин тахикардии (гипертиреоз, феохромоцитома, детренированность и др.).
Синусовая тахикардия код по мкб 10 у взрослых
Увеличение частоты сердечных сокращений может быть как физиологической реакцией организма, так и признаком серьезной патологии.
Синусовая тахикардия (ЧСС более 100 в 1 минуту) является одной из наиболее распространенных форм пароксизмальной тахикардии, код синусовой тахикардии по МКБ 10 I47.1. Кардиологи и врачи общей практики используют код этого заболевания по международной классификации болезней десятого пересмотра для проведения учета заболеваемости и правильного оформления медицинской документации.
Причины возникновения
Не всегда возникновение тахикардии следует расценивать как проявление болезни. Увеличение частоты сердечных сокращений является нормальной реакцией на сильные эмоции (как положительные, так и отрицательные), физическую нагрузку, нехватку кислорода. Синусовая тахикардия также является следствием таких патологических процессов:
- наружное или внутреннее кровотечение;
- анемии любой этиологии;
- гипотония;
- высокая лихорадка;
- гиперфункция щитовидной железы;
- нарушения функции левого желудочка сердца;
- нейроциркуляторная дистония.
Увеличение частоты сердечных сокращений при наличии вышеперечисленных заболеваний возникает в состоянии покоя и нередко сопровождается другими неприятными симптомами.
Иногда к учащению ЧСС может присоединяться аритмия (нарушение правильного ритма сердечных сокращений).
Увеличение частоты сердечных сокращений может возникнуть при предсердных и желудочковых блокадах, синдроме Вольфа-Паркинсона-Уайта.
Диагностика и лечение
Пароксизмальная тахикардия в МКБ 10 имеет код I47 и относится к разделу болезней сердца. При наличии увеличения ЧСС в покое необходимо обратиться к терапевту или кардиологу.
Обязательным инструментальным методом исследования для пациентов с увеличением ЧСС или нарушениями ритма является ЭКГ, также дополнительно проводят ЭхоКГ и ряд других исследований для выяснения причины заболевания.
Тахикардия и брадикардия (ЧСС меньше 60 в минуту) являются серьезными симптомами, поэтому к врачу нужно обращаться своевременно.
Лечение зависит от причины, которая вызвала повышение ЧСС, наличия нарушений ритма, сопутствующих заболеваний. Также нужно ограничить употребление кофеина, алкогольных напитков, отказаться от курения. Модификация образа жизни дает хороший результат для всех пациентов вне зависимости от стадии и степени тяжести основного заболевания.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
Исключен:
- осложняющая: аборт, внематочную или молярную беременность (O00-O07, O08.8)
- акушерские хирургические вмешательства и процедуры (O75.4)
- БДУ (R00.0)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без других указаний.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Синусовая тахикардия — что означает этот диагноз?
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Правильный ритм сердца зависит от равномерного возникновения импульсов в синусовом узле и проведения их по проводящей системе волокон. Синусовый узел — это скопление нервных клеток, расположенных в предсердии. Он получает «команды» по специальному нерву из головного мозга.
Далее «указания» распределяются по нервным пучкам. Благодаря четкой работе согласуются сокращения предсердий и желудочков, фазы наполнения (диастола) и сокращения (систола). Эндокринная система участвует в регулировании ритма через гормон адреналин и его производные.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Нормой для синусового ритма считается число сокращений в пределах от 60 до 90 ударов в минуту. Синусовая тахикардия — это увеличение частоты более 90.
Синусовую тахикардию еще называют «нормотопной», потому что она всегда зависит от главного синуса, в отличие от «гетеротопной», возникающей из-за повышенной активности других узлов. Так образуется пароксизмальная тахикардия.
При этом частота сердечных сокращений (ЧСС) тоже будет выше 90, но ритм сердца идет неправильным путем, работа разных отделов становится несогласованной, неполноценной. Эта форма опасна развитием осложнений.
Термины «синусная тахикардия» и «синусоидальная», употребляемые неопытными пациентами, неправильные с медицинской точки зрения.
Виды синусовой тахикардии
Причины синусовой тахикардии изучены достаточно хорошо. Они далеко не всегда связаны с сердечной патологией. Умеренная синусовая тахикардия служит нормальным физиологическим механизмом для преодоления физических нагрузок, эмоциональных стрессов. В зависимости от преобладания причин выделяют несколько разновидностей.
Конституциональная
Встречается сравнительно редко. Связана с врожденным нарушением образования возбуждения в синусовом узле. Человек страдает от тахикардии всю жизнь. ЧСС в детском возрасте — 120 в минуту, у подростков и взрослых 100 и выше.
Эндокринная
Повышение функции щитовидной железы при тиреотоксикозе ведет к выработке избытка гормона тироксина. Он ускоряет основной обмен, ритм сердца и скорость кровообращения.
Токсическая
Синусовую тахикардию вызывают такие вещества, как атропин, адреналин, кофеин, никотин, алкоголь, наперстянка.
Этот вид аритмии характерен для инфекционных заболеваний. Здесь, кроме токсического воздействия на узел, играют роль:
- повышение температуры;
- падение кровяного давления;
- анемия (снижение уровня гемоглобина).
Считается, что повышение температуры на один градус вызывает рост ЧСС на 8 – 10 ударов в минуту. Гипертония сопровождается снижением частоты пульса, при пониженном давлении наблюдается тахикардия. Особенно выражена синусовая тахикардия при тяжелых инфекциях, септических состояниях, при которых сочетаются все виды воздействия.
Кардиогенная
Этот вид тахикардии характерен для начальных симптомов сердечной недостаточности. Она возникает вследствие компенсаторного механизма, улучшающего снабжение тканей кислородом. Наблюдается при
- инфаркте миокарда,
- аневризме сердца,
- эндокардитах,
- пороках сердца,
- гипертонических кризах,
- атеросклерозе коронарных артерий.
Ортостатическая
При переходе из положения лежа в вертикальное, возникает учащение пульса. У людей с определенным типом нервной системы это ускорение является очень сильным. Такое проявления особенно часто наблюдается в период выздоровления от различных заболеваний, если человек надолго был вынужден соблюдать постельный режим.
Диагностика
По МКБ-10 (международной классификации болезней десятого пересмотра) синусовую тахикардию относят к классу I 47.1, «наджелудочковая тахикардия». Терминология, принятая в России, в данном случае не противоречит МКБ, а уточняет ее.
Клинические проявления тахикардии из синусового узла в виде сердцебиений, пульсирующего шума в ушах, головокружения, одышки часто являются симптомами других заболеваний, связаны с неврозами.
Диагноз может поставить врач после электрокардиографического обследования (ЭКГ). Обычное прослушивание сердца и подсчет пульса позволяют отметить учащение сердечных сокращений, но ничего не говорит о правильности ритма.
Так что симптомы синусовой тахикардии можно увидеть только при специальном исследовании. ЭКГ снимают в положении лежа. Импульсы регистрируются электродами и переводятся в графическое изображение.
По характеру зубцов, длине и положению интервалов врач кабинета функциональной диагностики может судить о многих заболеваниях, в том числе о правильности ритма.
Холтеровское наблюдение в течение суток проводится в кардиологическом стационаре. Это важно для диагностики, если на ЭКГ не зарегистрировано ускорения ритма.
Иногда для решения вопроса о годности человека к работе в сложных условиях (служба в армии, в частях МВД, поступление в военное училище, контакт с профессиональными вредностями) врачебная комиссия назначает проведение нагрузочных проб.
Самая популярная — это снятие ЭКГ до пробы, затем пациенту предлагают сделать 20 приседаний в умеренном темпе и снимают ЭКГ после нагрузки. По росту частоты сердечных ударов судят о приспособительных возможностях сердечнососудистой системы.
Более тщательное обследование проводят на специально оборудованных тренажерах. При этом контролируется не только ритм, но и другие показатели функционирования разных отделов сердца.
Для устранения синусового нарушения ритма бывает достаточно провести хорошее лечение заболеваний, вызвавших его (тиреотоксикоз, инфекционные болезни, гипертония, болезни сердца). Врач при назначении терапии всегда учитывает частоту сердечных сокращений. Обычно предупреждают о необходимости контроля над пульсом при лечении некоторыми лекарственными средствами.
Общие процедуры, укрепляющие нервную систему (массаж, ванны, души), физиотерапевтическое лечение одновременно успокаивают пациента и нормализуют аритмию. При сложных неврогенных случаях рекомендуются консультации психолога, лечение гипнозом, аутотренингом.
При возникновении сердцебиения известен способ самопомощи: попробуйте глубоко подышать, после нескольких дыхательных движений задержите дыхание на высоте вдоха, напрягите мышцы живота. Такой несложный способ помогает справиться с тахикардией.
Народные рекомендации
- травы мелиссы,
- цветов и плодов боярышника,
- ягод калины,
- корня валерианы.
Приготовить их можно без паровой бани, насыпать столовую ложку размельченного сырья в пол-литровый термос и залить кипятком. Оставьте его на ночь или на 5 – 6 часов.
После процеживания пейте перед едой в течение дня, сочетайте с медом. Боярышник можно приобрести в аптеке в виде спиртовой настойки. Его можно добавлять в чай по 10 – 15 капель.
Не следует забывать, что длительная тахикардия опасна своими последствиями. Неполное и неправильное сокращение сердечной мышцы вызывает ее перенапряжение, требует больше кислорода, нарушает доставку крови в головной мозг. Обследование у врача-специалиста должно быть проведено как можно раньше. Своевременное начало лечения позволит предупредить развитие тяжелых заболеваний.
Препараты для лечения синусовой тахикардии
Норма частоты сердечных сокращений у детей и взрослых
- Лечение суставов
- Похудение
- Варикоз
- Грибок ногтей
- Борьба с морщинами
- Высокое давление (гипертония)
Источник: https://serdce-moe.ru/zabolevaniya/tahikardiya/sinusovaya-tahikardiya-kod-po-mkb-10-u-vzroslyh
Что нужно знать о синусовой тахикардии? Мнение кардиологов
Синусовая тахикардия заключается в учащенных сокращениях сердца. Такое состояние может быть как ситуационным (пароксимальным), так и длительным (непароксимальным или хроническим). Чаще всего заболевание возникает в качестве реакции на экстракардиальные раздражители.
Ранняя постановка правильного диагноза на основе нижеприведенных симптомов и своевременное лечение позволит избежать развития осложнений. В статье рассмотрим данное отклонение ритма сердца: что это значит и как вовремя определить у детей и взрослых (мужчин и женщин) разных возрастов?
Что это такое?
Синусовая (синусоидальная или синусоидная) тахикардия диагностируется вне зависимости от возраста и пола пациента. Часто она может сопутствовать гипертиреозу, то есть возрастанию количества гормонов в щитовидной железе, и анемии – снижению уровня гемоглобина.
В большинстве случаев заболевание не имеет ярко выраженных клинических проявлений. У пациента наблюдается:
- головокружения;
- учащенный сердечный ритм;
- боль в области грудины;
- низкая работоспособность;
- общая слабость;
- одышка.
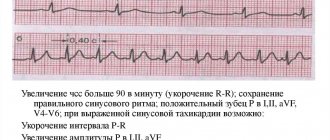
Для диагностики используется электрокардиограмма. На расшифровке ЭКГ рассматриваемому изменению ритма характерны следующие признаки:
- увеличение ЧСС – больше 100 ударов в минуту;
- показатели синусового ритма (синус-ритма) в норме;
- положительный зубец P в отведениях I, II, aVF, V4-V6.
Симптомы
Пароксизмы при суправентрикулярной тахикардии могут продолжаться от нескольких секунд до нескольких дней, на продолжительность приступа оказывает непосредственное влияние причина патологии.
Клиническая картина заболевания следующая:
- резкое увеличение частоты ритмических сокращений сердца;
- потемнение в глазах, головокружение, предобморочное или обморочное состояние;
- дрожь верхних конечностей;
- речевые нарушения;
- временный односторонний мышечный паралич;
- усиленная работа сальных желез;
- активное сокращение сосудов, которое можно заметить невооруженным глазом;
- быстрая утомляемость и ухудшение работоспособности;
- частое мочеиспускание;
- поверхностное дыхание.
Надо сказать, что выраженной симптоматикой суправентрикулярная тахикардия сопровождается далеко не во всех случаях, и даже наличие симптомов у разных людей может различаться. В пожилом возрасте пациенты очень редко замечают какие-то признаки заболевания, и патология чаще всего диагностируется случайно, при плановом прохождении ЭКГ.
Во время беременности суправентрикулярная тахикардия наблюдается достаточно часто, это объясняется гормональными сбоями и перестройками.
Причины развития
Заболевание встречается в разных возрастных группах. Чаще всего синусовая тахикардия наблюдается у пациентов с сердечными отклонениями. Этому способствуют сердечные и внесердечные этиологические факторы.
У пациентов с заболеваниями сердца и сосудистой системы синусовая тахикардия может указывать на раннюю сердечную недостаточность или же развитие дисфункции левого желудочка.
Интракардиальные причины болезни:
- инфаркт;
- стенокардия в тяжелой форме;
- порок сердца;
- ревматический миокардит;
- эндокардит бактериального характера;
- застойная сердечная недостаточность.
Развитию отклонения способствует сильный эмоциональный стресс, наличие врожденных пороков и большие физические нагрузки.
К числу других причин возникновения заболевания относится:
- анемия;
- эндокринные нарушения;
- острые эпизоды боли;
- сосудистая недостаточность в острой форме;
- гипоксемия.
Лихорадка и болезни инфекционно-воспалительного характера способствуют формированию патологического состояния.
Токсическая и медикаментозная форма синусовой тахикардии возникает на фоне приема:
- ваголитиков;
- кортикостероидов;
- симпатомиметиков;
- диуретиков;
- кофеина;
- никотина;
- гипотензивных лекарств;
- яда;
- алкоголя.
По типу выраженности симптоматики, рассматриваемое нарушение ритма сердца (НРС) может быть:
- умеренной – чаще всего встречается у детей до 6 лет или у подростков, в период активной гормональной перестройки. Умеренная форма имеет довольно слабые проявления, поэтому не должна доставлять дискомфорт и вызывать опасения.
- выраженной – может диагностироваться как у детей, так и людей старшего возраста. Она возникает на фоне сбоя в работе сердечно-сосудистой системы. Если выраженная тахикардия сочетается с брадикардией, то это может указывать на невроз. В этом случае врач назначает соответствующее медикаментозное лечение.
Методы диагностики
Основным методом диагностики тахикардии является электрокардиография (ЭКГ). На груди и руках пациента размещают сенсоры, которые подают электрические сигналы через сердце. На экране монитора можно увидеть усреднение всех векторов потенциалов действия, которое проявляется во время работы сердечной мышцы.
По ЭКГ специалист легко может определить тип аритмии и сделать вывод о влиянии сопутствующих факторов на работу сердца. Результаты исследования могут говорить о таких проблемах, как гипертрофия правого или левого желудочка, инфаркт миокарда, хроническая ишемия миокарда.
Другими информативными диагностическими методами можно назвать:
- Суточный мониторинг ЭКГ по Холтеру позволяет отслеживать изменения в деятельности сердца в обыденной жизни человека. Применяется в домашних условиях и позволяет фиксировать малейшие изменения в нагрузке сердечной мышцы. Запись ведется через специальное портативное устройство, состоящего из рекордера, одеваемого на плечо или пояс. Контакт с телом проводится через клейкие электроды. Суточный мониторинг ЭКГ позволяет выявить эпизоды болевой или безболевой ишемии миокарда, проанализировать причинно-следственные связи обморочных состояний и прочее.
- Эхокардиография проводится в режиме реального времени. Позволяет выявить внутрисердечную патологию, оценить состояние мягких тканей и клапанного аппарата, а также измеряет толщину стенок сердца и его объем. Благодаря применению эхокардиографии удается отслеживать особенности движения и скорости крови в предсердиях и желудочках.
- Электрофизиологическое исследование сердца позволяет понять, каким образом электрический импульс проникает в сердечную мышцу, с какой скоростью и какими особенностями данный процесс характеризуется. Благодаря данному виду исследования становятся видны нарушения проводимости сердца и выявляются механизмы тахикардии. Также успешно осуществляется контроль за эффективностью проводимой нефармакологической и лекарственной терапии.
Справочная информация! Дополнительными диагностическими методами являются ЭЭГ головного мозга, общий анализ крови, анализ крови на содержание гормонов щитовидной железы и прочие анализы, которые врач назначает пациенту по результатам основных исследований.
Чем опасны последствия?
Опасность заболевания зависит от его формы. Например, легкая физиологическая форма не должна вызывать особых опасений. Патологическая синусовая тахикардия указывает на развитие ряда серьезных заболеваний:
Для пациента опасна также пароксизмальная форма заболевания. Она приводит к нарушениям в работе механизма предсердно-желудочкового узла. Сбитый ритм сердца как у взрослых, так и у детей становится причиной развития аритмии.
Лечение
Лечить специфически синусовую тахикардию сердца в большинстве случаев не требуется. Терапия направляется на устранение причины возникновения аритмии. Как правило, это означает отказ от курения, алкоголя или кофе.
Медикаментозное лечение проводится в тех случаях, когда синдром вызывает приступы стенокардии, что в свою очередь, провоцирует недостаточное кровообращение.
При высокосимптоматическом заболевании или резистентности к лекарственной терапии проводится радиочастотная катетерная аблации синусового узла, а таке устанавливается постоянный электростимулятор.
Препараты
Выбор препаратов для медикаментозной терапии зависит от причин развития патологии. Терапия должна быть направлена на устранение первичного заболевания. Тип лекарства, дозировка и длительность терапевтического курса врач подбирает индивидуально под пациента.
Для лечения назначается прием следующих групп препаратов:
- бета-блокаторы;
- недигидропиридиновые антагонисты кальция;
- вспомогательные лекарства в зависимости от основного заболевания.
Действие бета-блокаторов направлено на снижение уровня адреналина и норадреналина. Эти гормоны оказывают провоцируют стресс, который оказывает негативное воздействие на сердечную мышцу.
Чаще всего назначается прием препарата Бисопролол. Большинство пациентов реагируют на него нормально, но иногда могут наблюдаться тяжелые побочные эффекты.
Группа недигидропиридиновых антагонистов кальция представлена препаратами Верапамил и Дилтиазем. Таблетки позволяют снизить проводимость предсердий, уменьшить ЧСС, а также уменьшить сократительную активность сердечной мышцы.
Вспомогательные препаратыназначаются в зависимости от первичного заболевания:
- невроз, депрессия – успокоительные лекарства;
- гипертиреоз – лекарства, что подавляют выработку тиреоидных гормонов;
- ангина – антибиотик с широким спектром действия;
- анемия – средства, что содержат железо.
Хирургические методы
Синусовая тахикардия может приобретать злокачественное течение, которое не удастся скорректировать при помощи медикаментозной терапии. С целью не допустить нарушение работы сердца, из-за коронарной недостаточности, проводится хирургическое вмешательство. Для этого проводится одна из следующих процедур:
- вмешательство на сердце – полноценное оперативное вмешательство на сердце предполагает стентирование, шунтирование и ангиопластику узких артерий. В результате восстанавливается нормальный кровоток по сосудам сердца.
- радиочастотная абляция – современный и эффективный метод оперативного вмешательства. Она заключается в прижигании патологических очагов в сердце.
- имплантация кардиостимулятора позволяет избежать ряда серьезных отклонений, которые могут угрожать жизни пациента. Процедура проводится довольно быстро. Если ее не провести, то синусовая тахикардия будет прогрессировать, тем самым провоцируя развитие других заболеваний.
Народные методы
При синусовой тахикардии часто применяется лечение народными средствами. Чаще всего используется травяной сбор из пустырника и валерианы, а также настойка из мелиссы.
Для приготовления травяного сбора потребуются сушеный корень валерианы, сушеная трава пустырника, трава тысячелистника и плоды аниса. Все компоненты измельчаются и смешиваются. Для применения такого лекарства необходимо залить в 1 ст.л. сбора 300 мл кипятка. Средство должно настояться в термосе в течение часа. Его необходимо принимать равными порциями на протяжении всего дня.
Настойка мелиссы оказывает успокаивающее воздействие. На 100 г сухой основы берется 200 мл спирта. Лекарство должно настояться в течение 10 дней. Перед использованием его необходимо процедить. Настойка принимается по 4 раза в сутки: 1 ч.л. средства разбавляется в 50 мл воды.
При синусовой тахикардии врачи рекомендуют пить травяные чаи. Для их приготовления может использоваться душица, шиповник, мята и валериана.
Предсердно-желудочковая блокада первой степени
При установлении диагноза
Уровень сознания, частота и эффективность дыхания, ЧСС, пульс, АД, ЭКГ, при возможности анамнез
Дополнительная (по показаниям)
Лабораторные исследования: гемоглобин, газы крови, показатели КОС,
электролиты (K, Na, Mg, Ca, Cl), глюкоза крови, лейкоциты, формула крови, ферменты КФК, АлАТ, АсАТ
R-графия органов грудной клетки
В процессе лечения
Мониторинг согласно п. 1.5. Повторно по показаниям — ЭКГ, лабораторные показатели, в зависимости от клинической ситуации
Отмена препаратов, удлиняющих интервал PQ на ЭКГ. Обеспечение адекватной вентиляции, ингаляция кислорода, внутривенный доступ
Атропин по 0,5-1 мг в/в, до общей дозы 0,04 мг/кг
Чрезкожная наружная электрокардиостимуляция, при невозможности или как временная альтернатива до обеспечения трансвенозной электрокардиостимуляции — дофамин 5-20 мкг/кг/мин. адреналин 2-10 мкг/мин. в виде постоянной дозированной инфузии
Коррекция водно-электролитного баланса
Экстракардиальная патологическая синусовая тахикардия возникает при повышении температуры тела, ацидозе, гипогликемии, гипоксемии, связанной с анемией или поражением легких, при феохромоцитоме и тиреотоксикозе, инфекционном токсикозе (нейротоксикозе при приеме или передозировке лекарственных препаратов: адреналина, изадрина, эуфиллина, атропина, ингаляции больших доз агонистов 2-адренорецепторов (тербуталина, сальбутамола и др.).
Лимфостаз, синдром хронической усталости. Остеопатия помогает в любом возрасте. Лечение у остеопата будет полезно даже младенцам — два-три лечебных сеанса могут помочь восстановить нормальный сон, избавить от беспричинных капризов и беспокойства. Курс детской остеопатии помогает улучшить аппетит у ребёнка, способствует нормализации рефлексов и мышечного тонуса.
Виды, причины, симптомы и лечение аритмии
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Аритмия — это состояние, при котором меняется частота, сила и последовательность сокращения сердца. В Международной классификации болезней 10 пересмотра (МКБ-10) аритмии присвоен класс 149 — Другие нарушения сердечного ритма. Согласно МКБ-10 можно выделить:
- Фибрилляцию и трепетание желудочков — 149.0 (код по МКБ-10).
- Преждевременную деполяризацию предсердий — 149.1.
- Преждевременную деполяризацию, исходящую из атриовентрикулярного соединения — 149.2.
- Преждевременную деполяризацию желудочков — 149.3.
- Другую и неуточненную преждевременную деполяризацию — 149.4.
- Синдром слабости синусового узла (брадикардия, тахикардия) — 149.5.
- Другие уточненные нарушения ритма сердца (эктопические, узловые, коронарного синуса) — 149.8.
- Неуточненное нарушение ритма — 149.9.
Данный класс МКБ-10 исключает неуточненную брадикардию (код R00.1), нарушение ритма у новорожденных (Р29.1), а также аритмию, осложняющую беременность, аборт (О00-О07) и акушерские операции (О75.4).
В большинстве случаев аритмия подразумевает нарушение сердечного ритма даже при нормальной частоте сердечных сокращений. Брадиаритмия — это нарушенный ритм, сопровождающийся замедленной частотой сердечных сокращений, не превышающей 60 ударов в минуту. Если частота сокращений превышает 100 ударов в минуту, то речь идет о тахиаритмии.
Виды аритмии и причины их развития
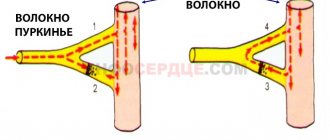
Чтобы выяснить причины нарушения ритма, необходимо понять природу нормальной ритмичности сердца. Последняя обеспечивается проводящей системой, состоящей из системы последовательных узлов, формирующихся из высокофункциональных клеток. Эти клетки обеспечивают возможность создания электрических импульсов, проходящих вдоль каждого волокна и пучка сердечной мышцы. Такие импульсы обеспечивают ее сокращение. В большей мере за генерацию импульсов отвечает синусовый узел, расположенный в верхней части правого предсердия. Сокращение сердца происходит в несколько этапов:
- Импульсы из синусового узла распространяются на предсердия и на атриовентрикулярный узел.
- В атриовентрикулярном узле импульс замедляется, что позволяет предсердиям сократиться и перегнать кровь в желудочки.
- Далее импульс проходит через ножки пучка Гиса: правая проводит импульсы, проходящие через волокна Пуркинье, к правому желудочку, левая — к левому желудочку. В результате этого запускается механизм возбуждения и сокращения желудочков.
Если все структуры сердца функционируют бесперебойно, ритм будет нормальным. Нарушения ритма случаются из-за патологии одной из составляющих проводящей системы или из-за проблем с проведением импульса по мышечным волокнам сердца.
Существуют такие виды аритмии:
- Экстрасистолы — преждевременные сокращения сердца, импульс при которых исходит не от синусового узла.
- Мерцательная аритмия, или фибрилляция предсердий — нарушения ритма сердца, спровоцированные неупорядоченным возбуждением и сокращением волокон предсердий.
- Синусовая аритмия обусловлена неправильным синусовым ритмом, сопровождающимся чередованием замедления и учащения.
- Трепетание предсердий — увеличение частоты сокращений предсердий до 400 ударов в минуту, сочетающееся с их регулярным ритмом.
- Суправентрикулярная тахикардия формируется в пределах небольшого участка ткани предсердия. Наблюдается нарушение проводимости предсердия.
- Желудочковая тахикардия — ускорение сердечного ритма, исходящее от желудочков, из-за которого они не успевают нормально наполняться кровью.
- Фибрилляция желудочков — хаотичное трепетание желудочков, спровоцированное потоком импульсов из них. Такое состояние делает невозможным сокращение желудочков и, соответственно, дальнейшее перекачивание крови. Это наиболее опасный вид нарушения ритма, так человек за несколько минут впадает в состояние клинической смерти.
- Синдром дисфункции синусового узла — нарушение образования импульса в синусовом узле и его перехода к предсердиям. Этот вид аритмии может провоцировать остановку сердца.
- Блокада возникает на фоне замедления проведения импульса или его прекращения. Могут проявляться как в желудочках, так и в предсердиях.
Пароксизмальная наджелудочковая тахикардия – Tachycardia supraventricularis paroxismalis
(NB! Кардиограммы сняты на скорости 25 мм/с, поэтому все размеры уменьшены вдвое.
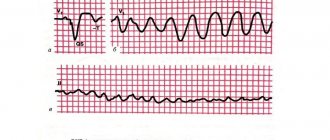
) Критерии: Ритм правильный с частотой 120-250 в минуту, интервал RR постоянный, комплексы QRS узкие (QRS менее 0,12 с).
В зависимости от частоты тахикардии и её локализации зубцы Р могут предшествовать комплексу QRS, накладываться на него или следовать за ним. В данном примере зубцы Р практически не видны.
Пароксизмальные суправентрикулярные тахикардии — приступообразные нарушения сердечного ритма, характеризующиеся высокой частотой сердечных сокращений (150—250 в минуту) и в большинстве случаев правильным ритмом.
По патогенезу выделяют: механизм re-entry
или круговое движение импульса, триггерный, патологический автоматизм и дополнительные пути проведения. На СМП не проводят дифференцировку суправентрикулярной тахикардии на предсердные и атриовентрикулярные.
Из практических соображений выделяют суправентрикулярную тахикардию с узкими комплексами QRS
и тахикардию с
широкими QRS.
Принципиальность этого различия обусловлена тем, что при широких QRS
могут существовать дополнительные пути проведения (WPW-синдром), при которых введение препаратов, замедляющих АВ-проведение (верапамил, дигоксин), противопоказано в связи с риском развития фибрилляции желудочков.
Лечение
Немедикаментозная терапия
На фоне стабильной гемодинамики и ясного сознания больного купирование пароксизма начинают с приёмов, направленных на раздражение блуждающего нерва и замедление проведения через атриовентрикулярный узел. Проведение вагусных проб противопоказано при наличии острого коронарного синдрома, подозрении на ТЭЛА, у беременных.
Вагусные пробы
■ Задержка дыхания. ■ Форсированный кашель. ■ Резкое натуживание после глубокого вдоха (проба Вальсальвы). ■ Стимуляция рвоты путём надавливания на корень языка. ■ Проглатывание корки хлеба.
■ Погружение лица в ледяную воду («рефлекс ныряющей собаки»); ■ Пробу Ашоффа (надавливание на глазные яблоки) не рекомендуют в связи с риском повреждения сетчатки; ■ Массаж каротидного синуса допустим только при уверенности в отсутствии недостаточности кровоснабжения головного мозга (как правило, у молодых пациентов).
Указанные приёмы не всегда эффективны при суправентрикулярной тахикардии. При мерцании и трепетании предсердий они вызывают преходящее снижение ЧСС, а при желудочковой тахикардии вообще неэффективны.
Реакция сердечного ритма на вагусные пробы служит одним из дифференциально-диагностических критериев, позволяющих отличить желудочковую тахикардию от наджелудочковой тахикардии с расширением комплексов QRS.
При суправентрикулярной тахикардии происходит урежение ЧСС, в то время как при желудочковой ритм остаётся прежним.
Медикаментозная терапия
Купирование суправентрикулярной тахикардии можно начать с одного из трёх препаратов: аденозин, верапамил (только при узких комплексах QRS),
прокаинамид. При невозможности другой терапии, WPW-синдроме, на фоне коронарной или сердечной недостаточности допустимо применение амиодарона (отсроченное наступление эффекта).
■ Аденозин
в дозе 6 мг в/в болюсно вводят в течение 1—3 с, затем раствор натрия хлорида 0,9% — 20 мл и приподнимают конечность. Как правило, удаётся купировать пароксизмальную суправентрикулярную тахикардию в течение 20—40 с после введения.
При отсутствии эффекта через 2 мин повторно вводят 12 мг (3 мл) аденозина и, если через 2 мин ритм не восстановился, — повторно 12 мг (3 мл) аденозина. Препарат малотоксичный, наиболее частые побочные эффекты (чаще при медленном введении): гиперемия, диспноэ, боль в грудной клетке, бронхоспазм.
Примерно в 50% случаев происходит 3—15-секундная асистолия, а в 0,2—3% случаев асистолия может затягиваться более чем на 15 с, что может потребовать нанесения прекардиального удара и даже проведения непрямого массажа сердца (как правило, требуется всего несколько массажных движений).
Риск развития подобных осложнений является причиной, по которой применение аденозина на СМП допустимо только при контроле ритма, АД, ЧСС и мониторировании ЭКГ. Эффективность аденозина при суправентрикулярной тахикардии достигает 90%.
Введение аденозина в/в позволяет также отдифференцировать трепетание предсердий с проведением 1:1 от суправентрикулярной тахикардии, угнетение АВ-проведения позволяет выявить характерные волны трепетания («пилу»), однако ритм при этом не восстанавливается.
■ Верапамил
(только при узких комплексах
QRS)
вводится в/в болюсно в дозе 2,5—5 мг за 2—4 мин (во избежание развития коллапса или выраженной брадикардии) с возможным повторным введением 5—10 мг через 15—30 мин при сохранении тахикардии и отсутствии гипотензии. Необходимо контролировать ЧСС, АД, ЭКГ.
К побочным эффектам верапамила относят: артериальную гипотензию (вплоть до коллапса при быстром внутривенном введении вследствие периферической вазодилатации и отрицательного инотропного действия); брадикардию (вплоть до асистолии при быстром внутривенном введении за счёт подавления автоматизма синусового узла); АВ-блокаду (вплоть до полной поперечной при быстром внутривенном введении); преходящую желудочковую экстрасистолию (купируется самостоятельно); нарастание или появление признаков сердечной недостаточности (за счёт отрицательного инотропного действия), отёк лёгких. Перед применением верапамила следует уточнить анамнестические указания на WPW-синдром и/или оценить предыдущие ЭКГ с синусовым ритмом (интервал PQ
менее 0,12 с, комплекс
QRS
уширен, определяется дельта-волна). Противопоказаниями к применению верапамила служат: WPW-синдром, артериальная гипотензия (САД менее 90 мм рт.ст.), кардиогенный шок, хроническая и острая сердечная недостаточность, а также у пациентов, принимающим β-адреноблокаторы в связи с высоким риском развития полной АВ-блокады или асистолии.
■ Прокаинамид
(новокаинамид*) 10% — 10 мл (1000 мг) развести 0,9% р-ром натрия хлорида до 20 мл (концентрация 50 мг/мл) и вводить в/ в медленно со скоростью 50 мг/мин в течение 20 мин при постоянном контроле ритма, ЧСС, АД и ЭКГ. В момент восстановления синусового ритма введение препарата прекращают.
Для предотвращения снижения АД введение проводят в горизонтальном положении больного. Побочные эффекты чаще возникают при быстром внутривенном введении: коллапс, нарушение предсердной или внутрижелудочковой проводимости, желудочковые нарушения ритма, головокружение, слабость.
Противопоказано применение прокаинамида при артериальной гипотензии, кардиогенном шоке, тяжёлой сердечной недостаточности, удлинении интервала QT.
В России при введении прокаинамида для коррекции гипотонии практикуется использовать фенилэфрин (например, мезатон* 1% — 0,1—0,3 мл).
Действие начинается сразу после внутривенного введения и продолжается в течение 5—20 мин. Однако следует помнить, что препарат может вызвать фибрилляцию желудочков, приступ стенокардии, диспноэ.
Фенилэфрин противопоказан детям до 15 лет, беременным, при фибрилляции желудочков, остром инфаркте миокарда, гиповолемии; с осторожностью применяют при фибрилляции закрытоугольной глаукоме, тахиаритмии; окклюзионных заболеваниях сосудов (в том числе в анамнезе), атеросклерозе, тиреотоксикозе, у лиц пожилого возраста.
Показания к госпитализации
■ Появление осложнений, потребовавших проведения электроимпульсной терапии.
■ Впервые зарегистрированные нарушения ритма.
■ Отсутствие эффекта от медикаментозной терапии (на догоспитальном этапе применяют только одно аритмическое средство).
■ Часто рецидивирующие нарушения ритма.
Рекомендации для оставленных дома больных
■ Ограничить употребление кофе, крепкого чая, исключить приём алкоголя и курение.
■ Обратиться к участковому терапевту для решения вопроса о дальнейшей тактике и необходимости обследования, коррекции лечения и консультации специалистов (кардиолога).
Часто встречающиеся ошибки
■ Отказ от проведения электроимпульсной терапии при нестабильной гемодинамике.
■ Применение небезопасных вагусных проб: надавливание на глазные яблоки, массаж каротидного синуса, надавливание на область солнечного сплетения.
■ Нарушение скорости введения антиаритмиков. В частности слишком медленное внутривенное введение аденозина – более 3 секунд, в то же время – слишком быстрое
внутривенное введение верапамила, прокаинамида (новокаинамида).
■ Применение верапамила, дигоксина при WPW-синдроме (широкие комплексы QRS).
■ Одновременное сочетание нескольких препаратов, замедляющих АВ-проведение. В частности, при неэффективности верапамила, только не ранее чем через 15 мин после его введения, можно назначать прокаинамид (новокаинамид*) при условии сохранения стабильной гемодинамики.
■ Назначение верапамила пациентам, принимающим β-адреноблокаторы.
■ Профилактическое применение фенилэфрина (мезатона) при исходно нормальном АД, а также недостаточное знание противопоказаний к данному препарату.
Клинические примеры
Мужчина 41 г. Жалобы на сердцебиение, слабость, головокружение. Подобное состояние – в течение получаса. Страдает врожденным пороком сердца – открытым овальным отверстием. Редко бывают приступы сердцебиения. Принимает верапамил. Объективно: Состояние тяжелое, сознание ясное. Кожа бледная, обычной влажности. АД = 80/60 мм. ЧСС 210 в минуту. Дыхание везикулярное. Живот мягкий, безболезненный. На ЭКГ – наджелудочковая тахикардия.
DS. Наджелудочковая пароксизмальная тахикардия. (I47.1)
В/в через катетер введено 200 мл физ.раствора, 0,2 мл 1% раствора мезатона. На этапе введения мезатона ритм самостоятельно восстановился. На повторной ЭКГ – ритм синусовый, ЧСС 65 в минуту. АД – 130/80 мм рт ст. Больной оставлен дома.
~~~
Женщина 62 лет. Жалобы на сердцебиение, общую слабость. Сегодня утром, около часа назад, появилось сердцебиение, головокружение в вертикальном положении. Периодически случаются приступы сердцебиения, снимающиеся в/в введением верапамила.Страдает ИБС. Постоянно лекарства не принимает. Наличие других хр.
заболеваний и лекарственной аллергии отрицает. Привычное АД 130/80 мм.Объективно. Сознание ясное. Кожа и слизистая бледные, обычной влажности. Дыхание везикулярное. ЧСС 180 в минуту, ритм правильный. АД 100/80 мм рт ст. Живот мягкий, безболезненный. На ЭКГ наджелудочковая тахикардия.
Ds.
Наджелудочковая пароксизмальная тахикардия
В/в медленно (в течение 1-2 минут) начато введение 4 мл 0,25% р-р верапамила без разведения. После введения 3 мл ритм восстановился.Отмечает улучшение самочувствия. АД 120/70 мм, ЧСС 85 в минуту.
Оставлена на дому.
“,”author”:””,”date_published”:”2020-03-17T18:32:00.000Z”,”lead_image_url”:”//4.bp.blogspot.com/-fiX8Uw-48eE/Th9Kz8yj9eI/AAAAAAAABbc/iVvL_mfl5XY/w1200-h630-p-k-no-nu/%25D0%25BD%25D0%25B0%25D0%25B4%25D0%25B6%25D0%25B5%25D0%25BB%2B%25D1%2582%25D0%25B0%25D1%2585show.php.jpeg”,”dek”:NULL,”next_page_url”:NULL,”url”:”//ambulance-russia.blogspot.com/2011/10/blog-post_4415.html”,”domain”:”ambulance-russia.blogspot.com”,”excerpt”:”блог о ÑÑандаÑÑÐ°Ñ ÑкоÑой медиÑинÑкой помоÑи, ÑÑандаÑÑÑ ÑкоÑой помоÑи,”,”word_count”:1274,”direction”:”ltr”,”total_pages”:1,”rendered_pages”:1}
Источник: //ambulance-russia.blogspot.com/2011/10/blog-post_4415.html