Особенности заболевания
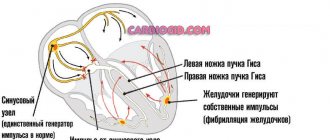
Чтобы разобраться, как и по каким причинам развивается внутрижелудочковая блокада, важно понимать, что в системе миокарда, которая обеспечивает последовательное, непрерывное и ритмичное электрическое возбуждение всех сердечных структур, имеются обособленные мышечные клетки, которые называются волокнами Пуркинье и пучками Гиса.
Первое образование представлено кардиомиоцитами, которые отличаются повышенной электровозбудимостью, располагаясь при этом в желудочках. Левая и правая ветви называются ножками, последняя из них имеет задние и передние ответвления. Уменьшаясь в диаметре, они как бы распадаются на огромное количество небольших веточек, которые и являются волокнами Пуркинье.
Из-за всевозможных органических или функциональных изменений в сердце на пути следования электрических сигналов появляются препятствия. В этом случае импульс не проходит дальше по желудочкам сердца (в конкретной ситуации). Участки, расположенные ниже, из-за этого не могут сокращаться и возбуждаться. Это становится видно на кардиограмме.
Синоатриальная блокада
Синоатриальные блокады возникают:
- в синусовом узле (нет импульса или он не имеет достаточной силы);
- в переходной зоне (сигнал от синусового узла не проходит к предсердию);
- в предсердии (отдел сердца не воспринимает импульс).
Выделяют три степени патологии, каждая имеет характерные особенности, заметные на ЭКГ. Вторая степень синоатриальной блокады подразделяется на два типа – Мобиц 1 (периодичность Самойлова-Венкебаха) и Мобиц 2.
В норме синусовый узел вырабатывает импульс, направляющийся через переходную зону к предсердию. Оно возбуждается, на кардиограмме регистрируется нормальный Р-зубец. При I степени синоатриальной блокады из-за проблем в переходной зоне сигнал замедляется – на ЭКГ эта патология не видна. Для ее выявления нужно провести запись потенциала в синусовом узле или электрическую стимуляцию предсердия.
При блокаде II степени электрический сигнал иногда вовсе не проходит. Количество импульсов перед выпаданием сокращения сердца может быть разным, как и число самих выпаданий. III степень нарушения характеризуется полным отсутствием импульса. Но сердце трудится без устали – роль синусового узла в таких случаях выполняют другие его отделы. На ЭКГ регистрируются эктопические ритмы.
Синоатриальные нарушения проходимости, заметные на кардиограмме:
| Графическое изображение на кардиограмме | Вызвавшая изменение патология | Характерные признаки |
| 2 тип синоатриальной блокады II степени | Отсутствие QRS-комплекса, Т-зубца и Р-зубца, они выпадают. Расстояние RR до и после выпадания импульса одинаковое. Расстояние интервала выпадания составляет два RR. Зубцы одинаковые, комплексы QRS одинаковые | |
| 1 тип синоатриальной блокады II степени | До выпадания сокращения сердца прогрессивно снижается интервал RR. После выпадания импульса он восстанавливается и постепенно снова уменьшается (периодика Самойлова-Венкебаха). Выпадающий интервал не равен удвоенному RR предшествующего сокращения сердца. RR-интервал после выпадания больше, чем интервал, ему предшествующий | |
| 1 тип синоатриальной блокады II степени с выпаданием нескольких сокращений сердца | Интервал RR выпадания увеличивается пропорционально числу выпавших сокращений | |
| 1 тип синоатриальной блокады II степени с выскальзывающим желудочковым сокращением | Выпадает несколько сердечных сокращений, но функцию водителя ритма выполняет другой участок миокарда. QRS-комплекс изменен. Р-зубца нет | |
| Синоатриальная блокада III степени | Нет ни одного импульса. Изолиния. Ситуация жизнеугрожающая, иногда заканчивается летально | |
| Синоатриальная блокада III степени с эктопическим сигналом из предсердия | Отрицательный зубец Р | |
| Синоатриальная блокада III степени с эктопическим сигналом из АВ-соединения | Отсутствие Р-зубца | |
| Синоатриальная блокада III степени с эктопическим сигналом из желудочка | Р-зубца нет, измененный QRS-комплекс расширен |
Место проявления
Внутрижелудочковая блокада может появиться на любом участке желудочков. Поэтому возникающие нарушения делятся на неспецифические и блокаду пучка Гиса. У каждого из этих подтипов существуют собственные критерии на ЭКГ.
Примечательно, что внутрижелудочковая блокада может развиваться даже у абсолютно здорового человека, никак не отражаясь на его самочувствии. Но это все же считается нарушениями проводимости по правой ветви. При регистрации левого гемиблока, а также при двух- или трехпучковой блокаде конечных разветвлений принято считать, что присутствует какая-либо сердечная патология.
Что такое блокада сердца?
работа проводящей системы сердца
Начнем с того, что нормальной работе сердца способствуют электроимпульсы, образующиеся в синусно-предсердном узле. Из него они распределяются по предсердиям, сокращения которых способствуют передаче импульса дальше, через атриовентрикулярный узел к предсердно-желудочковому гисовского пучку. От него он распределяется по участкам посредством более мелких разветвлений. При снижении автоматизма синусового узла прохождение импульса замедляется, происходит увеличение (удлинение) интервала между предсердно-желудочковыми сокращениями.
Иногда импульс совсем не проходит по проводниковой системе. В этом случае, не происходит сокращения предсердий или желудочков. Наступает длительная пауза (предсердная асистолия), которая получила название период Венкебаха. При его возникновении проводимость вновь восстанавливается, благодаря эктопическому ритму, который получил название «спасающий». И следующий предсердно-желудочковый интервал имеет уже нормальную длину. Симптомы при неполной (частичной) блокаде сердца практически полностью отсутствуют, так как она не нарушает снабжение кровью головного мозга. Чаще всего частичная блокада сердца сопровождается легким головокружением и небольшим недомоганием.
Блокада сердца полная характеризуется возникновением брадисистолии — резкого уменьшения количества сокращений желудочков (до 30-40), когда количество предсердных сокращений остается в норме. Это практически всегда становится причиной значительного нарушения кровообращения. Пациенты жалуются на одышку, головокружение, у них внезапно темнеет в глазах.
Иногда падение сердечной деятельности (резкое уменьшение сокращений желудочков до 15 в минуту) вызывает ишемию мозга. При этом возникает приступ Морганьи-Адамс-Стокса (МАС): развиваются эпилептиформные судороги, и человек на несколько минут теряет сознание. Перед его возникновением у него появляется слабость, в голове возникает чувство сильного жара, затем он резко бледнеет и теряет сознание. Такое состояние называется мгновенной блокадой. Оно развивается, когда нарушение синусового ритма переходит в желудочковый автоматизм. Повторяющиеся неоднократно приступы МАС нередко становятся причиной смерти.
Видео: блокада сердца на ЭКГ
В видеоролике отражена интермиттирующая (перемежающаяся) блокада то правой, то левой ножки пучка Гиса
Причины
Причины блокады внутрижелудочковой проводимости, как правило, проявляются уже в детском возрасте. Болезни, из-за которых развивается это нарушение, могут быть как правого, так и левого гемиблока. К тому же свое влияние могут оказывать блокады конечных разветвлений.
К данным недугам относятся: кардиомиопатия, миокардит, нарушения архитектоники сердца из-за приобретенных или врожденных пороков, кардиосклероз, опухоли сердца. Но раньше времени паниковать не стоит, так как и у детей, и у подростков неполная и даже полная блокада правой ножки считается нормальным состоянием, часто встречаясь на фоне здорового сердца.
Во взрослом и пожилом возрасте внутрижелудочковая блокада сердца развивается по совсем другим причинам. Почти половина всех случаев связана с атеросклеротическими поражениями артерии, которая питает миокард в зоне проводящего пучка. Это вызывает ишемию миокарда. Помимо хронической ишемии к данной проблеме приводит острый инфаркт миокарда.
Около трети всех случаев возникают из-за артериальной гипертонии. Также частой причиной внутрижелудочковой блокады могут быть врожденные пороки сердца и ревматизм.
Вне зависимости от возраста блокады провоцируются отравлением алкоголем или его суррогатами, гиперкалиемией, как правило, при почечной недостаточности, травмами грудной клетки, чрезмерным употреблением определенных препаратов. Например, внутрижелудочковая блокада развивается при отравлении калийсодержащими и некоторыми психотропными препаратами.
Этиология
- В основном причины возникновения сердечной блокады кроются в прогрессировании заболеваний, таких как:
- миокардит тиреотоксического, дифтерийного или аутоиммунного типа;
- диффузные заболевания соединительной ткани;
- пороки и опухоли сердца;
- саркодиоз и амилоидоз;
- микседема;
- сифилис, поразивший сердце и пороки миокарда, вызванные ревматизмом;
- инфаркт миокарда или кардиосклероз.
- Не менее распространенными причинами являются медикаментозное отравление, вызванное превышением дозировки некоторых препаратов: хинидина (против аритмии), коринфара, верапамила, дигиталиса и ряда других. Особенно опасными при сердечных блокадах любого вида являются препараты наперстянки.
- Неполная блокада часто возникает у абсолютно здоровых людей. Чаще всего она вызывается перевозбуждением блуждающего нерва, которое вызывается повышенными нагрузками во время тренировок или выполнения физической работы.
- Отмечены случаи блокады врожденной, возникающей вследствие патологии внутриутробного развития. При этом у новорожденных диагностируется порок сердца и т.п.
- Блокаду могут вызвать и некоторые виды хирургического вмешательства, применяемые в устранении различных пороков сердца и прочих аномалий.
Симптомы
Нередко данное заболевание протекает бессимптомно. Если и возникают какие-либо признаки внутрижелудочковой блокады, то они обусловлены основной патологией, которая к этой блокаде привела. Например, при ишемии миокарда появляются головные боли, обычно в районе затылка, загрудинные боли. Миокардит проявляется одышкой и дискомфортом в грудной клетке.
Если у пациента проявляется внутрижелудочковая блокада на ЭКГ, которая сопровождается определенными подозрительными жалобами, то пациента следует срочно обследовать на предмет сердечных патологий.
Поперечная
Поперечная (атриовентрикулярная) блокада подразумевает нарушение проведения импульсов по проводящим путям между предсердиями и желудочками. Такая блокада может происходить случайно или с определенной периодичностью, а также может быть различной продолжительности.
В соответствии с характерными элементами электрокардиограмм и совокупности симптоматики патологический процесс принято разделять на 3 варианта поперечной (АV) блокады:
- 1 степень — атриовентрикулярная проводимость через АВ-узел замедлена, однако все импульсы из предсердий способны достигать желудочков;
- 2 степень — неполная, при которой предсердные импульсы избирательно достигают желудочков (существует три типа по Мобитцу);
- 3 степень — полная, при которой прохождение импульсов полностью прекращается.
Совокупность симптомов проявляется только при полной блокаде. В других случаях главный орган сердечно-сосудистой системы удивительным образом приспосабливается настолько, что больной практически не ощущает никаких отклонений.
Признаки полной АВ-блокады развиваются последовательно:
- больного внезапно одолевает паническая атака;
- возникает «иллюзия движения» в голове;
- пациент может терять сознание;
- кожные покровы лица сперва краснеют, а затем бледнеют;
- ритмичные движения стенок артерий не прощупываются;
- дыхание становится редким, но глубоким;
- лицевые судороги, переходящие на опорно-двигательный аппарат;
- зрачки увеличиваются в диаметре;
- самопроизвольный акт дефекации и отхождения мочи.
Датчики монитора закрепляются на грудной клетке. Обследуемый пациент ведет обычный, привычный для него образ жизни. Аппарат при этом в течение суток беспрерывно производит регистрацию ЭКГ, которая потом анализируется. Это позволяет определить частоту возникновения блокад, их зависимость от времени суток и физической активности пациента. Расшифровка зафиксированного на кардиограмме помогает сделать правильное заключение.
Если обследование показало переход 1-й степени AV-блокады во 2-ю степень по 2-ому типу (Моритц 2) в частичную (или полную) блокаду 3-й степени, то это значит, что пациент нуждается в обязательном лечении. Основной метод восстановления нормальной работы сердца – имплантация пациенту постоянного или временного элетрокардиостимулятора (ЭКС). Временная электростимуляция необходима, например, при острой блокаде сердца, возникшей при инфаркте миокарда.
Только при выявлении сердечной патологии проводится индивидуально подобранная терапия, которая может повлиять и на частоту возникновения блокад. В любом случае, если были диагностированы какие-либо блокады, то это звоночек от основного заболевания. Такие пациенты должны не реже, чем раз в 6 месяцев, делать кардиограмму и состоять на учете у кардиолога.
Внимание при полной блокаде
Особое внимание при этом необходимо уделить полной блокаде, если она возникает в первый раз, а также сопровождается болью в левой половине грудной клетки или области грудины. Дело в том, что распознать полную левую блокаду на кардиограмме практически невозможно. По этой причине при возникновении полной левой блокады, которая сопровождается жгучими или давящими болями в груди, пациента необходимо проверить на острый инфаркт миокарда, максимально быстро госпитализировать в кардиологический стационар.
Неспецифическая внутрижелудочковая блокада, как правило, тоже не вызывает дискомфорта у пациента, но в большинстве случаев сопровождается симптомами, которые можно отнести к причинному заболеванию.
Синоатриальная
Синоатриальная, или синоаурикулярная блокада — это поражение синусового узла в области ушка правого предсердия. Происходит нарушение ритмичности сокращений, при котором выпадает полное сокращение всей сердечной мышцы. Такая пауза может увеличивать временной интервал между сокращениями в два раза. Периодичность может быть случайной или последовательной.
Данное нарушение имеет обозначение — CA. Она немного чаще затрагивает женский пол, чем мужской в возрасте после 50 лет. Ее принято подразделять на такие виды:
Совокупность проявлений патологии зависит от разновидности СА блокады:
- Нарушения I степени проходят бессимптомно, без объективных изменений в работе сердца.
- Если патология имеет II степень проявления, то могут наблюдаться нарушения со стороны вестибулярного аппарата и перебои в работе сердца (несвоевременная деполяризация и сокращение сердца или отдельных его камер или выраженное сокращение ЧСС).
- Полная блокада может протекать по 2 сценариям. В первом случае, если участком сердечной мышцы, в котором генерируются импульсы, определяющие частоту сердечных сокращений, становится атриовентрикулярное соединение, то пациенты могут вообще не ощущать сбоев ритма. А когда АВ соединение себя не проявляет, то при короткой СА блокаде III степени может случиться потеря сознания, а при длительной даже может наступить внезапный летальный исход.
Прогноз патологического состояния зависит от вероятных причин появления, продолжительности приступа, типа блокады и общего состояния сердечной деятельности больного. В целом синоаурикулярные поражения считаются менее опасными, чем те, что возникают при нарушениях АВ проводимости.
Диагностика
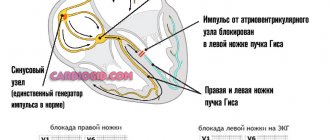
В большинстве случаев поставить диагноз данной блокады можно, только сделав кардиограмму. Признаком правой внутрижелудочковой блокады на ЭКГ является расширенный и измененный комплекс М-образного типа. При этом по левым ответвлениям наблюдается зазубренный и глубокий зубец. Полная блокада от неполной отличается продолжительностью комплекса. При полной блокаде комплекс составит более 0,12 с, а при неполной — ниже этого показателя.
Признаком левой внутрижелудочковой блокады на ЭКГ у взрослого будет деформированный и расширенный желудочковый комплекс по левым грудным отведениям. По правым при этом обнаруживается зазубренный зубец.
Атриовентрикулярная блокада
Признаками атриовентрикулярной блокады 1 степени является удлиннение интервала PQ более 180 мсек (для взрослых пациентов). Атриовентрикулярная блокада 2 степени — это выпадение части желудочковых комплексов. Если выпадению предшествует постепенное удлиннение интервала PQ — это называется периодикой Самойлова — Венкебаха. Следующей степенью нарушенгия AV-проводимости является AV-блокада 3 степени (AV-диссоциация), при которой предсердия сокращаются в одном ритме, а желудочки — в другом.
↓Атриовентрикулярная блокада 1 степени. Предсердные волны P начинаются сразу за волнами Т, длительность интервала PQ впечатляет.
↓Эпизод AV-блокады 2 степени без периодики Самойлова — Венкебаха (одинаковые интервалы PQ перед выпадением QRS). «Одинокая» волна Р без последующего комплекса QRS. Выскальзывающее сокращение из AV-узла после блокады (перед ним нет предсердной волны Р). И еще — синдром ранней реполяризации.
↓Эпизод AV-блокады 2 степени с периодикой Самойлова — Венкебаха — видно постепенное удлиннение интервала PQ перед выпадением QRS и возврат к нормальному PQ после выпадения.
↓Картинка AV-блокады 3 степени (AV-диссоциация): предсердные волны P идут с одной частотой, а желудочковые комплексы из AV-узла — совершенно с другой. Обратите внимание на третий комплекс QRS. Предсердная волна P находится между комплексом и волной T. Максимальный интервал PQ в этой записи — 1,15 сек.
Локальная блокада конечных ответвлений
Также может развиваться локальная блокада конечных ответвлений, которую еще называют местной внутрижелудочковой блокадой. Данный тип обычно бывает вызван преимущественно острым инфарктом. Очаговая внутрижелудочковая блокада характеризуется острым «блоком повреждения», который представлен некротизированными кардиомиоцитами. Они возникают при наличии препятствий на пути электрических импульсов, проявляются отсутствие роста зубца R к четвертому грудному ответвлению.
Интраинфарктная местная внутрижелудочковая блокада формируется прямо внутри зоны некроза миокарда, проявляясь расщеплением патологического зубца Q. Они наблюдаются в отведениях, которые наиболее характерны для зоны поражения. Наконец, периинфарктную местную внутрижелудочковую блокада на ЭКГ у взрослого можно определить по очагу некроза кардиомиоцитов. Он проявляется зазубренным и деформированным зубцом.
Важно запомнить, что при местной внутрижелудочковой блокаде на ЭКГ невозможно увидеть зубец Q. Его появление явно указывает на наличие острого инфаркта миокарда, который на кардиограмме завуалирован как раз этой блокадой.
Внутрипредсердная блокада
В норме электрический сигнал от водителя ритма к АВ-узлу идет достаточно быстро. Препятствие его замедляет. На электрокардиограмме это проявляется изменением Р-зубца (уширение). Других аномалий может не быть. Внутрипредсердная блокада имеет те же степени тяжести, что и синоатриальная. Главный ее критерий – Р-зубец, превышающий 0,1 с.
На ЭКГ записана полная внутрипредсердная блокада. Заметно сокращение предсердий и желудочков, осуществляющееся в их собственных ритмах.
Визуализация внутрипредсердных нарушений проводимости на кардиограмме:
| Графическое изображение на кардиограмме | Вызвавшая изменение патология | Характерные признаки |
| Внутрипредсердная блокада I степени | Атриовентрикулярный узел страдает незначительно, замедляя проведение импульсов. PQ-сегмент удлинен, интервал PQ превышает 0,2 с | |
| 2 тип внутрипредсердной блокады II степени | АВ-узел не может провести все электрические сигналы. Отсутствие QRS-комплекса. Все сегменты PQ одинаковые (нормальные или расширенные). В месте выпадания импульса RR вдвое больше, чем при предшествующем сокращении | |
| 1 тип внутрипредсердной блокады II степени | АВ-узел «устает» постепенно. Сокращений, в ходе которых атриовентрикулярный узел работает не в полную силу, бывает несколько. Перед тем, как выпадет QRS-комплекс, постепенно удлиняется интервал PQ. РР-интервал везде одинаков | |
| Внутрипредсердная блокада III степени | АВ-узел перестает проводить электрические сигналы. Желудочки и предсердия работают в разных ритмах. Для желудочков его задает АВ-узел. Закономерности между QRS и Р не существует. Р-зубец может упираться в QRS-комплекс, сливаться с Т-зубцом. Сердечный ритм правильный |
Дополнительные обследования
При диагностировании блокады пациенту, как правило, требуются дополнительные обследования. Для точной и правильной диагностики кардиологам рекомендуется использовать еще один или все три этих метода.
УЗИ сердца или эхокардиоскопия. Эту процедуру назначают, если появляется подозрение на миокардит, порок сердца, инфаркт миокарда. Если пациент отрицает факт стационарного лечения, проведения Эхо-КС считается обязательным, так как в противном случае больной может перенести инфаркт на ногах, что фатальным образом отразится на его здоровье.
Еще один способ — коронароангиогроафия. Ее делают, чтобы детально оценить проходимость коронарных артерий, а также определить есть ли необходимость проводить шунтирование или стентирование.
Наконец, часто назначают суточное мониторирование ЭКГ по Холтеру. Особенно полезным оно бывает при непостоянной блокаде. Это может быть обусловлено тахизависимой блокадой, то есть тахикардией, которая проявляется и обостряется при физических нагрузках.
Нужно ли лечить блокаду?
Учитывая, что данное заболевание часто протекает бессимптомно и не всегда указывает на сердечную патологию, многие задаются вопросом, стоит ли вообще его лечить.
По рекомендациям врачей, лечение блокад данного типа требуется только в том случае, когда у пациента действительно выявляется патология сердечно-сосудистой системы, которая и приводит к данной проблеме.
Например, при остром инфаркте миокарда рекомендуется хирургическое вмешательство или терапия при помощи консервативных методов. В последнем случае назначаются аналоги нитроглицерина, обезболивание наркотическими анальгетиками, массивная антитромбоцитная и антикоагулянтная терапия. Если установлен миокардит, проводится противовоспалительная терапия, а при кардиосклерозе выписывают сердечные гликозиды и мочегонные средства, особенно если заболевание развивается на фоне хронической сердечной недостаточности.
Когда причиной блокады становится порок сердца, необходима хирургическая коррекция.
Синоатриальная блокада
Строго говоря, точно доказать факт синоатриальной блокады (непроведения импульса с синусового узла на предсердия) невозможно в силу отсутствия ЭКГ — событий. Косвенным признаком является увеличение RR достаточно точно в два раза по сравнению с предыдущим и отсутствие волны Р в момент паузы. Синоатриальная блокада отличается от холтеровской записи выраженной синусовой аритмии по ритмограмме (после блокады RR становится прежним, а при синусовой аритмии уменьшается постепенно.
↓Предположительно эпизод синоатриальной блокады (смотрите на цифры ЧСС в верхней части картинки).
↓Еще предположительный эпизод синоатриальной блокады (смотрите на цифры продолжительности RR в верхней части), после которой наступила атриовентрикулярная блокада 1 степени (удлиннение интервала PR).
Опасность блокады
Стоит понимать, что не каждая внутрижелудочковая блокада представляет реальную опасность. Например, если она неполная и однопучковая, то на нее вовсе не стоит обращать внимание, особенно, если она не спровоцирована каким-то основным заболеванием.
Двухпучковая блокада в большинстве случаев трансформируется в трехпучковую. Последняя приводит к полному блокированию проведения между желудочками и предсердиями. В этом случае возможны приступы, потеря сознания. В данной ситуации жизнь пациента оказывается под угрозой. Есть вероятность внезапной остановки сердца и летального исхода.
Двухпучковая блокада бейли. ДВУХПУЧКОВАЯ БЛОКАДА
ДВУХПУЧКОВАЯ БЛОКАДА — нарушение проведения наджелудочковых импульсов. возникающее при поражении 2 ножек пучка Гиса. Этиология и патогенез Возбуждение, исходящее из узла Гавара, проходит через общий ствол и 2 ножки пучка Гиса и через разветвления волокон Пуркинье. Возбуждение распространяется от внутренних к внешним участкам сердца в направлениях, перпендикулярных стенкам. Межжелудочковая перегородка активизируется с двух сторон, справа и слева, в направлении от эндокарда внутрь. В области ножек пучка Гиса и их разветвлений поражение наблюдается нечасто. Причиной тяжелых нарушений проводимости пучка Гиса является его органическое изменение при ревматизме, дифтерийном миокардите, атеросклерозе артерий. питающих пучок, сифилитическом миокардите, инфаркте миокарда. Когда пучок Гиса совершенно теряет проводимость, наступает пауза в деятельности желудочков. Клиника Обычно в этих случаях в оставшемся целом отрезке пучка вырабатываются импульсы к сокращению, получается самостоятельный ритм желудочков: 1) медленный (30—40 сокращений в минуту); 2) правильный; 3) почти не зависящий от экстракардиальных иннервационных влияний. Предсердия в это время продолжают сокращаться своим ритмом, более частым. Это носит название полной атриовентрикулярной диссоциации, или полной блокадой. Полная предсердно-желудочковая блокада может протекать бессимптомно. Чаще пациентов беспокоят сердцебиение, головокружение, обмороки. Аускультативно выслушивается систолический шум, иногда — пушечный тон. Диагностика Проводится на основании данных ЭКГ, ФКГ и SV исследований. Лечение Проводится лечение основного заболевания.
Возможность летального исхода
Поэтому больше всего следует опасаться двухпучковой блокады Гиса, которая сочетается с симптомами основного кардиологического недуга. В этом случае необходимо пристально наблюдать за состоянием пациента, так как существует вероятность летального исхода.
При возникновении признаков АВ-блокады второй или третьей степени на кардиограмме врач принимает решение об установке кардиостимулятора. Важно, чтобы он был имплантирован даже тем пациентам, которые не испытывают серьезных приступов, так как угроза их жизни все равно сохраняется.
Нужно отметить, что, кроме АВ-блокады, внутрижелудочковые проблемы данного свойства вызывают фибрилляцию желудочков, желудочковую тахикардию, что также может привести к фатальному исходу.
Профилактика
В этом случае активно практикуется метод профилактики внезапной гибели от сердечного заболевания из-за нарушения ритмов.
По сути, данный тип профилактики заключается в регулярных визитах к кардиологу, проведении электрокардиограммы, а также своевременном и оперативном решении вопроса об имплантации электрокардиостимулятора в случае необходимости.
В качестве профилактики от этого заболевания, а также, чтобы в целом снизить вероятность сердечно-сосудистых патологий, рекомендуется избегать неприятных стрессовых ситуаций в жизни, наотрез отказать от употребления алкогольных напитков и курения, стремится вести здоровый образ жизни, умеренно заниматься физкультурой и спортом.
Обязательно следует принимать лекарственные препараты, но ни в коем случае не заниматься самолечением, во всем следуя рекомендациям своего лечащего доктора.
Визит к доктору
После перенесенного инфаркта или другой серьезной сердечной патологии, необходимо регулярно ходить на прием к кардиологу, хотя бы в первые полгода. Это позволит зафиксировать ваше состояние, выявить осложнения, если они будут, оперативно их ликвидировать.
Отдельно стоит отметить, что любой из типов данной блокады на первоначальном этапе требует повышенного внимания, обязательной консультации со своим лечащим врачом.
Первым делом, стоит отправиться к терапевту или кардиологу, которые смогут вас сориентировать, действительно ли стоит опасаться этого заболевания, какие обследования пройти, в каком ключе выстроить свою терапию. Ведь, как мы уже отметили в этой статье, данный недуг может быть как совершенно безобидными, так и всерьез угрожать вашей жизни и здоровью. В последнем случае в обязательном порядке потребуется стационарное лечение, возможно, хирургическое вмешательство.