Сердечная недостаточность — это комплексное расстройство, которое сопровождается падением сократительной способности миокарда, насосной функции и качества кровотока во всем организме.
Заболевание крайне опасно, потому как ткани испытывают ишемию, начинаются дистрофические, а также компенсаторные изменения, которые ставят крест на нормальной работе тела вообще. Помимо самого сердца, страдают печень, почки, головной мозг, мускулатура, легкие.
Симптоматика недостаточно типична на ранних стадиях, но обнаружить патологию можно, посредством профилактических осмотров. Как минимум, требуется эхо- и электрокардиография.
Терапия консервативная, не считая случаев, когда одними медикаментами делу не помочь. В основном это врожденные и приобретенные пороки развития сердца и сосудов, вопрос терапии решается на усмотрение специалиста или группы врачей.
Действовать в любом случае нужно быстро. Болезнь имеет свойство стремительно прогрессировать.
Механизм развития
Сказать точно, как и почему формируется кардиальная дисфункция трудно, потому как встречается огромное количество патогенетических факторов, которые и обуславливают расстройство. Если говорить обобщенно, можно представить усредненную картину.
На сердце воздействует негативный фактор. Наиболее часто речь идет о стабильно высоких показателях артериального давления, при котором наблюдается быстрое истощение стенок мышечного органа, перенесенном инфаркте (на его фоне наступает отмирание клеток и замещение их рубцовой тканью).
Подробнее о постинфарктном кардиосклерозе и методах его лечения читайте в этой статье.
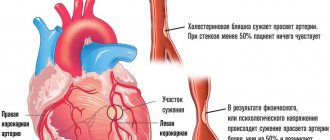
Также в качестве первичного механизма, «спускового крючка» для начала патологии рассматриваются хронические ишемические процессы (например, коронарная недостаточность, при которой орган недополучает полезных соединений и кислорода), атеросклероз, при котором артерии, питающие сердце закупориваются, и интенсивность трофики (питания) падает.
Наконец, фактор развития СН может заключаться в структурных изменениях: на фоне врожденных или приобретенных пороков.
Далее в любом случае наступает трансформация миокарда. Обычно функциональные клетки отмирают и замещаются рубцовой тканью. Орган не может сокращаться с достаточной скоростью и силой.
Падает насосная функция. Удары вялые, неспособные адекватно перекачивать кровь по всему телу.
Страдает и само сердце, поскольку по коронарным артериям поступает недостаточно необходимых веществ. Круг замыкается, разорвать его можно только при назначении лечения и то не во всех случаях. До определенного момента.
Прогрессирование патологического процесса, его скорость, зависит от конкретной причины начала расстройства. В некоторых случаях счет идет на месяцы, в других — на долгие годы.
Медлить в любой ситуации противопоказано, при первых симптомах нужно обращаться к врачу.
Если же нарушение было обнаружено посредством профилактического осмотра, рекомендуется продолжить обследование для установления точного диагноза и определения происхождения нарушения.
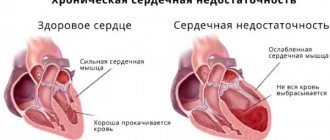
Хроническая сердечная недостаточность
Хроническая сердечная недостаточность развивается постепенно благодаря компенсаторным механизмам. Начинается с учащения ритма сердечных сокращений и возрастания их силы, расширяются артериолы и капилляры, что облегчает опорожнение камер и улучшает перфузию тканей. По мере прогрессирования основного заболевания и истощения компенсаторных механизмов объем сердечного выброса неуклонно уменьшается. Желудочки не могут полностью опорожниться и во время диастолы оказываются переполненными кровью. Мышца сердца стремится протолкнуть скопившуюся в желудочках кровь в артериальную систему и обеспечить достаточный уровень кровообращения, формируется компенсаторная гипертрофия миокарда. Тем не менее, со временем миокард ослабевает. В нем происходят дистрофические и склеротические процессы, связанные с недостатком кровоснабжения и обеспечения кислородом, питательными веществами и энергией. Наступает стадия декомпенсации. На этой стадии для поддержания гемодинамики организм задействует нейрогуморальные механизмы. Поддержание стабильного уровня артериального давления при значительно уменьшенном сердечном выбросе обеспечивается за счет активации механизмов симпатико-адреналовой системы. При этом происходит спазм почечных сосудов (вазоконстрикция) и развивается ишемия почек, что сопровождается уменьшением их выделительной функции и задержкой внутритканевой жидкости. Усиливается секреция гипофизом антидиуретического гормона, увеличивающего задержку воды в организме. За счет этого возрастает объем циркулирующей крови, повышается давление в венах и капиллярах, усиливается пропотевание жидкости в межтканевое пространство.
Хроническая сердечная недостаточность по данным разных авторов наблюдается у 0,5–2% населения. С возрастом заболеваемость увеличивается, после 75 лет патология встречается уже у 10% людей.
Сердечная недостаточность представляет собой серьезную медико-социальную проблему, так как она сопровождается высокими показателями инвалидности и летальности.
Симптомы
Внешние проявления сердечной недостаточности характеризуются отклонениями со стороны легких, центральной нервной системы, сердечнососудистых структур. Клиническая картина напрямую зависит от стадии заболевания. Всего выделяют три основных этапа.
Первая стадия
Латентная или скрытая. Патологический процесс развивается, но обнаружить его пациент не в силах.
Симптомы при сердечной недостаточности отсутствуют, выявляются только при критических физических нагрузках.
Среднестатистический человек не достигает в повседневной жизни и половины требуемого для выявления проблемы показателя по механической деятельности, потому нарушение часто скрыто и не дает о себе знать.
Как ни парадоксально, первыми проблему обнаруживают спортсмены и любители активного отдыха. Они не способны качественно заниматься своим делом.
Наблюдается сильная одышка, рост частоты сердечных сокращений до критических отметок, возможна потеря сознания на пике приступа недостаточности.
На данной стадии лечение имеет смысл. Есть возможность полного восстановления без последствий для организма пациента. После коррекции состояния противопоказаний для спорта или активного отдыха нет.
Вторая стадия (А)
Клиническая картина присутствует при интенсивной физической нагрузке, но порог намного ниже, чем на ранней стадии.
Клиническая картина развивается стремительно после провоцирующего фактора (пробежка, подъем груза на этаж), однако также быстро и сходит на нет.
Типичные признаки сердечной недостаточности — боли в грудной клетке, тошнота, одышка и ощущение нехватки воздуха, повышение частоты сердечных сокращений. Обнаруживается кашель без отделения мокроты. Он возникает регулярно и быстро проходит. Это типичный симптом застоя в малом (лёгочном) круге.
Подробнее о кашле при сердечной недостаточности и как отличить его от инфекционного, читайте здесь.
Проявления развиваются на фоне относительного благополучия в состоянии покоя. На этом этапе есть возможность полного излечения, потому как критических изменений в миокарде пока нет.
Спорт, интенсивные физические нагрузки исключаются. Возможна легкая лечебная гимнастика. Вопрос решается на усмотрение докторов.
Вторая стадия (Б)
Симптомы сердечной недостаточности на субкомпенсированной стадии уже заметны даже невооруженным глазом.
Кардинальным образом помочь трудно, однако все еще возможно, но потребуется масса усилий со стороны врачей и самого пациента.
Нарушен кровоток в малом и большом кругах, то есть страдает вся сердечнососудистая система разом, это опасно, потому как может привести к остановке сердца, обширному инфаркту, инсульту.
Среди клинических признаков:
- Боли в грудной клетке. Средней силы или малой интенсивности. Давящие, жгучие. Распирающие. Такой характер дискомфорта напрямую указывает на ишемические процессы, недостаточно качественную трофику.
- Одышка. Проблема наблюдается даже в состоянии покоя. Человек не в силах нормально ходить, пешие прогулки становятся непосильными. Не говоря про подъемы по лестнице или что-то большее. Нередко ставится вопрос на группе инвалидности, нетрудоспособности.
- Увеличение размеров печени. Субъективно ощущается как распирание в правом боку, под ребрами. Возможен болевой синдром. Слабый, ноющий.
- Кашель. Непродуктивный, присутствует почти постоянно или возникает часто, регулярно. Сначала без мокроты, но по мере прогрессирования отмечаются эпизоды кровохаркания. Отделения жидкой соединительной ткани прямо указывает на застойные процессы в малом круге. Это крайне тревожный признак и по мере дальнейшего прогрессирования болезни он будет усиливаться.
- Булькающие хрипы в легких при прослушивании с помощью стетоскопа. Могут быть заметны и без специального прибора.
- Отеки конечностей. В основном страдают ноги (подробнее в этой статье). Затем в процесс вовлекаются руки, лицо.
Из-за проблем с печенью увеличивается объем живота. Начинается так называемый асцит. Скопление жидкости в брюшине, что тоже можно отнести к отекам.
- Нарушения сознания. По причине слабого обеспечения головного мозга кислородом велика вероятность обмороков. Это также тревожный признак, потому как тело уже не в силах компенсировать расстройство. Следующий этап — инсульт, как правило, обширный.
Все это — симптомы застойной сердечной недостаточности, хронического типа. Острый вариант сопровождается сильными болями в грудной клетке, одышкой, нарушениями работы внутренних органов.
Это критическое, неотложное состояние, которое может привести к скорой смерти больного. В перспективе нескольких минут или, максимум, часов, если не оказать медицинскую помощь.
Третья стадия
Терминальная или конечная. Развивается спустя несколько лет, если рассматривать классические случаи. На деле же зависит от индивидуальных особенностей организма пациента и причин формирования болезни.
Клиническая картина декомпенсированной стадии остается идентичной, однако интенсивность признаков существенно растет. Так, одышка достигает критического показателя. Пациент не может даже обслуживать себя в быту. Встать с постели — уже достижение.
Вопрос об инвалидности решается однозначно, человек полностью нетрудоспособен.
Обнаруживаются массовые катастрофические изменения внутренних органов. Отсюда симптоматика со стороны других систем: печени, головного мозга, почек и пр.
В крайне редких случаях этот момент отсутствует, тогда есть шансы на восстановление радикальными мерами, посредством пересадки сердца. Хотя они и не велики. В остальном же терапия не имеет большого смысла. Смертность близится к 100%.
Признаки сердечной недостаточности
Тяжелая сердечная недостаточность сопровождается:
- расстройством газового обмена;
- отеками;
- застойными изменениями во внутренних органах.
Расстройство газообмена
Замедление скорости кровотока в микроциркуляторном русле увеличивает поглощение кислорода тканями в два раза. В результате этого разница между насыщением кислородом артериальной и венозной крови возрастает, что способствует развитию ацидоза. В крови накапливаются недоокисленные метаболиты, активизирующие скорость основного обмена. В итоге формируется порочный круг, организму требуется больше кислорода, а система кровообращения обеспечить эти потребности не может. Расстройство газового обмена приводит к появлению таких симптомов сердечной недостаточности как одышка и цианоз.
Для тяжелой сердечной недостаточности возникает одышка и цианоз
При застое крови в системе малого круга кровообращения и ухудшении ее оксигенации (насыщения кислородом) возникает центральный цианоз. Повышенная утилизация кислорода в тканях организма и замедление кровотока становятся причиной периферического цианоза (акроцианоза).
Отеки
К развитию отеков на фоне сердечной недостаточности приводят:
- замедление кровотока и повышение капиллярного давления, что способствует усилению транссудации плазмы в межтканевое пространство;
- нарушение водно-солевого обмена, приводящие к задержке в организме натрия и воды;
- расстройство белкового обмена, нарушающее осмотическое давление плазмы;
- снижение инактивации печенью антидиуретического гормона и альдостерона.
В начальной стадии сердечной недостаточности отеки носят скрытый характер и проявляются патологической прибавкой массы тела, снижением диуреза. В дальнейшем они становятся видимыми. Сначала отекают нижние конечности или область крестца (у лежачих пациентов). В дальнейшем жидкость скапливается и в полостях тела, что приводит к развитию гидроперикарда, гидроторакса и/или асцита. Такое состояние называется полостной водянкой.
Сердечная недостаточность практически всегда сопровождается отеками
Застойные изменения во внутренних органах
Нарушения гемодинамики в малом круге кровообращения приводят к развитию застойных явлений в легких. На этом фоне ограничивается подвижность легочных краев, уменьшается дыхательная экскурсия грудной клетки, формируется ригидность легких. У больных появляется кровохарканье, развивается кардиогенный пневмосклероз, застойный бронхит.
Застойные явления в большом круге кровообращения начинаются с увеличения размеров печени (гепатомегалия). В дальнейшем происходит гибель гепатоцитов с замещением их соединительной тканью, т. е. образуется сердечный фиброз печени.
При хронической сердечной недостаточности постепенно расширяются полости предсердий и желудочков, что приводит к относительной недостаточности атриовентрикулярных клапанов. Клинически это проявляется расширением границ сердца, тахикардией, набуханием шейных вен.
Признаками застойного гастрита являются потеря аппетита, тошнота, рвота, метеоризм, склонность к запорам, снижение массы тела.
При длительно протекающей хронической сердечной недостаточности у пациентов развивается сердечная кахексия – крайняя степень истощения.
Застойные явления в почках обусловливают развитие следующих симптомов сердечной недостаточности:
- гематурия (кровь в моче);
- протеинурия (белок в моче);
- цилиндрурия (цилиндры в моче);
- увеличение относительной плотности мочи;
- олигурия (уменьшение количества отделяемой мочи);
Сердечная недостаточность оказывает выраженное негативное влияние на функции центральной нервной системы. Это приводит к развитию:
- депрессивных состояний;
- повышенной утомляемости;
- расстройств сна;
- снижению физической и умственной работоспособности;
- повышенной раздражительности.
Клинические проявления сердечной недостаточности определяются также ее видом.
Признаки острой сердечной недостаточности
Острая сердечная недостаточность может быть обусловлена снижением насосной функции правого желудочка, левого желудочка или левого предсердия.
Острая недостаточность левого желудочка развивается как осложнение инфаркта миокарда, аортального порока, гипертонического криза. Уменьшение сократительной активности миокарда левого желудочка приводит к повышению давления в венах, капиллярах и артериолах легких, увеличению проницаемости их стенок. Это становится причиной пропотевания плазмы крови и развития отека легочной ткани.
По клиническим проявлениям острая сердечная недостаточность схожа с острой сосудистой недостаточностью, поэтому ее иногда называют острым коллапсом.
Клинически острая левожелудочковая недостаточность проявляется симптомами сердечной астмы или альвеолярного отека легких.
Развитие приступа сердечной астмы обычно происходит в ночное время. Больной в страхе просыпается от резкого удушья. Пытаясь облегчить свое состояние, он принимает вынужденную позу: сидя, с опущенными вниз ногами (положение ортопноэ). При осмотре обращают на себя внимание следующие признаки:
- бледность кожных покровов;
- акроцианоз;
- холодный пот;
- выраженная одышка;
- в легких жесткое дыхание с единичными влажными хрипами;
- пониженное артериальное давление;
- глухие тоны сердца;
- появление ритма галопа;
- расширение границ сердца влево;
- пульс аритмичный, частый, слабого наполнения.
Чтобы облегчить состояние при острой сердечной недостаточности, больные принимают положение ортопноэ
При дальнейшем нарастании застоя в малом круге кровообращения развивается альвеолярный отек легких. Его симптомы:
- резкое удушье;
- кашель с выделением пенистой мокроты розового цвета (из-за примеси крови);
- клокочущее дыхание с массой влажных хрипов (симптом «кипящего самовара»);
- цианоз лица;
- холодный пот;
- набухание шейных вен;
- резкое снижение артериального давления;
- аритмичный, нитевидный пульс.
Если пациенту не будет оказана срочная медицинская помощь, то на фоне нарастания сердечной и дыхательной недостаточности наступит летальный исход.
При митральном стенозе формируется острая недостаточность левого предсердия. Клинически это состояние проявляется точно так же, как и острая левожелудочковая сердечная недостаточность.
Острая правожелудочковая недостаточность обычно развивается в результате тромбоэмболии легочной артерии (ТЭЛА) или ее крупных ветвей. У пациента образуется застой в большом круге кровообращения, что проявляется:
- болью в правом подреберье;
- отеками нижних конечностей;
- набуханием и пульсацией вен шеи;
- давлением или болями в области сердца;
- цианозом;
- одышкой;
- расширением границ сердца вправо;
- повышением центрального венозного давления;
- резким снижением артериального давления;
- нитевидным пульсом (частым, слабого наполнения).
Признаки хронической сердечной недостаточности
Хроническая сердечная недостаточность развивается по право- и левопредсердному, право- и левожелудочковому типу.
Хроническая сердечная недостаточность по данным разных авторов наблюдается у 0,5–2% населения. С возрастом заболеваемость увеличивается, после 75 лет патология встречается уже у 10% людей.
Хроническая левожелудочковая недостаточность формируется как осложнение ишемической болезни сердца, артериальной гипертензии, недостаточности митрального клапана, аортального порока и связана с застоем крови в малом круге кровообращения. Для нее характерны газовые и сосудистые изменения в легких. Клинически проявляется:
- повышенной утомляемостью;
- сухим кашлем (редко с кровохарканьем);
- приступами сердцебиения;
- цианозом;
- приступами удушья, которые чаще возникают в ночное время;
- одышкой.
При хронической недостаточности левого предсердия у пациентов со стенозом митрального клапана застойные явления в системе малого круга кровообращения еще более выражены. Первоначальными признаками сердечной недостаточности в данном случае являются кашель с кровохарканьем, выраженная одышка и цианоз. Постепенно в сосудах малого круга и в легких начинаются склеротические процессы. Это приводит к созданию дополнительного препятствия для кровотока в малом круге и еще больше повышает давление в бассейне легочной артерии. В результате возрастает нагрузка и на правый желудочек, обусловливающая постепенное формирование его недостаточности.
Хроническая левожелудочковая недостаточность может проявляться сухим кашлем, иногда с кровохарканьем
Хроническая правожелудочковая недостаточность обычно сопровождает эмфизему легких, пневмосклероз, митральные пороки сердца и характеризуется появлением признаков застоя крови в системе большого круга кровообращения. Пациенты жалуются на одышку при физической нагрузке, увеличение и распирание живота, уменьшение количества отделяемой мочи, появление отеков нижних конечностей, тяжесть и боль в правом подреберье. При осмотре выявляются:
- цианоз кожных покровов и слизистых оболочек;
- набухание периферических и шейных вен;
- гепатомегалия (увеличение печени);
- асцит.
Недостаточность только одного отдела сердца не может длительное время оставаться изолированной. В дальнейшем она обязательно переходит в общую хроническую сердечную недостаточность с развитием венозного застоя и в малом, и в большом круге кровообращения.
Характерные признаки недостаточности левого желудочка
Если классифицировать симптоматику дробно, нужно отталкиваться от типа проявления. Как правило, начало патологического процесса затрагивает не все камеры органа. По крайней мере, не сразу. Требуется время.
При поражении левых отделов кардиальных структур отмечаются преимущественно расстройства со стороны большого круга кровообращения. То есть страдает как сам орган, так и прочие системы.
Типичные клинические признаки:
- Боли в грудной клетке. Начинаются не сразу, а спустя какое-то время. На начальной стадии таковых нет.
- Аритмии. По типу синусовой тахикардии. Когда частота сокращений существенно растет. По мере прогрессирования, обнаруживаются фибрилляция, экстрасистолия.
- Головная боль, нарушение ориентации в пространстве, неврологические дисфункции. По причине слабого кровообращения в мозге. Перечень симптомов многообразен. В основном это расстройства со сторон органов чувств, возможны проблемы с мышлением.
- Боли в правом боку. Увеличение печени. Скопление жидкости в брюшной полости (асцит). Также пожелтение кожных покровов (не всегда, сравнительно редко), изменения со стороны биохимических показателей крови.
- Боли в пояснице. Увеличение количества суточной мочи или его снижение. Если присутствуют нарушения фильтрующей функции парного органа выделительной системы, одно сменяется другим.
- Сначала полиурия, когда объемы урины существенно растут, затем обратный процесс.
- Нестабильность артериального давления. На начальных стадиях сердечной недостаточности отмечается рост показателя. Затем его падение, даже у пациентов с гипертонической болезнью. Это негативный признак.
Симптомы определяются не только и не столько самим сердцем, сколько нарушениями работы прочих органов и систем. Подробнее о левожелудочковой СН читайте здесь.
Что такое сердечно-сосудистая недостаточность?
Сердечно-сосудистая недостаточность характеризуется тем, что в организме возникает негативный процесс, который появляется в нём из-за нарушения функции сердца в области обеспечения кровообращения, и, кроме того, затруднения регуляции притока крови к главному органу кровообращения. Врачи различают несколько видов сердечно-сосудистой недостаточности: она бывает острой, хронической или же распространяться только на 1 половину сердца, левую или правую.
Под этим понятием специалисты также понимают такие состояния тела человека, при которых выявляются серьёзные нарушения в цикле работы сердца, что приводит в дальнейшем к уменьшению объёма органа и замедлению его работы. В будущем у такого больного развивается общее заболевание организма, поскольку сердце, плохо справляющееся с функцией обеспечения кислородом и питанием всех клеток тела, становится причиной того, что голодающие клетки оказываются неспособными к полноценному функционированию, и в работе организма начинают появляться сбои.
Типичные проявления недостаточности правого желудочка
Заболевание начинаются с дисфункции малого круга. Отсюда легочные проблемы.
Перечень симптомов соответствующий:
- Одышка. Интенсивность таковой зависит от фазы патологического процесса. Сначала после сильных физических нагрузок, а ближе к финальной стадии болезни в состоянии покоя. Человек становится нетрудоспособен и не может даже обслуживать себя в быту.
- Кашель. Без отделения мокроты. Но это тоже временно. Затем отходит кровь, что провоцируется застоем в малом круге. Объемы могут быть значительными.
- Рост давления в венах. Особенно заметно на примере шейных сосудов, которые становятся надутыми и выпирают над поверхностью кожи.
Сердечная недостаточность проявляется как нарушениями со стороны большого, так и малого круга. Однако не в один момент. Отмечается очередность. Если не считать острых случаев, которых минимум.
Подробнее о правожелудочковой СН читайте в этой статье.
Острая сердечная недостаточность
Острая сердечная недостаточность чаще всего развивается как осложнение тяжелых форм аритмии (пароксизмальная тахикардия, фибрилляция желудочков), острого миокардита или инфаркта миокарда. Способность миокарда к эффективному сокращению резко снижается, что приводит к падению минутного объема, и в артериальную систему поступает значительно меньший, чем в норме, объем крови.
Острая сердечная недостаточность может быть обусловлена снижением насосной функции правого желудочка, левого желудочка или левого предсердия. Острая недостаточность левого желудочка развивается как осложнение инфаркта миокарда, аортального порока, гипертонического криза. Уменьшение сократительной активности миокарда левого желудочка приводит к повышению давления в венах, капиллярах и артериолах легких, увеличению проницаемости их стенок. Это становится причиной пропотевания плазмы крови и развития отека легочной ткани.
По клиническим проявлениям острая сердечная недостаточность схожа с острой сосудистой недостаточностью, поэтому ее иногда называют острым коллапсом.
Причины
Факторы развития многообразны. Они хорошо известны врачам:
- Артериальная гипертензия. Тем более текущая длительное время. Рост давления.
- Перенесенный в прошлом инфаркт миокарда. Особенно большая вероятность нарушения в первые полгода или чуть более.
- Воспалительные, в том числе аутоиммунные или инфекционные процессы в кардиальных структурах. Например, миокардит или прочие.
- Врожденные или приобретенные пороки развития сердца. Аортальный, митральный стеноз, также сосудистые отклонения (коарктация аорты). Таковых множество.
- Заболевания эндокринной системы. Сахарный диабет, малый объем выработки тиреоидных гормонов (веществ щитовидной железы).
- Редко — опухоли сердца. Также возможна недостаточность на фоне раковых патологий любой локализации на запущенных стадиях.
В категории повышенного риска находятся пациенты, склонные к курению, злоупотреблению спиртным. Наркоманы со стажем. Отказ от пагубной привычки может сыграть большую роль.
Причины сердечной недостаточности
Основными причинами развития сердечной недостаточности являются:
- ишемическая болезнь сердца и инфаркт миокарда;
- дилатационная кардиомиопатия;
- ревматические пороки сердца.
У пациентов пожилого возраста причинами сердечной недостаточности нередко становятся сахарный диабет II типа и артериальная гипертензия.
Сахарный диабет 2 типа может приводить к развитию сердечной недостаточности
Существует целый ряд факторов, способных снижать компенсаторные механизмы миокарда и провоцировать развитие сердечной недостаточности. К ним относятся:
- тромбоэмболия легочной артерии (ТЭЛА);
- тяжелая аритмия;
- психоэмоциональное или физическое перенапряжение;
- прогрессирующая ишемическая болезнь сердца;
- гипертонические кризы;
- острая и хроническая почечная недостаточность;
- тяжелые анемии;
- пневмонии;
- тяжелые ОРВИ;
- гипертиреоз;
- длительный прием некоторых лекарственных препаратов (адреналина, эфедрина, кортикостероидов, эстрогенов, нестероидных противовоспалительных средств);
- инфекционный эндокардит;
- ревматизм;
- миокардиты;
- резкое увеличение объема циркулирующей крови при неправильном расчете объема внутривенно вводимой жидкости;
- алкоголизм;
- быстрый и значительный набор лишнего веса.
Устранение факторов риска позволяет предотвратить развитие сердечной недостаточности или замедлить ее прогрессирование.
Диагностика
Обследованием занимаются специалисты по кардиологии. Действовать нужно быстро, чтобы не упустить удачный момент для коррекции состояния. Перечень мероприятий примерно одинаковый.
- Устный опрос больного. Чтобы составить полную клиническую картину и выдвинуть гипотезы относительно диагноза.
- Сбор анамнеза. Перенесенные болезни, образ жизни, привычки, семейная история и прочие факторы подлежат уточнению.
- Измерение артериального давления. Также частоты сердечных сокращений.
- Суточная оценка тех же показателей посредством мониторирования по Холтеру. Дает много информации.
- Электрокардиография. Для определения функционального состояния сердца. Требует тщательной расшифровки. В руках грамотного врача — ценный источник полезных сведений.
- Эхокардиография. Дает возможность визуализировать ткани кардиальных и окружающих структур. Без этого не обойтись в рамках диагностики. Дает возможность оценить степень органических изменений.
- Специализированные тесты. Используются для раннего выявления кардиальной недостаточности. Имеют физическую природу, включают нагрузки (приседания). Потому противопоказаны на развитых этапах, начиная со второго. Вероятны осложнения.
- Биохимический и стандартный клинический анализы крови.
- УЗИ печени, почек. Для оценки степени вовлечения этих органов в патологический процесс.
- МРТ сердца, головного мозга при необходимости. Требуются редко.
- Дуплексное сканирование церебральных структур. Чтобы понять, насколько качественно они снабжаются полезными веществами и кислородом.
- Рентген грудной клетки. В рамках диагностики нарушений работы легких.
Это не исчерпывающий перечень. Заболевание многогранное, потому на усмотрение специалиста список может быть изменен в ту или иную сторону.
Какие виды бывают
В зависимости от скорости развития заболевания патология бывает:
- Острой. Ее появление происходит на протяжении нескольких минут или часов. При этом наблюдается отек легких, кардиогенный шок, сердечная астма. Обычно это состояние вызывается инфарктом миокарда, разрывом стенок левого желудочка, острой недостаточностью митрального или аортального клапана.
- Хронической. Патология формируется неделями, месяцами, годами. Проблема возникает при пороках сердца, артериальной гипертензии, хронической дыхательной недостаточности, продолжительной анемии.
Хроническая сердечная недостаточность делится на несколько классов:
- Первый. Больной страдает от одышки во время подъема по лестнице. Физическая активность при этом не нарушается.
- Второй. Когда человек быстро ходит или поднимает на первый этаж, дыхание затрудняется. Обычные нагрузки вызывают проявления недостаточности.
- Третий. Малые нагрузки и даже ходьба сопровождаются ухудшением самочувствия.
- Четвертый. Даже в состоянии покоя человек ощущает одышку и другие симптомы, а малейшие нагрузки серьезно ухудшают состояние сердца.
Хроническая недостаточность считается самой распространенной патологией среди нарушений сердечно-сосудистой системе.
В зависимости от места поражения наблюдают:
- Левожелудочковую недостаточность. Ее развитие связано с перегрузкой левого желудочка в связи с ухудшением сократительных способностей миокарда. Перегрузка наблюдается при сужении аорты, а нарушения сократительных функций происходит во время инфаркта. В этом случае развиваются застойные процессы в малом круге кровообращения.
- Правожелудочковую. Она связана с перегрузкой правого желудочков в связи с легочной гипертензией. Последней стадией являются дистрофические процессы. Больной страдает от отеков, кахексии, изменений кожного покрова.
- Смешанную. В этом случае сочетаются поражения правого и левого желудочков.
В зависимости от особенностей происхождения патологический процесс бывает:
- Миокардиальной. При этом нарушения связаны с непосредственным поражением стенок сердца, которые ухудшают энергетический обмен. Состояние характеризуется ослаблением систолы и диастолы сердца.
- Перегрузочной. Ее вызывают чрезмерные нагрузки на орган. Это происходит при пороках и болезнях с нарушением нормального тока крови.
- Комбинированной. Поражения миокарда сочетаются с повышенной нагрузкой на сердце.
Также читают: Диффузный мелкоочаговый кардиосклероз – процент смертности
Методы лечения
Терапия консервативная. Используются медикаменты нескольких фармацевтических групп:
- Сердечные гликозиды. Позволяют нормализовать сократительную способность миокарда. В то же время они снижают потребность мышечного органа в кислороде, усиливают обменные процессы, повышая, говоря образно, КПД при использовании имеющихся ресурсов. Активно назначаются Дигоксин, настойка ландыша и прочие. По показаниям.
- Противогипертонические медикаменты. Ингибиторы АПФ (Периндоприл), бета-блокаторы (Анаприлин, Карведилол), антагонисты кальция (Дилтиазем, Верапамил), средства центрального действия (Моксонидин) и прочие. Если имеет место повышенное артериальное давление.
- Диуретики. Мочегонные препараты, когда того требует ситуация. Например, когда не справляется сердце, почки и начинаются отеки.
Выведение лишней жидкости позволяет снизить нагрузку на все органы. Это необходимая часть лечения. Но длительно потреблять такие медикаменты нельзя.
В качестве экстренных используются петлевые мочегонные (Фуросемид, Лазикс).
В остальных ситуациях достаточно назначение тиазидных или калийсберегающих таблеток (Верошпирон, Спиронолактон, Гидрохлортиазид)
- Средства для нормализации обменных процессов в сердце, кардиопротекторы. Милдронат, Рибоксин.
Хирургическая терапия требуется, если имеют место нарушения структурного, анатомического плана. Например, протезирование клапанов, сосудов, искусственное расширение артерий при их сужении и прочие варианты.
Крайней мерой выступает пересадка сердца. Операция сложная, но дает крайне высокие показатели выживаемости. Гибнет около 10% всех пациентов. Однако проблема в отсутствии доноров.
В дальнейшем в качестве вспомогательной меры рекомендуется изменить образ жизни: нормализовать массу тела, скорректировать рацион под контролем диетолога, отказаться от спиртного, табачных изделий, ограничить физическую активность. По возможности также нужно избегать стрессовых ситуаций.
Внимание:
Изменение характера питания должно проводиться под контролем врача. Сердечная недостаточность требовательна в плане микроэлементов и необходимых веществ. Своими силами можно сделать только хуже.
Лечение сердечной недостаточности
При сердечной недостаточности терапия направлена в первую очередь на основное заболевание (миокардит, ревматизм, гипертоническую болезнь, ишемическую болезнь сердца). Показаниями к хирургическому вмешательству могут стать слипчивый перикардит, сердечная аневризма, пороки сердца.
Строгий постельный режим и эмоциональный покой назначаются только пациентам с острой и выраженной хронической сердечной недостаточностью. Во всех других случаях рекомендованы физические нагрузки, не вызывающие ухудшения самочувствия.
Сердечная недостаточность представляет собой серьезную медико-социальную проблему, так как она сопровождается высокими показателями инвалидности и летальности.
В лечении сердечной недостаточности немаловажную роль играет правильно организованное диетическое питание. Блюда должны быть легкоусвояемыми. В рацион следует включать свежие фрукты и овощи, как источник витаминов и микроэлементов. Количество поваренной соли ограничивают до 1-2 г в сутки, а потребление жидкости до 500-600 мл.
В рацион больных с сердечной недостаточностью должны входить свежие овощи и фрукты
Улучшить качество жизни и продлить ее позволяет фармакотерапия, включающая следующие группы лекарственных средств:
- сердечные гликозиды – усиливают сократительную и насосную функцию миокарда, стимулируют диурез, позволяют повысить уровень переносимости физических нагрузок;
- ингибиторы АПФ (ангиотензинпревращающего фермента) и вазодилататоры – снижают сосудистый тонус, расширяют просвет кровеносных сосудов, за счет чего уменьшается сосудистое сопротивление и увеличивается сердечный выброс;
- нитраты – расширяют венечные артерии, увеличивают выброс сердца и улучшают наполнение кровью желудочков;
- диуретики – выводят из организма излишки жидкости, уменьшая тем самым отеки;
- β-адреноблокаторы – повышают сердечный выброс, улучшают наполнение камер сердца кровью, урежают частоту сердечных сокращений;
- антикоагулянты – снижают риск образования в сосудах тромбов и, соответственно, тромбоэмболических осложнений;
- средства, улучшающие метаболические процессы в сердечной мышце (препараты калия, витамины).
При развитии сердечной астмы или отека легких (острая левожелудочковая недостаточность) пациент нуждается в экстренной госпитализации. Назначают препараты, увеличивающие сердечный выброс, диуретики, нитраты. Обязательно проводится оксигенотерапия.
Удаление жидкости из полостей тела (брюшной, плевральной, перикарда) осуществляется путем пункций.
Возможные последствия
Основные осложнения — остановка сердца, обширный инфаркт, инсульт. Конечным итогом оказывается гибель человека или тяжелая инвалидность как минимум.
Сердечная недостаточность — опасная и сложная патология. Она не терпит промедлений и легкомысленного отношения. Если не среагировать вовремя шансов на восстановление не будет. Потому необходимо раз в полгода обращаться к кардиологу или минимум терапевту, чтобы проходить профилактические осмотры.
Список литературы:
- Российское кардиологическое общество. Клинические рекомендации. Хроническая сердечная недостаточность (ХСН).
- Ежемесячный научно-практический журнал Кардиология. Том 58.
- Республиканский центр развития здравоохранения МЗ РК. Хроническая сердечная недостаточностью Клинические протоколы МЗ РК.
Профилактика
Рекомендации классические.
- Регулярно посещать кардиолога, проходить осмотры раз в полгода-год. Особенно, если присутствует предрасположенность к патологиям. Есть шанс выявить отклонение на первом же этапе.
- Отказаться от курения, спиртного, психоактивных веществ и бесконтрольного применения препаратов. Особенно противовоспалительных.
- Нормализовать уровень физической активности. Избыток и недостаток одинаково вредны. Лучше ограничиться пешими прогулками 1-2 часа в сутки.
- Полноценно отдыхать. Спать не менее 7 часов за ночь.
- Освоить способы релаксации, избегать стрессов. По возможности.
Хроническая сердечная недостаточность в большинстве случаев развивается много лет, не дает о себе знать длительный период времени. Качественное лечение на ранних стадиях гарантирует благоприятный исход.
Причины патологии у женщин
СН у женщин развивается под действием разных факторов. Она может стать результатом патологий системы сердца, сосудов, других болезненных состояний, которые не имеют прямой связи с миокардом. Вот перечень наиболее значимых причин развития синдрома у женщины:
- Патологии сердечно-сосудистой системы.
- Наследственность.
- Диабетическая болезнь.
- Высокое кровяное давление.
- Анемия.
- Заболевания щитовидки.
- Осложнения после инфекций, проходящих с лихорадкой.
- Малоподвижный образ жизни.
- Вредные привычки: табакокурение, спиртное, наркотические вещества.
- Проблемы с экологической ситуацией в регионе проживания.
- Регулярные стрессовые ситуации.
- Неумеренные физические нагрузки.
- Недосып.
- Частые переутомления.
- Переизбыток массы тела.
Сердечно-сосудистые патологии, провоцирующие формирование синдрома:
- Ишемия сердца (стенокардия, инфаркт миокарда, аритмия).
- Врожденные аномалии миокарда (недостаточность аортального клапана).
- Кардиомиопатия (смена структуры и размеров миокарда).
Любые изменения требуют диагностики и лечения. Если вовремя не провести их, СН может стать причиной смерти. У женщин патология развивается обычно несколько позже, чем у мужчин. Причина – сбой гормонов в организме при климаксе.
На заметку! У женщин после 50 резко увеличивается риск формирования склероза сосудов, диабетической болезни или гипертонического заболевания.
Именно на фоне этих патологий образуется СН. Это не отдельный диагноз, а синдром, который развивается из-за какого-то диагноза.