При каких болезнях сердца дают группу инвалидности?
Заболевания сердца, при которых назначается комиссия на инвалидность.
Инвалидность могут дать в том случае, если человек перенёс тяжелые заболевания сердца, хотя инвалидность дают ни при всех диагнозах, сердечно – сосудистых заболеваниях.
При медико-социальной экспертизы, инвалидность могут дать – при пороках сердца, если это врожденный порок ; пороках аортальных клапанов; при гипертонической болезни сердца 3 степени; инфаркт миокарда; серьёзные изменения функционирования сердечной мышцы и нарушения кровообращения 3 степени; постоянная стенокардия.
В общем, если у Вас имеются вышеуказанные заболевания сердца, инвалидность Вам могут дать, если со всеми необходимыми документами по направлению врача , обратитесь в медико-социальную экспертизу.
Будьте здоровы!
Показанием для определения группы инвалидности является не столько сама болезнь какого то органа или системы , сколько функциональные нарушения к которым она привела . При сердечных болезнях , например , это может быть
-тяжелая недостаточность кровообращения , резко снижающая качество жизни больного или лишающая его способности трудиться .
- это инсульт , после которого остался выраженный неврологический дефицит и так далее.
Болезни сердца могут быть разными ,а исход у них зачастую бывает одним , например , инсультом может осложниться гипертония , мерцательная аритмия , некоторые пороки сердца , а к недостаточности кровообращения приведут в конце концов все.
Заключение на инвалидность дает врач эксперт в больнице после ряда обследований. Так, например инвалидность дается людям, у которых выявлены сердечно – сосудистые заболевания такие как:
Согласно данного списка, врач принимает решение о присвоении группы инвалидности. А так как болезни могут прогрессировать, то примерно раз в год пациент проходит повторно комиссию с целью переосвидетельствования и присвоения другой группы инвалидности.
Болезни сердца это тяжелые состояния организма, которые мешают человеку жить, работать, так же, как и многие другие болезни, при которых давать инвалидность врачи не торопятся.
Однако, есть такие болезни сердца, при которых обязательно дается инвалидность.
Инвалидность присваивается исключительно в том случае, если проблемы со здоровьем приводят к ограничениям социальной активности человека. От степени нарушений зависит группа инвалидности.
Сами по себе заболевания сердечно-сосудистой системы не являются показаниями к установлению инвалидности, но могут привести к выраженным расстройствам здоровья, которые и могут рассматриваться медико-социальными кардиологическими комиссиями в качестве условий для установления инвалидности.
Раньше в рекомендациях для комиссий были перечислены такие заболевания, то теперь этот подход призван неверным, и основанием для установления инвалидности являются исключительно ограничения и функциональные расстройства организма, такие как неспособность человека к передвижению, самообслуживанию, общению, труду, обучению. Причем для получения инвалидности должен присутствовать не один параметр, а несколько одновременно.
Критерии инвалидности больных с ЭКС
Третья группа. На фоне нормально проведенной операции и улучшения качества жизни у больного наблюдается: положительная проба велоэргометрией, умеренное нарушение гемодинамики, определение стойкого неприятия имплантированного устройства, выражающееся в изменении личности. Также после имплантации ЭКС и развитии аритмии дают инвалидность в случае изменения места работы с предположительным уменьшением нагрузки производственной работы, сменой профессии или квалификации.
Вторая группа. Проведенная операция по имплантации постоянного ЭКС оказалась неэффективной: сохраняются ранее определяемые аритмии; наблюдается интерференция ритмов собственного и электрокардиостимулятора, появилась выраженная коронарная или сердечная недостаточность.
4.50 avg. rating (89% score) — 6 votes — оценок
Как возникает мерцательная аритмия?
Мерцательной аритмией страдает примерно у 1% взрослых людей во всем мире. Частота этой патологии среди взрослого населения удваивается с каждым десятилетием жизни. Кроме пожилого возраста, к факторам риска развития МА относятся органические заболевания сердечнососудистой системы: артериальная гипертензия (гипертоническая болезнь), ишемическая болезнь сердца (ИБС), пороки митрального клапана (стеноз, недостаточность) обычно ревматической природы, а также повышенная функция щитовидной железы (гипертиреоз).
Впрочем, менее чем у десятой части пациентов с данной патологией отсутствуют какие-либо органические заболевания сердца. Мерцательную аритмию также могут обусловить состояния, не сопровождающиеся структурными изменениями предсердий: интоксикации, гипоксия (кислородное голодание) миокарда).
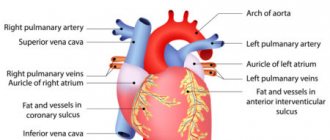
По какой-либо из вышеописанных причин в предсердиях начинают хаотично возникать электрические импульсы. Аномальная электрическая активность приводит к беспорядочному сокращению мышечных волокон предсердий, называемому мерцанием. Мерцание предсердий выглядит как подергивание пучков мышц предсердий по отдельности, «в разнобой». Из-за этого предсердие не сокращается полностью. По этой причине нарушается фаза активного выброса крови предсердиями (уменьшается сердечный выброс).
Вследствие указанных нарушений снижается переносимость нагрузок, нарастают симптомы сердечной недостаточности (одышка, отеки ног, пр.). В увеличенных камерах сердца застаивается кровь, которая сгущается, таким образом формируются тромбы, опасные для жизни. Тромбы с током крови могут попадать в артерии жизненно важных органов, например, головного мозга и закупорить их – повышается риск тромбоэмболии.
Бессрочная справка
В определенных ситуациях инвалидам отменяется переосвидетельствование. Орган МСЭ выдает справку о пожизненной инвалидности. Таковое возможно при следующих диагнозах:
- онкологические заболевания с метастазами;
- неоперабельные новообразования в мозге (головном и спинном), приводящие к нарушениям работы органов и систем;
- слепота, глухота, слепоглухота, не поддающиеся излечению;
- ампутации рук, ног, важных суставов;
- деформации конечностей, которые невозможно исправить;
- слабоумие;
- дегенеративные состояния коры головного мозга;
- прогрессирующие патологии;
- недуги центральной нервной системы;
- хромосомные аномалии (включая синдром Дауна);
- детский церебральный паралич;
- шизофрения;
- цирроз печени и др.
Читать дальше: Какие экзамены нужно сдавать чтобы стать юристом
Подсказка: бессрочная справка до апреля 2020 г. выдавалась в течение двух лет с даты первичного определения нарушений. В апреле этого года вышло новое Постановление Правительства РФ, согласно которому бессрочность инвалидности может быть подтверждена при первичном медосвидетельствовании. В том числе у детей, включая заочную форму МСЭ .
Полный реестр нарушений приведен в правительственном постановлении № 247 от 07.04.2008 г. Кроме того, документ содержит перечень критериев для назначения пожизненной группы. Следует знать, что на послабление в этом вопросе могут рассчитывать:
- пенсионеры и граждане предпенсионного возраста;
- несовершеннолетние пациенты;
- военнослужащие, пострадавшие во время войсковых операций.
Скачать для просмотра и печати:
Какие бывают разновидности мерцательной аритмии?
Патология различается по частоте сокращений:
- брадисистолическая форма развивается, когда к желудочкам проходит недостаточное количество импульсов. Тогда частота сокращений желудочков бывает меньше 60минуту ;
- нормосистолическая – от 60 до 90 сокращенийминуту;
- тахисистолическая форма – наиболее распространенная; отмечается высокая частота сокращений желудочков сердца (свыше 90минуту).
МА также разделяют по характеру и продолжительности приступов.
- Пароксизмальная (приступообразная) форма – спонтанно прекращающаяся. Приступ длится менее 7 дней (чаще – менее 24 часов).
- Персистирующая форма – не прекращающаяся спонтанно. Приступ аритмии длится более 7 дней. При этом купирование приступа с помощью лекарств или электрической кардиоверсии не влияет на постановку диагноза (формы). Персистирующая форма может быть первым проявлением аритмии или результатом повторных приступов пароксизмальной формы.
- Постоянная форма – медикаментозная терапия, электрическая кардиоверсия неэффективны (или не проводилась).
Как проявляется мерцательная аритмия?
Мерцательная аритмия часто может не выявлять себя никак. Наиболее распространенные симптомы: сердцебиение, одышка, боль за грудиной, головокружение, слабость или обморочное состояние. Иногда эти проявления сочетаются с повышенной частотой мочеиспускания. Обмороки и стенокардия – гораздо менее распространенные симптомы мерцательной аритмии.
При клиническом исследовании отмечается нерегулярный пульс; отмечается непрерывное колебание величин артериального давления. В большинстве случаев пульс частый (при тахисистолической форме).
Чаще приступ мерцательной аритмии возникает без видимой причины; реже он связан со злоупотреблением алкоголем, крепким кофе, курением, стрессом, чрезмерными физическими нагрузками.
Как лечить мерцательную аритмию?
Мерцательная аритмия трудно поддается лечению. Медикаментозная терапия направлена на коррекцию ритма предсердий, а также профилактику приступов.
Применяют следующие препараты: хинидин (хинипэк, кинилентин, кинитард), прокаинамид (новокаинамид), пропафенон (пропанорм, пропастад, профенан), эсмолол (бревиблок), метопролол (вазокардин, корвитол, метолол), пропранолол (анаприлин, пролол, обзидан), амиодарон (альдарон, седакорон, кардиодарон), соталол (дароб, лоритмик, сотагексал), дилтиазем (диазем, диакордин, Гербессер), верапамил (изоптин, верамил, данистол), дигоксин (диланацин, ланикор), коргликон (гликозид листьев ландыша), а также многие другие препараты разных груп.
Для профилактики тромбозов назначают ацетилсалициловую кислоту (аспирин). Для купирования приступов мерцательной аритмии применяют электрическую кардиоверсию – разряд тока синхронизирует ритм предсердий.
Терапия назначается с учетом причины патологии, состояния больного. Дозировка, способ применения препаратов (внутрь или внутривенно) зависят от формы мерцательной а. Проводят также инвазивное (хирургическое) лечение.
ЛЕЧЕНИЕ
Медикаментозное лечение
Группа I (мембраностабилизируюпше средства) А: хинидин, новокаинамид и др.; Б: Лидокаин, дифенилгидантоин; С: аймалин, этмознн, этацизин, аллапинин. Группа II (бета-адреноблокаторы). Группа III (препараты, замедляющие реполяризацию): амиодарон, бретилий-тозилат. Группа IV (антагонисты кальция): верапамил, нифедипин.
Читать дальше: Коап невыполнение предписания в установленный срок
Любой антиаритмический препарат может вызвать как антиаритмическнй, так и аритмогенный эффект. Вероятность антиаритмического эффекта для большинства препаратов в среднем составляет 50% и очень редко, лишь при нескольких клинических формах аритмий, достигает 90—100%: а) купирование реципрокных атриовентрнкулярных тахикардии с помощью внутривенного введения АТФ, аденозина или верапамила; б) купирование и предупреждение пароксизмальной тахикардии с комплексами типа блокады правой ножки пучка Гиса и резкими отклонениями оси сердца влево с помощью верапамила; в) устранение желудочковой экстрасистолии этацизином, флекаинидом.
Во всех остальных случаях подбор антиаритмической терапии проодится методом проб и ошибок. При этом вероятность аритмогенного эффекта в среднем составляет 10%, в ряде случаев опасного для жизни больного. Риск аритмогенного эффекта тем выше, чем тяжелее нарушения ритма и степень поражения миокарда. Поэтому в настоящее время большинство исследователей считает, что при бессимптомных и малосимптомиых аритмиях, как правило, не требуется назначение антиаритмнческпх препаратов (А. С. Сметнен и соавт., 1993).
При необходимости медикаментозной терапии подбор антиаритмических препаратов осуществляется исходя из характера нарушения ритма.
Суправентрикулярные нарушения ритма
1. Острые (экстрасистолия, пароксизмальная мерцательная аритмия, трепетание предсердий): новокаинамид, хинидин; (пароксизмальная тахикардия): физические методы, изоптин, АТФ, бета-адреноблокаторы. 2. Профилактика пароксизмов: кордарон, хинидин, бета-адреноблокаторы.
1. Острые (экстрасистолня, пароксизмальная тахикардия, фибрилляция): лидокаин, нонокаинамнд, этацизии, кордарон. 2. Профилактика пароксизмов: кордарон, хинидин, дифенил-гидантоин, новокаинамид.
1. WPW-синдром: кордарон, этмозин, гилуритмал (аймалин). Противопоказаны: сердечные гликозиды и частично изоптнн. 2. Синдром слабости синусового узла: ритмилен, хинидин (под контролем активности синусового узла).
Немедикаментозные методы лечения
1. Электрическая дефибрилляция. 2. Электрическая стимуляция сердца.
Хирургическое лечение
1. Пересечение дополнительных проводящих путей. 2. Удаление, разрушение или изоляция аритмогенных очагов в сердце. 3. Кардиостимуляция (постоянная, временная). 4. Разрушение атриовентрикулярного узла с имплантацией кардиостимулятора.
Чем опасна мерцательная аритмия?
Обморок – тревожный симптом, который обычно указывает на дисфункцию синусового узла или препятствие току крови (стеноз аортального клапана, гипертрофическая кардиомиопатия, цереброваскулярные заболевания, пр.). Может осложняться также приступом стенокардии, отеком легких. Основная опасность – повышенный риск развития инсульта вследствие тромбоэмболии.
Мерцательная аритмия – самая частая причина тяжелого нарушения сердечного ритма, часто приводящего инвалидности или летальному исходу. Продолжительность жизни больных с этой патологией резко сокращается; на протяжении значительного возрастного интервала удваивается смертность.
Статьи по теме:
Пролапс митрального клапана: причины, симптомы, диагностика и лечение
Что такое пролапс митрального клапана, две его формы: первичная и вторичная. Причины, виды и характерные симптомы патологии. Диагностика (ЭКГ, ЭхоКГ, рентген) и методы лечения.
Диагностика заболевания
Для постановки диагноза мерцательная аритмия применяются следующие методы обследования:
- Первичный осмотр, опрос пациента.
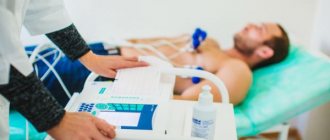
- Электрокардиограмма (ЭКГ).
- Суточная регистрация показателей работы сердца в режиме обычной жизни пациента — мониторирование ЭКГ и АД.
- Один из вариантов мониторирования, при котором портативное устройство в случае появления приступа передает сигнал по телефону — запись пароксизмов в режиме реального времени.
- УЗИ — ультразвуковое исследование сердца и сосудов.
Чтобы поставить диагноз мерцательная аритмия, достаточно бывает жалоб пациента, описывающих характерные симптомы, а также электрокардиограммы, на которой видны признаки мерцания предсердий.
Однако для выяснения истинной причины заболевания необходимо провести тщательное обследование больного с проведением всех необходимых анализов.
При современном уровне медицины диагностика мерцательной аритмии не представляет сложности. Кроме основных диагностических методов, существуют дополнительные методы, позволяющие получить полную информацию о состоянии сердца больного, перенесенных заболеваниях и общем состоянии организма. Вся эта информация очень важна для назначения правильного лечения.