Механизм развития расширения границ сердца
Патогенез кардиомегалии зависит от причины. Чаще всего гипертрофия левого желудочка встречается у людей, имеющих метаболический синдром, ИБС или артериальную гипертензию.
При малом поступлении кислорода сердечная мышца сокращается сильнее, чем обычно, и постепенно увеличивается в размере. Примерно то же происходит при гипертонии.
В этом случае сердце не успевает перекачивать кровь достаточно быстро из-за её высокого давления, поэтому органу требуется больше усилий. Механизм развития кардиомегалии отличается при стенозах и недостаточности клапанов.
В случае этих патологии кровь не полностью поступает в соседнюю камеру или сосуд (аорта, лёгочная артерия) и вызывает растяжение одного из отделов сердца. При длительно существующих пороках увеличивается как желудочек, так и предсердие.
В некоторых случаях может встречаться гипертрофия всего органа. Правожелудочковая недостаточность наступает при лёгочных патологиях, болезнях печени.
Коронарогенные болезни
Гипертония является наиболее распространенной причиной расширения сердца.
Объясняется это тем, что из-за повышенного давления крови орган вынужден перекачивать большие ее объемы, работать в усиленном режиме.
Это приводит к тому, что мышцы сердца увеличиваются, а сам орган расширяется.
В случае наличия у человека ишемии клетки сердечной мышцы постоянно недополучают питательные вещества, вследствие чего происходит их перерождение, а на их месте возникает соединительная ткань.
Последняя, в отличие от ткани мышечной, не способна к сокращению, в результате этого деформируются, увеличиваясь в размерах, полости органа.
Что же делать, если рентгенологический снимок показал, что орган увеличен, а причина этого явления – болезни сердечно-сосудистой системы?
Ответ на этот вопрос прост и очевиден – лечить первопричину и возвращать орган в пределы нормы.
В случае, если у пациента диагностирована гипертония, ему, как правило, назначаются фармацевтические средства, снижающие давление. Последнее способствует восстановлению нормальных размеров органа.
Принимать лекарства больному гипертонией или ишемической болезнью, у которого диагностировано расширенное сердце, следует обязательно.
Дело в том, что несмотря на увеличенные размеры органа, большое сердце гораздо хуже выполняет важнейшую свою функцию – перекачивание крови, а значит, органы и системы человека недополучают необходимые им питательные вещества – развивается сердечная недостаточность, страдает весь организм.
Причины формирования патологии
Синхронная гипертрофия сердца вправо и влево — показатель расширения желудочков. Основные причины, вызывающие изменение границ органа – хронические болезни, сердечные заболевания, медикаментозная и алкогольная интоксикация.
Самый важный орган, обеспечивающий жизнедеятельность всего организма, состоит из 4 камер: двух желудочков и двух предсердий. Выделяют два отдела сердца — правый и левый, в каждый из которых входит предсердие и желудочек.
В норме на протяжении всей жизни происходит изменение границ сердца. У людей, которые занимаются спортом, наблюдается увеличение его размеров, что считается вполне естественным процессом и не вызывает каких-либо причин для беспокойства.
Вес сердца мужчины составляет 332 грамма, женщины — 253 грамма. Увеличенное сердце наблюдается при разрастании миокарда и (или) расширения его полости.
Чаще всего происходит увеличение органа влево, что наблюдается при многих заболеваниях: гипертонической болезни, застое крови в большом круге кровообращения, пороках сердца. Опасно увеличение всех отделов органа.
Это состояние называют «бычьим сердцем», и улучшить качество жизни человека может только применение хирургического вмешательства.
Причинами, влияющими на увеличение органа, считаются:
- Гипертоническая болезнь. Повышение давления приводит к изменениям сердечно-сосудистой системы: повышается тонус сосудов, увеличивается толщина мышечного слоя, страдает большой круг кровообращения.
- Ишемическая болезнь сердца: стенокардия, инфаркт миокарда. Происходит кислородное голодание тканей органа с отмиранием их клеток и замещением соединительной тканью, что и приводит к увеличению размера его левого отдела.
- Ревматическая болезнь сердца. Является следствием тонзиллитов (частых ангин). Ревматическая болезнь проявляется воспалительным процессом, протекающим в тканях органа. В результате страдают клапаны и формируются пороки.
- Миокардиты.
- Нарушение функции почек.
- Злоупотребление алкоголем. Самый распространённый пример — алкогольная кардиомиопатия.
- Курение.
- Острый перикардит (воспаление серозной оболочки).
- Врожденные пороки сердца.
Вес сердца среднестатистического мужчины составляет 332 грамма, женщины – 253. Нормальным считается, если вес органа варьируется именно в этих пределах.
Что касается размеров, то их принято соотносить с кулаком человека. Чтобы орган нормально функционировал, очень важно, чтобы в норме были все его части (предсердия, желудочки), а точнее – толщина их стенок, длина и ширина в целом.
Что же делать, если флюорография (рентгенограмма, УЗИ) показала, что сердце увеличено в размерах, расширено? Насколько опасно иметь в прямом смысле слова большое сердце? И вследствие чего орган может увеличиться? Разберемся во всем по порядку.
К важнейшим причинам того, что на снимке флюорографии сердце больше нормы, можно отнести:
- Большие физические нагрузки.
- Болезни.
У людей, которые ежедневно занимаются тяжелым физическим трудом, а также у профессиональных спортсменов в усиленном режиме работает и сердце: оно вынужденно чаще биться и быстрее перегонять кровь.
Это приводит к тому, что клеток сердечной мышцы зачастую становится больше, они разрастаются. В результате этого возрастают вес органа и его размеры.
Если физические нагрузки в дальнейшем будут умеренные, опасности для здоровья увеличенное по этой причине сердце не несет. Если же человек будет длительное время подвергать свое тело чрезмерным нагрузкам, то возможно развитие такой патологии, как гипертрофированное сердце, что уже чревато серьезными осложнениями и даже опасно для жизни.
Стать причиной того, что сердце увеличено в размерах, могут болезни сердечно-сосудистой системы (коронарогенные болезни: к примеру, гипертония, ишемическая болезнь) и самого сердца (вирусные, воспалительные заболевания), а также пороки сердца.
Увеличение сердца влево
Гипертрофия стенок желудочка означает увеличение сердечной мышцы. К патологии могут привести следующие причины:
- пороки;
- сахарный диабет и повышенное давление;
- длительное лечение антибиотиками;
- период беременности;
- малокровие;
- употребление алкоголя;
- почечная недостаточность;
- нерегулярные тренировки при увеличенной сердечной мышце у спортсменов;
- ревматизм;
- инфаркт миокарда.
Люди, которые постоянно вынуждены выполнять тяжёлую работу, к ним относятся профессиональные спортсмены, главный жизненный орган принуждают работать активнее. Регулярная усиленная нагрузка приводит к разрастанию клеток мышцы. То, что у них на снимке сердце расширено влево, флюорография покажет обязательно. Снижение нагрузок до умеренных приведёт увеличенный орган в норму. Если количество и силу нагрузки не менять в течение длительного времени, то возможно возникновение осложнений и наступление летального исхода.
Изменения начинают появляться, когда происходит регулярное увеличение нагрузки. Чётких признаков у патологии нет, но она может проявиться следующими симптомами:
- одышка и утомляемость;
- отёчность нижних конечностей;
- чувство тяжести с правой стороны под рёбрами;
- головная боль и шум в ушах;
- повышенное давление;
- кашель без причины.
Чаще встречается увеличение органа влево, что может говорить о таких заболеваниях, как гипертоническая болезнь, застой крови в большом круге кровообращения, различные пороки. Это состояние иногда называют «бычьим сердцем».
Диагностика и лечение
На сегодняшний день в мире медицины существует огромное количество методов диагностики сердечной патологии. В данной ситуации врач-кардиолог назначает:
- Рентгенографию грудной клетки.
- Электрокардиограмму.
- Эхокардиографию.
- Компьютерную томографию или магнитно-резонансную томографию (при необходимости).
- Биохимический анализ крови.
Следует помнить, что правильно поставленный диагноз играет важную роль в лечении любого заболевания. Поэтому, изучив полученные результаты, врач определяет тактику лечения.
Лечение следует начать с изменения образа жизни. Правильное питание (исключение жирных, пряных, соленых продуктов), сон не менее 7 часов, отсутствие вредных привычек, выполнение упражнений помогут вам избавиться от диагноза «гипертрофия сердца».
Лечение заключается в назначении мочегонных препаратов (выведение лишней воды снижает нагрузку), антикоагулянтов (снижают риск образования тромбов и как следствие, минимизируют проявления ишемической болезни сердца). Также назначаются препараты, способствующие восстановлению сердечной деятельности.
Хирургические методы лечения используются тогда, когда жизнь человека находится под угрозой. Наиболее запущенной формой считается «бычье сердце», в такой ситуации рекомендуется трансплантация пораженного органа.
В случае изменения структуры клапана проводится протезирование. Если наблюдаются изменения в сердечном ритме, то под кожу устанавливается устройство, с помощью которого происходит его коррекция.
Изменения в объемах сердечной мышцы специалисты связывают:
- с образованием гипертрофических увеличений желудочков;
- накоплением в полостях сердца продуктов обмена веществ;
- с неопластическими процессами – появлением в тканях сердца новообразований.
Отклонение регистрируется и у здоровых людей – профессиональных спортсменов, беременных женщин. Нормативные объемы сердечной мышцы у каждого человека индивидуальны. Специалисты отмечают, что у мужского пола орган всегда больше, чем у женского.
Размер сердца связан с массой тела пациента. Диагноз «кардиомегалия» может быть выставлен исключительно по данным диагностических исследований – в отдельных случаях незначительное увеличение сердечной мышцы может входить в нормативные показатели.
При первичном обращении в медицинское учреждение, пациент направляется на консультацию к специалисту по кардиологии. Предположительный диагноз выставляется при сборе анамнестических данных:
- жалобы заболевшего на изменения в обычном состоянии;
- наличие хронических заболеваний;
- имеющиеся вредные привычки и продолжительность увлечения ими;
- ранее проведенные хирургические манипуляции.
После проведения физикального осмотра, пациент направляется на инструментальное обследование:
- рентген области грудного отдела – снимки помогут увидеть расширения сердечной мышцы, существующие застойные явления;
- флюорография – является обязательным методом определения патологических отклонений в области легочного отдела;
- ЭКГ – покажет общие данные о работе сердца;
- эхокардиография – определит физические характеристики органа – размеры камер сердца, некротизированные участки и ишемические поражения;
- УЗИ;
- КТ;
- МРТ;
- клинические анализы крови на определение холестерина, билирубина, белковых элементов, гормонов и пр.
После выявления первопричин образования патологического отклонения, специалист выставит окончательный диагноз и назначит симптоматическую терапию.
Прежде всего, врач должен собрать анамнез пациента: узнать о наличии хронических болезней, перенесённых операциях, возможных вредных привычках. После чего проводятся исследования. Перкуссия определяет размеры и границы органа, что позволяет выявить, какие отделы сердца увеличены, а затем судить о возможных причинах заболевания.
В лаборатории проводится:
- биохимический анализ крови,
- флюорография,
- УЗИ,
- компьютерная томография.
Если врачом определено, что причинами большого сердца являются хронические или острые болезни, то в обязательном порядке должно быть проведено лечение этих заболеваний. Если оно начато вовремя, орган уменьшается в размерах.
Если причина – порок сердца, то нужно проконсультироваться с кардиохирургом и при необходимости пройти операцию. Это позволит надолго сохранить работоспособность важнейшего для жизни органа. После операции назначается симптоматическое лечение.
Необходимо замедлить процесс увеличения сердца у больного. Если человек мало двигается, не следит за питанием, имеет ряд вредных привычек, для решения проблемы ему необходимо пересмотреть свой образ жизни. Это значит, что начать заниматься спортом в умеренном режиме, употреблять в пищу продукты с высоким содержанием витаминов и микроэлементов.
Если не приступить к лечению своевременно, последствия могут быть очень серьёзными. Вот почему не стоит пренебрегать рекомендациями, если врач назначает диету, спорт или операцию. При любой причине заболевания назначают медикаментозное лечение, которое будет длиться на протяжении всей жизни пациента.
Некоронарогенные болезни
Еще одной довольно распространенной причиной увеличенного сердца являются воспалительные процессы, поражающие мышечную ткань (кардиты), прежде всего, ревмокардит.
Так, если человек тяжело перенес такие инфекционные заболевания, как ангина или скарлатина, осложнения (ревматизм) могут затронуть и важнейший орган, перегоняющий кровь.
Мышца в этом случае утрачивает свою эластичность, а желудочки перерастягиваются, вследствие чего размер органа может увеличиться в несколько раз, а его функциональность, соответственно, в несколько раз уменьшится.
В связи с этим очень важно своевременное лечение ревмокардита. На сегодняшний день разработаны препараты, позволяющие полностью устранить стрептококковые инфекции и не допустить перерастяжения сердца.
Если терапии не последует, человек может погибнуть. Кроме того, являясь носителем стрептококка, больной заражает окружающих.
Эндокардит – воспалительное заболевание, поражающее внутреннюю полость сердца и его клапаны.
Эндокардит в запущенной стадии вызывает расширение органа, утрату мышцей эластичности и способности к сокращению. Болезнь требует незамедлительного лечения.
Миокардиты являются следствием вирусных инфекций, сопровождаются аритмией и одышкой, возможно появление сердечной недостаточности. Видео:
В связи с этим больному миокардитом нужна незамедлительная медицинская помощь и поддерживающая терапия.
Постоянное употребление алкоголя может стать причиной кардиомиопатии и дистрофии сердца, в результате которых расширяются сердечные полости и значительно меняется ритм сердцебиения.
Также у больных алкоголизмом, как правило, наблюдается повышенное артериальное давление – еще один фактор, способствующий видоизменению сердечной мышцы.
Если же человек излечится от алкоголизма и перестанет употреблять спиртное, а в случае наличия гипертонии будет принимать снижающие давление препараты, спустя некоторое время орган восстановит нормальные размеры.
Таким образом, в случае, если на снимке флюорографии выявлено увеличение размеров сердца, стоит незамедлительно обратиться к специалисту, выяснить причину патологических изменений и при необходимости начать терапию: проблема в большинстве случаев решаема.
Лечение
В процессе терапии важным будет обнаружить очаг, а следовательно, установить болезнь либо сбой, который вызвал расширенное сердце. Требуется сделать флюорографию для получения полноты картины. После осуществления необходимой диагностики, на основании снимка назначают терапию, которая направлена на то, чтобы устранить данный патологический процесс.
После того, как сделан рентген, в качестве дополнительного лечения назначают лекарственные средства, для устранения препятствий оттока крови с разгрузкой интенсивного функционирования желудочков. Подобное даст возможность предупредить появление неблагоприятных последствий в форме инфаркта миокарда, стенокардии, одышки и нарушения ритма сердца.
Если терапевтические действия не дают должного результата – специалист назначает оперативное вмешательство в целях улучшения тока крови. Но использовать его необходимо лишь в крайних ситуациях.
Признаки разрастания тени органа в составе желудочков и предсердий аналогичны другим заболевания сердечно сосудистой системы.
Наблюдается следующая симптоматика:
- боль в грудине;
- одышка;
- отечность ног и рук;
- высокая утомляемость;
- обмороки;
- бледная кожа.
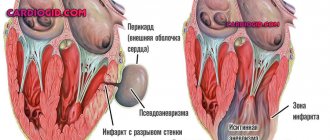
Узнать, что сердце расширило свои границы можно при обследовании методом УЗИ, рентгенографии, ЭхоКГ или МРТ. Например, рисунок №1 представлен в виде снимка флюорографии. Тень, отмеченная на изображении, говорит о расширении тени органа.
Рисунок №2 позволяет визуально сравнить нормальное состояние предсердий и желудочков, и момент, когда орган расширил свои границы.
От тяжести заболевания зависит курс лечения медикаментами:
- Мочегонные лекарства снижают давления в сосудах.
- Во избежание риска образования тромбов в сосудах назначают антикоагулянты.
- Для восстановления работы сердечной системы выписывают прием блокаторов рецептов ангиотензина. Препараты «Варфарин» и «Гепарин» эффективны в лечении дисфункции предсердий и желудочков.
- Нормализовать пульс призваны медикаменты группы бета-блокаторы.
Расширение тени органа приводит к разным последствиям – тромбы, остановка сердца, нарушения ритма, летальный исход.
Наибольшую опасность представляет увеличение границ желудочка левой камеры. Эта патология чаще всего приводит к смерти.
Если консервативные методы лечения не возымели эффекта и состояние больного ухудшается, то врачи советуют проводить операцию. Вид вмешательства рассматривается в индивидуальном порядке. К примеру, могут назначить внедрение дефибриллятора под кожу для корректировки ритма.
Если консервативная терапия не приносит результатов, а самочувствие пациента продолжает ухудшаться, то кардиолог рекомендует провести операцию. В зависимости от каждого конкретного случая, понадобится определенное хирургическое вмешательство:
- кардиовертера-дефибриллятор. Небольшое устройство имплантируют под кожу в верхней части грудной клетки. С помощью этого дефибриллятора происходит коррекция сердечного ритма;
- протезирование клапанов. Поврежденный сердечный клапан меняют на новый с целью восстановления нормального его функционирования. Длительность процедуры составляет 3-6 часов;
- пересадка сердца – это крайняя мера. Сначала врач записывает больного в очередь на трансплантацию. Средний срок ожидания варьирует от 200 дней до года. Успешно проведенная операция дает возможность дополнительно прожить еще 5-10 лет.
При выявлении данного симптома больные задаются вопросом о том, что делать, если увеличено сердце. Лечение необходимо начинать только после полного обследования и выяснения причин.
При необходимости назначаются бронхорасширяющие, антигипертензивные, мочегонные препараты. В некоторых случаях необходима комбинация этих средств.
Независимо от причины, важно принимать медикаменты, влияющие на подавление сердечной недостаточности. К ним относятся препараты «Коронал», «Пропроналол», «Каптоприл» и т.д. В случае выраженных пороков сердца необходимо хирургическое лечение.
Также оно назначается при стойкой ишемии и острой недостаточности кровообращения.
Как гипертоническая болезнь классифицируется по коду МКБ-10
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Любой недуг имеет собственный код в специальном классификаторе болезней, использующийся в международной практике. В этой статье речь пойдет о кодах гипертонической болезни по МКБ-10.
I10 – первичная (эссенциальная) гипертензия
У 9 из 10 пациентов-гипертоников диагностируется именно эта разновидность недуга. Среди возможных провоцирующих факторов называют генетические предпосылки, ожирение и наличие регулярных стрессовых ситуаций.
Симптомы:
- боли и чувство сдавливания в области головы;
- состояние бессонницы;
- тахикардия;
- шум в ушах, пятна перед глазами;
- повышенные показатели артериального давления (АД);
- чрезмерная раздражительность;
- тахикардия;
- головокружение;
- кровотечения из полости носа.
Если не проводить корректного лечения, вред наносится мозгу, почкам, сердцу и капиллярам. Это также чревато тяжелейшими осложнениями (почечной недостаточностью, мозговым кровоизлиянием, инфарктом) и даже смертью пациента.
Доброкачественная форма недуга развивается на протяжении длительного времени. На первых стадиях давление у пациента повышается лишь эпизодически и не вызывает беспокойства. Чаще всего доброкачественная гипертония обнаруживается во время диспансерных осмотров.
Заболевание в злокачественной форме особенно опасно. Оно тяжело излечивается и угрожает последствиями, несовместимыми с жизнью.
I11 – патологии, связанные с гипертензивной болезнью сердца
Сюда относятся:
- I11.0 – когда в сердце развивается застойная недостаточность;
- I11.9 – сердце поражается, но при этом застойная сердечная недостаточность не возникает.
Заболеть рискуют люди средних лет и старше. Недуг сопровождают признаки первичной гипертензии, в основном это сердечные симптомы (болевые ощущения, одышка, стенокардические приступы).
I12 – гипертония, поражающая преимущественно почки
МКБ относит сюда такие виды гипертонической болезни:
- I12.0 – в сочетании с функциональной недостаточностью почек;
- I12.9 – без функциональных почечных нарушений.
Из-за высоких показателей давления изменяется строение мелких почечных сосудов.
Может развиться первичный нефросклероз, провоцирующий патологические процессы:
- фиброз;
- деформирование мелких артерий (утрата эластичности, утолщение их стенок);
- почечные клубочки плохо работают, а канальцы почек атрофируются.
Ярко выраженные признаки поражения почек при гипертензии отсутствуют. Установить дисфункцию помогут специальные обследования.
К их числу принадлежит:
- УЗ исследование;
- анализ урины (альбуминурия, превышающая 300 мг/сутки, свидетельствует о явных неполадках);
- исследование крови;
- изучение скорости клубочковой фильтрации (тревожный симптом – показатель > 60 мл/мин/1,73 м2).
При выявлении такого нарушения нужно уменьшить в рационе количество соли. Если эта мера не оказывается действенной, назначают медикаментозные препараты, предохраняющие ткани почек от деформации. К таким лекарствам относятся ингибиторы АП фермента и вещества-антагонисты ангиотензина II.
Зачем вы кормите аптеки, если гипертония, как огня, боится обычную…
Табаков раскрыл уникальное средство против гипертонии! Чтобы снизить давление, сохранив сосуды, добавьте в…
I13 – гипертоническое заболевание, преимущественно повреждающее сердце и почки
Объединяет сбои в работе почек и/или сердца – вплоть до признаков органической или функциональной недостаточности этих органов.
Включаются:
- I13.0 – гипертензивный процесс с недостаточной функцией сердца;
- I13.1 – процесс с недостаточной почечной функцией;
- I13.2 – заболевание с почечной и сердечной недостаточностью;
- I13.9 – гипертензия неуточненная.
I15 – вторичная (или симптоматическая) гипертензия
Сюда относят:
- 0 – повышение АД из-за малого кровоснабжения почек;
- 1 – по отношению к другим почечным заболеваниям;
- 2 – вторичная относительно к эндокринным недугам;
- 8 – другая;
- 9 – неуточненного характера.
Этот вид недуга составляет порядка 5% от всех гипертонических состояний. Его вызывают болезни органов, которые поддерживают баланс артериального давления. Процессы, происходящие в них, приводят к тому, что тонометр начинает фиксировать чрезмерно высокие значения давления.
Симптомы вторичной гипертензии:
- болезнь быстро развивается;
- положительный эффект отсутствует при назначении двух (и более) препаратов;
- пациенты, как правило, люди молодого возраста;
- их родственники никогда не болели гипертонией;
- течение болезни усугубляется, несмотря на медикаментозную терапию.
Установлено, что приблизительно 70 различных недугов способны провоцировать усиление АД.
В их числе называют:
- болезни эндокринной системы (усиление или ослабевание работы щитовидной железы, сахарный диабет);
- патологии почек (воспалительные или опухолевые процессы, мочекаменное заболевание, поликистоз, трансплантация, болезни соединительной ткани и т. д.);
- заболевания надпочечников (феохромоцитома, заболевания Кона, Иценко-Кушинга);
- сердечно-сосудистые нарушения (воспалительный процесс аорты);
- неврологические патологии (травмы головы, воспалительные процессы мозга).
Вторичное повышенное давление, которое сложно стабилизировать, может быть вызвано приемом некоторых средств. Например, конрацептивов с содержанием гормонов, противовоспалительных препаратов, ингибиторов МАО одновременно с эфедрином.
I60–I69 – недуг с вовлечением мозговых сосудов
Артериальную гипертонию этого типа МКБ-10 относит в рубрику «Повреждения головного мозга». Конкретным кодом она не наделена, потому что может сопровождать любое мозговое нарушение.
Если отсутствует лечение, усиленное АД меняет строение кровеносных сосудов мозга. В мелких венах и артериях образуется склероз, вызывающий сосудистые закупорки либо же разрывы с мозговым кровоизлиянием. Деформируются как маленькие сосуды, так и крупные. В последнем случае это приводит к инсульту. Ухудшение кровотока в течение длительного времени вызывает также недобор питательных веществ. Следствие – психические нарушения.
I27.0 – первичная легочная гипертония
Редко встречающийся вид заболевания с неустановленными причинами. Развивается обычно к 30-летнему возрасту.
Признаки:
- показатели АД в легких <25 мм рт. ст. в состоянии покоя и <30 во время физической нагрузки;
- боль в грудной области, которую не устраняют антиангинальные средства (нитраты);
- сбои в работе сердца, обмороки;
- сухой кашель при совершении физических усилий;
- кровянистые выделения при кашле;
- одышка, в особенности при нагрузках.
P29.2 – неонатальная гипертония
Болезнь характеризуется недостаточностью у новорожденного сердечной функции, а также увеличенными размерами печени, синюшными оттенками кожи, судорогами. Недуг может вызывать отек мозга.
Главный фактор, как правило, – аортальное сужение или кровяной сгусток в почечной артерии. Среди других причин указывают:
- прием матерью наркотических средств;
- поликистоз почек;
- патология Иценко-Кушинга;
- воспалительные или онкологические болезни;
- употребление беременной глюкокортикостероидов, теофиллина и т. п.
I20–I25 – гипертония, поражающая коронарные сосуды
Коронарные артерии становятся мишенью при гипертоническом заболевании. Эти сосуды – единственные, питающие миокард. Под влиянием повышенного давления их просвет сужается, что угрожает инфарктом.
О10 – имевшаяся раньше гипертония, сопровождающая беременность, роды и послеродовой период
О10.0–О10.9 по МКБ-10 объединяет все виды гипертонии.
О11 – возникшая ранее гипертензия, к которой присоединилась протеинурия
Относится сюда, если диагностирована еще до зачатия ребенка и наблюдалась в течение как минимум 1,5 месяца после его рождения.
О13 – спровоцированная беременностью гипертония (без протеинурии)
В этот раздел включается:
- гипертензия, развившаяся во время беременности (БДУ);
- незначительная степень преэклампсии.
О14 – гипертензия у беременных, сопровождаемая выраженной протеинурией
В этой рубрике объединены:
- О14.0 – преэклампсия среднетяжелой степени;
- О14.1 – тяжело протекающая преэклампсия;
- О14.9 – преэклампсия неуточненного характера.
Возникает, как правило, после пятого месяца вынашивания ребенка. Характерные проявления – сильная отечность и высокое содержание белка в урине (0,3 г/л и выше). Является серьезной патологией, требующей постоянного наблюдения медицинского специалиста.
О15 – эклампсия
Этот вид артериальной гипертонии включает по МКБ-10 такие состояния:
- О15.0 – наблюдающаяся при беременности;
- О15.1 – возникшая при родовом процессе;
- О15.2 – появившаяся сразу после родов;
- О15.9 – патология, не уточненная по срокам.
О16 – эклампсия у матери неуточненная
Давление повышено до критических пределов. Возникает угроза для жизни матери и плода. Гипотетические причины развития:
- наследственное предрасположение;
- инфекционные патологии;
- тромбофилия.
Симптомы:
- синюшный цвет слизистых и кожных покровов;
- хрипы;
- судороги, начинающиеся с лицевых мышц;
- потеря сознания;
- эклампсическая кома.
Методы терапии патологии
Учитывая степень болезни, врач подбирает медикаменты, способствующие улучшению работы сердечной мышцы. Перечень препаратов:
- антикоагулянты – «Гепарин», «Ангиокс»;
- мочегонные средства – «Трифас», «Лизакс», «Фуросемид»;
- бета-блокаторы – «Анаприлин», «Дигоксин»;
- блокаторы ангиотензина – «Эпросартан», «Лозартан».
Не стоит исключать и народный метод лечения. Хорошо помогают свежеприготовленные соки: морковный, клюквенный, луковый, березовый. Отлично действуют продукты пчеловодства: прополис, мед.
Увеличенное сердце: последствия заболевания
При усиленном режиме работы миокарда и последующем его увеличении, нужно обязательно наблюдаться у опытного кардиолога и проходить регулярные курсы обследования. Важной частью медикаментозной терапии станет пересмотр своего образа жизни.
В частности, нужно:
- Отказаться от вредных привычек – злоупотребления алкоголем и сигаретами.
- Избавиться от тучности и лишних килограммов для снижения нагрузки на сердечную мышцу.
- Уменьшить количество потребляемой соленой, копченой, богатой холестерином пищи.
- Сбалансировать питание, обогатить микроэлементами и веществами для нормализации работы сердца.
- Снизить неадекватные нагрузки на сердце.
Если не принять мер по поддержанию миокарда в здоровом состоянии, это чревато развитием инсульта, инфаркта, сердечной недостаточности и даже летальным исходом. В особой группе риска находятся люди с алкогольной зависимостью. На фоне постоянной интоксикации, сердце пьющего человека иногда достигает очень больших размеров.
Восстановление размеров миокарда может произойти только в случае полного отказа от алкоголя.
Увеличенное сердце может повлечь значительные риски для больного, которые зависят от основного заболевания, вызвавшего увеличение сердца. Когда сердце становится слишком большим, некоторые части миокарда подвергаются действию большего давления и, следовательно, повышенной опасности ишемии и опасных осложнений, таких как инсульт и инфаркт.
Однако, статистики отмечают, что с патологией можно жить без серьезных последствий, держа её под контролем с помощью соответствующего лечения. В России, на самом деле, около 9,4 миллионов человек имеют увеличенное сердце, особенно в части левого желудочка.
К сожалению, сердечная недостаточность редко проходит полностью, так как является хроническим прогрессирующим заболеванием. При неадекватной терапии или её отсутствии последствия могут быть серьёзными.
В случае выраженной кардиомегалии больному постоянно не хватает воздуха, вследствие чего страдают все органы. Также заболевание может привести к инфаркту миокарда, инсульту, тромбоэмболии сердечных или лёгочных сосудов.
Профилактика
Изменения в образе жизни помогут не только предотвратить развитие заболевания, но и улучшить состояние уже увеличенного желудочка. Так как гипертрофия часто встречается у людей, страдающих от ожирения, то поддержание идеального индекса массы тела будет лучшей профилактикой болезни.
Также стоит ограничить количество соли в рационе для нормализации кровяного давления. При подозрении на гипертрофию рекомендуется употребление алкоголя в умеренных количествах, а если назначено лечение, то от крепких напитков лучше вообще отказаться.
Несмотря на то что одной из причин увеличения желудочка сердца являются тяжелые физические нагрузки, отказываться от спорта не стоит. Регулярные физические упражнения, такие как ходьба, пилатес, йога, не только не навредят, но и наоборот укрепят сердце.
Если диагноз гипертрофия уже поставлен, необходимо попросить физиотерапевта подобрать оптимальные программы упражнений. 30 минут умеренной физической активности позволят укрепить ослабленную сердечную мышцу и предотвратить ее увеличение. Здоровый образ жизни и правильное питание позволят надолго забыть о проблемах с левым желудочком.
Симптомы заболевания
Проявления кардиомегалии сугубо индивидуальны. В ряде случаев симптомы не возникают, вообще, и человек узнает о расширении границ органа случайно, например, при проведении флюорографии или осмотре врача. В случае если патология дает о себе знать, то ее проявления мало чем отличаются от симптомов заболеваний сердечно-сосудистой системы. Но бывают случаи, когда патологический процесс развивается настолько стремительно, что быстро формируется «бычье сердце».
К признакам относятся:
- Боль за грудиной.
- Головокружение, потеря сознания без причины.
- Быстрая утомляемость.
- Одышка при незначительной нагрузке.
- Аритмия (изменение ритма).
- Появление отеков (особенно на нижних конечностях в вечернее время).
- Кашель, не связанный с респираторными заболеваниями.
Прогноз
Он зависит от того, что именно спровоцировало увеличение сердца:
- При артериальной гипертензии прогноз благоприятный. Если вы будете вовремя принимать средства, назначенные врачом, сердце скоро придет в норму и больше не будет увеличиваться.
- При дефекте межжелудочковой перегородки – относительно благоприятный.
- При дилатационной кардиомиопатии – неблагоприятный. Полное выздоровление наступает только после трансплантации. Однако не всегда можно найти донора для пересадки сердца. Кроме того, высок риск послеоперационных осложнений.
- При гипертрофической кардиомиопатии – относительно неблагоприятный. При бессимптомном течении болезни пациенты умирают еще до выявления заболевания. При правильной терапии риск смерти снижается.
- При метаболической кардиомиопатии – прогноз благоприятный. При налаживании обмена веществ наступает полное выздоровление.
- При аортальном стенозе без лечения продолжительность жизни составляет от 1 до 4 лет с момента появления симптомов. При своевременном проведении операции прогноз относительно благоприятный.
- Если не лечить митральный стеноз, 50 % больных умирают в течение 5 лет с момента появления первых признаков. После операции прогноз относительно благоприятный.
- При аномалии Эбштейна – относительно благоприятный. Риск внезапной смерти – 3–4 %.
- При миокардите – благоприятный. Полное выздоровление наступает спустя 4–8 недель в 90 % случаев, спустя год – в 10 % случаев.
- При экссудативном перикардите – благоприятный. Все прооперированные больные выздоравливают.
- При амилоидозе – неблагоприятный. Максимальная продолжительность жизни – 5 лет с момента постановки диагноза.
class=»fa»>Если вовремя не выполнить операцию, есть риск развития недостаточности аортального клапана, тяжелых нарушений ритма, дисфункции левого желудочка и внезапной смерти. Если же больного прооперируют, сердце больше не будет его беспокоить.
Что значит расширенное сердце в левой части флюорографии
Рентгенологические методы диагностики позволяют выявить различные патологии внутренних органов. Так, есть возможность заметить, что сердце расширено влево на снимке флюорографии. Специалисты советуют не игнорировать этот симптом, а обратиться к кардиологу, который мог бы правильно определить болезнь и назначить лечение.
Что означает расширение сердца влево
Средняя масса этого конусообразного полого мышечного органа у взрослого мужчины составляет примерно 300 граммов, женщины – 250 граммов. Его размерные характеристики сопоставимы с величиной сжатого кулака: продольный размер – 12 сантиметров, поперечный – 8-9 сантиметров, переднезадний – 6 сантиметров.
Расширение либо увеличение в объёме органа называют кардиомегалией. Если он расширен слева, это является симптомом трансформации левого желудочка, а значит, гипертрофии сердечной мышцы. Этот признак обозначает, что она сделалась больше в поперечнике.
Как правило, увеличение объёма происходит с левой стороны. Это может быть проявлением гипертонии (гипертонической болезни), застоев крови в системном круге кровообращения, других патологий. Иногда подобное явление именуют «бычьим сердцем».
Причины возникновения патологии у взрослых
Провоцирующими факторами кардиомегалии могут стать:
- сахарный диабет;
- гипертония;
- продолжительное лечение с применением антибиотиков;
- наступление беременности;
- малокровие (анемия) – снижение содержания в крови белка гемоглобина, отвечающего за транспортировку кислорода в крови;
- почечная недостаточность;
- злоупотребление спиртным;
- ревматизм – воспаление соединительнотканных структур органов сердечно-сосудистой, опорно-двигательной систем;
- ишемия – нарушение кровоснабжения миокарда;
- инфаркт миокарда – поражение сердечной мышцы. Он развивается при остром недостатке кислорода. Возникает из-за закупорки тромбом кровеносной артерии. Впоследствии повреждённые участки отмирают. Процесс их отмирания называется некрозом;
- проведение спортсменами с увеличенной сердечной мышцей нерегулярных тренировок;
- генетическая предрасположенность;
- кардиомиопатия – утолщение стенок желудочков, растяжение полостей сердца.
Описываемая патология поначалу никак не проявляется, однако со временем, при увеличении нагрузок, могут появиться такие симптомы:
- состояние, характеризующееся одышкой, утомляемостью;
- отёки в районе нижних конечностей;
- появление чувства тяжести справа под рёбрами;
- цефалгия, тиннитус;
- беспричинный кашель.
Увеличение сердца у детей
Увеличенный объём органа у детей может быть врождённой патологией, которая впоследствии станет причиной серьёзных проблем со здоровьем. Важно выявить такие отклонения от нормы сразу – с первых дней жизни ребёнка до полугода.
Кардиомегалия у детей может возникнуть при наличии в организме воспалительного процесса соединительной ткани – ревматизма. Это заболевание, в свою очередь, может появиться в качестве осложнения после перенесённой ангины, обострения хронического тонзиллита, при некоторых видах кариеса. Оно является приобретённым и развивается независимо от возраста ребёнка.
Признаками описываемой патологии у детей могут быть:
- слабость;
- одышка;
- болевые ощущения в зоне грудины;
- повышение температуры через 1-2 недели после выздоровления от ангины;
- потливость;
- повышенная утомляемость;
- боль в мышцах, суставах.
Причинами появления на снимке флюорографии признаков расширенного сердца могут быть также:
- гипертрофическая кардиомиопатия – проявляется в утолщении стенки желудочка, чаще всего – перегородки между желудочками;
- миокардит – воспалительный процесс в сердечной мышце. Бывает вирусного, грибкового, бактериологического происхождения, может проявиться из-за аутоиммунных проблем или неправильного приёма лекарственных препаратов;
- эндокардит – воспаление эндокарда (внутренней оболочки);
- перикардит – воспалительный процесс в серозной оболочке.
Последние две патологии у несовершеннолетних пациентов встречаются довольно редко.
При проявлении описанных симптомов надо обратиться к врачу, крайне нежелательно оставлять эту ситуацию без должного внимания.
Можно ли на флюорографии обнаружить, что сердце расширено? Как это проявляется?
Расширенное сердце на снимке флюорографии заметно почти всегда. Состояние проявляется в том, что тень от этого внутреннего органа увеличивается в размере и меняет форму. Визуализируется и то, что увеличены его границы.
Можно ли на основании флюорографического снимка поставить точный диагноз?
Увеличенное сердце на снимке флюорографии способно лишь указывать на наличие заболеваний или патологий этого внутреннего органа, однако для постановки точного диагноза этого недостаточно.
Диагноз ставится по совокупности признаков, к которым относится и кардиомегалия. Причём лечение назначается не от самого симптома, а от заболевания, которое его вызвало.
После надлежащей терапии размер органа возвращается к своим прежним параметрам.
Какие проводятся дополнительные диагностические меры
Для постановки точного диагноза и назначения соответствующего лечения требуется проведение следующих видов обследований.
- Рентгенография области грудины. Можно заметить расширенную тень сердечной группы, определить застои в кровеносной системе.
- Электрокардиография (ЭКГ).
- Эхокардиография (ЭхоКГ). Позволяет определить параметры сердечной мышцы, размеры камер, выявить некроз (отмирание клеток/участков ткани) либо ишемическую болезнь (нарушение кровоснабжения миокарда из-за повреждения артерий).
- Ультразвуковое исследование (УЗИ) сердечной мышцы.
- Компьютерная томография (КТ).
- Магнитно-резонансная томография (МРТ).
- Иммунологический и биохимический анализы крови. По ним определяются уровни гемоглобина, билирубина, белка, гормонов и мочевины.
Врач сможет назначить адекватное лечение только после выставления диагноза. А для определения заболевания доктор внимательно изучает не только данные аппаратных обследований, но и результаты клинических анализов, а также клиническую картину.
Лечение
Практически при любой из болезней с симптомом расширения сердца влево на флюорографии врачи рекомендуют вести более здоровый образ жизни, придерживаться специальной диеты, что подразумевает отказ от острой, жирной и солёной пищи. Пациентам советуют отказаться от вредных привычек, могут назначить специальную гимнастику.
Как правило, при кардиомегалии прописывают лекарственные препараты следующих групп:
- ингибиторы ангиотензинпревращающего фермента (АПФ);
- блокаторы рецепторов ангиотензина;
- бета-блокаторы;
- мочегонные средства.
Ингибиторы ангиотензинпревращающего фермента АПФ
Такие лекарственные средства расширяют кровеносные сосуды и снижают артериальное давление, уменьшают рабочую нагрузку на сердечно-сосудистую систему. Препараты носят следующие названия: Эналаприл, Каптоприл, Лизиноприл. Побочным эффектом зачастую становится сухой кашель.
Блокаторы рецепторов ангиотензина
Будучи аналогом ингибиторов АПФ по фармакологическому эффекту, эти лекарства не вызывают сухой кашель в качестве побочного эффекта.
Бета-блокаторы
Применение бета-блокаторов способствует снижению частоты сердечных сокращений и нормализации артериального давления. Однако такие препараты являются лишь вспомогательными при лечении.
Мочегонные средства
Диуретики (мочегонные средства) способны облегчить приток крови к сердцу, помогают снизить артериальное давление. Название таких препаратов: Хлорталидон, Гидрохлоротиазид.
Не рекомендуется прибегать к самолечению, только врач способен поставить диагноз и определить эффективную схему медикаментозной терапии.
Может потребоваться и хирургическое вмешательство. Оно заключается в восстановлении или полной замене артериального клапана. При тяжёлых заболеваниях необходима пересадка всего органа.
Профилактика
Профилактикой кардиомегалии может стать смена образа жизни. Одним из основных факторов появления сердечных патологий является ожирение. Рекомендуется поддерживать индекс массы тела в норме. Похудение при избыточном весе, на фоне уже увеличенного сердца, помогает стабилизировать состояние.
Для профилактики сердечно-сосудистых болезней рекомендована специальная диета. Желательно потреблять рыбу, соевое, льняное, кукурузное или оливковое масло минимум дважды в неделю.
Для укрепления сердечной мышцы надо есть клюкву, капусту, калину, баклажаны, персики, курагу, яблоки, гранаты, грецкие орехи, дыню. Чтобы нормализовать кровеносное давление, нужно отказаться от чрезмерного потребления соли и солесодержащих продуктов.
Кроме того, желательно снизить потребление спиртных напитков либо совсем отказаться от них.
Хотя увеличение объёма сердца, возможно, и бывает вызвано сильными физическими нагрузками, в умеренных дозах спортивные занятия могут пойти только на пользу больному. Так, укреплению сердца будут способствовать занятия йогой, пилатесом, ходьбой.
Если гипертрофия уже выявлена, лучше обратиться к физиотерапевту. Он поможет подобрать комплекс лечебных упражнений, рассчитанный примерно на полчаса. Регулярное выполнение этого комплекса физических нагрузок позволит уменьшить объёмы сердечной мышцы.
Полезны восьмичасовой сон, отказ от чрезмерных физических и эмоциональных нагрузок. Кроме того, рекомендуются регулярные прогулки на улице.
Таким образом, свести к минимуму риск осложнений при увеличенном левом желудочке помогут здоровый образ жизни и правильное питание.
Риски и возможные осложнения
Существуют различные прогнозы, которые находятся в прямой зависимости от поставленного диагноза при расширении сердца влево.
- При артериальной гипертензии (гипертонии, повышении давления) прогноз считается благоприятным. После приёма назначенных врачом препаратов состояние больного приходит в нормальное состояние, сердце возвращается к своим обычным параметрам и не увеличивается снова.
- Если наблюдается дефект межжелудочковой перегородки, то необходима операция. В противном случае патология приведёт к недостаточности клапана аорты, возникнут серьёзные нарушения ритма, возможна дисфункция левого желудочка. Всё перечисленное способно стать причиной летального исхода. После операции состояние пациента нормализуется, и подобные проблемы с сердцем ему больше не грозят.
- Дилатационная кардиомиопатия (растяжение полостей сердца) характеризуется неблагоприятным прогнозом. Полное выздоровление становится возможным лишь после операции пересадки сердца.
- Гипертрофическая кардиомиопатия (утолщение стенок желудочков) – прогноз является относительно неблагоприятным, возможно бессимптомное протекание болезни. Без правильного и своевременного лечения существует риск летального исхода. При прохождении лечебных процедур вероятность смерти становится ниже.
- Метаболическая кардиомиопатия – поражение миокарда невоспалительного характера, разнообразной этиологии. Способно явиться причиной недостаточности функций сердца, в частности, и сократительной. Прогноз является благоприятным. Если наладить правильный обмен веществ, наступит полное выздоровление.
- Миокардит. Характеризуется благоприятным прогнозом. Возможно полное выздоровление за 1-2 месяца в девяти из десяти случаев, через 1 год – у остальных пациентов.
- Аортальный стеноз (устье аорты становится узким, вследствие чего нарушается кровоток из левого желудочка до аорты) – без лечения срок жизни составит от 1 до 4 лет со времени обнаружения болезни. При надлежащем лечении прогноз является относительно благоприятным.
- Экссудативный перикардит (воспаление серозной оболочки сердца) – прогноз благоприятный, все пациенты выздоравливают.
Источник: https://iDiagnost.ru/issledovaniya/fluorografiya/chto-znachit-rasshirennoe-serdtse-v-levoj-chasti-flyuorografii