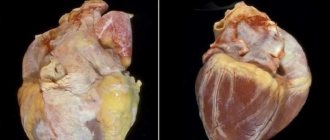
Развитие синдрома
Легочное сердце является опасным для жизни патологическим процессом, так как часто приводит к летальному исходу без своевременно оказанной помощи. Понять, что это такое поможет определение механизма возникновения заболевания. К развитию легочного сердца ведет уменьшение сосудистой сети в малом круге кровообращения вследствие повреждения внешнего слоя альвеол. Они представляют собой шарообразные образования в легких, служащие для осуществления газообмена. Альвеолы оплетены огромным количеством капилляров, поэтому их повреждение ведет к нарушению кровообращения.
Больной на себе сможет ощутить, что такое легочное сердце, при повреждении десятой доли мелких сосудов, так как начнет ярко проявляться симптоматика. Гипертрофия правого желудочка сердца начинается с отмирания 1/5 капилляров альвеол – эти процессы очень тесно взаимосвязаны. Если кровоснабжение снижается более чем на треть, то начинается фаза декомпенсации.
Повышается нагрузка на правый сердечный желудочек уже на ранней стадии развития из-за повышения легочного кровяного давления вследствие отмирания капилляров.
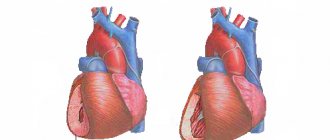
Постоянные перегрузки ведут к гипертрофии тканей сердца и развитию ее недостаточности.
Функциональные механизмы, возникающие вследствие развития патологического процесса, помогут понять больному, что такое легочное сердце:
- Рост объема перегоняемой крови в малом круге кровообращения. Отмирание капилляров и сужение сосудов вследствие высокого давления вызывают гипоксемию (дефицит кислорода в крови). Его нехватка устраняется активацией компенсаторного механизма. Организм пытается восстановить баланс, увеличив объем перегоняемой сердцем крови.
- Рефлекс Эйлера-Лильестранда. Дефицит кислорода вызывает сужение капилляров. После нормализации его количества в крови, они расширяются.
- Повышение кровяного легочного давления. Угасание капилляров и сильный кашель, свойственный болезням легких, приводят к сужению сосудов. У больного растет внутригрудное давление и возникает сдавливающее болезненное ощущение в районе сердца.
- Сужение сосудов из-за влияния вырабатываемых организмом веществ. При развитии гипоксемии организм начинает продуцировать особые соединения (серотонин, тромбоксан, эндотолин, молочную кислоту), способствующие развитию спазма сосудистых стенок. Их воздействие также провоцирует повышение легочного давления.
- Вязкость крови. Вследствие нехватки кислорода вырабатываются микроагрегаты, замедляющие кровоток. Кровь становится более густой и оказывает влияние на развитие легочной гипертензии.
- Инфекционные заболевания провоцируют развитие легочного сердца и усугубляют течение патологического процесса. Они оказывают негативное воздействие из-за ухудшения вентиляции легких. На этом фоне повышается давление и дефицит кислорода. Постепенное угнетение работы сердечной мышцы провоцирует развитие миокардиодистрофии.
Развитие проблемы в период беременности
В период вынашивания ребенка организм женщины переживает физиологические и гормональные изменения. При этом значительно повышается нагрузка на сердце и сосуды. Поэтому перед зачатием следует провести обследование и оценить, насколько беременность повлияет на органы и сможет ли женщина благополучно и без вреда для собственного здоровья выносить ребенка.
В период беременности развитие гипертрофии не считают отдельным заболеванием. Она возникает, если женщина имеет в анамнезе врожденные и приобретенные болезни.
Если у беременной есть проблемы с сердцем, то на протяжении девяти месяце ее должны три раза класть в больницу на обследование.
Первый раз госпитализация проводится для того, чтобы исследовать порок, определить степень тяжести нарушений и эффективность работы кровеносной системы. При серьезных нарушениях могут рассматривать вариант прерывания беременности.
Повторное помещение будущей матери в медучреждение проводится, когда физиологическое напряжение достигает своего пика. В больнице примут меры для поддержки сердца в нормальном состоянии.
Последняя госпитализация нужна для определения способа родоразрешения.
Характеристика заболевания
Ориентируясь на общепринятую классификацию можно разобраться, что такое легочное сердце. По скорости развития патология бывает следующих форм:
- Острое легочное сердце проявляется молниеносно. Клиническая картина усугубляется каждую минуту.
- Подострое легочное сердце развивается в пределах от 2 дней до 2-3 недель.
- Хроническое легочное сердце развивается годами.
Острый синдром часто возникает из-за разрастания тромбов в артерии, питающей легкие. Они являются следствием атеросклероза, ишемии, ревматизма и прочих сосудистых болезней. В последние годы острая форма патологии встречается все чаще.
Подострая разновидность не настолько опасна, но без лечения она способна привести к летальному исходу. Клиническая картина развивается постепенно, поэтому будет время на прохождение обследования для выявления причины и ее устранения.
Хронический вид болезни развивается 2-3 года. Больные не стремятся узнать, что такое легочное сердце для ознакомления со способами лечения, потому как особых проявлений в начале развития оно не имеет.
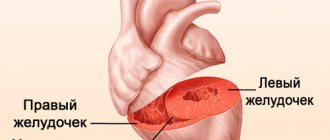
Со временем возникает гипертрофия сердечных тканей из-за нехватки кислорода в крови. Она ведет к дилатации желудочка и предсердия с правой стороны, то есть, к их расширению. Из-за усугубления заболевания нарушается кровоток, и возникают сбои в работе внутренних органов. Хроническая гипертрофия может развиваться еще быстрее вследствие воздействия патологий бронхолегочной системы (бронхита, пневмонии).
Фактор, влияющий на развитие, не менее важен для человека, желающего узнать, что такое легочное сердце. Всего классифицированы 3 этиологические группы:
- Васкулярная группа состоит из сосудистых причин развития легочного сердца.
- Бронхопульмональная категория включает в себя болезни легких и бронх.
- В торакодиафрагмальный класс входят заболевания, оказывающие воздействие на вентиляцию легких.
Чтобы понять, как лечить патологию, специалисту важно выяснить ее стадию развития:
- Для доклинической стадии характерно перенапряжение правого сердечного желудочка и редкие приступы повышения легочного кровяного давления.
- Субкомпенсированная стадия проявляется увеличением в размерах правого желудочка и постоянной легочной гипертензией. Симптомы недостаточности кровообращения отсутствуют.
- Декомпенсированная стадия определяется, если у больного к симптомам субкомпенсированного этапа развития присоединяются признаки недостаточности функций сердца и легких.
Характерные признаки
В результате подобных изменений в сердце происходит ухудшение состояния больного. У пациента начинает болеть грудная клетка слева, нарушается дыхание и даже небольшие нагрузки приводят к сильной усталости. Если провести лечение основной болезни, которая способствует гипертрофии, то самочувствие улучшится, и симптомы болезни могут полностью исчезнуть.
Клиническая картина заболевания состоит из признаков легочных нарушений и застоя венозной крови.
О том, что развиваются гипертрофические процессы в правой части сердца можно понять по:
- приступам кашля, одышке, нарушениям дыхательной функции;
- появлению отеков;
- бледности и посинению кожного покрова;
- нарушению внимания;
- чувствам покалывания и дискомфорта в сердце;
- сбоям в ритме сокращений сердца.
Чаще всего развитие гипертрофии никак себя не проявляет. Ухудшение самочувствия происходит, когда болезнь переходит в запущенную стадию. Поэтому людям, страдающим тахикардией, головокружениями и отеками ног, следует посетить врача для выявления причин подобного состояния.
Причины появления
Причины развития болезни имеют определенные отличия, в зависимости от ее формы. Острое легочное сердце проявляется из-за влияния следующих факторов:
- формирования тромбов в легочной артерии и на ее ответвлениях;
- пневмомедиастинум (скопление воздуха в средостении);
- тяжелое воспаление легких;
- частые приступы бронхиальной астмы;
- астматический статус.
Подострая форма болезни развивается из-за следующих факторов:
- появление эмболмикроскопического размера в малом круге кровообращения;
- воспаление стенок легочных сосудов (васкулиты);
- стойкое повышение кровяного давления в легочной артерии неизвестного генеза (первичное);
- диффузная воспалительная инфильтрация альвеол;
- развитие новообразований в средостении;
- запущенная бронхиальная астма;
- гипервентиляция легких на фоне возникновения ботулизма, полиомиелита и других болезней.
Болезнь хронического течения формируется под влиянием следующих патологических процессов:
- стойкое первичное повышение кровяного давления в легочной артерии;
- воспалительные процессы в легочной артерии;
- легочные эмболы рецидивирующего характера появления;
- осложнения после ампутации целого легкого или его участка;
- обструктивные патологии бронхолегочной системы: бронхиальная астма;
- пневмосклероз;
- воспаление бронх хронического типа;
- эмфизема легких.
Причины
Факторов развития легочного сердца существует порядка 100-120, возможно больше при точном подсчете. Все моменты подразделяются на несколько групп.
Сосудистые факторы
Сосудистые относительно редки, составляют до 30% зафиксированных клинических случаев.
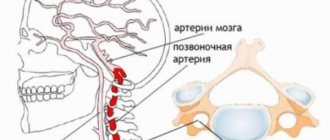
- Васкулит. Воспалительное заболевание эндотелия, внутренней выстилки сосудов. Поражение имеет инфекционную (вирусную) или аутоиммунную природу.
При вовлечении в процесс артерий малого круга происходит их постепенное стенозирование. При недостаточном лечении — рубцевания и заращение. Кровоток ослабевает.
Дальше все идет по описанной выше схеме. Изменяется характер гемодинамики в правых отделах сердца, перенапряжение приводит к разрастанию мышечного слоя, затем наступают осложнения.
- Атеросклероз легочной артерии. Представляет собой закупорку, реже сужение (стеноз) просвета соответствующего сосуда.
В основном патологический процесс провоцируется изменением уровня липидов в крови. Жирные соединения, в частности холестерин, радиально откладывается на стенках, наблюдается ухудшение кровотока на местном уровне.
Последствия катастрофические. Сердце наращивает массу, повышается артериальное давление, частота сокращений растет. Наблюдаются выраженные симптомы со стороны дыхательной системы.
- Аневризма аорты с компрессией легочной артерии. Возникает в относительно поздний период развития опасного выпячивания стенки, также при четком положении образования. После коррекции состояния хирургическими методами есть хорошие шансы на восстановление.
- Тромбоэмболия легочной артерии. Если закупорка полная, смерть наступает в течение нескольких минут. Другое дело, когда сгусток крови закрывает просвет сосуда не полностью. Эффект тот же, что и при запущенном атеросклерозе. Только симптоматика развивается в разы быстрее и процесс течет агрессивнее.
Требуется срочная медицинская коррекция в стационарных условиях. От этого зависит выживание человека. Обычно тромбоэмболия дает острое легочное сердце.
Внесосудистые факторы
Встречаются в 70% ситуаций и более. Оценки разнятся по регионам планеты.
- Пневмония. Воспаление легких септического характера. Провоцируется бактериями в большинстве случаев. Вирусы также встречаются. Грибки много реже. Даже односторонняя форма способна спровоцировать существенное нарушение кровообращения в правом предсердии и желудочке.
Острые виды приводят к неотложным состояниям. Часто все ограничивается единственным эпизодом. После медикаментозной коррекции положение возвращается на круги своя.
Другое дело, хроническая, часто рецидивирующая пневмония. На фоне стабильной дыхательной недостаточности формируется ХЛС, постоянно прогрессирующий тип.
- Бронхиальная астма. Преимущественно аллергическое заболевание. На ранних стадиях, когда ДН еще не выражена, вероятность нарушений по типу легочного сердца минимальна. Ремиссии качественные. Запущенные формы дают хронический процесс, с течением времени он прогрессирует, переходит в декомпенсированную фазу.
- Эмфизема. Образование пустот в легочных структурах в результате разрыва альвеол. Обычно встречается у курильщиков со стажем. На рентгенографии процесс виден не всегда, что связано с несовершенством и относительной неточностью методики. Лечение как таковое невозможно, но есть шанс частично компенсировать патологические изменения. В этой ситуации получается затормозить развитие легочного сердца на годы.
- Туберкулез. Острое или хроническое инфекционное заболевание. Провоцируется микобактерией или палочкой Коха. Дает выраженную деструкцию легких в перспективе нескольких лет. Сопровождается распадом, расплавом тканей. По окончании они представляют собой творожистую массу. Итогом оказывается грубое рубцевание структур. Не известно, от чего пациент скончается быстрее: от кровотечения или критического нарушения работы сердца. Без лечения вероятны оба варианта.
- Бронхоэктатическая болезнь. Похожа на предыдущее описанное состояние. Но суть в ином. Альвеолы заполняются гнойным экссудатом. Процесс приводит к постепенному распаду тканей, их расплаву и эвакуации из организма. На месте функциональных клеток остаются грубые пустоты, подобные туберкулезным кавернам.
Третья группа причин связана с дефектами костно-мышечной системы. Как вариант, диагностируется болезнь Бехтерева, кифосколиоз.
Суть патологических процессов в нарушении формирования грудной клетки. Возникает стабильная компрессия легких с ослаблением газообмена, ростом давления в соответствующей артерии.
Наконец, последняя группа факторов — интоксикации, бактериальные и вирусные патологии.
- Ботулизм. Провоцируется опаснейшим агентом. Микроорганизм выделяет ядовитое вещество, поражающее преимущественно нервную систему. Дыхательные структуры также страдают.
Результатом оказывается нарушение нормального газообмена. Увеличение количества движений в минуту приводит к выраженной гипервентиляции. Острое легочное сердце выступает неотложным состоянием ботулизма, как один из возможных вариантов.
- Полиомиелит.
Причины исключают постепенно. Диагностика проводится в срочном порядке.
Симптоматика
Клиническая картина болезни отличается в зависимости от ее формы. Острое легочное сердце симптомы имеет следующие:
- острая боль в грудной клетке;
- постоянная одышка;
- развитие цианоза;
- увеличение в размерах вен на шее;
- тяжелая артериальная гипотония;
- приступы тахикардии (учащения пульса);
- боли в области печени;
- тошнота вплоть до рвоты.
Подострая форма патологического процесса имеет аналогичную острому типу болезни симптоматику. Отличается она лишь скоростью развития.
Хроническая форма заболевания может годами проявляться симптомами основного патологического процесса. После наступления фазы декомпенсации, у больных развивается следующая клиническая картина:
- учащенный пульс;
- быстрая утомляемость при фактически полном отсутствии нагрузок;
- нарастающая одышка;
- болевые ощущения в грудной клетке, купируемые ингаляцией кислорода;
- распространение цианоза;
- постепенное набухание вен в области шеи;
- развитие отеков на ногах;
- увеличение размера живота из-за скопления жидкости в брюшной полости (асцит).
Клиническая картина хронического легочного сердца фактически не имеет прямой связи с физическими нагрузками. Болевой приступ нельзя снять приемом «Нитроглицерина».
Лечение
В процессе терапии важным будет обнаружить очаг, а следовательно, установить болезнь либо сбой, который вызвал расширенное сердце. Требуется сделать флюорографию для получения полноты картины. После осуществления необходимой диагностики, на основании снимка назначают терапию, которая направлена на то, чтобы устранить данный патологический процесс.
После того, как сделан рентген, в качестве дополнительного лечения назначают лекарственные средства, для устранения препятствий оттока крови с разгрузкой интенсивного функционирования желудочков. Подобное даст возможность предупредить появление неблагоприятных последствий в форме инфаркта миокарда, стенокардии, одышки и нарушения ритма сердца.
Если терапевтические действия не дают должного результата – специалист назначает оперативное вмешательство в целях улучшения тока крови. Но использовать его необходимо лишь в крайних ситуациях.
Диагностика
Диагностика и лечение взаимосвязаны, так как без точного определения причины легочного сердца составить корректную схему терапии не получится. Врач может заподозрить наличие болезни у пациента, проведя осмотр и выявив следующие внешние проявления:
- расширение сосудов на щеках и конъюнктивах (возникновение румянца и «кроличьих глаз»);
- распространение цианоза (посинение губ, носа, ушей и языка);
- увеличение в размерах вен в области шеи;
- расширение ногтевых фаланг.
Во время прослушивания сердца (аускультации) с помощью стетоскопа, кардиолог услышит следующие отклонения:
- выраженные патологические изменения тонов выше легочной артерии;
- разнообразные хрипы, связанные с нарушением дыхательной функции.
- шумы, свидетельствующие о недостаточности правого клапана (на стадии декомпенсации).
На рентгенограмме видны такие изменения:
- набухание легочной артерии;
- увеличение лимфатических сосудов;
- смещение тени сердца в правую сторону (на стадии декомпенсации).
При ультразвуковом сканировании грудной полости (эхокардиографии) врач оценит интенсивность и силу сокращений правого сердечного желудочка, определит степень дилатации и перегрузки. Во время обследования можно также заметить прогнувшуюся влево межжелудочковую перегородку.
Состояние дыхательной функции определяется на спирографе. Ориентируясь на объем вдоха, его скорость, а также на соотношение газа и кислорода, врач оценит тяжесть патологических отклонений.
Измерение легочного давления требуется в тяжелых случаях острой формы болезни. Патологию диагностируют при таких показателях:
- выше 25 мм рт. ст. в спокойном состоянии;
- выше 35 мм рт. ст. после физической нагрузки.
Во время обследования пациента врач должен определить функциональный класс патологии:
- Первый класс присваивается больным, у которых основу клинической картины составляют симптомы болезней бронхолегочной системы. Высокое давление в малом кругу кровообращения нестойкое.
- Второй класс свойственен людям, имеющим сочетание симптомов бронхолегочных болезней и дыхательной недостаточности.
- Третьему классу свойственны все выше озвученные признаки в сочетании с проявлениями сердечной недостаточности. Высокое давление в малом кругу кровообращения имеет стойкий характер.
- Четвертый класс присваивается людям в стадии декомпенсации. Симптоматика ярко выражена и на ее фоне развиваются застойные процессы. Сердечная и дыхательная недостаточность на уровне 3 степени опасности.
Легочное сердце: механизм развития
Легочная гипертензия играет ведущую роль в формировании у пациентов легочного сердца. В рамках начальной стадии она тесным образом связана с увеличенным на рефлекторном уровне сердечным выбросом, данная реакция является ответом на усиленную дыхательную функцию и тканевую гипоксию, развивающуюся на фоне дыхательной недостаточности.
Васкулярная форма легочного сердца сопровождается сопротивлением кровотоку в артериях, соответствующих малому кругу кровообращения, что происходит преимущественным образом по причине органической формы сужения просвета в легочных сосудах на фоне закупорки эмболами (при рассмотрении связи с тромбоэмболией), а также на фоне опухолевой или воспалительной формы инфильтрации стенок при заращении просвета в них (при рассмотрении связи с системными васкулитами).
Бронхолегочная и торакодиафрагмальная формы проявления легочного сердца сопровождаются сужением просвета в рамках легочных сосудов, что происходит из-за актуального для них микротромбоза и заращения посредством соединительной ткани, либо из-за актуального сдавления, происходящего в области опухолевого, воспалительного или склерозирующего процесса. Помимо этого сужение просвета легочных сосудов может возникнуть на фоне ослабления легких по части способности их сосудов к растяжению и спадению за счет изменений, возникших в легочных сегментах. Между тем, в подавляющем большинстве случаев основная роль отводится функциональным механизмам, на фоне которых развивается уже отмеченная легочная артериальная гипертензия, механизмы эти непосредственным образом связаны с нарушениями, возникающими в дыхательной функции, с вентиляцией и с развитием гипоксии.
Указанный фактор, собственно артериальная гипертензия, становится причиной перегрузки сердца, и в частности – его правых отделов. Постепенное развитие заболевания приводит к изменениям в кислотно-щелочном балансе (изначально он может определяться как компенсированный, но впоследствии достичь состояния декомпенсации нарушений). В частых случаях происходит поражение мелких сосудов многочисленными тромбами, сердечная мышца постепенно достигает состояния дистрофии в сочетании с некротическими процессами.
Хронический процесс течения легочного сердца определяет следующую классификацию стадий:
- стадия доклиническая – характеризуется проявлением пульмонарной формы гипертензии в сочетании с признаками, указывающими на напряженность функционирования правого желудочка; выявление этой стадии возможно только при проведении инструментального исследования;
- стадия компенсированная – для ее течения характерна гипертрофия правого желудочка в сочетании с пульмонарной гипертензии в стабильной форме проявления без достижения состояния недостаточности кровообращения;
- стадия декомпенсированная (сердечно-легочная недостаточность) – симптомы проявляются в актуальной для недостаточности правого желудочка форме.
Меры первой помощи
При развитии острой разновидности легочного сердца необходимо срочно вызвать скорую помощь. До ее приезда человеку следует лечь на пол и не двигаться. Желательно, чтобы помещение хорошо проветривалось.
В больничных условиях больного ожидает тромбоэмболическая терапия. Ее необходимо начать как можно раньше, чтобы увеличить шансы на восстановление проходимости легочной артерии и предотвращение летального исхода.
Вместе с тромбоэмболической терапией, врачи могут применить следующие меры по стабилизации состояния больного:
- искусственная вентиляция легких;
- инъекция анальгетиков и средств от сердечной и дыхательной недостаточности;
- оперативное вмешательство по удалению тромба.
Расшифровка результатов
Сердце на рентгене оценивается по следующим параметрам: место размещения, размеры, форма. Произведя оценку этих показателей, специалист делает вывод о состоянии здоровья обследуемого.
Цифровой код
Сердечная тень
При отсутствии патологий орган располагается в передней нижней области левой половины грудины. Когда человек двигается, сердце перемещается, но не более чем на 2 см. Рентгенограмма может продемонстрировать следующие варианты тени органа:
- локализация с правой стороны;
- сдвиг по причине выпота в полость плевры;
- смещение под влиянием грыжи диафрагмы или новообразования;
- изменение локализации в случае сморщивания лёгкого.
Сердечная конфигурация при патологиях
Сердечная конфигурация на рентгене указывает на определённый тип поражения клапанного аппарата и сосудов сердца:
| Сердечная конфигурация | Пояснение |
| Митральная | Сглаженная талия, угол между правым предсердием и сосудистой сеткой перемещён вверх, радиус дуги желудочка с левой стороны увеличен, лёгочная артерия имеет удлинённые дуги. Наблюдается клиническая картина при патологиях в структуре митрального канала, уменьшении просвета пульмонального ствола |
| Аортальная | Визуализируется талия, размеры желудочка слева увеличены, наличие широкой аорты. Симптомы наблюдаются в случае болезни Фалло, стеноза аорты, артериальной гипертензии |
| Шаровидная (трапециевидная) | Определима талия, дуги предсердия с правой стороны и желудочка слева увеличены, контур сглажен. Признаки визуализируются при воспалительном процессе миокарда, увеличении просвета камер, аномальной структуре перегородки |
Увеличение размеров органа
Увеличение полостей сердца и некоторых сосудов влечёт за собой изменение размеров органа. О развитии определённого патологического процесса судят по месту локации подобных изменений:
| Область изменения | Диагностическое пояснение |
| Левое предсердие | Пищевод перемещён назад в боковую часть, увеличено ушко, визуализируется дополнительная дуга. Типичная клиническая картина митрального порока |
| Желудочек слева | Верхушечная часть имеет закруглённую форму, дуга увеличена. Симптоматика недостаточности сердечных клапанов, артериальной гипертензии |
| Дуга аорты | Наблюдается расширение первой дуги справа. Характерно в случае развития гипертонии, аневризмы |
| Правое предсердие | Визуализируются неоднозначные признаки удлинения дуги, расширена полая вена. Свидетельствуют о развитии лёгочной гипертензии |
| Желудочек справа | Удлинение и расширение лёгочного ствола, верхняя часть округлая, «смотрит» вверх, сердечный поперечник имеет увеличенный размер, пространство за грудиной не определимо. Клиническая картина врождённых пороков перегородки, лёгочного сердца |
Медикаментозная терапия
Схема медикаментозного лечения легочного сердца составляется, ориентируясь на состояние пациента и основной патологический процесс. В основном, в него входят следующие группы препаратов:
- Антибиотики широкого спектра действия. Они рекомендуются, если у больного есть заболевания бронхолегочной системы, вызванные бактериальной инфекцией.
- Препараты с бронхорасширяющим воздействием, которые используются для купирования приступов бронхиальной астмы и обструктивной формы бронхита.
- Применение антиагрегантов и антикоагулянтов обусловлено сгущением крови и наличием тромбоэмболии.
- Диуретики (мочегонные средства) используются для устранения отеков и при развитии сердечной недостаточности.
- Препараты с антиаритмическим воздействием и сердечные гликозиды назначаются для нормализации работы сердца при недостаточности правого желудочка и аритмии.
- Глюкокортикостероиды применяются, если заболевание развилось на фоне аутоиммунного сбоя.
- Нитраты служат для нормализации кровообращения.
- Препараты с отхаркивающим действием и муколитики применяются для вывода мокроты при бронхолегочных заболеваниях.
- Калийсодержащие медикаменты служат для насыщения организма калием при гипокалиемии. Он отвечает за насыщение тканей кислородом, поддержку водного и кислотно-щелочного баланса и другие важные процессы.
- Раствор натрия гидрокарбоната вводится капельным путем при выраженном ацидозе.
Зачем нужен рентген сердца
Рентгеноскопия
Обследование органа осуществляется посредством рентгенографии и рентгеноскопии. В первом случае доктор получает на руки снимок, при альтернативной диагностике — оценивает работу органа в текущем времени.
В некоторых клинических случаях назначается рентгенография сердца в трёх проекциях или осуществляется контрастирование границ.
Обследование в трёх проекциях
Для получения снимка в прямой проекции пациента устанавливают в положение передом к экрану. Этот тип процедуры предусмотрен при диагностике заболеваний в области:
- восходящей аортальной зоны;
- желудочка слева;
- сливания предсердий;
- двух углов между тенью органа и диафрагмой;
- пульмональной артерии.
Если делается снимок сердца в скошенной проекции справа, пациент стоит соответствующим плечом вперёд (угол 45˚) к аппарату. Трубка оборудования размещена позади человека. Таким методом проводят исследование:
- области за грудиной;
- артериального конуса;
- контурной линии сердца и всех его составляющих;
- лёгочных полей.
Принцип рентгенологического исследования сердца в скошенной позиции слева идентичен вышеописанному. Только в таком случае пациент стоит к экрану левым плечом.
При описываемом виде обследования специалист может оценить состояние областей аорты, задней стороны желудочка слева, трахеи.
Рентген с введением контраста в пищевод
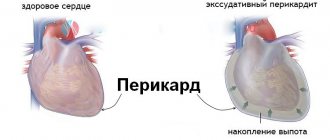
Изменения в правом кардиодиафрагмальном углу. Киста перикарда.
Место расположения пищевода — за сердцем. Когда происходит увеличение размеров определённой сердечной камеры, наблюдается оттеснение пищевода к стволу позвоночника по дугам различного радиуса. В процессе диагностики локальной области определяется размер этой дуги.
В случае визуализации перемещения по дуге малого радиуса в косом положении справа подозревают уменьшение размера митрального отверстия. О недостаточности клапанов речь заходит, если перемещение пищевода наблюдается по дуге большого радиуса.
Рассматриваемый вид обследования помогает выявить правое размещение дуги аорты, увеличение ширины лёгочного ствола и лёгких в частности.
Лица, оказавшиеся в числе обследуемых, жалуются на следующие неприятные проявления:
- сжимающую болезненность в грудной клетке;
- увеличенную печень;
- одышку;
- затянувшийся кашель;
- лихорадку и др.
Патологии, при которых очевидна необходимость назначения рентгена: лёгочное сердце, гипертоническая болезнь, пороки сердца у взрослых, сердечная недостаточность, заболевания сосудов, киста перикарда (околосердечной оболочки) и пр.
Народная медицина
Народные средства используются в качестве дополнения многих схем терапии, но не во всех случаях. Острое легочное сердце требует незамедлительного лечения, поэтому следует сразу вызвать скорую помощь, а не заниматься самостоятельным подбором средств. Подострые и хронические формы не имеют таких ограничений. После обследования и назначения курса основного лечения, допускается применение следующих народных рецептов:
- Настой на календуле следует пить по 1 ст. л. 3 раза в сутки не менее 2-3 месяцев. Для приготовления потребуется залить500 мл спирта 80 г цветков растения. Затем поставить настаиваться в течение 7 дней.
- Чесночно-лимонный напиток с медом принимают по 1 ст. л. в сутки перед сном. Длительность терапии составляет 1 месяц. Чтобы приготовить средство, необходимо измельчить 3 небольшие головки чеснока и смешать их со свежевыжатым соком из 3 лимонов. В полученную смесь добавляют 250 мл меда и хорошо перемешивают.
- Сбор, состоящий из боярышника, спорыша, хвоща и трехцветной фиалки, следует употреблять в виде отвара 3 раза в день по 100 мл в течение 1 месяца. Для приготовления потребуется взять 1 ст. л. смеси и засыпать ее в стакан с кипятком. Настояться средству необходимо не менее 10-15 минут.
Виды дилатации сердца
Расширение камер сердца может быть:
- Тоногенным, вызывается при повышении давления в полости. Возникает при сужении клапанных отверстий или повышенном давлении в аорте или легочной артерии. Может предшествовать гипертрофии миокарда. Тонус мышцы сердца и сократительная способность сохранены, переходит в миогенный тип при прогрессировании.
- Миогенным. Причиной бывает понижение сократительной способности сердечной мышцы из-за дистрофических нарушений. Стойкий и необратимый процесс, волокна миокарда растянуты и удлинены. Встречается при миокардитах и атеросклерозе.
Рекомендации
Существуют определенные рекомендации, которые увеличивают шансы на выздоровление или облегчение общего состояния при строгом соблюдении. Их перечень:
- употребление калийсодержащих продуктов;
- применение оксигенотерапии;
- массаж грудной клетки;
- занятия дыхательной гимнастикой;
- полноценный сон (не менее 8 часов);
- избегание стрессовых ситуаций;
- уменьшение физических и умственных перегрузок;
- отказ от вредных привычек (употребления спиртного, курения);
- избегание местностей с плохой экологией;
- уменьшение количества соли и животных жиров в рационе;
- предотвращение воздействия аллергенов.
Есть более узкий круг рекомендаций, созданный для определенных ситуаций:
- Хронические болезни бронхолегочной системы требуют от больного умения выполнять позиционный дренаж бронхов.
- При хронической обструктивной болезни легких желательно проводить процедуры кровопускания с введением «Реополиглюкина».
- В тяжелых случаях легочного сердца потребуется пересадка сердечной мышцы или легкого.
В качестве профилактики рекомендуется соблюдать следующие правила:
- Выявлять и начинать лечить патологические процессы, связанные с бронхолегочной системой и сердечной мышцей, на ранних этапах развития. Помочь в этом могут ежегодные профилактические осмотры.
- Не заниматься самолечением и консультироваться с лечащим врачом обо всех изменениях состояния.
- Стараться не допускать обострений патологий бронхолегочной системы для предотвращения развития недостаточности дыхательной системы.
- Умеренно заниматься лечебной физкультурой и выполнять дыхательные упражнения.
- Соблюдать правила здорового образа жизни и следовать всем рекомендациям врача.
- Устранять полностью очаги инфекции при их возникновении в организме, чтобы сохранить крепкую иммунную систему.
Как избежать проблемы
Гипертрофия правого предсердия – это серьезная проблема. Поэтому следует принять меры для предотвращения подобных нарушений. В первую очередь, врачи рекомендуют:
- избегать вредных привычек;
- составить правильный режим дня;
- сбалансировать свой рацион.
Важно составить оптимальный режим тренировок при занятии спортом. Людям, не имеющим отношения к спорту, рекомендуют отказаться от колоссальных нагрузок и изнурительных упражнений. Чтобы настроение было хорошим, а телесная форма в норме, полезно каждый день гулять пешком, плавать, кататься на велосипеде или устраивать пробежку по утрам в умеренном темпе.
Врачи утверждают, что организму тяжело переносить повышенные нагрузки, при которых повышается давление в кровеносной системе и развиваются гипертрофические процессы.
Негативное влияние на работу сердечной мышцы оказывают эмоциональные перенапряжения. Поэтому следует их избегать, чтобы сердце не изнашивалось преждевременно. Для укрепления нервной системы рекомендуют прибегать к методикам релаксации, медитации, йоге. Эти занятия особенно необходимы жителям больших городов, так как они больше других подвержены стрессам.
Важно также вовремя посещать врача при наличии проблем со здоровьем. Это поможет обнаружить болезни, способные вызвать осложнения в виде гипертрофии сердечных камер и другие нарушения. Если есть врожденные пороки, следует периодически проводить поддерживающую терапию.
Прогноз
Какой прогноз даст врач пациенту с легочным сердцем – зависит от формы патологии. При острой разновидности летальный исход может настигнуть человека в течение считаных минут. Если его удалось избежать, то состояние улучшается в течение 10 дней.
Подострый вид болезни приводит к смерти за 1-2 недели, если больному не окажут помощь. При успешном купировании патологии негативный прогноз остается лишь по поводу дальнейшего трудоустройства. Связан он с длительным лечением основного патологического процесса, который привел к развитию легочного сердца.
Хроническое течение патологии считается довольно коварным из-за неярко выраженной симптоматики в начале развития. С каждым месяцем шансов устранить последствия патологии будет все меньше. При эффективном лечении, проведенном в начальной стадии развития заболевания, больной может прожить свыше 10 лет. Терапия, начатая уже на стадии декомпенсации, продлевает жизнь лишь на 2-3 года. В среднем, с хронической формой патологии пациенты живут около 5 лет. Пересадка легкого продлевает жизнь на 2 и более года у 60% больных.
Легочное сердце является осложнением болезней сердечно-сосудистой и бронхолегочной системы. Оно делится на несколько стадий по своему течению. Самая опасная из них может привести к летальному исходу за несколько часов. Для предотвращения этого специалисты советуют людям, которые находятся в зоне риска, узнать, что такое легочное сердце и ежегодно обследоваться. При обнаружении развития патологического процесса потребуется пересмотреть свой образ жизни и следовать всем указаниям врача. Самолечение лишь усугубит ситуацию и увеличит шансы на летальный исход.
Методы лечения
Если возникла гипертрофия правого предсердия сердца, как можно лечить решать должен врач.
Также читают: Как проявляется слипчивый перикардит
Это заболевание относят к вторичным нарушениям. Поэтому, чтобы предсердие вернулось к своему нормальному размеру, наладилась нормальная работа сердца и кровообращение, следует выявить основную причину нарушения и устранить ее.
Лечение болезни применяют комплексное, направленное на терапию главной патологии. Врачи корректируют состояние пациента с применением медикаментозных средств и рекомендуют ввести изменения в привычный образ жизни. Если больной не будет следовать советам специалистов, никакая терапия не даст ожидаемых результатов. Поэтому важно:
- Избегать вредных привычек вроде курения и злоупотребления спиртным.
- Ограничить присутствие соли в ежедневном рационе, не пить много жидкости, отказаться от продуктов, содержащих большое количество холестерина.
- При наличии лишнего веса решить эту проблему, но физические нагрузки должны быть умеренными.
Если пациент будет в точности следовать этим правилам, то процесс возвращения сердца к нормальному состоянию пройдет быстрее и вероятность повторного развития болезни снизится.
Если проблема возникла в результате нарушений функционирования легких, то компенсировать работу органа пытаются средствами для снятия воспалительного процесса, препаратами, расширяющими бронхи и другими медикаментами.
При наличии клапанных пороков нужно прибегать к оперативному вмешательству. При заболеваниях сердечной мышцы применяют противоаритмические лекарства, проводят лечение средствами для стимуляции обмена веществ в мышечных структурах, сердечными глюкозидами.
Если вовремя определить развитие гипертрофии в правом предсердии, то можно полностью избавиться от проблемы и прожить долгую жизнь.
Методы диагностики
При постановке диагноза учитывают историю возникновения признаков недостаточности кровообращения – одышку, тахикардию, хрипы в легких, отечность конечностей, расширение границ сердца при перкуссии. Для уточнения диагноза требуются инструментальные методы обследования:
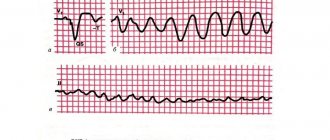
- ЭКГ – признаки перегрузки одной или нескольких камер сердца, нарушения ритма в виде мерцания предсердий, блокад проводимости.
- УЗИ сердца – основной способ обнаружения расширения предсердий или желудочков, а также наличия нарушений внутрисердечной гемодинамики – обратный ток крови, перегрузка давлением.
- Рентгенограмма – увеличен размер сердца за счет одной из полостей.
- Сцинтиграфия для оценки изменений в миокарде.
- МРТ и КТ для обнаружения причины дилатации сердца.
Лечение дилатации
Терапия расширения отделов сердца предусматривает коррекцию проявлений недостаточности кровообращения, аритмии.
При декомпенсации больных переводят на постельный режим, снижают поступление воды и поваренной соли. Используют такие группы препаратов:
- ингибиторы АПФ – Энап, Капотен;
- мочегонные – Верошпирон, Триампур;
- антиаритмические – Бисопролол, Карведилол;
- нитраты продленного действия (снижают приток крови к правой половине сердца) – Изокет, Нитрогранулонг.
Сердечные гликозиды назначают с осторожностью. В крайне тяжелых случаях показана пересадка сердца.
Декомпенсированное легочное сердце, диагностика и поиски
Легочное сердце – это отклонения правых отделов сердца, что характеризуется гипертрофией (увеличением) и дилатацией (расширением) правого предсердечного желудочка. Также это недостаточность кровообращения, что развивается при гипертензии малого круга гемодинамики (кровообращения).
Декомпенсированное легочное сердце (ДЛС) определяется заметной недостаточностью гемодинамики и внешнего дыхания. Диагностика ДЛС является не сложной, ее проводят только в том случае, если находятся очевидные признаки правожелудочковой недостаточности. На самых начальных стадиях трудно распознать сердечную недостаточность при легочном сердце, ведь самый первый симптом – одышка. В этом случае она не является подспорьем. Во всяком случае, жалобы и симптомы позволяют обнаружить первейшие признаки декомпенсации легочного сердца.
Диагностический поиск ДЛС распределяется на три этапа
На первом этапе замечается изменения характера одышки. Как это выявить? Одышка становиться все больше постоянной и перестает зависеть от погоды. Частота вдохов возрастает, но выдох не удлиняется. Долгота и интенсивность одышки увеличивается после кашля, но после приема бронхо-дилататоров она не уменьшается. Вместе с тем прогрессирует легочная недостаточность третьей степени – одышка в покое. Трудоспособность снижается, а утомляемость прогрессирует. В конечном итоге при гипоксии и гиперкапнии возникают постоянные головные боли и сонливость.
Также могут поступать жалобы на боли в сердечной области, увы, характер болей неопределенный. Достаточно сложно объяснить первопричину боли, на ее появления влияет много факторов. К примеру: гемодинамическая перегрузка сердца при легочной гипертензии, метаболические нарушения в миокарде, недостаточное нарушение коллатералей в гипертрофированном миокарде.
Еще, сердечные боли могут ощущаться вместе с удушьем, резким цианозом или возбуждением. Именно это свойственно для гипертонических кризов в легочной артерии. Раздражение барорецепторов правого предсердия выражается подъемом давления в легочной артерии. Этим же обусловливается и увеличение давления в правом желудочке.
Существует несколько факторов, что помогают заподозрить декомпенсированное легочное сердце: тяжесть в правом подреберье, отеки, увеличения живота при легочном анамнезе.
На 2-ом этапе поиска обнаруживается симптом набухших шейных вен. Когда соединяются две недостаточности: легочная и сердечная, шейные вены раздуваются как на входе, так и на выходе. При легочной недостаточности образуется акроцианоз, кисти и пальцы рук делаются холодными на ощупь. Также имеется отеки нижних конечностей и пастозность голеней.
Тахикардия становится постоянной, больше всего она выражается в состоянии покоя, чем при нагрузке. Также формируется недостаточность передсердно-желудочкового клапана, при дилатации правого желудочка. Это все предопределяет проявление систолического шума у мечевидного отростка грудины. Существует возможность повышения АД при гипоксии, а при формировании недостаточности сердца, его тоны становятся более приглушенными.
Также не нужно забывать о том, что когда обнаруживается ранняя недостаточность кровообращения, увеличивается печень. Она может выступать из-под реберной дуги. Это также имеется у больных эмфиземой, независимо есть ли у них сердечная недостаточность. Прежде всего, увеличивается левая доля печени, ее пальпация болезненная и чувствительная. Чем больше становится симптомов, тем больше вероятность выявить положительный симптом Плеша.
При сочетании ИБС с ЛС или гипертонической болезнью 2-3 стадии может наблюдаться гидроторакс и асцит, но это бывает крайне редко.
Третья стадия диагностического поиска не так значима при диагностики ДЛС.
Рентген позволяет выявить увеличение правых отделений сердца и также выявить патологию легочной артерии:
1. Расширение нисходящей правой ветви легочной артерии
2. Усиление изображения сосудов легких
3. Увеличение пульсации в области легких и ее же ослабление в периферических отделах.
Другими способами выявления и диагностики декомпенсации легочного сердца могут быть ЭКГ, исследование гемодинамики и анализ крови.
Общая характеристика
Развитие синдрома предполагает три стадии. Это:
- острое легочное сердце;
- подострая стадия;
- процесс, имеющий хронический характер.
В первом случае патология развивается очень быстро (максимум – несколько дней). В отличие от нее, хроническая форма способна протекать бессимптомно в течение двух-трех месяцев, и даже лет. Пациенты, страдающие легочными заболеваниями, также имеют риск развития синдрома, и происходит это примерно в 3% случаев.
Легочное сердце нередко выступает осложнением кардиалгий. Заболевание находится на четвертом месте по частоте летальных исходов, возникающих среди всех болезней сердечно-сосудистой системы.
Классификация и патогенез
Хроническое легочное сердце не является самостоятельным заболеванием, его вызывают другие патологии легких. Таким образом, ХЛС можно назвать осложнением, которое возникает в результате поражения органов дыхания. По данным статистики ВОЗ, диагноз ХЛС чаще всего является следствием следующих патологий:
- бронхиальной астмы;
- обструктивного бронхита;
- абсцесса легких, плеврита;
- интерстициальной пневмонии;
- пневмосклероза;
- туберкулеза;
- бронхиолита;
- частых ангин;
- бронхоэктатической болезни;
- эмфиземы и поликистоза легких;
- пневмокониоза.
Название заболевания формулируется на основе взаимосвязи двух систем организма, где патологические изменения одной приводят к дисфункции другой. Существует следующая классификация форм хронического легочного сердца:
- Бронхолегочная. При данной форме наблюдаетсяналичие хронических заболеваний легких воспалительного характера.
- Васкулярная. Возникает при продолжительной гипертензии легких.
- Торакодиафрагмальная. Провоцируется различными нарушениями позвоночного столба и деформацией грудной клетки вследствие травмы или врожденной аномалии развития.
В медицине также данное заболевание классифицируется по степеням компенсации сердечной недостаточности:
- компенсированноеХЛС;
- декомпенсированное ХЛС;
- субкомпенсированное ХЛС.
При компенсированной форме происходит подстройка всех систем организма к создавшимся неблагоприятным условиям. При этом состоянии у больного наблюдаются симптомы основного заболевания, среди которых – хроническая гипертензия легкого.
При декомпенсированной форме нарушаются приспособительные механизмы организма, что приводит к прогрессированию заболевания, которое сопровождается хронической сердечной недостаточностью.
Субкомпенсированная форма характеризуется быстрым нарастанием симптомов заболевания, угнетением защитных функций организма. Может возникать ХСН, на фоне которой у больного начинаются систематические сердечные приступы и стремительное ухудшение общего состояния здоровья.