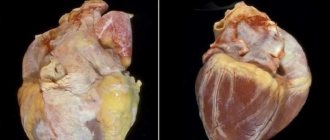
Медицинский редактор: Строкина О.А. — терапевт, врач функциональной диагностики. Сентябрь, 2020.
Синонимы: выпот в полости перикарда, перикардиальный выпот
Код по МКБ-10: I30, I31.3.
Выпот — скопление жидкости в полости перикарда. Бывает острый и хронический. Острый протекает с нарастающими болями в груди, сухим кашлем. Хроническая форма часто бессимптомна. Специального лечения нет, терапия направлена на устранение основного заболевания.
Жидкость накапливается в виде:
- транссудата — выпота невоспалительного характера при хронической сердечной недостаточности,
- при легочной гипертензии,
В редких случаях в полости перикарда обнаруживается воздух или другой газ, что возникает в результате жизнедеятельности отдельных видов бактерий или при открытой травме грудной клетки.
Характер жидкости (транссудат или экссудат) в полости перикарда определяется с помощью лабораторных анализов путем подсчета ее плотности, количества белков и других элементов. По разнице этих элементов врач-лаборант делает вывод о воспалительном или невоспалительном характере выпота.
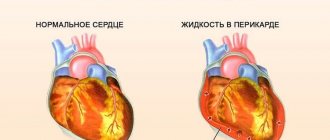
Жидкость в перикарде сердца: что это такое, допустимость и норма
Выпот (экссудат) – это воспалительная жидкость, которая накапливается в полости перикарда путем пропотевания сквозь его листки.
Накопление выпота происходит в результате воспалительной реакции. Воспаление вызывает выброс биологически активных веществ и привлечение в очаг клеток крови, что сопровождается выделением жидкости сквозь капилляры.
Может ли быть выпот физиологичным и сколько свободной жидкости в полости перикарда в норме?
Нормальное количество жидкости в перикарде — до 50 мл, она обеспечивает мягкое движение листков перикарда, имеет низкую плотность (1012-1018) и содержит единичные клетки. В отличие от нее, экссудат отличается высоким содержанием белка (более 30 г), плотностью более 1018 и значительным содержанием лейкоцитов, тромбоцитов и фибрина.
Зависимость состояния больных от количества выпота:
- Если присутствуют лишь следы жидкости в перикарде – состояние удовлетворительное, температура часто отсутствует, жалобы на приступообразные боли;
- Небольшое, незначительное количество выпота (до 150 мл) – состояние средней тяжести, лихорадка, постоянные боли, слабость;
- Умеренное (до 500 мл) – тяжелое состояние, слабость, снижение давления и физической активности;
- Высокое (до 2000 мл) – крайне тяжелое состояние, падение давления, частый пульс, потеря сознания, неподвижность;
- Более 2000 мл – критическое состояние, тампонада сердца.
Реабилитация
При правильном лечении выпотного перикардита и отсутствии осложнений через три месяца наступает выздоровление. Постепенно человек сможет вернуться к привычной жизни. Более длительная реабилитация необходима в случае рецидивирующей формы заболевания, когда время от времени выпот в полости перикарда накапливается снова.
Восстановление после операции требует более длительного срока: на протяжении 5 дней пациента держат в стационаре. Если жизни человека ничего не угрожает, он выписывается под наблюдение кардиолога по месту жительства. Обычно самочувствие улучшается спустя 3 – 4 месяца, а полное восстановление функционирования сосудов и сердца происходит через полгода.
Для ускорения процесса реабилитации рекомендуется:
- регулярно посещать врача и выполнять все его указания;
- следить за питанием: оно должно быть полноценным и полезным;
- постепенно увеличивать физическую активность, но при этом не перегружаться;
- полностью исключить курение и прием алкоголя;
- следить за своим здоровьем и сразу обращаться за помощью при возникновении проблем;
- проводить санацию очагов воспаления.
Клиническая классификация и коды по МКБ-10
- Острый. Код по МКБ-10: I30. Характеризуется длительностью до 6 недель. В первые дни симптомы ограничены учащением дыхания, тахикардией, лихорадкой, болью и снижением давления. В последующем наступает сдавливание органов средостения: трахеи (лающий кашель), пищевода (боль при глотании), нервов (охриплость).
- Подострый. Код по МКБ-10: I31. Характеризуется давностью 1,5-6 месяцев и волнообразным течением. Клиническая картина напоминает острую форму. Лихорадка часто субфебрильная (до 38 градусов). Жалобы на сердцебиение, перебои в работе сердца, снижение артериального давления, бессонницу. В положении лежа состояние ухудшается. Из-за кашля и болей при глотании пациенты часто отказываются от пищи.
- Хронический экссудативный перикардит. Код по МКБ-10: I31.9. Характеризуется длительностью более 6 месяцев и чередованием ремиссий и обострений. Симптоматика стертая из-за уменьшения количества выпота, проявляется приступообразной одышкой, кашлем, изменением голоса. Пациенты жалуются на загрудинные боли, чувство распирания в эпигастрии, ухудшение самочувствия в положении лежа, бессонницу.
Нарушение процессов обмена в сердце приводит к накоплению жидкости в объеме до 1-2 литров (норма — 20-30 мл), существенно сдавливающей нервные окончания и прилегающие органы.
Выпотной перикардит опаснее сухого перикардита (который излечивается в ряде случаев спонтанно), но более благоприятен, чем констриктивный перикардит, образующий плотные спайки с минерализацией тканей и препятствующий здоровому сокращению сердца.
В отличие от гемморагического и серозно-гемморагических типов не приводит к повышению числа эритроцитов.
Печальные данные: среди общего количества вскрытий около 5-6% свидетельствует о наличии проблем с перикардом. Обнаружение данных патологий ниже, что говорит о невысокой доли обращения граждан при наличии первых признаков заболевания.
Течение частных видов перикардита
Определяют две основные формы течения, развивающегося воспаления сердечной оболочки – острая и хроническая. Часто диагностируют фибринозный, инфекционный, экссудативный перикардит с острым течением.
Выделяют хронический экссудативный, адгезивный и констриктивный вид болезни. Среди инфекционных воспалений оболочки наиболее распространен туберкулезный перикардит.
Острый фибринозный перикардит
Фибринозный перикардит – наиболее диагностируемый вид воспалительного поражения околосердечной сумки. Он трудно выявляется, но легко лечится. Чаще болеют молодые. При этом фибриноген из перикардиальной жидкости сердца осаждается на листках оболочки, вызывая воспаление. Оно может полностью излечиться или перейти в экссудативную форму.
Нити фибрина соединяют листки перикарда, жидкость (экссудат) всасывается, что и приводит к появлению трения. Основные симптомы патологии – загрудинная боль в сердце, шум трения, небольшое повышение температуры. В случае фибринозного заболевания не наблюдают значительного нарушения кровообращения.
Острый инфекционный перикардит
Инфекционное воспаление перикарда чаще всего развивается остро и быстро. В половине всех диагностированных случаев выявляют вирусное происхождение болезни. Может проявляться в сухой и экссудативной форме.
В первом случае характерны возникающие в сердце давящие боли, которые иррадиируют и усиливаются при движении. При нарастающем объеме экссудативной жидкости выражена одышка, которая усиливается. Возможное последствие такого заболевания – тампонада.
Выпотной (экссудативный) перикардит
Решающим фактом в развитии этого заболевания является не количество жидкости в оболочке сердца, а скорость ее накопления. Постепенное выделение экссудата не вызывает резкого ухудшения состояния больного. Быстрое наполнение околосердечной сумки провоцирует тяжелое течение воспаления.
Боль в области сердца при этом усиливается в процессе глотания. Мучит сильнейшая одышка, нарушены сердечные ритмы, прослушиваются глухие тоны. Наблюдается бледность кожи с синюшным оттенком, отечность.
Основная симптоматика перикардита ярко выражена и нарастает с увеличением количества экссудата. Сдавливание сердца усиливается, развивается тампонада, которая в некоторых случаях приводит к остановке сердца. При некачественном или незаконченном лечении, заболевания может перейти в хронический экссудативный перикардит.
Экссудативный гнойный перикардит
Заболевание вызывают гноеродные бактерии, проникающие в оболочку с кровью. Развивается в тяжелой форме. В околосердечной сумке скапливается гнойное содержимое. Проявляются признаки сдавления сердца. Сердечную боль сопровождает учащенное сердцебиение, одышка, синюшность кожи.
Развивается интоксикация, которая проявляется повышением температуры и ухудшением общего состояния пациента. Острое течение болезни в некоторых случаях приводит к тампонаде и остановке сердца. При этом заболевании наблюдается высокий процент смертности. Медицинскую помощь оказывают только в виде операции, медикаменты не действенны.
Рекомендуем дополнительно прочитать Симптомы отека легких, а так же причины, лечение и последствия
Гемморагический перикардит
Этот вид заболевания возникает при опухолевом поражении сердца. Для него характерно выделение повышенного количества жидкости в околосердечной сумке. Экссудат затрудняет наполнение полости сердца. Он имеет примесь крови.
Сердечная боль, одышка и отеки возникают, как и при экссудативном перикардите. Цвет кожи серый, ощущение тяжести в области сердца. В лабораторных исследованиях выявляют утрату крови.
Туберкулезный перикардит
Течение болезни чаще с медленным развитием. Боли в сердце выражены на начальных этапах. Накопление гнойной жидкости усиливает симптомы, часто пациенты жалуются на одышку. Заболевание выявить трудно.
Исход лечения определяет состояние легких. Отмечают распространенность заболевания среди ВИЧ – инфицированных и больных СПИДом.
Причины возникновения
Накопление жидкости в перикарде проходит на фоне влияния других патологий — сам по себе недуг редко развивается. Развитие заболевания происходит за счет попадания в организм специфических вирусных возбудителей и появления инфекционных болезней. Брюшной тиф, оспа, туберкулез, туляремия, пневмония — заболевания, негативно влияющие на перикард.
Хирургические вмешательства на сердце аналогично увеличивают риск появления заболевания. Другие негативные факторы — прорыв абсцесса легкого, инфекционный эндокардит, проведение иммуносупрессивной терапии. Радиационная травма происходит под действием наружного облучения, а степень поражения зависит от удаленности очага излучения.
Выделить все причины можно в группы:
- инфекционные;
- опухолевые;
- аллергические;
- радиационные;
- травматические.
Любые раковые процессы с метастазами к прилегающим органам (молочные железы, легкие) провоцируют нарушения в сердечной сумке. Вызвать процесс могут травмы грудной области, обширный инфаркт миокарда и хронические аутоиммунные и аллергические процессы (защитные сбои — организм начинает повреждать собственные ткани).
Медицинские исследования не подтверждают прямую связь между течением беременности и развитием выпота в перикарде, однако на поздних стадиях у женщин возможен умеренный бессимптомный гидроперикард. Он не вызывает сдавливания сердца и проходит после родов.
Симптоматика у детей проявляется после перенесенных острых (стрептококковых и менингококковых) воспалительных заболеваний.
Причины скопления жидкости в околосердечной сумке
Существует множество причин образования жидкости в перикарде, связанных с усиленной продукцией, застоем воды в организме и повышенной проницаемостью сосудистой стенки. Основные заболевания, сопровождающиеся экссудацией в околосердечную сумку:
- туберкулёз;
- плеврит – воспалительная патология оболочки, выстилающей грудную полость изнутри;
- пневмония;
- сепсис – системный воспалительный ответ на проникновение инфекционных возбудителей в кровяное русло;
- ангина;
- скарлатина;
- эндокардит.
Все эти факторы вызывают экссудативный перикардит инфекционного происхождения. Если содержимое становится гнойным, развивается пиоперикард.
Разрыв аневризмы, расслоение аорты, травма, полостные вмешательства (в том числе аорто-коронарное шунтирование АКШ) приводят к кровоизлиянию в околосердечную сумку, что носит название гемоперикард. Жидкость в сердце после операции может быть как геморрагического, так и серозного характера.
Еще одним специфическим видом является хилоперикард, то есть скопление лимфы, вследствие формирования фистулы (патологического соединения), травмы и сдавливания грудного протока опухолью. Холестериновый перикардит образуется при микседеме (выраженной недостаточности гормонов щитовидной железы).
Развитие гидроперикарда не связано с инфекцией. Чаще всего транссудат (невоспалительная жидкость с низким содержанием белка) накапливается при:
- сниженном уровне альбуминов в крови (нефротический синдром);
- сердечной недостаточности;
- болезни почек с развитием уремии;
- опухоли перикарда.
Другими неспецифическими причинами выступают:
подагра;- цинга (низкое содержание витамина С);
- облучение рентгеновскими лучами, радиация;
- заболевания крови;
- аллергии;
- системные заболевания соединительной ткани (красная волчанка, ревматоидный артрит, склеродермия, гранулематоз Вегенера);
- гипотиреоз;
- беременность (редко);
- синдром Дресслера (особенно при трансмуральном некрозе у пожилых пациентов с иммунными нарушениями).
Иногда перикардит диагностируют у ребёнка, который находится в утробе матери. Гидроперикард у плода возникает на фоне серьезных отклонений, угрожающих полноценному развитию и жизни малыша. Если у беременной женщины при проведении УЗИ обнаружили данную патологию, необходимо думать о несовместимости крови матери и ребёнка, внутриутробном инфицировании, иммунопатии, гипоальбуминемии, а также врожденном пороке сердца.
Типы выпота и характеристика
Серозный
Частота — 30-40%. Характеризуется скоплением серозной жидкости. Этиология вирусная. Данный вид, как правило, острый и более характерен для детей. В жалобах преобладают лихорадка и боль. Жидкость редко скапливается в количестве более 200 мл. Лечение этиологическое (противовирусные препараты).
Серозно-фибринозный
Частота – 12%. Представлен скоплением серозной жидкости, содержащей нити фибрина. Вызван вирусным или аутоиммунным заболеванием. Течение тяжелое, симптоматика определяется степенью слипания листков перикарда. Преобладают загрудинные боли, перебои в работе сердца, лихорадка. Лабораторно – повышение уровня фибриногена в крови.
Геморрагический
Частота – 5,6-7,0%. Представлен скоплением в полости перикарда жидкости с кровью. Отличается тяжелым течением за счет травматической этиологии и присоединения анемии. Особая симптоматика обусловлена наличием травмы. При данной форме высок риск развития тампонады сердца.
Гнойный
Частота – 23-25%. Характеризуется скоплением гноя (погибшие нейтрофилы). Острый гнойный перикардит сопровождается ознобом, лихорадкой до 39 градусов, ломотой в мышцах. Боли за грудиной передаются в спину. Диагностика основана на лабораторных сдвигах (повышение СОЭ, уровня лейкоцитов и нейтрофилов).
Гнилостный
Частота — 5,5%. При данном типе происходит расплавление листков перикарда. Диагноз подтверждают при пункции (обнаруживают разрушенные эластические волокна, над экссудатом – уровень гнилостного газа).
В клинической симптоматике преобладает гектическая лихорадка (изнуряющая: суточные колебания до 3-5°С, подъёмы температуры с быстрым спадом повторяются несколько раз в день), падение давления, потеря сознания. Течение крайне тяжелое.
Холестериновый (ксантоматозный)
Частота – 1,2%. Развивается при медленном растворении комплексов липопротеидов. В выпоте обнаруживают холестериновые кристаллы. У многих больных содержание холестерина в крови нормальное, поэтому подтверждению диагноза служит пункция. Течение длительное, жалобы минимальны. Прогноз благоприятный.
Экссудативно-адгезивный
Частота — 3,3-3,5%. Является частым исходом других форм перикардита, а также туберкулеза, ревматизма, сепсиса. Между листками развиваются спайки, которые приводят к заращению перикардиальной полости. Самочувствие длительно остается удовлетворительным, так как в сокращения сердца вовлекаются края легких и средостение. Жалобы часто отсутствуют в покое и появляются при нагрузке. Прогноз благоприятный.
Симптомы и признаки
Развитие недуга не проходит бессимптомно — больного начинают беспокоить неприятные ощущения в сердце. Первый звоночек — чувство тяжести, усиленное слабыми ноющими, тупыми болями.
Какие изменения в самочувствие характерны для экссудативного перикардита:
- давящие и распирающие боли в сердце;
- нарастающая с каждым днем одышка;
- искажение глотательных функций;
- повышение температуры до 38 градусов;
- появление икоты;
- холодный пот.
Лающий кашель — другое свидетельство присутствия перикардита, вызванного сдавливанием трахеи за счет увеличившейся околосердечной ткани. Нарушается также естественный процесс кровообращения, итог — отечность лица, шеи, грудной клетки и ног.
Стойкие нарушения вегетососудистых функций, особенно в запущенной стадии приводят к потере сознания, приступам слабости и регулярным паническим атакам, связанным со страхом смерти. Возбуждение диафрагмального нерва приводит к рвотным позывам.
Интенсивность болевых ощущений зависит от количества жидкости в области перикарда — экссудата.
Когда обращаться к врачу
Сердечная боль, которая плохо снимается, повторяется, усиливается, незнакома по ощущениям – серьезный повод для обращения к врачу. Ее нельзя терпеть – необходима срочная медицинская помощь. Природу симптомов невозможно определить самостоятельно, они схожи с другими сердечными патологиями.
Рекомендуем дополнительно прочитать Алгоритм оказания неотложной помощи при отеке легких
При перикардите объем серозной жидкости может увеличиваться очень быстро. Возможно развитие тампонады. Поэтому квалифицированная помощь должна быть экстренной. Самолечение при боли в области сердца недопустимо, потому что может стоить жизни.
Чем грозит?
Наличие экссудата в перикарде уменьшает кровенаполнение сердца и приводит к его сдавлению. Клиническим проявлением сдавления становится тампонада (остановка) сердца.
Выпот захватывает прилегающие органы и обеспечивает стойкое снижение физических возможностей. Возможно развитие нагноения и образование рубцовых спаек при переходе перикардита в слипчивую форму, требующую хирургического лечения.
Крайне опасен перикардит, вызванный туберкулезом: смертность от запущенного недуга приближается к 85%. Смерть наступает по причине остановки сердца.
Ближайшие последствия
Без лечения:
- Остановка сердца;
- Фибрилляция желудочков;
- Разрыв перикарда;
- Сдавление нервов средостения;
- Потеря веса (при выраженном сдавлении пищевода).
С лечением:
- Ранение перикарда и прокол сердца во время пункции;
- Инфицирование;
- Сепсис.
Отдаленные
При лечении:
- Гипертрофия желудочков;
- Аритмия;
- Синусовая брадикардия.
Без лечения:
- Спаечный процесс;
- Развитие рубцовой ткани.
Опасна ли тахикардия при беременности? Что она может означать и не угрожает ли плоду? Выясните все детали!
Чем грозит мерцательная аритмия сердца, каковы ее симптомы и какое назначается лечение, читайте в этом материале.
Узнайте, как выглядит фибрилляция предсердий на ЭКГ и ощущается ли это состояние у заболевшего, из следующей публикации.
Беременность и роды
При беременности болезнь протекает несколько тяжелее обычного. Увеличение объема жидкости в организме беременной приводит к развитию гидроперикарда, который не вызывает жалоб, но под влиянием неблагоприятных факторов быстро переходит в экссудативное воспаление.
Заболевание может привести к выкидышу и осложнениям беременности вследствие нарушения кровообращения, поэтому пациентка должна быть госпитализирована независимо от общего состояния.
При количестве выпота до 500 мл лечение проводят консервативно, более 500 мл – инвазивно (пункция снижает риск осложнений и способствует быстрому выздоровлению).
Роды проводятся естественным путем.
Возможные осложнения
На фоне экссудативного перикардита можно ожидать следующие осложнения:
- острая тампонада сердца (накопление большого объема жидкости в полости, которое препятствует адекватному сокращению миокарда);
- нарушение кровообращения;
- констриктивный перикардит;
- рецидив;
- летальный исход.
Проведение перикардиоцентеза может нести угрозу развития некоторых неблагоприятных последствий, а именно:
- Специфика и механизм развития нарушения
защищать орган от резкого перенапряжения при любого рода нагрузке;- уменьшать трение между сердцем и окружающими его органами;
- препятствовать перемещению органа и сгибанию крупных сосудов;
- служить защитной преградой от различных инфекций, которые могут попадать из органов плевральной полости и легких.
Сердце человека размещено в особенном двухслойном замкнутом «мешке», который называется перикард (от греческого peri – возле и kardia – сердце).
Предназначение околосердечного мешка:
Сам перикард снаружи – это фиброзный слой (фиброзный перикард), а изнутри – серозный слой. От наружного фиброзного слоя перикарда исходят крупные кровеносные сосуды. Строение внутреннего серозного слоя перикарда представлено двумя листками – париетальный и висцеральный (эпикард).
Между ними определяется щелевидная перикардиальная полость. Она содержит некоторое количество серозной жидкости, по составу напоминающей плазму. Ее работа заключается в смачивании плоскостей серозных листков и снижении их трения. За одну минуту происходит от 60 до 80 сердечных ударов, во время которых орган меняет форму и объем, поэтому сила трения очень большая.
При постановке диагноза жидкость в сердце, многим пациентам не понятно, что это такое и откуда она берется. Так называют серозную жидкость, которой заполнено пространство перикардиальной области. Ее количество у здоровых людей незначительно.
В норме в перикардиальной полости должно содержаться от 15 до 50 миллилитров жидкости. В процессе перикардита (воспаление околосердечной сумки), в результате усиления экссудативных процессов, количество серозной жидкости перикардиальной полости начинает значительно увеличиваться
Полость перикарда заполняется, большое количество экссудата оказывает избыточное давление на орган. Сокращения камер и диастолического наполнения желудочков затруднено. Орган не может нормально функционировать (критическое уменьшение объема выталкивания).
Подобные” изменения приводят к развитию нарушений гемодинамики и микроциркуляции, что, в свою очередь, способно спровоцировать сердечную недостаточность и в некоторых случаях полную остановку сердца. Если развитие такого синдрома происходит быстро, то и клиника развивается стремительно. Как следствие – отмечается непредсказуемость исхода.
Заболевание у детей
Выпотной перикардит у детей встречается в 1% случаев, из которых 60% имеют вирусную этиологию. По течению преобладает острая форма. Перикардит у детей отличается быстрым накоплением выпота, длительной лихорадкой до 39 градусов, отказом от еды, покраснением лица и шеи. Дети имеют большее количество общих проявлений (озноб, бессонница, потеря аппетита), чем взрослые.
Тактика лечения не отличается, однако дозы препаратов подбираются в зависимости от веса. Показанием к проведению пункции служит ухудшение общего состояния малыша.
Причины и виды
В зависимости от причины заболевания можно классифицировать перикардиты следующим образом:
- Патологии, вызванные воздействием инфекционного возбудителя (бактериальные, туберкулезные, стрептококковые, вирусные, хламидиозные, дизентерийные, тифозные, сифилитические, грибковые, паразитарные и т. п.). Возникают под действием токсинов болезнетворных организмов, вызывая воспаление околосердечной сумки.
Диагноз перикардит ставят на основании клинической картины, данных биохимических анализов крови, данных электро- и эхокардиограмм, рентгенологического исследования. В более сложных случаях проводят исследование с помощью компьютерной или магнитно-резонансной томографии сердца. Наиболее правдивые данные получают с помощью эхокардиограммы как на этапе постановки диагноза, так и для оценки динамики во время лечения.
Картина крови характерна для воспалительного процесса:
- повышение скорости реакции эритроцитов;
- лейкоцитоз;
- реактивный белок и другое.
Уместно проведение тропонинового скрининга. Наличие тропонина в крови может говорить о разрушении мышцы. При необходимости прибегают к пункции полости перикарда. Такая процедура проводится с диагностической целью. С ее помощью получают образцы содержимого полости, что дает возможность обнаружить возбудителя процесса. Эффективна процедура и в плановом лечении.
Диагностика: применяемые методики для определения наличия выпота
Обращение больного начинается с изучения характерных симптомов, при совпадении которых следует немедленно записаться на прием к кардиологу. Визуальным признаком выпотного перикардита является выбухание грудной стенки (передней) и шейных вен. Для подтверждения диагноза врач последовательно назначает ряд исследований:
- ЭКГ;
- ЭхоКГ;
- рентген грудной клетки;
- биопсия и пункция перикарда;
- томография.
Физикальное обследование сердца помогает по сердечным шумам определить тип перикардита. При экссудативной форме прослеживаются глухие шумы без элемента трения.
Как изменяются границы сердца? Рентгенограмма выдает изображение измененных конфигураций сердца: увеличение скопления жидкости искривляет сердечный контур с приданием сердцу большей округлости, а тень пучка сосудов на рентгене укорачивается. Наблюдается общее увеличение границ сердца.
В острой стадии случаются приступы потери сознания, требующие срочного вызова скорой помощи. Транспортировка пациента производится в полусидячем или сидячем положении с целью облечения дыхания.
Анамнез, жалобы пациента
В анамнезе больной указывает на давность болезни, связь с переохлаждением, наличие аутоиммунных заболеваний, характер лихорадки и постоянство симптомов.
Характерные жалобы:
- Боли за грудиной;
- Одышка;
- Кашель;
- Частое сердцебиение и снижение давления;
- Ухудшение состояния в положении лежа;
- Бессонница.
При большом скоплении жидкости в полости перикарда больной занимает вынужденное положение сидя (или сон лежа на высокой подушке).
Физикальное обследование
- Осмотр — набухание вен шеи, бледность, асцит;
- Пальпация — смещение верхушечного толчка вниз и влево или его исчезновение, плотные отеки ног, увеличение печени;
- Перкуссия — увеличение относительной тупости сердца при одновременном уменьшении абсолютной. При значительном скоплении выпота абсолютная тупость может не определяться, а в положении лежа — несколько увеличиваться. Относительная тупость сердца при выпотном перикардите расширена вправо, влево и вниз;
- Аускультация сердца — глухость тонов. Перикардиальный шум выслушивается независимо от количества жидкости и усиливается на высоте вдоха. Со стороны легких — влажные хрипы.
Инструментальные обследования
Какие изменения на ЭКГ характерны для экссудативного перикардита? Электрокардиография позволяет выявить:
- Уменьшение высоты зубцов R и P;
- Снижение сегмента ST ниже изолинии;
- При количестве выпота 50-100 мл изменения на ЭКГ часто отсутствуют.
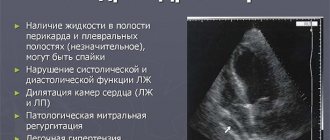
ЭХО-КГ позволяет:
- Обнаружить выпот и определить его количество;
- Диагностировать отложения фибрина и наличие спаек;
- Выявить тампонаду сердца.
Рентгенография эффективна при скоплении жидкости более 200 мл. Выявляемые признаки:
- Увеличенная сердечная тень с преобладанием поперечного размера;
- Исчезновение талии сердца;
- Смещение пищевода;
- Слабая визуализация легочных корней;
- Утолщение сосудистого пучка.
Для определения характера экссудата проводится пункция перикарда.
Перикардит и перикардиальный выпот
Перикардит (воспаление перикарда) может возникать при различных заболеваниях, включая вирусную или бактериальную инфекцию, метастатические опухоли, болезни соединительной ткани, инфаркт миокарда, уремию, а также при операциях на сердце.
Рис. 11-1. Острый перикардит с распространённым подъёмом сегмента ST в отведениях I, II, aVF, V2-V6 с реципрокной депрессией сегмента ST в отведении aVR.
О повреждении миокарда предсердий свидетельствует подъём сегмента PR в отведении aVR с реципрокной депрессией сегмента PR в левых грудных отведениях и II отведении. (Из: Goldberger A.
L Myocardial infarction: Electrocardiographic Differential Diagnosis. – 4th ed. – St. Louis: Mosby, 1991.)
Различия между перикардитом острой стадией инфаркта миокарда
Электрокардиограмма при перикардите напоминает острую стадию инфаркта миокарда. В ранней стадии острого перикардита обычно возникает подъём сегмента ST (рис. 11-1) как следствие воспаления поверхностной части сердца, нередкого при перикардите.
Основное различие между подъёмом сегмента ST при перикардите и острой стадии инфаркта миокарда заключается в их расположении. Подъём сегмента ST при остром инфаркте миокарда обычно происходит в передних или нижних отведениях из-за ограниченной области инфаркта миокарда.
Перикард покрывает всё сердце, поэтому изменения комплекса ST-T при перикардите обычно более распространённые (в передних и нижних отведениях): например, подъём сегмента ST в отведениях I, II, aVL, aVF, V2-V6 на рис. 11-1.
| На рис. 11-1 представлены небольшие, но важные для диагностики изменения реполяризации при остром перикардите. |
При остром перикардите нарушается не только реполяризация желудочков (сегмент ST), но и реполяризация предсердий. Последней соответствует сегмент PR (от конца зубца Р до начала комплекса QRS).
Воспаление перикарда часто вызывает электрический ток по предсердию, типичный для повреждения, что проявляется подъёмом сегмента PR в отведении aVR, а также его депрессией в других отведениях от конечностей и левых грудных отведениях (V5 и V6).
Таким образом, при остром перикардите сегменты PR и ST обычно отклонены в противоположных направлениях (подъём сегмента PR чаще не более 1 мм в отведении VR и незначительная депрессия сегмента ST в этом же отведении). В других отведениях возможны депрессия сегмента PR и подъём сегмента ST.
После подъёма сегмента ST при остром перикардите иногда формируются отрицательные зубцы T (рис. 11-2).
Рис. 11-2. Подострая стадия перикардита. Распространённая инверсия зубца Т в отведениях I, II, III, aVL, aVF, V2-V6.
Последовательность подъёма сегмента ST и инверсии зубцов T такая же, как и при инфаркте миокарда. Иногда отрицательные зубцы T, возникшие при перикардите, со временем полностью исчезают и электрокардиограмма возвращается к норме. Также возможно длительное сохранение инверсии зубцов Т.
ЭКГ-изменения при остром перикардите и остром инфаркте миокарда очень схожи, так как в обоих случаях может возникать подъём сегмента ST с инверсией зубца T. Однако изменения комплекса ST-T при перикардите обычно более распространённые по сравнению с ограниченными изменениями при инфаркте миокарда.
Другое важное различие – отсутствие патологических зубцов Q при перикардите.
При инфаркте миокарда патологические зубцы Q – результат гибели миокарда и соответственно исчезновения положительных потенциалов деполяризации (см. раздел «Ишемия и инфаркт миокарда»).
При перикардите обычно возникает только поверхностное воспаление, а не некроз миокарда. Таким образом, патологические зубцы Q никогда не возникают при изолированном перикардите.
Перикардиальный выпот
Перикардиальный выпот – накопление жидкости в полости перикарда. В большинстве случаев это происходит при перикардите.
Однако иногда перикардиальный выпот возможен в отсутствие перикардита, например при микседеме (гипотиреозе) или разрыве сердца.
Основное клиническое значение перикардиального выпота – опасность тампонады сердца, когда жидкость «душит» сердце, что может приводить к снижению артериального давления и даже остановке сердца.
Самый частый ЭКГ-признак перикардиального выпота (с тампонадой или без неё) – низкий вольтаж комплексов QRS, что, вероятно, связано с нарушением проведения электрических импульсов в сердце из-за окружающей его жидкости.
В разделе «Увеличение предсердий и желудочков» описаны вольтажные критерии гипертрофии миокарда. О низком вольтаже говорят, когда амплитуда комплексов QRS в каждом из шести отведений от конечностей не превышает 5 мм (0,5 мВ).
При низком вольтаже в отведениях от конечностей возможен низкий вольтаж в грудных отведениях – амплитуда комплекса QRS не более 10 мм в каждом из отведений V1-V6.
Например, при ожирении низкий вольтаж комплексов QRS возможен из-за жировой ткани, лежащей между сердцем и стенкой грудной клетки. У больных с эмфиземой лёгких повышена их воздушность, это способствует изоляции сердца.
Самые частые причины низкого вольтажа электрокардиограммы – ожирение, анасарка (генерализованный отёк) и эмфизема лёгких.
При выявлении низкого вольтажа комплексов QRS (особенно на фоне синусовой тахикардии) необходимо заподозрить наличие перикардиального выпота, так как это может вызвать тампонаду сердца.
Электрическая альтернация – другой важный признак перикардиального выпота и тампонады сердца (рис. 11-3).
Рис. 11-3. Электрическая альтернация при тампонаде сердца. Альтернация оси комплекса P-QRS-T при последовательных сокращениях сердца, что связано с его колебательными движениями в перикардиальной жидкости; относительно низкий вольтаж комплексов QRS и синусовая тахикардия.
При этом типично смещение средней электрической оси комплекса QRS от одного сокращения сердца к другому, что связано с изменением положения сердца в большом объёме жидкости. Электрическая альтернация в сочетании с синусовой тахикардией – один из диагностических признаков тампонады сердца. Однако этот признак выявляют не у каждого больного.
| Итак, при остром перикардите на электрокардиограмме возникают признаки распространённого повреждения с подъёмом сегмента ST в передних и нижних отведениях, иногда с инверсией зубца T в этих отведениях. Однако патологические зубцы Q при изолированном перикардите не возникают. Перикардиальный выпот – одна из причин низкого вольтажа зубцов на электрокардиограмме. |
Источник: https://cardiography.ru/izmeneniya_ekg_pri_zabolevaniyah/perikardit_i_perikardialnyiy_vyipot/
Тактика лечения
Лечение острого периода проводится в стационаре при соблюдении постельного режима. После стихания острых явлений больные наблюдаются у кардиолога до полного выздоровления.
При небольшом количестве жидкости в полости перикарда больничный лист выдается на 2-4 недели, общая длительность терапии — 6 недель. При значительном объеме выпота больничный продлевают до 6 недель, терапия продолжается до 3 месяцев.
При острой форме больничный выдается до полного выздоровления (1-2 недели), при подостром и хроническом экссудативном перикардите – до купирования основной клиники (от 2 до 4 недель). Общие сроки лечения подострой и хронической форм увеличиваются до 3 месяцев.
Консервативное
Мониторинг включает фиксирование динамики изменения частоты сердечных сокращений, артериального и центрального венозного давления. Пациент соблюдает постельный режим и принимает курс медикаментов.
При удовлетворительном общем состоянии и вне угрозы тампонады назначаются мочегонные средства. Они наиболее эффективны при скоплении жидкости менее 500 мл. Препараты выбора — петлевые диуретики, которые способствуют усилению мочеотделения (лазикс, торасемид). Однако действие мочегонных средств затрудняется при наличии заболеваний мочевыделительной системы.
Физиотерапевтические процедуры не показаны для данного заболевания из-за риска усиления пролиферативных процессов.
При наличии инфекционного процесса назначают антибактериальную терапию (антибиотики группы цефалоспоринов), включая амоксилав или ванкомицин. Неэффективность лечения приводит к смене тактики — назначаются антибиотики группы аминогликозидов. Туберкулезным больным прописывают стрептомицин с введением лечебных веществ через катетер (в тяжелых ситуациях). Грибковые поражения требуют использования флуцитозина и амфотерицина в виде капельницы или внутривенно.
После снятия воспаления назначают негормональные противовоспалительные — ибупрофен и аспирин. Проблемы с дыханием потребуют обогащения организма кислородом путем приема дыхательных смесей (специальные смеси азота и кислорода).
Дозировка всех средств определяется врачом на основании общего состояния и количества экссудата.
Недолеченный выпотной перикардит переходит в хроническую форму (накопление жидкости длится более 6 месяцев), что возможно исправить исключительно оперативным вмешательством. Хирургия включает иссечение части сердечной сумки.
Соблюдение диеты: чем лучше питаться?
Диетическое питание направлено на общее укрепление организма, уменьшение интоксикации. Диета представлена повышенным содержанием белков, оптимальным количеством жидкости (до 2 л в сутки) и уменьшенным содержанием соли. Калорийность – до 2500 ккал.
Инвазивное лечение
Пункция (перикардиоцентез) – это прокол перикарда пункционной иглой с целью удаления экссудата. Пункция проводится медленно и после обезболивания.
Полученную жидкость отправляют на лабораторные обследования. Во время пункции в полость перикарда могут вводиться лекарственные растворы и антисептики.
Большие скопления жидкости — более 200-300 мл — потребуют проведения пункции и удаления выпота. Показания:
- Тампонада сердца;
- Обмороки;
- Тахикардия;
- Падение давления;
- Нитевидный или парадоксальный пульс;
- Диффузный цианоз.
Как проходит выздоровление после удаления жидкости из перикарда?
Удаление жидкости сопровождается симптоматикой, связанной с восстановлением положения сердца (кашель, боль, лабильность давления). Реабилитация проводится в постели и включает в себя богатое белком питание, покой и полноценный сон. Большинство пациентов переходят к палатному режиму уже на 3-5 сутки.
Если жидкость гнойная, перикард подлежит санации — полость сумки промывается раствором антисептика, а в рецидивирующих случаях возможна установка постоянного катетера для удаления жидкости.
Лечение перикардита
Перед назначением лечения больного обследуют. Диагностика перикардита начинается со сбора анамнеза. Проводят осмотр, прослушивание, простукивание.
Назначают анализ крови, по результатам которого определяют наличие воспаления.
Выполняют ЭКГ и рентгенографию сердца. Выявляют нарушения в его работе, а также наличие изменений формы размеров и положения.
Основным методом исследования при перикардите является эхокардиография, который выявляет сращение с миокардом, наличие жидкости, уплотнение перикарда. В тяжелых случаях используют МРТ и КТ.
Лечение такого заболевания, как перикардит зависит от причины, вызвавшей его. Оно направлено на устранение воспаления и лечение основного заболевания. Используют медикаменты и, при необходимости, хирургическую операцию.
При инфекционных перикардитах назначают антибиотики, действие которых направлено на микроорганизмы, вызвавшие заболевание. Боли снимают аналгетиками. Лечение острого перикардита направлено на устранение симптомов.
Также применяют:
- Нестероидные противовоспалительные лекарства с обезболивающим эффектом (Диклофенак, Вольтарен, Ибупрофен).
- Кортикостероидные гормональные препараты противовоспалительного действия (Дексаметазон, Преднизолон).
- Антиаритмические средства (Амиокордин, Ротаритмил).
- Мочегонные (Гипотиазид, Верошперон, Лазикс).
В большинстве случаев больному оказывают первую помощь, госпитализируют, и лечение будет продолжаться в стационаре.
Спайки в оболочке успешно удаляют лазером. Хирургическим путем вскрывают перикардиальную полость для освобождения от избыточного количества жидкости (экссудата). При лечении тяжелых случаев перикардита проводят перикардэктомию – иссечение оболочки.
Лечение народными средствами применяют только по назначению врача после медикаментозной терапии. Оно эффективно при сухих инфекционных перикардитах. Применяют средства противовоспалительного, антисептического, седативного действия. В рецептах используют молодую хвою, корень валерианы, боярышник, березовые сережки и другие.
Перспективы лечебных мероприятий и состояние больного
Больным, перенесшим операцию или лечение, рекомендуется ограничить физические и психические нагрузки, снизить потребление соли, проводить каждый год вакцинацию от гриппа. Среди реабилитационных мероприятий в равной степени выделяют курортно-санаторное лечение, частый отдых и диетическое питание.
Опасность представляет хирургическое вмешательство: летальность во время проведения перикардэктомии — от 5 до 12%, зависит от наличия не распознанного фиброза миокарда до начала операции.
Экссудативные формы без осложнений демонстрируют позитивную динамику лечения и возвращение больного к обычной жизни. В 30% случаев при распространении воспаления на миокард формируется аритмия и тахикардия. Общий прогноз умеренно неблагоприятный, особенно при отсрочке терапевтического лечения.