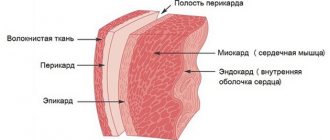
Тампонада сердца (ТС) – состояние, обуславливаемое скоплением жидкости в полости перикарда. Это провоцирует повышение диастолического давления до критичных показателей и во внутриперикардиальной полости, что сильно уменьшает сердечный выброс. Подобное состояние относится к очень опасным. Оно обуславливает патологические нарушения центрального и периферического кровообращения, нарушение обменных процессов.
В результате резко нарушается работа сердца, формируется острая недостаточность, что проводит к остановке сердца. Патологическое состояние, сопровождаемое негативными проявлениями, стремительно развивается. Для патогенеза характерна непредсказуемость течения.
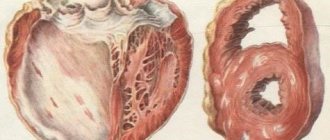
Схематическое сравнение нормального состояния сердца и тампонады
Причины развития
Главная причина развития тампонады (гидроперикарда) — воспалительный процесс, вызванный другим заболеванием:
| Заболевания | Наиболее частые случаи |
| Инфекционные заболевания | Возникновение патологии могут спровоцировать затяжные или запущенные заболевания:
|
| Злокачественные опухоли | Чаще всего на возникновение тампонады влияет онкология:
|
| Заболевания эндокринной системы и соединительной ткани | Наблюдается у людей, больных красной волчанкой. Но также встречается при микседеме, ревматоидном артрите. |
| Метаболические нарушения | Проявляться при хронических заболеваниях почек и диабете. |
Гемотампонада возникает из-за механических повреждений или болезней сердца, ведущих к нарушению целостности сердечной мышцы.
Вызвать ее появление могут осложнения после операций, травмы грудной клетки, разрыв миокарда с триадой Бека (в этом случае, причиной может быть, как повреждения грудной клетки при травмах или ранениях, так и стресс, приобретенные или врожденные заболевания):
- Проникающие и непроникающие ранения;
- Инфаркт миокарда, врожденные пороки развития, опухоли и т. д.;
- Расслоение или разрыв аорты/сосудов.
Причины тампонады сердца, в том числе кровью
Чаще всего это критическое осложнение бывает при закрытой или открытой травме сердца, интенсивном кровотечении, гемоперикарде. К развитию тампонады приводят:
- операции,
- взятие образца ткани миокарда,
- зондирование камер,
- разрыв мышечного слоя при инфаркте,
- установка венозного катетера,
- расслоение стенок аорты,
- антикоагулянтная терапия,
- перикардит при туберкулезе, бактериальной инфекции,
- опухолевый процесс в сердце или легких,
- уремия,
- красная волчанка,
- гипотиреоз.
Нарушения кровообращения связаны не только с объемом жидкости в перикарде, но и с возможностью растяжения сердечной сумки, поэтому быстрое поступление даже небольшого количества приводит к резкому возрастанию давления между листками и пережиманию полых вен внутри перикарда.
Приток крови в полости сердца понижается, в период диастолы наполнение желудочков падает. Малый объем крови поступает в системные артерии, а в венозной сети развиваются застойные процессы.
Рекомендуем прочитать статью об экссудативном перикардите. Из нее вы узнаете о заболевании и его классификации, причинах и признаках патологии, проведении диагностики и лечения.
А здесь подробнее о биопсии сердца.
Симптомы
Симптоматика тампонады зависит от количества накопленной жидкости — величины давления на сердце, и уровня снижения сердечного выброса. Но из-за того, что эта патология развивается на фоне другого заболевания, на ранних стадиях выявить отклонения сложно — жидкость накапливается и дает о себе знать, только при серьезном снижении уровня сердечного выброса.
У пациентов с клиникой тампонады наблюдаются следующие симптомы:
- боли в районе груди;
- одышка и/или слабость;
- сильное ощущение тревоги, страх смерти;
- поверхностное дыхание;
- холодный пот;
- тахикардия.
Патофизиологические последствия в случае запущенности заболевания или его быстрого протекания (сильное повышение давления внутри сердца), приводят к следующим характерным симптомам:
- поза пациента (люди с патологией часто наклоняются вперед или ложатся на бок и подтягивают к груди ноги);
- напряжение или увеличение яремных вен;
- хрипы в легких;
- бледность кожи или ее неестественный синий цвет;
- сильный кашель.
Гемотампонада сердца развивается стремительно. Симптомами могут стать:
- резкое падение артериального давления;
- увеличенная частота дыхания;
- глухие тоны сердца;
- частое, но слабое сердцебиение;
- пропадание пульса при вдохе и его появление при выдохе;
- обмороки.
Оба заболевания могут закончиться смертельным исходом. При малейшем подозрении на заболевание, нужно срочно обращаться к врачу.
Признаки обострения
Из-за резкого ослабления сократительной способности сердца понижается выброс крови в период систолы. Проявлениями недостаточности кровообращения могут быть:
- нарастающее затруднение дыхания,
- тяжесть в груди,
- сильная слабость,
- частый пульс,
- страх смерти,
- возбужденное состояние,
- холодный пот.
Методы диагностики
Методы выявления тампонады и гемотампонады не различаются.
Всего выделяют четыре варианта обследования, которые применяются в комплексе:
| Способ диагностики | Признаки заболевания |
| Физический осмотр пациента | Это первое, что делает врач, в случае, если у пациента есть признаки тампонады или гемотампонады. На эти патологии могут указывать:
|
| Электрокардиограмма (ЭКГ) | Этот метод выявляет признаки, которые могут говорить и о других заболеваниях. Тем не менее ЭКГ показывает:
|
| Рентген грудной клетки | Рентген (а также рентгеноскопия) выявляет:
|
| Эхокардиограмма(ЭхоКГ) | Эхокардиография — самая информативная диагностика. Она способна выявить даже минимальные выбросы жидкости. Применяется при рисках возникновения гемотампонады после операций и сложностях выявления тампонады. |
Диагностика
Алгоритм врачебных действий при различных диагностических признаках тампонады сердца
По наличию указанных выше признаков врач может определить наличие тампонады сердца. При этом отмечается увеличенное центральное венозное давление при пониженном артериальном. Характерно то, что нет симптомом недостаточности левого желудочка, но отмечается наличие парадоксального пульса.
Важно отметить, что последний не является явным признаком рассматриваемой патологии и может проявляться при:
- хронической обструктивной болезни легких;
- обострении персистирующий бронхиальной астмы;
- тромбоэмболии лёгочной артерии;
- инфаркте правого желудочка;
- перикардите.
Заметка. Парадоксальный пульс у больных проявляется не всегда, например, его может не быть, если возникает местная компрессия миокарда кровяными сгустками, при аортальной недостаточности, дефекте межпредсердной перегородки и гипотензии тяжелой степени.
Более подробно насчет особенностей определения заболевания можно посмотреть на видео в этой статье. В нижерасположенной таблице указаны методы, помогающие выявить наличие патологии.
Таблица. Диагностика тампонады сердца:
| Название | Комментарий |
| Как правило, клиническая картина на ЭКГ не является специфичной, поэтому требуется проведение дополнительных исследований. Более явные изменения регистрируется только, в случае, когда в перикарде будет сосредоточено обильное количество жидкости. |
| При выявлении ТС имеет большую ценность, потому что можно выявить наличие даже незначительного присутствия жидкости в перикарде. Кроме этого, показывает: диастолический коллапс, нарушения гемоциркуляции через клапаны. |
| На фото можно увидеть более толстую сердечную тень со слабой пульсацией, в легочной ткани венозный застой не определяется. |
| Показывает наличие стеноза в сосудах, а также состояние коронарных артерий и сердца. При введении катетера с правой стороны можно диагностировать ТС и выяснить насколько нарушена гемодинамика. |
| Оценивается корреляция движения крови через полости клапанов от дыхательных экскурсий, что дополняет общую диагностическую картину. |
Заметка. Чреспищеводная ЭхоКГ назначается после операции на сердце, а также когда имеются определенные трудности в определении наличия выпота в перикарде.
Неотложная помощь
Неотложная помощь при тампонаде или гемотампонаде сердца проводится только квалифицированными медиками.
Если человеку стало плохо дома, на улице или в другом месте, где срочное проведение экстренного удаления жидкости из околосердечной сумки невозможно, лучшим вариантом будет действовать по алгоритму:
- вызвать бригаду скорой помощи;
- обеспечить человеку покой и свежий воздух;
- замерить артериальное давление;
- в случае остановки дыхания, начать реанимационные действия.
Особенности гемодинамики
Патологии кровообращения в первую очередь обуславливаются скоростью проницаемого в перикард выпота и в несколько меньшей степени количеством и степенью растяжения сердечных тканей.
Обратите внимание. У здорового человека в наружной соединительнотканной оболочке сердца находится приблизительно 20–40 мл жидкости, при давлении в районе 0 мм. рт. ст.
Перикард характеризуется способностью привыкать к увеличению объема жидкости и давления до одного или даже двух литров и слабому увеличению давления, но только при условии медленного поступления выпота. В противном случае регистрируется стремительный рост внутриперикардиального давления, который создает напряжение на сердце и проходящие близко полые вены.
Резкое увеличение объема даже на 100–300 мл уже может быть фатальным. Подобные негативные процессы мешают нормальному притоку крови в желудочки, провоцируя тем самым недостаточное наполнение камер при диастоле, сокращение ударного объема и выброса крови.
По завершению диастолы нормальным считается, если давление в правом желудочке и предсердии составляет пять и семь мм рт. ст., а в левом двенадцать и четырнадцать мм рт. ст., соответственно.
Важно. ТС образуется тогда, когда внутриперикардиальное давление сравнивается с желудочковым в конце диастолы (КДД).
При развитии патологии свойственно формирование определенных механизмов, которые направлены на удержание нормального или приемлемого наполнения сердца и выброса.
В данном случае компенсация будет осуществляться за счет:
- повышение ЧСС;
- увеличение периферического сопротивления;
- возрастание давления в центральных венах (ЦВД).
Как проводится лечение?
После оказания первой помощи, пациенту делают перикардиоцентез — под местной анестезией в околосердечную сумку вводится игла, после чего откачивается жидкость или часть крови. Процедура выполняется только с отслеживанием состояния пострадавшего с помощью ЭхоКГ или рентгенографии.
В случае тампонады, дальнейшее лечение зависит от патологии, вызвавшей осложнение.
Если после проведения пункции перикарда жидкость продолжает выбрасываться, а причина этого еще не выявлена, больному устанавливают катетер для ее вывода. А также применяется инфузионная терапия — введение внутривенно ноотропных препаратов или плазмы крови, для поддержания водного баланса пациента. При рецидивах требуется операция.
Симптомы тампонады сердца
Клинические проявления тампонады сердца достаточно характерные, поэтому нередко возможно определить данный синдром без
инструментальных методов исследования.
Симптомы сердечной тампонады при быстром наполнении жидкости:
- Постепенно усиливающееся диспноэ;
- Частое поверхностное дыхание;
- Синюшность кожных покровов и слизистых оболочек;
- Страх умереть;
- Сильное сердцебиение;
- Холодное потоотделение;
- Головокружение;
- Потеря сознания – если у больного острая тампонада сердца;
- Усиливается слабое состояние пациента;
- Болевые ощущения в сердечной области имеют давящий характер;
- Увеличенная печень;
- Кашель;
- Хриплый голос;
- Нарушения глотательного акта.
Справочно. Кашель при тампонаде сердца развивается из-за сдавливания трахеи. Хриплый голос у пациента наблюдается при сдавленном возвратном нерве. Сдавливание пищевода обуславливает невозможность сглотнуть. Данные клинические проявления появляются при скоплении большого объема экссудата.
Если экссудат накапливается в сердечной сумке медленно, симптомы проявляются не так остро:
- Болевые ощущения под правыми ребрами;
- Чувство тошноты, рвота;
- Увеличенный живот, отечность ног.
Справочно. Больных с тампонадой сердца можно узнать по характерным позам: наиболее часто они сидят, наклоняясь вперёд, иногда могут стоять на коленях, облокачиваясь головой на подушку. Кожные покровы бледные, сероватого цвета, наблюдается потоотделение. На лице и шее видны отёки. Пульс прощупывается слабо, давление низкое.
На осмотре при проведении перкуссии можно отметить, что сердечные границы значительно расширены, толчок не определяется, отмечается тахикардия. При медленном образовании сердечной тампонады отмечается скопление жидкости в брюшной полости и боли при пальпации печени.
Прогноз
Как при тампонаде, так и при гемотампонаде, несвоевременное обращение к врачу или выявление заболевания может обернуться летальным исходом.
При воспалениях, выздоровление зависит от патологии, спровоцировавшей осложнение. При механических повреждениях все решает быстрота и правильность хирургического вмешательства.
Автор статьи: Дмитриева Юлия (Сыч) — В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.
Причины
Наиболее часто тампонада сердца вызывается такими факторами:
- гемоперикардит при повреждениях целостности грудины и сердца;
- разрыв расслаивающейся аневризмы аорты;
- разрыв сердца при инфаркте миокарда;
- кровоизлияния при кардиохирургических вмешательствах;
- длительное течение хронических заболеваний (перикардитов, гемоперикардитов, лимфомы, микседемы, системной красной волчанки, раковых поражение молочной железы, легких и др.);
- развивающаяся во время гемодиализа почечная недостаточность;
- прием антикоагулянтов;
- облучение и др.
Лечение
Тампонада сердца требует неотложной помощи, это угрожающая жизни ситуация. Необходимо экстренное удаление перикардиального транссудата. Для этого хирург проводит пункцию перикардиальной стенки – перикардиоцентез или оперативное вмешательство. Для обеспечения гемодинамической поддержки ССС врачи проводят внутривенно инфузию компонентов крови, ноотропных средств.
Пункцию делают под контролем ЭхоКГ или рентгеноскопии. Осуществляется постоянный мониторинг АД, ЦВД, ЧСС. Клиническая эффективность перикардиоцентеза заметна при аспирации небольших объемов выпота (25-30 мл). После того как жидкость удалена, в полость перикарда врач может ввести антибиотик, гормональный препарат, склерозирующее средство, если присутствуют показания. Чтобы предотвратить повторное скопление жидкости, устанавливают дренаж. Следующим этапом лечения является терапия того состояния, которое привело к развитию осложнения.
Внимание! При высоком риске рецидива осложнения предпочтительнее лечение тампонады сердца хирургическим путем. Выполняется по жизненным показаниям, например, разрыв сердца или аорты.
Виды операций:
- Перикардиотомия – отверстие в стенке перикарда, чтобы дренировать полость. Параллельно проводится ревизия внутренней поверхности стенок для выявления травмы или новообразования.
- Перикардэктомия субтотальная – относится к радикальным методикам лечения тампонады. Используется при перикардите хроническом экссудативном, наличии рубцов или кальцинатов.
Причины и симптомы сердечной тампонады
Причинами тампонады сердца чаще всего становятся следующие факторы:
- Повреждение целостности сердца и/или грудины (открытое ранение, тупая травма и др.);
- Кровоизлияние вследствие кардиологической операций;
- Расслаивающая аневризма аорты, то есть ее разрыв;
- Разрыв сердца при инфаркте миокарда;
- Длительные и хронические заболевания (острый вирусный, идиопатический или пострадиационный перикардит, гемоперикард, туберкулез, лимфома, рак легких, молочной железы и др.);
- Хроническая или острая почечная недостаточность при гемодиализе;
- Терапия с применением антикоагулянтов;
- Лучевое поражение и др.
тампонада и перикардит из-за травмы
Признаки тампонады сердца – это последствия резкого падения сердечного выброса, снижения насосной функции и системного венозного застоя. Так, к самым явным симптомам тампонады сердца относятся:
- Дискомфорт в груди;
- Нарастающая одышка;
- Повышенная тревожность, «страх смерти»;
- Внезапная слабость;
- Побледнение кожи и обильное потоотделение;
- Падение артериального давления;
- Венозная гипертензия;
- Малая подвижность сердца, сопровождаемая глухими сердечными тонами.
Последние три симптома образуют так называемую «классическую триаду Бека», то есть классическую симптоматическую картину при кардиотампонаде. Однако проявляется она при ярко выраженной патологии (при травме сердца и др.). В большинстве же случаев болезнь прогрессирует поступательно, а симптомы во многом схожи с симптомами сердечной недостаточности:
- Слабость, вялость, общее недомогание и снижение аппетита;
- Болевые ощущения под ребрами справа;
- Одышка, вынуждающая больного занять сидячее положение, чтобы облегчить дыхание, – так называемое ортопноэ;
- Патологическое увеличение печени в размерах (гепатомегалия);
- Скопление жидкости в брюшинной полости (асцит);
- Повышение давления в яремных венах и их набухание.
Иногда тампонада сердца долгое время может вообще никак себя не проявлять, что грозит в итоге таким осложнением, как перикардит – воспаление серозной оболочки сердца. Именно поэтому наличие у человека даже отдельных из приведенных выше симптомов тампонады (особенно это касается АД и ВД) уже должно вызывать настороженность.
Когда «одёжка» не по размеру или как развивается тампонада
Тампонада сердца
Давайте образно представим, что происходит с сердцем при тампонаде… Как бы Вы себя чувствовали в одежде на 2 размера меньше? Вам стало бы тесно. Вы не смогли бы выполнять повседневную нагрузку, вначале для выполнения работы прикладывали бы максимум усилий, а затем, устав, сняли, разорвали бы её, не выдержав дискомфорта… Сердце при тампонаде чувствует себя также, поскольку при данном состоянии происходит избыточное накопление жидкости в перикардиальной полости.
Когда эта полость заполняется жидкостью, давление в ней повышается, сердце оказывается сдавленным, уменьшается его способность к сокращению, уменьшается венозный приток к нему, снижается сердечный выброс. Тампонада сердца — это угрожающее жизни осложнение патологических состояний со стороны сердечно-сосудистой системы. Как быстро прогрессирует данное состояние, зависит от темпа накопления жидкости и её объёма в полости перикарда.
Давление в полости перикарда
Если накопление жидкости происходит быстро, то для развития тампонады достаточно даже 230-240 мл жидкости, при медленном накоплении жидкости перикард успевает растянуться, адаптироваться, и тампонада наступает при объёме жидкости, превышающем 2 литра, а порой даже 3 литра может уместиться в сердечной сумке… Тампонада может развиваться стремительно, драматически, буквально за пару-тройку часов, или даже в течение нескольких минут, в некоторых случаях она развивается медленно, и тогда речь идёт о подостром сдавлении сердца.
Но вне зависимости от темпа сдавления, которому подвергается сердечная мышца, механизмы её развития одинаковы: быстро нарастает давление внутри перикардиальное, сдавление жидкостью вызывает уменьшение объёма левого желудочка и других сердечных камер, происходит повышение диастолического и падение систолического давления желудочков, резкое снижение объёма ударного, сердечного выброса. В результате происходящих патологических изменений в гемодинамике катастрофически снижается кровоснабжение органов и тканей, резко падает кровоток головного мозга, а также коронарный кровоток.
Так из-за чего происходит сдавление сердечной мышцы? Какие заболевания и патологические состояния могут приводить к опасному для жизни нарушению?
Причины скопления крови
Причины всегда серьезны. Развитие состояния занимает считанные минуты, реже часы.
Среди факторов:
- Обширный инфаркт с нарушением анатомической целостности сердца.
- Проникающие и закрытые ранения органов грудной клетки.
- Оперативные вмешательства на кардиальных структурах, диагностические мероприятия (в том числе и малоинвазивные). Риск такого травматичного исхода есть всегда, хотя и не большой.
Среагировать вовремя почти невозможно. На фоне массивного кровотечения компрессия оказывается дополнительным летальным фактором, сводящим шансы на выживание почти к нулю.
Анализы и диагностика
Помимо объективного осмотра с проведением перкуссии и аускультации пациенту назначаются основные методы исследования:
- ЭКГ. Отмечается снижение вольтажа зубцов, могут присутствовать признаки, характерные для инфаркта миокарда.
- R-графия органов грудной клетки. На снимке отмечается сглаженность сердечных дуг, увеличение тени сердца, отсутствие либо уменьшение пульсации контуров.
- ЭхоКГ. Между перикардом и стенками сердца отмечается разрыв эхосигнала. При обследовании может быть выявлен небольшой объём скопившейся крови.
Хронически протекающий гемоперикард требует динамического наблюдения, основанного на результатах вышеописанных методов обследования.
Для уточнения происхождения гемоперикарда назначаются дополнительные методы обследования:
- перикардиоскопия;
- биопсия перикарда;
- бактериальное исследование перикардиальной жидкости;
- цитологический анализ перикардиальной жидкости;
- ангиокардиография;
- катетеризация сердца;
- пункция или диагностический перикардиоцентез.
Дополнительно проводится дифференциальная диагностика с другими заболеваниями:
- миокардит;
- острый экссудативный (либо геморрагический, серозно-гнойный) перикардит;
- пневмоперикард;
- невоспалительный гидроперикард;
- хилоперикард.
Формы течения заболевания
Сдавливание сердечных полостей и повышение внутриперикардиального давления ведут к затрудненности нормальных сердечных сокращений, нарушению диастолического наполнения желудочков и значительному уменьшению сердечного выброса. В итоге тампонада сердца способна вызвать острую сердечную недостаточность, шоковое состояние и полное прекращение сердечной деятельности.
Нормальный объем жидкости в сердечной сумке не превышает 20—40 мл. Критическим же может быть уже то состояние, при котором объем жидкости достигает 250 мл. Порой этот объем достигает даже 1000 мл и более: это возможно в том случае, если выпот увеличивается постепенно и сердечная сумка успевает растягиваться, таким образом приспосабливаясь к растущему объему экссудата. Эти клинические проявления характерны для хронической формы тампонады.
Острая тампонада сердца прогрессирует стремительно, а ее течение непредсказуемо. Так, в случае нарушения целостности аорты или сердечной мышцы больной может резко потерять сознание и впасть в геморрагический коллапс, при котором необходима срочная хирургическая операция – во избежание летального исхода.
Видео: возникновение тампонады сердца (eng)
Что такое систолическое и диастолическое давление: норма, отклонения
Систолическое АД – это давление крови в сосудах в момент сокращения сердца. Показатель зависит от силы, скорости сокращения миокарда, его состояния. Диастолическое АД – давление крови в сосудах в момент расслабления сердца. Разница между показателями называется пульсовым давлением. В норме его значение равно 30-40 мм рт. ст., САД должно быть не выше 129 мм рт. ст., ДАД – не выше 89 мм рт. ст.
Если полученная цифра выше, следует исключить артериальную гипертензию. Если показатель ниже нормы на 20% или ниже 90/60 мм рт. ст., то речь идет об артериальной гипотензии. Есть факторы, которые приводят к физиологическим колебаниям АД. При их устранении давление возвращается к нормальным цифрам. Если этого не происходит, необходимо обращаться к кардиологу.
Неотложная терапия
Учитывая риск для здоровья, первое, что требуется, если развивается тампонада сердца, – неотложная помощь.
Мероприятия первостепенной терапии включают в себя экстренный перикардиоцентез. Он проводится под контролем эхокардиографии с обязательным мониторированием артериального давления, пульса и температуры.
Особенностью крови, получаемой при перикардиоцентезе, является то, что жидкость не сворачивается, сколько бы она ни стояла.
Далее в зависимости от показаний пациенту назначаются антибиотики (их использование обязательно, так как есть риск заноса инфекции непосредственно в сосудистое русло при кардиоцентезе). Параллельно проводится и склерозирующая терапия (для скорейшего заживления травмы, нанесенной иглой).
При продолжающемся скоплении экссудата рекомендуется поставить катетер в перикардиальную полость, однако следует помнить, что при его постановке значительно возрастает риск инфицирования раны.
Прогноз и профилактика тампонады сердца
Тампонада сердца – опасный клинический синдром, угрожающий жизни и здоровью пациента. При отсутствии срочной медицинской помощи возможен летальный исход болезни. В случае со скоплением крови в полости перикарда (гемотампонада) – прогноз достаточно неутешительный – смерть наступает примерно у половины пациентов.
Возможность полного выздоровления полностью зависит от причины, повлекшей формирование сердечной тампонады. Вирусные, бактериальные или грибковые инфекции лечатся, как правило, успешно.
Внимание. Если причиной развития тампонады сердца послужила раковая опухоль, то исход синдрома во многом зависит от степени онкологического процесса и его распространённости.
Профилактика сердечной тампонады заключается в своевременной терапии воспалительных процессов в перикарде, качественном выполнении кардиологических операций, контроль за состоянием свёртывающей системы крови при лечении антикоагулянтами, а также своевременном лечении различных заболеваний, которые могут послужить причиной развития тампонады сердца.