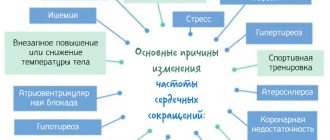
Атеросклеротический кардиосклероз — это одна из разновидностей ишемии сердечного органа, которая отмечена нарушением в кровоснабжении сердца кровью и нарушением кровотока.
Развивается кардиосклероз на почве прогрессирующего системного атеросклероза венечных артерий.
Атеросклеротический кардиосклероз проявляется из-за гипоксии сердечного органа от недостаточного его кровоснабжения, по причине сужения коронарных сосудов при склерозе.
Этот процесс необратимый в миокарде, когда кардиомиоциты заменены на соединительную и фиброзную ткань, что значительно утяжеляет функционирование сердечных камер.
Достаточно часто атеросклеротический кардиосклероз миокарда развивается у пациентов после 55-летнего возраста.
Атеросклеротическое поражение миокарда
Патология характерна увеличением сердечного органа, и его левостороннего желудочка, а также нарушается сердечный ритм.
Симптоматика во многом схожа с признаками развития недостаточности сердечного органа.
Перед тем, как в миокарде начнет развиваться кардиосклероз, пациент длительный период времени может болеть сердечными патрологиями и нестабильной стенокардией.
Рубцевание миокарда происходит по причине недостаточного кровотока в нём и развития коронарокардиосклероза.
По этой причине в миокарде образовывается много очагов некротического изменения сердечной мышцы.
Достаточно часто атеросклеротический кардиосклероз сопровождается такими патологиями сердца и системы кровотока:
- Артериальной гипертензией;
- Аортокардиосклероз;
- Мерцательная аритмия;
- Атеросклероз мозговых артерий.
Рубцевание миокарда
Клинические рекомендации по лечению
Задачами лечения коронарного атеросклероза являются:
- сокращение поступлений в организм холестерина;
- снижение синтеза холестерина с помощью медицинских препаратов;
- ускорение выведения холестерина и его производных;
- воздействие на другие причины: заместительная терапия при гормональном дисбалансе, сахарном диабете.
Чтобы снизить поступление в организм холестерина, пациент должен выполнять клинические рекомендации врача:
- устранить вредные привычки;
- соблюдать диету;
- нормализовать вес;
- принимать назначенные лекарства в установленной дозировке.
Больным назначают препараты, которые влияют на липидный обмен:
- препараты никотиновой кислоты: Эндурацин, Тредаптив;
- статины: Авестатин, Вазилип, Зоватин, Зокор;
- фибраты: Липантил, Трайкор, Трилипикс, Фенофибрат, Экслип;
- секвестранты желчных кислот.
Эффекты препаратов никотиновой кислоты проявляются в снижении уровня холестерина. Рекомендуют применять с антиагрегантами (Аспирин). Фибраты улучшают синтез «хорошего» холестерина, замедляют рост бляшек, но не рассасывают их. Секвестранты желчных кислот ускоряют выведение липидов и их производных. Наиболее мощным гиполипидемическим эффектом обладают статины.
Важно! Во время курса лечения проводят контроль функций печени.
Патогенез и причины патологии
Когда на миокарде случается замещение соединительной тканью клетки кардиомиоцитов, происходит рубцевание и миокард теряет свою эластичность и сократительную способность.
Рубцевание может происходить по некоторым причинам:
- После воспаления на сердечном органе (патология миокардит). Причиной миокардита у детей служит вирусные и инфекционные болезни, такие как корь, ветряная оспа, скарлатина. У взрослых причиной развития кардиоатеросклероза могут быть болезни — туберкулёз легки и сифилис. При лечении миокардита происходит затухание патологии, но мышечная сердечная ткань миокарда заменяется рубцом из фиброзной ткани. Этот процесс называется миокардический кардиосклероз;
- После оперирования на сердечном миокарде, происходит также рубцевание на месте выполнения хирургических работ, что становится причиной развития атеросклеротического кардиосклероза с некротическими последствиями;
- После некротического очагового кардиосклероза и постинфарктного склерозирования сердечного миокарда. После инфаркта миокарда в острой форме развития, некрозный участок настолько хрупкий к разрыву, что необходимо провести комплексное лечение, чтобы на этом месте мог сформироваться плотный рубец и предотвратить разрыв миокарда;
- Патология коронарокардиосклероз, является одной из причин развития данной сердечной патологии, которая спровоцирована ишемией сердечного органа. Ишемия происходит по причине отложения атеросклеротической бляшки в венечных артериях, а также атеросклеротических новообразованиях в артериях сердечного органа. Сердечная ишемия проявляется практически у каждого человека в глубоко преклонном возрасте, даже без развития коронаросклероза.
Патология коронарокардиосклероз, является одной из причин развития сердечной патологии
Причины
Причины атеросклероза сложны и до сих пор не поняты. Атеросклероз, как считают клиницисты, начинается, когда внутренний слой артерии поврежден. Стенки кровеносных сосудов реагируют на такое повреждение образованием бляшек, которые должны закрыть раневую поверхность. Разрастаясь, эти наслоения постепенно сужают кровеносные сосуды, что затрудняет ток крови. При определенных условиях они разрушаются и могут циркулировать с током крови по всему организму. Они могут закупоривать мелкие сосуды и нарушать кровоснабжение органов.
Факторы риска
Главной причиной развития атеросклеротического кардиосклероза, является накопление холестериновых отложений на эндотелии коронарных артерий, снабжающих сердечную мышцу кровью.
Процесс формирования атеросклеротических бляшек в венечных артериях — это стенозирующий аорто коронаросклероз.
Факторы-провокаторы, развития атеросклеротических изменений аорты и венечных артерий:
- Никотиновая и алкогольная зависимость. Это достаточно важный фактор в развитии атеросклеротического кардиосклероза и склероза коронарных артерий. Во время курения и употребления алкогольных напитков, сердечный миокард начинает работать при повышенной нагрузке и повышает риск развития склероза сердечных и коронарных артерий процентов на 20,0%;
- Гипертоническая болезнь приводит к повышенной нагрузке на сердечный орган, что становится причиной дисфункции клапанного аппарата сердца, а также сопутствует фиброзному рубцеванию на сердечных клапанах и на миокарде левостороннего желудочка;
- Высокая концентрация липидов в составе крови. Холестерин — это основа атеросклеротической бляшки, и высокая концентрация холестерола способствует развитию кардиосклероза;
- Недостаточная активность приводит к тому, что в организме повышается индекс холестерола, а также повышается глюкоза, и кровь становится более вязкой и может образовывать кровяные сгустки и эмболы. Гиподинамия становится причиной не только атеросклероза коронарных артерий, но и патологии сахарный диабет и при малой активности полностью нарушается метаболизм в организме;
- Ожирение. Данная патология есть следствием нарушенного метаболизма, и становится причиной развития атеро кардиосклероза;
- Сахарный диабет увеличивает риск развития атеросклеротических изменений не только в артериальном эндотелии, но и в кардиомиоцитах, вызывая синдром атрофического рубцевания сердечного миокарда;
- Недостаточность почечного органа может спровоцировать артериальную гипертензию, которая становится причиной фиброзного рубцевания левостороннего желудочка;
- Неправильное питание. Причиной накопления бляшек в коронарных артериях, есть питание продуктами, в которых высокое содержание животного жира. Также причиной развития бляшек есть продукты, способные нарушить липидный и углеводный обмен и метаболизм в человеческом организме;
- Наследственная генетическая предрасположенность к накоплению лишнего холестерина и развитию системного атеросклероза. При наследственном факторе развития атеросклеротических новообразований, атеросклероз различной локации развивается в 8 раз чаще, чем возникновение патологии без семейной предрасположенности;
- Половая принадлежность и возраст пациентов у мужчин после 40 — 45 лет, диагностируется развитие атеросклероза различной локации в 5 раз выше, чем у женщин. Также мужчины страдают чаще от атеросклеротического атеросклероза и его последствия инфаркта миокарда, чем женщины. Но кардиосклероз как причина смерти у женщин диагностируется чаще, чем у мужчин.
Никотиновая и алкогольная зависимость
Атеросклеротический кардиосклероз: код по МКБ-10, причины, лечение
Кардиосклероз – патологический процесс, связанный с формированием фиброзной ткани в сердечной мышце. Способствуют этому перенесенный инфаркт миокарда, острые инфекционно-воспалительные заболевания, атеросклероз венечных артерий.
Кардиосклероз атеросклеротического генеза обусловлен нарушением липидного обмена с отложением холестериновых бляшек на интиме сосудов эластического типа. В продолжении статьи будет рассмотрено о причинах, симптомах, лечении атеросклеротического кардиосклероза и его классификация согласно МКБ-10.
Классификационные критерии
В этой рубрике стоит отметить, что рассматриваемая патология не является самостоятельной нозологической единицей. Это одна из разновидностей ишемической болезни сердца (ИБС).
Вместе с тем принято рассматривать все нозологии согласно международной классификации болезней десятого пересмотра (МКБ-10). Этот справочник поделен на рубрики, где каждой патологии присваивается цифровое и буквенное обозначение. Градация диагноза выглядит следующим образом:
- I00-I90 – болезни системы кровообращения.
- I20-I25 – ишемическая болезнь сердца.
- I25 – хроническая ишемическая болезнь сердца.
- I25.1 – атеросклеротическая болезнь сердца
Этиология
Как уже упоминалось выше, основной причиной патологии является нарушение жирового обмена.
Вследствие атеросклероза венечных артерий сужается просвет последних, и в миокарде появляются признаки атрофии миокардиальных волокон с дальнейшими некротическими изменениями и формированием рубцовой ткани.
Это также сопровождается гибелью рецепторов, что увеличивает потребность миокарда в кислороде.
Подобные изменения способствуют прогрессированию ишемической болезни.
Принято выделять факторы, приводящие к нарушению холестеринового обмена, которыми являются:
- Психоэмоциональные перегрузки.
- Малоподвижный образ жизни.
- Курение.
- Повышенное артериальное давление.
- Нерациональное питание.
- Избыточная масса тела.
Клиническая картина
Клинические проявления атеросклеротического кардиосклероза характеризуются следующими симптомами:
- Нарушение коронарного кровотока.
- Расстройство ритма сердца.
- Хроническая недостаточность кровообращения.
Нарушение коронарного кровотока проявляется ишемией миокарда. Пациенты ощущают боли за грудиной ноющего или тянущего характера с иррадиацией в левую руку, плечо, нижнюю челюсть.
Реже болевые ощущения локализуются в межлопаточной области либо иррадиируют в правую верхнюю конечность.
Провоцируется ангинозный приступ физической нагрузкой, психоэмоциональной реакцией, а по мере прогрессирования заболевания возникает и в покое.
Купировать боль можно с помощью препаратов нитроглицерина. В сердце находится проводящая система, благодаря которой обеспечивается постоянная и ритмичная сократительная способность миокарда.
Электрический импульс движется по определенному пути, постепенно охватывая все отделы. Склеротические и рубцовые изменения представляют собой препятствие на пути распространения волны возбуждения.
В результате меняется направление движения импульса и нарушается сократительная деятельность миокарда.
Пациентов с атеросклеротическим атеросклерозом беспокоят такие виды аритмии, как экстрасистолия, мерцательная аритмия, блокады.
ИБС и ее нозологическая форма атеросклеротический кардиосклероз имеет медленно прогрессирующее течение, и пациенты на протяжении многих лет могут не ощущать никаких симптомов.
Однако все это время в миокарде происходят необратимые изменения, что в итоге приводит к хронической сердечной недостаточности.
В случае застоя в малом круге кровообращения отмечаются одышка, кашель, ортопноэ. При застое в большом круге кровообращения характерны никтурия, гепатомегалия, отеки ног.
Терапия
Лечение атеросклеротического кардиосклероза подразумевает коррекцию образа жизни и использование медикаментозных средств. В первом случае необходимо сделать упор на мероприятия, направленные на устранение факторов риска. С этой целью необходимо нормализовать режим труда и отдыха, снизить вес при ожирении, не избегать дозированных физических нагрузок, соблюдать гипохолестериновую диету.
В случае неэффективности вышеуказанных мероприятий назначаются лекарственные средства, способствующие нормализации липидного обмена. Разработано несколько групп препаратов для этой цели, но большей популярностью пользуются статины.
Механизм их действия основан на угнетении ферментов, участвующих в синтезе холестерина. Средства последнего поколения способствуют также повышению уровня липопротеидов высокой плотности, а проще говоря, «хорошего» холестерина.
Еще одним немаловажным свойством статинов является то, что они улучшают реологический состав крови. Это препятствует образованию тромбов и позволяет избежать острых сосудистых катастроф.
Заболеваемость и смертность от сердечно-сосудистой патологии растет с каждым годом, и любой человек должен иметь представление о такой нозологии и правильных методах коррекции.
Источник: https://VseOSerdce.ru/disease/cardiosclerosis/ateroskleroticheskij-kardioskleroz-mkb.html
Виды
Атеросклеротический кардиосклероз разделен на 2 вида:
- Диффузный мелкоочаговый склероз;
- Диффузный крупноочаговый склероз.
Помимо этого кардиосклероз разделяется по типам возникновения:
- Ишемический тип — развитие патологии начинается после продолжительной гипоксии миокарда из-за недостатка в поставке крови в сердечную мышцу;
- Постинфарктный тип возникает на месте некротической ткани после приступа инфаркта;
- Смешанный тип развивается от гипоксии миокарда по причине развития инфаркта.
Атеросклероз кардиосклероз код по мкб 10
Атеросклеротическое поражение кровеносных сосудов — одно из самых распространенных заболеваний ССС. Опасность его кроется в долгом бессимптомном периоде и быстром развитии при наличии нескольких факторов риска. Несвоевременное или неправильное лечение может привести к осложнениям и закончится инсультом, инфарктом или смертью.
Что такое атеросклеротический кардиосклероз
По медицинской классификации международной атеросклероз относится к болезням системы кровообращения.
Атеросклеротический кардиосклероз мкб 10 имеет код I25.1, который расшифровывается так:
- Болезни ССС;
- Ишемическая болезнь сердца и ее хроническая форма;
- Атеросклероз.
В группу входят несколько форм заболевания, которые вызваны отложениями холестерина. Код I25.1 распространяется на:
- Атеросклероз венечных и коронарных сосудов;
- Коронарный атеросклероз, осложненный ИБС.
Атеросклеротический кардиосклероз (АК) отличается стремительным разрастанием соединительных клеток в сердечной мышце, что приводит к замещению тканей миокарда и образованию большого количества рубцов.
Сопровождается развитие болезни нарушением работы всей ССС, ухудшением кровообращения и плохим самочувствием.
Виды АК
По распространенности патологии медики разделяют кардиосклероз на:
- Диффузный;
- Мелкоочаговый;
- Очаговый.
Для диффузной формы характерно возникновение и разрастание во всем миокарде клеток соединительной ткани. Особенность диффузного кардиосклероза — равномерное развитие патологии и наличие фоновой хронической ИБС. Мелкоочаговая форма отличается от диффузной небольшими вкраплениями видоизмененных клеток.
Обычно они имеют вид белесых тонких прослоек и расположены в глубоких мышечных слоях. Эта форма развивается на фоне продолжительной гипоксии миокарда. Для очаговой формы характерно появление в миокарде отдельных крупных или мелких рубцов. Очаговый кардиосклероз возникает обычно после инфарктов миокарда.
Еще одна официальная классификация делит заболевание по причинным факторам. Согласно этой классификации кардиосклероз бывает постинфарктным, атеросклеротическим, постмиокардическим, врожденным.
Первичная или врожденная форма — одна из редких, обычно диагностируется при коллагенозе или врожденном фиброэластозе.
Постинфарктная форма
Постинфарктный диффузный кардиосклероз имеет очаговый характер и проявляется в виде осложнения некроза миокарды. Из-за отмирания волокон сердечной мышцы образуется плотная и грубая соединительная ткань, провоцирующая появление рубцов.
Эти изменения заставляют орган увеличиться в размерах, чтобы продолжать выполнять свою функцию и поддерживать нормальное кровоснабжение организма. Со временем миокард теряет сократительные способности и начинает развиваться дилатация.
Это патология, при которой объемы камер сердца увеличиваются, но толщина сердечной стенки остается неизменной. Дальнейшее развитие недуга может закончиться пересадкой сердца.
Постинфарктный тип кардиосклероза в медицине рассматривается как самостоятельная форма ИБС. При повторном инфаркте течение болезни осложняется развитием аневризмы левого желудочка, критическими нарушениями ритма сердца и нарушением проводимости, острой сердечной недостаточностью.
Атеросклеротическая форма
На фоне хронической ИБС развивается атеросклероз коронарных кровеносных сосудов, основа атеросклеротической формы. Патология появляется из-за продолжительной гипоксии и длительное время протекает бессимптомно.
Приводит к ней недостаточное кровоснабжение мышц сердца из-за холестериновых отложений в коронарных сосудах. Атеросклеротическая форма обычно имеет диффузный характер и сопровождается атрофией и дистрофией миокардических клеток.
При прогрессировании патология приводит к дилатации и приобретенным порокам сердца.
Постмиокардическая форма
Возникновение данной формы АК происходит из-за воспалительных процессов в миокарде. Постмиокардический атеросклероз обычно поражает молодых людей, которые перенесли сложные инфекционные заболевания или имеют выраженные аллергические реакции. Патология поражает разные отделы сердечной мышцы и имеет диффузный характер.
Причины заболевания
У кардиосклероза есть три основные причины:
- Недостаточность кровоснабжения, которая происходит на фоне сужения крупных кровеносных сосудов;
- Воспалительные процессы, локализующиеся в сердечной мышце;
- Растяжение стенок сердца и значительное увеличение объема мышечной ткани.
К факторам, способствующим развитие болезни, относят:
- Наследственность;
- Гиподинамия;
- Ожирение;
- Злоупотребление алкоголем и курение;
- Неправильное питание;
- Повышенные физические и эмоциональные нагрузки.
Важную роль играет также возраст и пол: мужчины подвержены болезни чаще в возрасте от 35 до 45 лет, женщины — от 40 до 55 лет. Спровоцировать возникновение кардиосклероза могут и сторонние хронические заболевания — гипертония, сахарный диабет, почечная недостаточность и т.д.
Симптоматика болезни
Обычно на ранних стадиях симптомы заболевания выражены слабо. Диффузный атеросклероз очаговой формы проявляется нарушением сердечного ритма и слабой давящей болью. Аритмия может также свидетельствовать о развивающемся склерозировании. Диффузная форма часто имеет симптомы сердечной недостаточности, сила которых возрастает с увеличением площади пораженной ткани.
Источник: https://eltransteh.ru/ateroskleroz-kardioskleroz-kod-po-mkb-10/
Симптомы атеросклеротического кардиосклероза
Атеросклеротический кардиосклероз развивается достаточно длительный период времени, и если нет квалифицированного лечения, может начать быстро прогрессировать.
Симптомы патологии:
- Начинается патология с признаков одышки после физического напряжения, а потом одышка может быть даже в период покоя;
- Быстрая утомляемость организма;
- Болезненность в районе сердечного органа;
- Усиление боли в ночной период суток во время сна;
- Сердечные приступы стенокардии с болью, которая отдает в плечо, в руку, в спину;
- Боль в голове;
- Посторонние шумы в ушах — это признак гипоксии клеток мозга;
- Учащенное сердцебиение — тахикардия;
- Патология мерцательная аритмия.
Боли в области сердца
Головные боли
Нарушен сердечный ритм
Симптомы
Симптомы атеросклеротической болезни сердца на начальных стадиях формирования бляшек не проявляются. Пациенты могут чувствовать сонливость и быструю утомляемость. По мере развития гипоксии, больной жалуется на следующие признаки:
- одышка в состоянии покоя, усиливающаяся при физической нагрузке;
- тяжесть за грудиной;
- периодические приступы головной боли;
- сонливость;
- повышение артериального давления;
- ощущение кома в горле;
- чувство покалывания в кистях рук.
Интенсивность проявлений атеросклеротической болезни зависит от сопутствующих патологий. У больных может возникать боль в груди, которая имеет тянущий, приступообразный характер. При прогрессирующем коронарном атеросклерозе возникают приступы аритмии.
Опасность для жизни человека представляет фибрилляция желудочков и пароксизмальная тахикардия.
Кислородное голодание миокарда приводит к появлению следующих признаков:
- заторможенность;
- обморочное состояние;
- тревога при приступах тахикардии;
- головокружение.
Несмотря на разнообразие клинической картины, поставить по жалобам пациента диагноз затруднительно. Больным назначают лабораторные и инструментальные методы обследования.
Диагностика
Для установки правильного диагноза атеросклеротический кардиосклероз, одного осмотра доктора недостаточно, необходимо пройти ряд инструментальных методов диагностики, и сдать кровь на анализ.
К методам диагностики относятся:
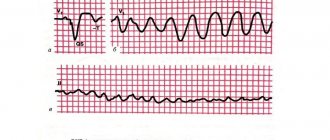
- Электрокардиография — это метод выявления недостатка в кровоснабжении тканей миокарда, нарушения в ритмичности сердечного органа, а также гипертрофия, или фиброз левостороннего желудочка;
- Эхокардиография — это метод определения сократительной способности сердечной мышцы, а также функционирования сердца и клапанов;
- Велоэргометрия определяет реакцию работы сердечного миокарда в период физической активности и нагрузки. Во время проведения процедуры, пациент едет на велотренажере, а его показатели сердца фиксируются при помощи ЭКГ;
- Метод ангиографии коронарных артерий, с введением в них контрастного вещества для определения масштаба атеросклеротического изменения в сосудах;
- Ультразвуковое обследование плеврального отдела;
- УЗИ аорты грудного и брюшного одела;
- Ритмокардиография определяет проводимость сердечного импульса и ритмичность в сокращении миокарда;
- МРТ (магнитно-резонансная томографии) — доктор видит трехмерное изображение сердечного органа и коронарных артерий;
- К лабораторным методам диагностики относится — биохимический анализ состава крови с липидным профилем, в котором отражается общий холестерин, фракции липопротеидов, а также показатель глюкозы.
Электрокардиография
Лечение
Специализированного лечения атеросклеротического кардиосклероза не существует, вся терапия связана с предотвращением обострений патологии и снятия симптоматики.
Преобразование кардиомиоцитов в фиброзные рубцы вылечить нет возможности, можно только применить поддерживавшую терапию препаратами, которые больному придётся принимать пожизненно.
В обязательном порядке назначаются сосудорасширяющие препараты, которые снижают показатель ишемии сердечного миокарда.
В случае значительного (до 70,0) атеросклеротического наслоения в просвете коронарных артерий, проводится операция по отсечению бляшки и расширению артериального просвета.
Также для поддержания сердечной мышцы можно воспользоваться рецептами народной медицины, и витаминными комплексами.
Не стоит забывать и об адекватной нагрузки на организм, которая поможет улучшить качество жизни больного.
Методы лечения болезни
Лечение атеросклеротического кардиосклероза проводится только на основе полученных данных после комплекса диагностических мер.
Направлено лечение не только на устранение причин и на снижение уровня холестерина в крови, коррекцию АД, восстановление эластичности артерий и нормализацию кровоснабжения. Для этого пациенту назначают комплексное лечение, состоящее из медикаментозной терапии, перемены образа жизни и диеты. Если заболевание находится в запущенной стадии, то применяют хирургические методы (стентирование или шунтирование, удаление аневризмы или установка кардиостимулятора).
Медикаментозная терапия использует в лечении болезни препараты нескольких групп. Для усиления анаболических процессов назначают лекарства из группы анаболиков (Силаболин, Инозин). Чтобы предотвратить тромбообразование и избежать развития тромбоза прописывают антиагреганты (Индобуфен, Дипиридамол, Ацетилсилициловую кислоту).
Никотиновую кислоту включают для улучшения обменных процессов, для нормализации окислительно-восстановительных реакций и укрепления иммунной системы. Корректоры микроциркуляции и ангиопротекторы (Ксантинола никотинат) прописывают для расширения сосудов, нормализации реологических свойств крови и повышения проницаемости сосудов. Лекарство также снимает отечность и запускает метоболические процессы в тканях кровеносных сосудов.
Для снижения уровня холестерина и регуляции уровня липопротеидов в крови назначают статины (Правастатин или Ловастатин). Чтобы предотвратить разрушение клеточных мембран пациенту дополнительно рекомендуют принимать гепатопротекторы (Тиоктоновая кислота).
Блокирование бета-адренорецепторов происходит при помощи бета-адреноблокаторов (Бисопролол, Талинолол, Атенолол). Чтобы устранить мерцательную аритмию и иные нарушения сердечного ритма выписывают антиаритмические лекарства (Аденозина фосфат).
Дополнительно по результатам анализов могут быть назначены:
- Корректоры нарушения кровообращения головного мозга;
- Витамины;
- Метаболики;
- Анальгетики;
- Аденозинергические препараты;
- Нитратоподобные лекарства;
- Адсортенты и антациды;
- Репаранты;
- Ингибиторы АПФ.
Необходимым условием для выздоровления является повышение физической активности и постоянное соблюдение диеты.
Чтобы избежать риска развития осложнений необходимо уделять время продолжительным прогулкам на свежем воздухе, ЛФК и плаванию. В питании кардиологи рекомендуют:
- Отказаться от соли;
- Отказаться от жирной пищи, консервов, фаст-фуда, масла;
- Контролировать потребление жидкости;
- Отказаться от продуктов, возбуждающих нервную и сердечно-сосудистую систему;
- Употреблять больше овощей и фруктов, морепродуктов, круп и орехов;
- Готовить на пару или запекать вместо жарки.
Комплексное лечение также может включать направление на курортно-санаторное лечение, посещение психолога, курс массажных процедур. Пациенту необходимо настроиться на то, что процесс лечения долгий, а придерживаться диеты и принимать отдельные препараты придется на протяжении жизни.
Профилактика
Чтобы предотвратить атеросклеротический кардиосклероз, необходимо придерживаться мер профилактики задолго, как начнет в системе кровотока развиваться атеросклероз.
Основные и простые меры профилактики:
- Противохолестериновая диета;
- Отказ от никотиновой и алкогольной зависимости;
- Адекватные ежедневная активность и нагрузки;
- Избегать стресса;
- Контролировать массу тела, индекс АД, показатели холестерина и глюкозы;
- Систематически проходить профилактические осмотры у — эндокринолога, кардиолога, терапевта.
Прогноз и профилактика заболевания
Прогноз любой из форм кардиосклероза зависит от степени заболевания, наличия отягощающих факторов и готовности пациента следовать курсу назначенного лечения. Если нет аритмии и нарушения кровообращения основных органов, то врачи ставят благоприятный прогноз. Если на фоне АК возникла сердечная аневризма, предсердно-желудочковая блокада или тяжелая форма тахикардии, то повышается риск летального исхода. Для сохранения жизни пациента проводят экстренные операции и установку электрокардиостимулятора.
Возможно ли избежать фатальных последствий (аритмия, инфаркт, аневризма и т.д.) при кардиосклерозе зависит от своевременного обращения к врачу и соблюдения всех предписаний кардиолога. Самолечение недопустимо: прием препаратов без согласования с лечащим врачом может закончиться остановкой сердца.
Основные профилактические меры — это контроль болезни-триггрера, которая может стать основой для кардиосклероза, здоровый образ жизни, правильный подход к организации питания, отказ от курения и минимизация стрессовых ситуаций.