В последнее время болезни сердца все чаще выявляются в детском возрасте. Наиболее распространенной патологией сердечной мышцы у детей является кардиопатия — заболевание неинфекционного происхождения, проявляющееся в изменениях тканей сердца. Как проявляется и лечится кардиопатия у детей?
Клиническая картина
Проявления кардиопатии отличаются, в зависимости от ее формы. Для застойной разновидности болезни характерны следующие признаки:
- болевые ощущения давящего и ноющего характера в груди, не купируемые «Нитроглицерином»;
- появление признаков цианоза на лице (посинения кожи);
- деформация грудной клетки из-за гипертрофии сердца (появление «сердечного горба»).
Признаки застойной кардиопатии прогрессируют крайне быстро. Постепенно болезнь приводит к ограничению возможности двигаться.
Рестриктивная форма патологии проявляется следующими симптомами:
- болевые ощущения в области сердца;
- одышка при любой физической активности;
- отеки лица;
- рост живота.
Диагностируется рестриктивная разновидность болезни преимущественно в тропиках. Физическая активность больного значительно снижается из-за усугубляющегося состояния.
Гипертрофический вид недуга имеет ярко выраженную симптоматику:
- острая боль в груди;
- проявление аритмии;
- постоянная одышка;
- потеря сознания;
- головокружение.
Постепенно развивающаяся сердечная недостаточность усугубляет состояние больного. В запущенных случаях даже при легкой физической нагрузке возможен летальный исход.
Для ишемической кардиопатии свойственны такие симптомы:
- аритмия;
- болевые ощущения в сердце;
- частая одышка;
- общая слабость;
- нехватка кислорода;
- чрезмерное потоотделение;
- побледнение кожного покрова;
- потеря сознания.
Симптомы становятся более выраженными при физической нагрузке. Сердечная недостаточность из-за ишемии быстро прогрессирует и может привести к отрыву тромба и летальному исходу.
Проявление вторичного типа патологии зависит от локализации и выраженности первичного патологического процесса. Чаще всего она выражается следующими симптомами:
- чрезмерная потливость;
- отеки;
- ощущение сдавливания в области сердца;
- кашель;
- частая одышка.
Вторичная кардиопатия у детей обычно прогрессирует по мере развития первичного заболевания. Во время диагностики врачи видят ее в виде нарушения целостности миокарда.
Функциональная разновидность проявляется признаками вегетососудистой дистонии:
- предобморочное состояние;
- приступы одышки;
- аритмии (преимущественно тахикардии, экстрасистолии);
- чрезмерное потоотделение.
Развитие болезни зависит от степени перегрузки ребенка. Если проблему не выявить своевременно, то избежать серьезных патологических изменений миокарда не удастся.
Обнаружить кардиопатию как у новорожденных, так у детей в подростковом периоде, затруднительно. Симптомы, свойственные болезни, чаще всего приписывают прочим патологиям сердечно-сосудистой системы. Поставить точный диагноз врач может лишь с помощью комплексного инструментального обследования.
Диагностика
Сложнее всего вывить кардиопатию у новорожденных, поэтому подозрение на проблемы с сердцем обычно возникает еще в момент родов. Обычно это асфиксия, родовые травмы и наличие инфекции. Наиболее часто диагностируют постгипоксическую кардиопатию у грудничков. Любой из этих пунктов может стать причиной более тщательного наблюдения за новорожденным в первые недели его жизни.
Для непосредственной диагностики используют 3 основных метода:
- УЗИ сердца;
- ЭКГ;
- Эхокардиографию.
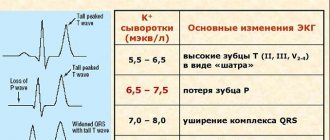
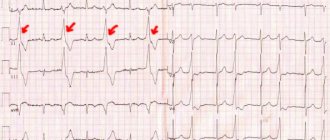
Проблемы с сердцем отражаются на его ритме, а с помощью этих способов можно досконально изучить сердцебиение и поставить диагноз. К примеру, для ЭКГ электроды ставятся на разные участки, что соответствует разным областям сердца. Готовая диаграмма вырисовывает картину по каждому участку, что дает возможность определить конкретную разновидность болезни.
В некоторых случаях кардиолог может назначить дополнительно рентген грудной клетки. Такая «фотография» сердечной мышцы позволяет увидеть, насколько увеличен желудочек. Чаще всего рентген назначают при дилатационной кардиопатии.
Причины
Кардиопатия у детей преимущественно развивается по таким причинам:
- Генетика. Кардиомиоциты (клетки сердца) состоят из белков. Они принимают участия во всех процессах, выполняемых сердечной мышцей. Закладывается информация о структуре клеток сердца на генетическом уровне. Если у малыша есть дефектный ген, то существует вероятность неправильного развития основного органа. В этом случае речь идет о первичной форме кардиопатии.
- Инфекционная или токсичная природа. На развитие кардиопатии могут влиять токсины и инфекции, попадающие в организм. Выявляют их не сразу из-за частого отсутствия выраженных симптомов. Нарушения работы клапанов или коронарных сосудов не выявляются.
- Аутоимунные сбои. Нарушения в работе иммунной системы в основном возникают из-за инфекций, токсинов и гормональных всплесков. Организм начинает уничтожать собственные клетки, тем самым вызывая вторичные патологии.
- Фиброз (кардиосклероз). Замещение тканей сердца соединительными волокнами приводит к нарушению сократительной способности из-за потери эластичности. Наиболее часто возникает фиброз после пережитого инфаркта миокарда, поэтому его природа преимущественно вторичная.
Перечисленные случаи считаются основными, но врачам удается лишь купировать их проявления. Устранить причины фактически невозможно из-за отсутствия эффективных средств лечения.
Среди патологий сердечно-сосудистой системы, оказывающих влияние на развитие кардиопатии, можно выделить наиболее основные:
- гипертоническая болезнь;
- ишемия сердца;
- амилоидная дистрофия (сбой в белковом обмене);
- нарушения в эндокринной системе;
- отравление токсинами;
- болезни соединительных тканей.
Патогенез
Поражение сердечной мышцы в первую очередь связано с её механическими (перекачиванием крови) и электрическими функциями (проводимостью). В основе патологических процессов лежит:
- наличие инфекционных, вирусных и воспалительных аспектов;
- аутоиммунные нарушения — белки сердца могут приобретать антигенные характеристики, что провоцирует синтез антител к ним и приводит к растяжению камер сердца и систолической дисфункции;
- отравления различными химическими веществами, в том числе тяжелыми металлами, медикаментозными препаратами, алкоголем, наркотиками и т.д.;
- экологические факторы, включая радиационные поражения;
- декомпенсация состояний;
- травмы;
- ишемия – недостаток кровоснабжения самой сердечной мышцы;
- врожденные дефекты – пороки сердца и генетическая предрасположенность;
- онкообразования.
Функциональная кардиопатия
Функциональная патология связана с нарушением возможности выполнять основную задачу сердца — перекачивать кровь. Воздействие негативных факторов может приводить к уменьшению количества нормально и полноценно функционирующих клеток сердца – кардиомиоцитов. Это приводит к уменьшению сердечного выброса, что может повлечь ухудшение коронарной перфузии, снижение оксигенации тканей, задержке жидкости, активации симпатической нервной и ренин-ангиотензиновой системы, периферической вазоконстрикции, к тахикардии и аритмиям.
Случается, что кардиологические нарушения — не часть генерализированного заболевания, а изолированы. Они могут приводить не только к инвалидизации, но и к смертельному исходу.
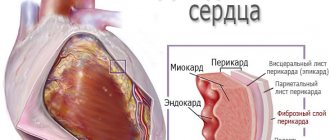
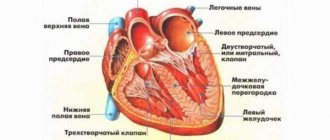
Строение сердца
Функциональная кардиопатия
При провисании митрального клапана и обилии сухожильных нитей врач ставит диагноз функциональная кардиопатия. Подобные нарушения в строении сокращенно называются МАРС (малыми аномалиями развития сердца). Они способствуют возникновению приступов аритмии при физической активности. Если ребенок будет продолжать перенапрягаться (на физкультуре, при игре с друзьями, занимаясь на секции), то со временем начнет развиваться сердечная недостаточность.
Составление схемы лечения кардиологом потребуется при наличии у ребенка стойкой аритмии и проявлений митральной регургитации (обратного оттока крови). В качестве средств лечения врачом будут назначены медикаменты на основе магния и антиаритмические препараты. Не менее важно составить график дня, чтобы убрать нагружающие сердце мероприятия.
При выявлении функциональной кардиопатии, независимо от ее тяжести, родители должны оградить своего ребенка от физических и умственных перегрузок и соблюдать все рекомендации кардиолога. Самостоятельно использовать препараты для коррекции ритма сердца, а также увеличивать или уменьшать указанные в схеме лечения дозировки недопустимо. Сердечная мышца ребенка еще не до конца не окрепла, а наличие патологических изменений в структуре миокарда лишь усугубляет ситуацию, поэтому только врач может назначать курс терапии и изменять его.
Для насыщения сердца полезными веществами потребуется изменить рацион питания ребенка. Из него желательно убрать сладости, фаст-фуд и другую вредную пищу в пользу овощей и фруктов, богатых витаминами и микроэлементами.
Способы лечения
Специфического лечения нет.
При дилатационной кардиомиопатии проводится терапия сердечной недостаточности:
- Дигоксин у малых дозах.
- Ингибиторы АПФ: каптоприл (подросткам – эналаприл).
- Мочегонные: фуросемид.
- При тяжелой сердечной недостаточности в отделении интенсивной терапии применяют допамин и добутамин, стероидные противовоспалительные, оксигенотерапия за показаниями. Лечение аритмий за протоколами.
- При нарушении микроциркуляции и склонности к тромбообразованию: гепарин подкожно или внутривенно, непрямые антикоагулянты (варфарин, ривароксабан, дабигатран).
- Кардиопротекторы: панангин, милдронат, кардонат.
При гипертрофической кардиопатии:
Сердечные гликозиды и другие кардиотоники противопоказаны.- Ограничиваются физические нагрузки (особенно если это подросток).
- Применяются бета-адреноблокаторы: пропранолол. Иногда антагонисты кальция: верапамил.
- Профилактика инфекционного эндокардита: антибиотики.
- При сердечной недостаточности: ингибиторы АПФ, диуретики.
- Противоаритмические при необходимости.
- При неэффективности консервативной терапии – кардиохирургическое лечение.
При рестриктивной кардиомиопатии:
- Сердечные гликозиды и другие кардиотоники противопоказаны.
- Спорт запрещен. Физические нагрузки ограничиваются (особенно детям).
- Антагонисты кальция: верапамил, дилтиазем.
- Антиаритмики: амиодарон.
- Лечение сердечной недостаточности.
Вторичная форма болезни
Вторичная кардиопатия у детей является следствием другого патологического процесса. Зачастую причиной его развития становятся следующие состояния организма:
- гормональные перестройки;
- нарушения обменных процессов;
- отравление токсическими веществами.
Лечение вторичной формы патологии назначается лечащим врачом после обследования, целью которого является определение истинной причины развития. Суть терапии будет основана на коррекции питания, снижении нагрузок на сердце и устранение основного патологического процесса.
Факторы развития
Нарушения развития сердечной мышцы бывает первичным или вторичным. Иногда ребенку такая патология достается по “наследству”. Врожденной кардиопатия считается, если у грудничка есть генетическая мутация, нарушающая состав белков в кардиомиоцитах. От них зависит качество работы сократительной функции сердца. Определить такое отклонение можно в первые дни жизни, что облегчает контроль над заболеванием.
Прогноз
Кардиопатия у детей имеет благоприятный прогноз лишь при раннем выявлении. Своевременно остановленный патологический процесс позволит ребенку прожить до старости, но ему придется соблюдать рекомендации специалистов и вести здоровый образ жизни. При позднем выявлении кардиопатии возможно развитие осложнений, приводящих в инвалидности и летальному исходу.
Хирургическое лечение (в случае успеха) продлевает жизнь больному, способно устранить основную причину развития кардиопатии. Минусом операции является высокий риск летального исхода. По статистике, на операционном столе во время хирургического вмешательства на сердце умирает каждый 6 человек.
Кардиопатия в последние годы диагностируется все чаще. Специалисты утверждают, что вина лежит на ухудшающейся экологии и употреблении ненатуральных продуктов. В детском возрасте ее можно остановить без смертельных для организма осложнений, если начать лечение своевременно. Основу терапии составляют антиаритмические и магнийсодержащие препараты, коррекция образа жизни. Тяжелые случаи требуют оперативного вмешательства.
Профилактика
Чтобы предупредить развитие кардиопатии необходимо:
- отказаться от курения, алкоголя и наркотических средств;
- регулярно проходить полное обследование здоровья;
- не принимать хаотически медицинские препараты и не заниматься самолечением;
- контролировать вес;
- избегать психологических перенапряжений;
- придерживаться правильного питания;
- нормировать физические нагрузки и отдых – не менее часа пеших прогулок и восьми часов сна.