Приказ № 273 от 23.11.2004
Стандарт санаторно-курортной помощи больным с расстройствами вегетативной нервной системы и невротическими расстройствами, связанными со стрессом, соматоформными расстройствами
Модель пациента
Категория возрастная: взрослые, дети
Класс болезней V: психические расстройства и расстройства поведения
Группа заболеваний: невротические, связанные со стрессом и соматоформные расстройства
Код по МКБ-10: F45.3. F48.0, F48.8
Виды и симптомы НЦД
Общие симптомы дистонии: невроз, утомляемость, слабость, раздражительность, снижение памяти, внимания. Для кардиального типа характерна одышка, сбой ритма сердца, незначительное снижение или повышение артериального давления, боль в сердце. Так как нейроциркуляторная дистония по кардиальному типу не имеет точных признаков, сразу определить заболевание сложно. Чтобы легче было диагностировать патологию, согласно жалобам больных ее разделили на 4 формы:
- Кардиалгическая. Главный симптом – боль в сердце, которая может быть ноющая, сдавливающая, колющая.
- Тахикардическая. Характеризуется повышением частоты пульса более 100 ударов в минуту. Сопровождается одышкой, головной болью, приступами паники.
- Аритмическая. Нарушение ритма сердца в виде фибрилляции желудочков, предсердий или экстрасистолии. Аритмическая форма также проявляется выраженной утомляемостью, слабостью, бледностью кожных покровов, одышкой.
- Брадикардическая. Характеризуется снижением сердечного ритма, признаками недостатка кислорода: слабостью, головокружением, похолоданием конечностей.
В зависимости от уровня давления выделяют гипотензивную, гипертензивную, смешанную форму. При первой форме систолическое давление снижается менее 100 мм. рт. ст., возникает головокружение, предобморочное состояние или потеря сознания. Для гипотензивной формы характерна выраженная слабость, утомляемость, зябкость стоп, кистей. Как правило, больные имеют худощавое телосложение, холодные, влажные ладони, бледную кожу.
При гипертензивной форме отмечается преходящее повышение систолического давление от 130 мм. рт. ст. и выше. Чаще такая форма не проявляется ухудшением общего состояния, иногда больные жалуются на периодическую головную боль, приступы сердцебиения, слабость. По проявлениям нейроциркуляторная дистония гипертензивной формы схожа с гипертонической болезнью.
Отличить симптомы НЦД от заболеваний сердечно-сосудистой системы можно по следующим признакам:
- При НЦД боль возникает во время физической нагрузки, при патологии сердца после.
- Нестабильность эмоций, настроения, неврозоподобное состояние не характерно для сердечных заболеваний.
- При НЦД симптоматика разнообразна и может проявляться со стороны многих органов и систем, при патологии сердца симптомы связаны только с ним.
- После приема успокоительных средств уменьшаются или исчезают симптомы при НЦД. При патологии сердца они не эффективны.
При НЦД могут возникать вторичные признаки в виде апатии, дрожи в конечностях, озноба, нарушении сна.
Важно! Симптомы дистонии могут возникать и исчезать спонтанно в отличие от сердечной патологии.
Вегето-сосудистая дистония код по МКБ-10
Главная -> Типы ВСД -> Вегетососудистая дистония шифр по МКБ-10
Дело в том, что в Международной классификации болезней (МКБ 10) нет таких заболеваний, как вегето-сосудистая дистония и нейроциркуляторная дистония. Официальная медицина до сих пор отказывается признавать ВСД как отдельное заболевание.
Поэтому часто ВСД определяют в составе другого заболевания, симптомы которого проявляются у больного и которое обозначено в МКБ-10.
Например, при ВСД по гипертоническому типу могут поставить диагноз Артериальная гипертензия (гипертоническая болезнь). Соответственно код по МКБ-10 будет I10 (первичная гипертензия) или I15 (вторичная гипертензия).
Очень часто ВСД можно определить как симптокомплекс, характерный для соматоформной дисфункции вегетативной нервной системы. В этом случае код по МКБ-10 будет F45.3. Здесь диагноз должен ставить психиатр или психоневролог.
Также часто ВСД определяют как «Другие симптомы и признаки, относящиеся к эмоциональному состоянию » (код R45.8 ). В этом случае консультация психиатра не обязательна.
Немедикаментозное лечение
Основное в лечении НЦД – формирование правильного образа жизни, коррекции режима труда и отдыха, полноценный сон.
Следует отказаться от сверхурочной и ночной работы, командировок, при наличии профессиональных вредностей максимально нивелировать их влияние или сменить род деятельности.
Важны соблюдение диеты, нормализация веса, отказ от алкоголя и курения, длительные прогулки на свежем воздухе, адекватная физическая активность, исключение стрессов.
Лечение НДЦ требуется комплексное и включает в себя психотерапевтическое воздействие, лечебную физкультуру, физиолечение и только при крайней необходимости медикаментозную коррекцию симптомов.
Важно устранить очаги хронической инфекции, скорректировать общесоматические расстройства. Назначают терапию поливитаминами, адаптогенами.
В обязательном порядке должны быть купированы гормональные нарушения, особенно у женщин.
Используют успокоительные средства, чаще растительного происхождения – экстракт валерианы, пустырника.
С участием психотерапевта назначаются более сильные препараты – транквилизаторы (феназепам, диазепам, хлордиазепоксид), которые оказывают анксиолитическое и вегетостабилизирующее действие, выраженный антифобический эффект.
Для купирования симпатоадреналовых кризов назначаются бета-адреноблокаторы. Курсами применяют витамины группы В.
Используются лечебные ванны (хвойные, кислородные), контрастный душ, магнитотерапия, лазеротерапия, тепловые процедуры, лечение грязями.
Назначается иглорефлексотерапия, крайне эффективен массаж. В обязательном порядке рекомендуется лечебная физкультура, которая повышает способность организма к адаптации, тренирует систему кровообращения.
Важна рациональная психотерапия, помогающая уменьшить стресс, вернуться к нормальному психоэмоциональному состоянию.
Помогают релаксационные методики, к которым относятся диафрагмальное дыхание, мышечное расслабление, тренинги с построением образов и обучением навыкам стрессоустойчивости и решения проблем.
Вегето-сосудистая дистония у детей может проявляться кардиальным, респираторным, невротическим синдромами, вегетативно-сосудистыми кризами, синдромом нарушения терморегуляции.
Диагностика вегето-сосудистой дистонии у детей включает функциональное обследование сердечно-сосудистой, нервной, эндокринной систем (ЭКГ, ЭЭГ, ЭхоКГ, ЭхоЭГ, РЭГ, реовазография и тд ). В лечении вегето-сосудистой дистонии у детей используется медикаментозное, физиотерапевтическое, психологическое воздействие.
Вегето-сосудистая дистония у детей — вторичный синдром, затрагивающий различные сомато-висцеральные системы и развивающийся на фоне отклонений вегетативной регуляции функционального состояния организма. По различным данным, те или иные признаки вегето-сосудистой дистонии диагностируются у 25-80% детей.
Чаще синдром обнаруживается у детей 6-8 лет и у подростков, преимущественно женского пола.
В педиатрии вегето-сосудистая дистония не рассматривается в качестве самостоятельной нозологической формы, поэтому изучением ее проявлений занимаются различные узкие дисциплины: детская неврология, детская кардиология, детская эндокринология, детская гастроэнтерология и тд Вегетативные нарушения у детей могут дать толчок к развитию серьезных патологических состояний — артериальной гипертензии, бронхиальной астмы, язвенной болезни желудка и тд С другой стороны, соматические и инфекционные заболевания могут усугубить вегетативные сдвиги.
токсикозы беременной, гипоксия плода, внутриутробные инфекции, стремительные или затяжные роды, родовые травмы, энцефалопатии и пр. Особая роль в развитии вегето-сосудистой дистонии у детей принадлежит различным психотравмирующим воздействиям – конфликтам в семье и школе, педагогической запущенности ребенка, гиперопеке, хроническим или острым стрессам, повышенным школьным нагрузкам.
Предрасполагающими факторами вегето-сосудистой дистонии у детей могут выступать соматические, инфекционные, эндокринные заболевания, нейроинфекции, аллергозы, очаговые инфекции (хронический тонзиллит, кариес, фарингит, синусит), аномалии конституции, анемия, черепно-мозговые травмы. Непосредственными триггерами вегетативной дисфункции в большинстве случаев служат неблагоприятные метеоусловия, климатические особенности, неблагополучная экологическая обстановка, гиподинамия, дисбаланс микроэлементов, чрезмерная физическая нагрузка, нерациональное питание, нарушение режима дня, недостаточный сон, гормональная перестройка пубертатного периода.
Вегетативные нарушения сопровождаются разнообразными реакциями симпатической и парасимпатической систем, обусловленными нарушением выработки кортикостероидов, медиаторов (ацетилхолина, норадреналина), биологически активных веществ (простагландинов, полипептидов и тд ), нарушением чувствительности сосудистых рецепторов.
При постановке диагноза вегето-сосудистой дистонии у детей учитывается ряд критериев, которые являются определяющими в различении форм синдрома. По преобладающим этиологическим признакам вегето-сосудистая дистония у детей может иметь психогенную (невротическую), инфекционно-токсическую, дисгормональную, эссенциальную (конституционально-наследственную), смешанную природу.
В зависимости от характера вегетативных расстройств различают симпатикотонический, ваготонический и смешанный варианты вегето-сосудистой дистонии у детей. С учетом распространенности вегетативных реакций вегето-сосудистая дистония у детей может носить генерализованную, системную или локальную форму.
Согласно синдромологическому подходу в течение вегето-сосудистой дистонии у детей различают кардиальный, респираторный, невротический синдромы, синдром нарушения терморегуляции, вегетативно-сосудистые кризы и тд По степени тяжести вегето-сосудистая дистония у детей может быть легкой, среднетяжелой и тяжелой; по типу течения – латентной, перманентной и пароксизмальной.
Клиническая картина вегето-сосудистой дистонии у ребенка во многом определяется направленностью вегетативных нарушений — преобладанием ваготонии или симпатикотонии. Описано около 30 синдромов и более 150 жалоб, сопровождающих течение вегето-сосудистой дистонии у детей. Для кардиального синдрома вегето-сосудистой дистонии у детей характерно развитие приступообразной кардиалгии, аритмии (синусовой тахикардии, брадикардии, нерегулярной экстрасистолии), артериальной гипотонии или гипертензии.
В случае преобладания кардиоваскулярных расстройств в структуре вегето-сосудистой дистонии, говорят о наличии нейроциркуляторной дистонии у детей. Невротический синдром при вегето-сосудистой дистонии у детей наиболее постоянен. Обычно ребенок предъявляет жалобы на утомляемость, нарушение сна, плохую память, головокружение, головные боли, вестибулярные расстройства.
У детей с вегето-сосудистой дистонией отмечается пониженное настроение, тревожность, мнительность, фобии, эмоциональная лабильность, иногда — истерические реакции или депрессия. При ведущем респираторном синдроме развивается одышка в покое и при физическом напряжении, отмечаются периодические глубокие вздохи, чувство нехватки воздуха.
Реакции пищеварительной системы могут характеризоваться тошнотой, повышенным или пониженным аппетитом, немотивированными болями в животе, спастическими запорами.
Со стороны мочевыделительной системы типична склонность к задержке жидкости, отекам под глазами, учащенному мочеиспусканию.
У детей с вегето-сосудистой дистонией часто имеется мраморная окраска и повышенная сальность кожи, красный дермографизм, потливость.
Дети с вегето-сосудистой дистонией нуждаются в консультации педиатра, а также (в соответствии с ведущими причинами и проявлениями) детского невролога, детского кардиолога, детского эндокринолога, детского гастроэнтеролога, детского отоларинголога, детского офтальмолога. Исходный вегетативный тонус и вегетативную реактивность оценивают с помощью анализа субъективных жалоб и объективных показателей — данных ЭКГ, холтеровского мониторирования, ортостатической, фармакологических проб и тд. Для оценки функционального состояния ЦНС у детей с вегето-сосудистой дистонией проводится ЭЭГ, РЭГ, ЭхоЭГ, реовазография.
В ходе диагностики исключается другая патология, имеющая сходные клинические проявления: ревматизм, инфекционный эндокардит, ювенильная артериальная гипертензия, бронхиальная астма, психические расстройства и тд.
При выборе методов лечения вегето-сосудистой дистонии у детей учитывается этиология и характер вегетативных нарушений. Предпочтение отдается немедикаментозной терапии. Общие рекомендации включают нормализацию режима дня, отдыха и сна; дозированные физические нагрузки; ограничение травмирующих воздействий, консультацию семейного и детского психолога и пр.
При вегето-сосудистой дистонии у детей положительным эффектом обладают курсы общего массажа и массажа шейно-воротниковой зоны, ИРТ, физиопроцедур (электрофореза на воротниковую зону, эндоназального электрофореза, гальванизации, электросна), ЛФК.
Полезны водные процедуры: плавание, лечебный душ (циркулярный, веерный, душ Шарко), общие ванны (скипидарные, радоновые, хвойные, углекислые). Важная роль в комплексной терапии вегето-сосудистой дистонии у детей отводится лечению очаговой инфекции, соматических, эндокринных и тд заболеваний.
При необходимости подключения лекарственной терапии используются седативные, ноотропные средства, поливитаминные комплексы, по показаниям детского психоневролога — антидепрессанты или транквилизаторы.
Диагностика
Разнообразие симптомов, схожесть с признаками многих заболеваний затрудняет постановку диагноза, поэтому необходима тщательная дифференциальная диагностика. Заподозрить дистонию можно по следующим признакам, которые наблюдаются на протяжении около 2 месяцев:
- сердцебиение;
- периодические ощущения нехватки воздуха;
- повышенная утомляемость, слабость;
- раздражительность;
- тревожность;
- нарушение сна;
- боли в сердце;
- головокружение;
- холодные конечности.
Указанные симптомы имеют четкую связь с эмоциональным состоянием. Заболевание имеет период обострений, ремиссий, причем прогрессирования не наблюдается, как при сердечных патологиях. Один из критериев, говорящих о НЦД – неустойчивость работы сердца, склонность к учащению его ритма, что возникает неожиданно при стрессовых ситуациях. Наиболее информативные методы исследования:
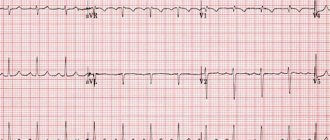
- ЭКГ. Выявляют экстрасистолию, миграцию водителя ритма, аритмию, изменение зубца Т.
- Гипервентиляционная проба. Чередование форсированных вдохов, выдохов в течение 25-35 минут для регистрации изменений на ЭКГ.
- Ортостатическая проба. После снятия ЭКГ лежа, человека просят подняться на 15 минут, а затем снова снимают показатели.
- Пробы с лекарственными средствами. Применяют, чтобы отличить дистонию от заболеваний сердца.
При исследовании крови отмечают повышение уровня молочной кислоты, метаболических веществ, адреналина, норадреналина.
Диагностика НЦД по смешанному типу
Хотя причины ВСД и кроются в голове человека, все же не стоит пренебрегать физическим здоровьем. При признаках дистонии рекомендуется сделать первичную диагностику, в которую входят:
- Общий анализ крови и мочи.
- Биохимический анализ крови.
- УЗИ жизненноважных органов.
- ЭКГ.
- Реоэнцефалография.
Необходимо пройти консультации невропатолога, эндокринолога, кардиолога, гинеколога (для женщин), уролога. Остальные специалисты и исследования назначаются по мере необходимости.
Основная проблема современных врачей в том, что они не рассматривают болезнь, как единое целое души и тела. Каждый специалист начинает лечить человека исключительно по своему направлению, что в итоге приводит к назначению кучи бесполезных лекарств и массе потраченных нервов и денег. Поэтому при выявлении НЦД рекомендуется сразу найти грамотного психотерапевта, который сможет помочь пациенту взглянуть на свой организм, как на единую систему, а на свой недуг, как на единую проблему, и найти глубинные причины «сбоя».