Многих интересует, что это — увеличение левого предсердия. Значит данное состояние то, что такое явление носит патологический характер, и нередко патологию диагностируют у самых разных по возрасту людей. Увеличение в размерах предсердия слева расценивается в качестве предвестника довольно серьезных болезней, которые связаны с работой сердечных сосудов и его мышц. Очень нужно максимально быстро выявить данное отклонение у пациента, а также эффективно устранить его.
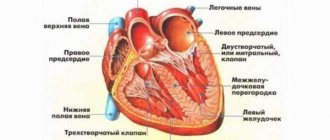
Описание органа
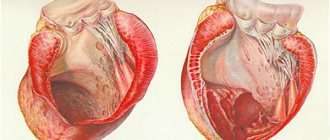
Левый желудочек является особой камерой сердца, которая начинает наибольший круг кровообращения.
Благодаря тому, что данный желудочек сокращается, он выталкивает из себя основное количество крови, которая подается разным органам и, собственно, мозгу, также питая все сердце. То есть эта камера выполняет чрезвычайно важную роль в полноценной работе сердца, испытывая немалые нагрузки. Поэтому именно левое предсердие начинает страдать от последствий первым при возникновении любых неполадок.
Возможные осложнения
Гипертрофия запускает целую цепочку патологических реакций организма, которые угрожают жизни человека:
- На фоне ГЛП возникает дилатация полости камеры с увеличением объема крови.
- Это провоцирует застой в малом круге кровообращения, легочную гипертензию.
- Она, в свою очередь, нарушает работу правых отделов сердца.
- Далее развивается недостаточность большого круга кровообращения.
При отсутствии своевременного лечения — все это заканчивается хронической сердечной недостаточностью со смертельным исходом.
Уже на этапе расширения левого предсердия у человека наблюдается ряд симптомов: одышка как после нагрузки, так и без нее, боли в области сердца, частые перепады давления, стенокардия.
Насторожить также должна отечность конечностей. В запущенных случаях дыхание больного слышится свистом даже на расстоянии, ему сложно выполнять ежедневную работу, ухаживать за собой.
Суть заболевания
Увеличение полости левого предсердия еще называется гипертрофией — заболеванием, определяемым утолщением левой стороны желудочка, становящимся причиной потери эластичности поверхности. При неравномерном увеличении перегородки у человека может также дополнительно возникать нарушенное функционирование митрального и аортального сердечного клапана.
Об увеличении левого предсердия свидетельствует утолщение миокарда, которое достигает не менее 1,5 см. Этот недуг называют основополагающей причиной появления инфаркта миокарда и предварительной смерти молодых людей, очень активно занимающихся разными силовыми нагрузками.
Увеличение объема левого предсердия, которое не будет вовремя излечено, может прогрессировать. Приспосабливаясь к более сложным условиям работы, кардиомиоциты начинают процесс разрастания, стенки желудочка, расположенного с левой части сердца, уплотняются и могут утрачивать свою эластичность.
Внутренности камеры не изменяются, а перегородка, которая располагается между соседствующими желудочками, может постепенно расширяться, что иногда вызывает нарушение в функционировании аортального и митрального сердечного клапанов.
Из-за увеличения левого предсердия у ребенка и взрослого могут сжиматься сосуды миокарда, нуждающегося в повышенном количестве кислорода.
Примечательно то, что признаки данной патологии не всегда отличаются выраженностью, что, конечно же, усугубляет общее состояние больного человека. При своевременной терапии даже запущенное течение заболевание можно успешно излечить. После того, как вы узнали что это такое — увеличение левого предсердия, признаки которого не всегда видимые, стоит сказать о том, что их вызывает.
Описание и механизм развития
Гипертрофия левого предсердия (ГЛП) – патология, которая состоит в чрезмерном разрастании миокарда (мышц данной камеры сердца). К этому заболеванию относят утолщение мышечных тканей от 1,5 см. ГЛП встречается у людей любого возраста: это бывает и взрослый человек, и маленький ребенок.
Дефект развивается из-за перегрузки сердечной камеры кровью. На начальном этапе мышечные ткани пытаются подстроиться под новые условия и утолщаются, что позволяет сердцу нормально работать. Если продолжить подвергать его нарастающим интенсивным нагрузкам, это приведет к росту соединительных тканей, дилатации (растяжению предсердия) и ослаблению камеры. Результат – нарушение работы левого предсердия и сердечная недостаточность в острой форме.
ГЛП возникает в двух случаях:
- при интенсивных физических упражнениях;
- при длительном течении сторонних заболеваний-провокаторов (например, болезней сердечно-сосудистой или эндокринной системы).
Иногда патология бывает вызвана комплексом факторов. Такую гипертрофию называют смешанной.
Классификация
Увеличение левого предсердия бывает нескольких типов. Болезнь классифицируют в зависимости от момента её возникновения, стадии развития, анатомических свойств.
| Критерий классификации | Тип ГЛП | Описание |
| Момент возникновения | Врожденный | Связан с генетическими мутациями либо нарушениями в период внутриутробного развития плода |
| Приобретенный | Спровоцирован вредными привычками (алкоголь, курение), сторонними патологиями | |
| Стадия развития | Увеличение ЛП в компенсации | Протекает бессимптомно Отклонения на ЭКГ незначительны. Лечение не требуется, но желательно наблюдение специалиста |
| Субкомпенсация | Развивается из-за длительного течения первичной болезни. Характеризуется неспецифическими симптомами (боль в груди, усталость, тахикардия, одышка). Требует терапии, возможно в стационаре | |
| Декомпенсация | Сопровождается ярко выраженными симптомами со стороны сердечно-сосудистой и выделительной систем. Требует срочного лечения в условиях стационара из-за высокого риска летального исхода | |
| Терминальная фаза | Наступает через 3-10 лет после начала утолщения миокарда. Не лечится. Больному оказывается лишь паллиативная помощь. Продолжительность жизни с ГЛП этого типа – несколько недель (реже – месяцев) | |
| Анатомические свойства | Симметричный | Равномерное разрастание мышечной ткани. Индекс асимметрии – в пределах 1,3 |
| Асимметричный | Утолщение мышечной ткани неравномерно. Индекс асимметрии – более 1,3. Характерен для врожденной ГЛП |
К какому бы типу ни относилась гипертрофия левого предсердия, её причины бывают разными.
Причины
Если у человека увеличено левое предсердие, то причины ищут в сторонних заболеваниях. Единственный фактор, не имеющий патологического характера, – интенсивные тренировки. Это не означает, что любой спорт – опасный и влечет за собой этот дефект. Речь идет именно об изнуряющих активностях на пределе человеческих возможностей. Это касается, в первую очередь, профессиональных спортсменов.
Интересно! Если при осмотре выясняется, что гипертрофия у спортсмена прогрессирует, его отстраняют от профессионального спорта.
Остальные причины, вызывающие гипертрофию:
- артериальная гипертензия;
- атеросклероз;
- гипертрофическая кардиомиопатия;
- миокардит;
- мышечная дистрофия;
- опухоли (миксомы);
- дефекты, касающиеся митрального клапана;
- дефекты сердца различного происхождения;
- сахарный диабет;
- сужение просвета аортального клапана;
- болезни лёгких в запущенной форме;
- почечные заболевания в запущенной форме;
- длительный стресс;
- малоподвижный образ жизни;
- чрезмерное употребление алкоголя;
- курение.
Еще одна причина увеличения камер сердца – ожирение. Часто предсердия увеличиваются из-за генетических дефектов. В этом случае патология передается по наследству.
Симптомы
Когда предсердие увеличено незначительно, пациент обычно не ощущает никаких симптомов. Они проявляют себя на более поздних стадиях болезни. Чаще всего гипертрофия проявляется следующими симптомами:
- бледность кожи, слизистых оболочек;
- постоянное чувство усталости;
- давящие, жгучие либо тянущие боли в левой части грудины;
- затрудненное дыхание;
- изменение тембра голоса;
- мерцательная аритмия (нарушение сердечного ритма);
- нарушения нормального режима сна (бессонница или постоянная сонливость);
- одышка (сначала приступообразная, затем постоянная);
- скачки артериального давления;
- частые короткие обмороки;
- цианоз (синюшность) носогубного треугольника.
Важно! При наличии хотя бы одного из перечисленных симптомов следует обратиться к врачу.
Вместе с кардиальными симптомами возникают проявления основной болезни, послужившей причиной развития гипертрофии.
| Провоцирующая патология | Специфические симптомы |
| Артериальная гипертензия | Ухудшение зрения или мелькающие точки перед глазами, мигрени, головокружение |
| Сужение или закупорка аорты | Бледность, хрипы и шумы в легких, высокое давление при измерении на верхних конечностях, низкое – на нижних, мигрени |
| Недостаточность аортального клапана | Бледная кожа, головокружение или обмороки, заниженный показатель диастолического давления, боль при физической активности |
| Недостаточность митрального клапана | Ощущение дискомфорта справа под ребрами, учащенное сердцебиение, кашель, отеки |
| Сужение просвета митрального клапана | Отеки ног, кашель (иногда с кровохарканьем), яркий румянец на щеках |
Если гипертрофия вызвана комплексом причин либо отягощается рядом факторов (например, неправильным образом жизни, профессиональными заболеваниями), симптомы будут еще более разнообразными.
Диагностика
Первый этап диагностики – это общий профилактический осмотр больного. Врач изучает жалобы и анамнестические данные, измеряет артериальное давление, прощупывает пульс и проводит аускультацию (прослушивает сердце). При гипертрофии будет слышен отчетливый шум, характер которого меняется в зависимости от первичного заболевания.
Для уточнения диагноза применяют следующие инструментальные методы: рентген органов грудной клетки, ЭКГ, Эхокг. Опционально: МРТ, вентрикулография, зондирование полостей сердца. Дополнительно лечащий врач назначает анализы крови (общий, биохимический (развернутый), на гормоны), оценивает неврологический статус и пр. Результаты исследований рассматривают в комплексе.
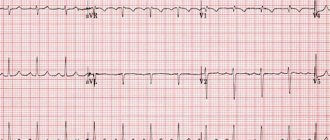
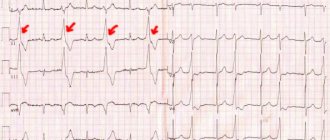
Признаки на ЭКГ
Простейший инструментальный метод диагностики ГЛП – электрокардиография. По результатам ЭКГ оценивают функциональное состояние структур сердца. Гипертрофия левого предсердия проявляется на ЭКГ типичными признаками. Меняется ширина, высота и форма зубца P. Появляется характерная «двугорбость». Комплекс QRS становится шире.
Факт! Регистрируется повышенная частота сердечных сокращений, если на момент исследования происходит приступ тахикардии.
Прочие признаки гипертрофии левого предсердия определяет кардиолог. В общей сложности насчитывают 10-15 отклонений, расшифровать которые самостоятельно довольно сложно. Провести четкую грань между ГЛП и перегрузкой позволит только динамическое наблюдение показателей на электрокардиограмме.
Причины увеличения
Риск утолщения предсердия слева значительно повышается, если у родственников ранее выявляли заболевания сердца.
Среди основных причин небольшого увеличения левого предсердия очень распространенными являются следующие:
- сахарный диабет;
- избыточный вес;
- ишемия и атеросклероз;
- гипертония;
- большие нагрузки;
- заболевания периферических сосудов;
- стрессовые ситуации;
- дистрофия мышц;
- стеноз клапанов аорты;
- болезнь Фарби;
- вредные привычки;
- психическая нестабильность;
- малоподвижность человека;
- недостаточный сон.
Вышеперечисленные факторы провоцируют повышение пульсации кровяной массы и увеличению сердечной мышцы, а также чрезмерному уплотнению перегородки левого желудочка.
Как лечить гипертрофию левого предсердия
В зависимости от основного заболевания назначается медикаментозная терапия, профилактика нарушений кровообращения с использованием народной медицины, или проводится оперативное вмешательство.
Традиционная терапия
Использование лекарственных средств показано при гипертонической болезни и вторичных гипертониях для разгрузки миокарда, замедления частоты сокращений, удлинения периода расслабления (диастолы) для облегчения оттока крови из предсердия. Используют такие группы препаратов:
- бета-адреноблокаторы (Конкор, Беталок);
- антагонисты кальция (Диакордин, Изоптин);
- ингибиторы АПФ (Тритаце, Престариум).
При развитии сердечной недостаточности назначают сердечные гликозиды (Коргликон, Строфантин, Дигоксин) и мочегонные средства (Лазикс, Гипотиазид), в случае нарушения ритма сокращений показаны антиаритмические средства (Кордарон, Ритмонорм) и антикоагулянты (Аспирин, Варфарин) для предотвращения осложнений. При миокардите и ревматическом происхождении порока сердца проводится противовоспалительная и антибактериальная терапия.
Пороки клапанов и магистральных сосудов, аномалии строения сердечных камер, субаортальный стеноз и наличие опухоли служат показанием к проведению реконструктивных операций на сердце.
Народные средства
На стадии полной компенсации могут быть рекомендованы настои и отвары растений, которые облегчают работу сердца и укрепляют сердечную мышцу, нормализуют сердечный ритм, выводят лишнюю жидкость из организма. Их прием помогает остановить прогрессирование болезни и развитие сердечной недостаточности. Для этого готовят фитопрепараты из:
- травы сушеницы топяной;
- травы пустырника;
- плодов боярышника;
- омелы белой (ягод, листьев и веточек);
- травы астрагала;
- ягод черноплодной рябины.
Столовая ложка измельченного растительного сырья (одного компонента или сбора) заливается стаканом кипятка и настаивается в термосе около 3 часов. После этого настой в теплом виде пьют до еды по 1/3 стакана трижды в день на протяжении месяца.
Диета
Для предотвращения повышения давления и появления отеков в питании пациентов ограничивают поваренную соль до 3 — 5 г в день и жидкость до 1,5 литров (не считая первые блюда и напитки). В рационе должны преобладать растительные продукты – овощи, фрукты, ягоды, каши. Источником белка может быть рыба или куриное мясо, творог и кисломолочные напитки. Животные жиры ограничивают, а жареные и острые блюда, консервы и маринады, алкоголь исключают из питания.
Прием пищи должен быть небольшими количествами 5 — 6 раз в день в теплом виде.
Разрешенными видами кулинарной обработки являются отваривание в воде или на пару, запекание. Полезны салаты из овощей с зеленью и растительным маслом, свежеприготовленные соки из ягод, фруктов, моркови и тыквы.
Другие причины
Тяжесть данного состояния зависит от нагрузок, которые заставляют миокард намного сильнее работать. К факторам, провоцирующим увеличение левого желудочка, относят следующие:
- атеросклероз аортального клапана;
- артериальная гипертензия (встречается очень часто);
- гломерулонефрит.
Перечисленные причины могут провоцировать развитие приобретенного увеличения левого сердечного желудочка. Также доктора выделяют ряд наследственных аномалий, что становится причиной разрастания слоя мышц левого предсердия:
- уменьшенный размер аорты;
- мутация генов, контролирующих синтез белков;
- дефект перегородки между желудочками;
- заращение артерии легких;
- стеноз аортального клапана;
- митральная сердечная недостаточность.
Причины гипертрофии левого предсердия
Утолщение мышечного слоя предсердия возникает при врожденной аномалии строения сердца, сосудов, бывает проявлениям приобретенных пороков сердца на фоне ревматизма. Самые частые причины гипертрофии:
- сужение аорты (коарктация);
- митральный, аортальный клапанный порок (стеноз и недостаточность);
- недоразвитие (гипоплазия) левого желудочка;
- открытый Боталлов проток или овальное окно;
- изменение положения (транспозиция) крупных сосудов;
- стойкое повышение артериального давления при гипертонической болезни или симптоматических гипертензиях;
- опухоли (миксомы);
- миокардит;
- постинфарктные изменения – кардиосклероз, аневризма левого желудочка;
- кардиомиопатия (особенно при субаортальном стенозе).
Развитие гипертрофии миокарда происходит при повышенной нагрузке на предсердие. Она формируется, если в процессе выброса крови встречается препятствие (стеноз митрального отверстия), есть высокое давление в левом желудочке или обратный заброс крови после сокращения (при пороках клапанов и строения сосудов).
Рекомендуем прочитать статью о гипертрофии миокарда. Из нее вы узнаете о механизме развития и видах гипертрофии миокарда, а также о диагностике и лечении гипертрофии миокарда. А здесь подробнее о дилатации сердца.
Опасность заболевания
Стоит отметить и о то, чем грозит увеличение предсердия (левого или правого). Вследствие этого у пациента отмечается нарушение питания сердца, формируются аномальные зоны гиперактивности. По утверждению врачей, у человека может развиваться аритмия, а в результате увеличенного объема мышц сердца и нарушенного сосудистого кровотока повышается риск возникновения некроза тканей и ишемической сердечной болезни. Но если будет ощущаться недостаток кислорода, ситуация будет усугубляться.
Гипертрофия левого предсердия без должного лечения может иметь опасные последствия, в результате резко увеличенной нагрузки на миокард, вплоть до летального исхода. Особенно это относится к малоактивным и курящим людям, которые также употребляют крепкие напитки. Может развиться инфаркта миокарда, ишемия и даже остановка сердца.
Изменения на ЭКГ
Диагностируют гипертрофию разными методами, одним из них является электрокардиограмма. Гипертрофия левого предсердия на ЭКГ видна не всегда, поэтому важно пройти комплексное обследование. Метод дешевый, в 90% эффективный и надежный. Специалист использует специальный прибор, который при помощи электрических полей фиксирует работу сердца.
Выделяются зубцы T, Q, P, R, S. Вместе отрезок QRS показывает, как сокращаются мышцы сердца, ST и Т указывают на реполяризацию миокарда, Р – какой охват. Перегруза левого предсердия на ЭКГ определяется по зубцу Р. Если увеличивается левое предсердие, ЭДС, то и соответствующая камера сердца возбуждается. Если патология присутствует, то зубец Р это показывает, справа же возбуждение не выше нормы. Зубец Р вытянут и раздвоен в отведениях I, II, aVL, V5, V6. По ширине зубец более 0.12 с.
Симптомы увеличения
На протяжении довольно большого периода времени гипертрофия левого сердечного желудочка может не проявляться вследствие компенсации разрастания кардиомиоцитов при нормальном кровообращении. После того, как вы узнали, что это такое — увеличение левого предсердия, стоит сказать о явных его признаках.
Первые признаки утолщения сердечной ткани, которые должны насторожить пациента, не рекомендуется игнорировать:
- повышенная утомляемость из-за повышенной физической активности;
- одышка, нарушение дыхания;
- периодически возникающие болезненные ощущения (жгучие, давящие или сжимающие) в сердце, особенно после нагрузок;
- частые головокружения и обмороки;
- скачки давления;
- мерцательная аритмия;
- чувство замирания сердца;
- стенокардия;
- повышенная отечность ног;
- плохой сон.
Признаки увеличения левого предсердия зависят от уровня уплотнения перегородки, утолщения сердца и миокарда. Данное заболевание может свидетельствовать о перебоях и неполноценном функционировании сердечной системы. Так, больной может многие годы не подозревать об развивающемся недуге. Может отмечаться замирание сердца, обусловленные обмороком, который происходит вследствие недостаточного количества кислорода в миокарде. Подобное увеличение обычно является именно сопутствующим симптомом определенной болезни.
Среди таких болезней выделяют инфаркт миокарда, отек легких, болезни почек, порок сердца и т.д. При выявлении любых отклонений очень важно незамедлительно обращаться к доктору. При несвоевременном лечении существует риск развития осложнений, заканчивающихся летальным исходом или инвалидизацией.
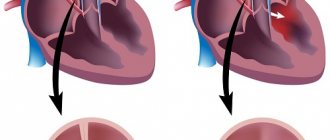
Стадии гипертрофии
Гипертрофия органа в левом отделе может увеличивать массу правого предсердия. Задача обоих желудочков заключается в обеспечении ежесекундной, круглосуточной перекачки крови в аорту. Они должны работать бесперебойно, только тогда сердцем будут полноценно выполняться основные функции.
Усиленные сокращения могут вызывать повышенные физические нагрузки, стрессовые ситуации. Они не являются опасными и приходят в норму в момент отдыха или расслабления. Если же увеличенные сокращения вызваны заболеваниями сердца, они могут привести к серьезным осложнениям организма, таким как гипертрофия левого предсердия.
В медицинской практике различают три стадии данного состояния:
- Стадия становления. На этом этапе наблюдается значительный рост массы сердечных клеток, в которых содержится достаточный энергетический баланс гликогена, молекул АТФ, фосфоркреатина.
- Стадия компенсации. Происходит утолщение стенок желудочка. На этом этапе можно наблюдать, что в миокард поступает кровь из глубокой сети капиллярной системы, в результате чего нередко возникает кислородное голодание.
- Стадия декомпенсации. Характеризуется необратимостью процессов истощения мышцы сердца. На данном этапе наблюдается атрофия клеток и замещение этих участков жировой тканью. Эта степень свидетельствует о неспособности левого желудочка к перекачиванию крови, что служит поводом для развития сердечной недостаточности. Такое состояние особо опасно для пациента, так как может привести к инфаркту миокарда.
В стадии компенсации функцию перекачивания выполняет миокард, что дает возможность считать такую способность сердечной системы уникальной. На этой стадии сердце как будто вытягивается в длину. Такое состояние называется активной дилатацией.
У ребенка гипертрофия предсердия может компенсировать разные пороки сердца.
Как решить проблему
При выявлении увеличения левого предсердия нужно точно определить причину этого нарушения. Главное в лечении — нормализовать функции миокарда и максимально предотвратить возможные осложнения. Этого можно достичь хирургическими или медикаментозными методами. Комплексное лечение состоит из:
- нормализации режима отдыха, улучшение образа жизни;
- контроль над весом;
- соблюдение рационального питания;
- слежение за гормональным балансом;
- умеренные нагрузки;
- минимизации стрессовых ситуаций.
Как проводится лечение
Если лечение основной патологии будет проведено грамотно, прогноз гипертрофии окажется благоприятным. Если увеличение возникло в результате патологии, связанной с дыхательными путями, врач назначает лечение с учетом симптоматики. При необходимости назначаются противовирусные лекарства. В частности, они требуются, если гипертрофия возникла на фоне вирусной инфекции. Антибиотики выписываются при бактериальной инфекции.
Гипертрофия предсердия часто связана с гипертонией. Исходя из этого, нужно принимать соответствующие лекарства, назначенные врачом. Если гипертрофия возникает из-за недостаточности митрального клапана, кардиолог прописывает лекарства для поддержания его работы. В некоторых случаях лечение направлено на устранение стрептококковой инфекции: пациент может принимать «Бициллин» на протяжении 12 месяцев. При запущенных патологиях врачи рекомендуют операцию.
Если гипертрофия предсердия возникла на фоне митрального стеноза, без хирургического вмешательства не обойтись. В зависимости от характера патологии назначается операция по восстановлению работы клапана или его замене. Лечение гипертрофии индивидуально.
Лечение увеличения
Целью лечения увеличения левого желудочка в сердце называют нормализацию функционирования его мышц. Для начала доктор должен выявить причину происхождения, а также имеющиеся особенности болезни.
Обязательно выполняют разнообразные диагностические процедуры: больной должен сдать кровь на полный анализ, нужно регулярно следить за артериальным давлением, выполняют УЗИ, эхокардиограмму и электрокардиограмму. Учитывая полученные данные, можно с точностью поставить диагноз, а также определить наиболее оптимальную схему лечения.
Основой терапии являются препараты негативного воздействия, а также с ионотропным действием — блокаторы или антагонисты кальция (например, «Кардизем», «Верапамил», «Карведилол», «Прокардиа», «Дилтиазем»). Эти препараты должны быть назначены пожизненно в оптимальных дозах.
Если нарушения ритмичности сердца приобретают тяжелые последствия, могут быть назначены антиаритмические медицинские препараты («Амиодарон», «Ри, «Дизопирамид»), а также препараты нитроглицеина, которые позволяют расширить коронарные сердечные сосуды.
При выявлении систолической дисфункции и дилатации полостей терапия увеличения размеров левого желудочка сердца выполняется по общепринятым правилам. Для этого используются диуретики, ингибиторы АПФ, блокаторы, антагонисты рецепторов онгиотензина, а также спиронолактоны. Увеличенная доза АПФ и салуретиков обычно способствуют возрастанию обструкции.
Терапия данного состояния с использованием хирургических методов назначается в случае малоэффективного медикаментозного лечения, в особенности при наличии ассиметричной гипертрофией перегородки между сердечными желудочками, при клинических проявлениях, выраженной обструкции и субаортальном давлении.
Методы лечения
Зависят от первопричины патологического состояния. Суть заключается в устранение фактора происхождения. Симптоматические меры предпринимаются параллельно, но не заменяют этиотропное воздействие.
- Артериальная гипертензия лечится группой фармацевтических средств. Ингибиторы АПФ (Периндоприл), Антагонисты кальция (Дилтиазем, Верапамил), препараты центрального действия (Моксонидин), бета-блокаторы (Карведилол, Анаприлин), также диуретики (Верошпирон).
Применяются в сочетаниях, но требуется грамотный подбор. Использование неправильной схемы приведет к ранней почечной или сердечной недостаточности.
- Пороки аорты или клапанов сердца. Показано оперативное вмешательство. Протезирование, шунтирование и прочие способы используются наиболее широко.
- Патологии легких устраняются применением кортикостероидов короткими курсами, также бронходилататорами. Но с осторожностью. Как те, так и другие воздействуют на сердце.
Симптоматическая терапия:
- Антиаритмические для восстановления адекватного ритма. Амиодарон. Также возможно применение Анапралина для купирования острых приступов тахикардии.
- Диуретики при отеках нижних конечностей, лица.
- Кардиопротекторы. Милдронат.
- Нитроглицерин для устранения болевого синдрома.
В обязательном порядке требуется отказ от курения, приема спиртного в любом количестве. Не стоит перенапрягаться физически и эмоционально.
Диета по показаниям. Строго ограничивать рацион смысла не имеет. При наличии проблем с липидным обменом показаны статины. Спорт в случае гипертрофии противопоказан.
Выполнение операции
Что это такое — увеличение левого предсердия, и как его лечить медикаментозным способом, понятно. Стоит рассмотреть и хирургические методы. Обычно для лечения данного недуга применяют чрезаортальную септальную миэктомию по Morrow. Также довольно эффективной является операция, выполненная по К. Борисову и Л. Бокерия, в результате которой хирург выполняет устранение увеличенной зоны левой перегородки. Прекрасной альтернативой является септальная транскатетерная абляция.
Эти оперативные методы позволяют снизить обструкцию посредством уменьшения перегородки между желудочками сердца. Хирурги нередко применяют двухкамерную электрокардиостимуляцию, обладающую атриовентикулярной задержкой.
Диагностика
Диагностику назначает и контролирует кардиолог. Если возникает необходимость, к исследованиям привлекают других специалистов – пульмонолога, нефролога и других. Обследование проводят амбулаторно, за исключением острых состояний.
Порядок постановки диагноза:
- Врач-кардиолог устно опрашивает больного и собирает анамнестические данные.
- Больному измеряют артериальное давление и частоту сердечных сокращений. При наличии патологии оба показателя выше нормы. Отклонения особенно заметны во время острых периодов.
- Врач прослушивает сердце стетоскопом. Если имеется ГПЛ, в органе слышны шумы. Такой метод обследования называется аускультацией.
- Если прослушивание не позволяет поставить точный диагноз, значит, врач направляет больного на обследование, выбрав наиболее подходящий и информативный вариант. При недостатке информации назначают дополнительные исследования.
В задачи диагностики входит не только обнаружение проблемы, но и определение ее причины – почему увеличено левое предсердие.
Методы диагностики:
- Суточный мониторинг. Автоматический тонометр фиксирует работу сердца 24 часа в сутки. Метод хорош тем, что фиксация ведется в естественных условиях, когда больной ведет привычную жизнь, не нервничает, выполняет обыденные действия.
- Электрокардиография. По графику ЭКГ оценивают работоспособность и функциональное состояние всех структур сердца. Выраженная ГПЛ на графике хорошо видна специалистам.
- Эхокардиография. Этот способ является основным при диагностировании гипертрофии ЛП. Благодаря визуализации процесса, медики определяют наличие дефекта и стадию, на которой он находится. Именно этот способ диагностики позволяет определить причину патологии – Эхо-КГ диагностирует пороки аорты и сердечных клапанов.
- Магнитно-резонансная томография. МРТ назначают только при необходимости.
- Дополнительные исследования. Чтобы иметь более полную картину, больному назначают анализ крови – общий и биохимический. Может понадобиться также анализ на гормоны, неврологический статус больного и другие исследования.
Как правило, ГЛП выявляют на профилактических осмотрах. И если человек регулярно их проходит, то патологию выявляют на ранних стадиях, когда лечение может быть достаточно эффективным.
Кардиомиопатия
Данная операция дает возможность удалить более запущенный гипертрофированный участок сердечных мышц. Зачастую выполняют полную или частичную пересадку сердца.
Так, если увеличение желудочков левого предсердия вызвано повреждение перегородки или сердечного клапана, для начала производят трансплантацию органов, что делается проще, нежели операция всего сердца.
После выполнения кардиомиопатии пациенту следует пожизненно наблюдаться у хирурга и кардиолога, а также принимать медикаменты, которые будут предотвращать тромбоз коронарных сосудов.
Симптомы
ГПЛ сопровождается большим количеством симптомов. Но их проявление наблюдается только на поздних стадиях, поэтому патология долгое время протекает незамеченной.
Симптомы:
- Нарушен сердечный ритм. Наблюдаются спонтанные приступы, похожие на тахикардию. Их длительность определяется формой и стойкостью изменений мышечного слоя. Приступ может длиться до получаса или более. Одновременно могут наблюдаться и другие аритмические приступы – фибрилляции предсердий, желудочков. При таких симптомах очень высок риск смерти.
- Боль в груди. Возникает обычно в выраженной стадии патологии. Появляется после стрессов, физических нагрузок, удушья из-за болезней легких. Боль давящая, тянущая или жгучая.
- Слабость, быстрая утомляемость и одышка. Больному трудно ходить, тем более подниматься по лестницам. Каждое движение становится затруднительным. Больной тяжело переносит не только физические, но и психические нагрузки.
- Обмороки. Этот опасный симптом указывает на осложнения со стороны головного мозга. Начинается ишемия нервной ткани.
- Бледность кожи и слизистых. Цианоз в области носогубного треугольника. Симптом усиливается во время приступов тахикардии и острой боли в груди.
Разнообразная симптоматика создает пеструю клиническую картину, в которой крайне трудно разобраться. Чтобы выявить первопричины патологии и поставить диагноз, необходимо время, обследования и высокая квалификация врачей.
На заметку! При запущенной гипертрофии ЛП одышка наблюдается не только после физических нагрузок, но и в состоянии покоя.