Врач-кардиолог, кандидат медицинских наук, доцент кафедры факультетской терапии No1 Института клинической медицины Сеченовского Университета (Первый Московский государственный медицинский университет им. И.М.Сеченова).
Сфера профессиональных интересов: артериальная гипертензия, нарушения ритма сердца, ишемическая болезнь сердца, сердечная недостаточность.
Автор более 70 публикаций в отечественной и зарубежной медицинской литературе. Член Российского кардиологического общества (РКО), Национального общества по изучению атеросклероза (НОА) и European Society of Cardiology (ESC).
Автор и научный редактор серии научно-популярных книг «Академия доктора Родионова».
Консультация
Здравствуйте! Скажите, пож, почему после операции стентирования (передне- распространенный инфаркт миокарда. Тромболизис стрептокиназой. Коронарное стентирование 01.10. 16 гш. СН ПА ст. NYHA III. Гипертоническая болезнь 3 стадии, степень 3, риск 4)на 40- е с лишним сутки после операции может понизиться давление до 110-100/65-60 мм рс утром и вечером — уже на протяжении 2- х дней (принимаю: небивал(1 т в д), амприл (1 т вечером — 2,5), альфа- липон, роксера, брилинта)??
Спасибо. Нормально ли это?
Гарантированный ответ в течение часа
Ответы врачей
Вы не указали — какое АД было первоначально до лечения и когда Вы начали принимать такое лечение. Хотя снижение АД до 11065 нельзя назвать шоковым, особенно если снижение давления не сопряжено с ухудшением состояния, появлением болей в грудной клетке. одышки, холодным липким потом. Такое снижение АД вполне может быть на фоне проводимой антигипертензивной терапии (вы получаете комбинацию из трех препаратов -= небиволол (доза не указана), амприлан и брилинта. Все эти препараты оказывают достаточно хороший антигипертензивный эффект, поэтому при их приеме вполне может произойти снижение АД до таких цифр. И это не обязательно связано с предшествующимоперативным вмешательством. Но тем не менее при выраженном снижении АД необходимо вызывать участкового терапевта на дом, а также рекомендуется выполнение ЭКГ на месте.
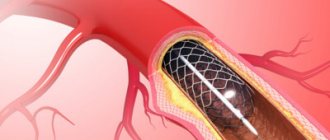
С тентирование сосудов сердца — это эффективный малоинвазивный способ лечения ишемических процессов, который позволяет механическим путем расширить сосуды сердца и восстановить кровоток.
При поражении коронарных артерий нарушается нормальная трофика (питание). Миокард недополучает полезных веществ, кислорода. Из-за скудного кровотока быстро развиваются атрофические процессы. Далее не избежать инфаркта. Многие заболевания провоцируют столь плачевный сценарий.
Стент, установленный в сердце, позволяет восстановить нормальный диаметр артерий и обеспечить адекватную трофику тканей. Опасности процедура как таковой не несет, а в умелых руках — это эффективный инструмент терапии нарушений.
Однако процедура возможна не всегда. Противопоказания, несмотря на действенность, все же есть. Существуют и осложнения. Пациент должен знать, на что он идет и чего можно ожидать в результате.
Суть способа и ожидаемый эффект
Стентирование — это оперативная методика. И как любое хирургическое вмешательство, оно несет определенные риски. Хотя и минимальные.
При проведении процедуры специалист использует специальную аппаратуру. Доступ к операционному полю врач получает через небольшие проколы в области бедренной артерии. А к сердцу двигаются естественным путем — через крупные сосуды. Это позволяет снизить риски и минимизировать сроки восстановления после операции.
Когда специалист добирается до коронарных артерий, правой (ПКА) или левой (ЛКА), он начинает работу с пораженным сосудом. В просвет устанавливается специальная структура, стент. Это сетчатый, подобный губке каркас. Его изготавливают из металлов, также из сплавов, полимеров. Выбор материала — вопрос отдельный.
Независимо от этого, изделие не отторгается организмом, не окисляется, служит неопределенно долгое время.
Стент упирается в стенки сосудов с двух сторон и не позволяет артерии смыкаться. Поддерживает просвет, его диаметр на одном и том же уровне. В этом и есть суть: механическое расширение.
Как показывает практика и статистика, эффект от стентирования существенный. Пациент может рассчитывать на хорошие результаты:
- Быстро корректируется кровоток. Артерии больше не сужены, просвет нормальный. Значит и миокард будет получать достаточно кислорода и полезных соединений. Само же изделие за счет формы не препятствует трофике.
Одышка после стентирования сосудов сердца
Стентирование – врачебная оперативная процедура, целью которой является установка стента. Он располагается в полых частях коронарных сосудов сердца, что позволяет расширить суженный патологией очаг.
Любые отклонения на дереве артерий вызывают их сужение, в результате которого ток крови замедляется.
Миокард испытывает недостаток кислорода, постепенно теряя свое нормальное функционирование, что приводит к ишемической болезни сердца.
Показания к вмешательству
Создание и внедрение стентов в кардиологии – существенный порыв в лечении ИБС. Над их конструкциями все время идут работы по усовершенствованию.
Сам стент представляет собой проволочную трубку с соответствующими ячейками, которая попадая в пораженное место очага, раздувается специальным баллоном. Он раздвигает сужение, вжимаясь в стенки сосуда.
После этого увеличивается его просвет, что улучшает кровоток сердца.
Проходимость артерий можно лечить, применяя следующие методики:
- консервативную терапию;
- коронарное шунтирование;
- стентирование пораженных артерий;
- ангиопластику.
Медикаментозное лечение не всегда эффективно, и пациента продолжают мучить приступы стенокардии. Ему предлагаются другие методики, среди которых и стентирование сосудов сердца.
Невзирая на малоинвазивность метода, операция остается посторонним вмешательством в деятельность организма. Риски могут быть серьезными. Поэтому надо учитывать пользу, которая должна их оправдать. Для этого проводится тщательная диагностика состояния сердца и артерий. Решается вопрос о технической возможности стентирований.
Показания к вмешательству:
- Стенокардия прогрессирующая, когда из дома «не выбывает» скорая помощь.
- Стенокардия постинфарктная ранняя, приступы которой повторяются, невзирая на попытки излечения.
- Стенокардия напряжения, на которую не влияют медикаментозные воздействия, но занижено качество жизни.
- Ранние предпосылки к инфаркту или коронарному синдрому.
- Сердечно-сосудистый риск смертности, обнаруженный в процессе исследований.
Пациенту операция произведена. Сразу ли он почувствует облегчение? Почему боли в сердце после стентирования могут отравлять жизнь и приводить в уныние? Это естественный процесс приспособления организма к новым условиям:
- Самая первая причина – в изменении гемодинамики в сердце и всем теле. Требуется время для адаптации, причем у каждого пациента оно индивидуально.
- Появление инородного тела в коронарном сосуде вызывает противоборство иммунной системы.
- Свертываемость крови готова к тромбозу сосудов, атеросклерозу.
Полученный шанс к новому образу жизни надо закрепить.
Осложнения, последствия, риски
Осложнения имеют условное деление:
Интраоперационные, которые позволяют видеть изменения в ходе вмешательства:
- нарушение ритма миокарда;
- инфаркт;
- отслойка внутренней оболочки сосуда;
- вспышка стенокардии
- редкая возможность летального исхода;
- необходимость поменять операцию на шунтирование;
Послеоперационные провокации на ранних стадиях:
- срывы сердечного ритма;
- коронаротромбоз стента, провоцирующий инфаркт;
- кровоподтек в месте проникновения катетера;
- аневризмасосуда со стентом;
Послеоперационные изменения поздних сроков:
После стентирования на сердце могут быть боли в грудном отделе из-за таких осложнений. Но они не обязательно сопровождают операцию. По статистике, 90% пациентов имеют благополучные последствия. Со временем наступит стойкое выздоровление, кровообращение стабилизируется, что скажется положительно на самочувствии.
О рисках до операции врач предупреждает пациента. Это как в инструкции к препаратам, где указываются побочные эффекты, но это не является обязательным их проявлением. Существующие риски проведения стентирования:
- Кровотечение, сгустки крови, инфекция в месте проникновения катетера.
- Сердечная аритмия, разрыв коронарной артерии, инфаркт миокарда, повреждение кровеносных сосудов.
- Образование тромбов в конечностях или легких.
- Аллергия на препараты контраста или лекарство, используемое в стенте.
- Сдвиг стента.
- Почечная недостаточность или инсульт.
Реабилитация и продолжительность жизни
Целью реабилитации является комплекс мероприятий, направленных:
- Возобновить работоспособность сердца.
- Устранить послеоперационные отрицательные последствия, особенно сужение стентированных артерий.
- Замедлитьразвитие ишемии.
- Увеличить физические возможности больного, снизить ограничения в стиле жизни.
- Улучшить терапевтическое лечение.
- Восстановить показатели лабораторных анализов.
- Создать психологическую комфортную ситуацию для пациента;
- Внести поправки в стиль жизни и заботу о здоровье пациентаю
Для полного восстановления организма срок нахождения в стационаре недостаточный. Кардиореабилитация, состоящая из комплекса оздоровительных процедур, станет незаменимой в закреплении результатов терапии. Адаптироваться к новой жизни поможет специальная обучающая программа. Этот период рекомендуется провести в кардиологическом санатории. Основные мероприятия реабилитации:
- медикаментозная терапия;
- диетическое питание;
- занятия ЛФК;
- регулярные осмотры доктора;
- просветительская работа.
Пациент должен понимать, что операция – не лечение основного заболевания. Он продолжает болеть атеросклерозом. Облегчение состояния после стентирования должно напомнить о борьбе с холестерином.
Поэтому длительность существования на земле – в руках пациента. У каждого больного свои индивидуальные возможности организма, сопутствующие патологии.
Выполняя рекомендации доктора, суть которых в здравом образе жизни, перемене отношения к питанию, восстановлении обменных процессов, можно жить долго и счастливо.
Присвоение инвалидности
Стентирование коронарных сосудов – не повод к получению группы инвалидности. Операция имеет своей целью восстановление здоровья и работоспособности пациента. Но ограничение трудовой деятельности при наличии недуга, для которого она производилась, может привести к ней, к примеру:
- 3 группа инвалидности устанавливается пациентам, которые перенесли инфаркт без особого нарушения действия левого желудочка или стенокардия.
- 2 группа инвалидности присваивается в случае патологий сердца, которые привели к ограничению передвижения и трудовой деятельности.
- 1 группа инвалидности дается пациентам сердечной патологии в виде стенокардии и инфаркта, которые потеряли возможность самообслуживания.
Восстановление нагрузок после стентирования
Если операция прошла удачно, то после реабилитационного курса пациент может вернуться к прежней жизни. Самое главное для человека – это его трудовая деятельность.
Сфера интеллектуального труда позволяет включиться в работу сразу же. Труд, связанный с физической активностью, имеет ограничения по срокам.
Надо проверить себя на возможность нагрузок в любую погоду, в каком объеме после стентирования они не вызывают болей сосудов сердца.
Именно активные нагрузки актуальны в восстановлении прежней жизни:
- Они являются помощниками в оценке возможностей справляться с обыденной жизнью.
- Активность в виде ходьбы, плавания,езды на велосипеде, способствует улучшению функциональности сердечно-сосудистой системы.
- При физической активности тормозится прогресс атеросклероза, закаляется миокард, стабилизируется гипертензия, сжигаются жиры
Источник: https://ogomeopatii.ru/odyshka-posle-stentirovanija-sosudov-serdca/
Показания
Оснований для проведения довольно много:
- Ишемическая болезнь сердца . Классика кардиологии. Под этим термином понимается вторичный процесс, при котором мышечный активный слой плохо снабжается кровью. Почему так происходит — вопрос другой.
Обычно нарушения трофики развиваются как итог прочих аномальных состояний, заболеваний. Будь то перенесенный инфаркт, воспалительный процесс аутоиммунной природы, ревматизм или инфекционное поражение. Вариантов масса.
Коронарное стентирование позволяет быстро и действенно восстановить питание и клеточное дыхание. Порой — это вопрос сохранения жизни.
- Стенокардия . Типичное состояние, его классифицируют как предынфарктное . Суть заключается все в том же недостаточном обеспечении органа кровью. Но это состояние протекает эпизодами. Каждый приступ сопровождается болью, одышкой, нарушениями ритма.
Без лечения, пациент серьезно рискует. Последующие эпизоды становятся сильнее, вероятность инфаркта значительно выше.
- Атеросклероз разных видов. Как правило, когда на стенках сосудов откладывается жир, формируются холестериновые бляшки. Они естественным механическим путем перекрывают здоровый кровоток. Препятствуют питанию миокарда. В таком случае, до установки стента наслоения липидов удаляют, но при кальцификации бляшек это сделать невозможно.
Есть и другая форма патологического процесса. Когда коронарные артерии стабильно сужаются, находятся в спазмированном состоянии долгое время. Чаще всего, подобное наблюдается у курильщиков со стажем и любителей спиртного. Также у пациентов с гипертензией и некоторых других категорий.
- Значительный риск инфаркта миокарда. Сопряженные с предыдущими диагнозами и нарушениями. У таких больных вероятность неотложного состояния много выше.
- Коарктация аорты . Врожденный порок развития. Типично сужение крупнейшей артерии на выходе ее из левого желудочка. Кровоток серьезно осложняется. Стентирование проводится сразу после того, как патология обнаружена. Возраст значения не имеет. Это очевидный плюс процедуры. Без медицинской помощи риски летального исхода велики.
- Состояния после инфаркта. Постановка стента может быть эффективной мерой вторичной профилактики и одновременно лечения, если пациент перенес острое нарушение кровообращения, но причина осталась на месте.
Показаний множество. Но все они, так или иначе, сводятся к процессам, когда коронарные артерии (также аорта) не способны выполнять свою работу. По причине сужения или закупорки.
Почему после инфаркта низкое давление
Возникновение инфарктов при низком давлении (гипотонии) может быть обусловлено следующими факторами:
- рецидивом нарушения сердечной функции (например, если гипотония спровоцирована некрозом зоны миокарда в анамнезе);
- резким скачком АД;
- сосудистыми патологиями и др.
Однако даже при нормальном или пониженном АД его уровень после инфаркта снижается. Нижняя граница систолического давления фиксируется через 24-72 часа после развития патологии.
Пониженное давление после инфаркта сохраняется в острой, подострой и рубцовой стадии. Причиной гипотензии является понижение сопротивления всей сосудистой системы и сократительной способности сердца вследствие формирования сначала зоны некроза, а затем рубца на месте функциональной ткани.
При поражении большого объема мышцы сердца развивается кардиогенный шок: верхнее давление достигает значений ниже 80 мм рт.ст., у пациента отмечаются слабость, головокружение, обморочное состояние, резкое охлаждение конечностей, частое слабое сердцебиение.
Изменения АД свидетельствуют о риске повторного нарушения кровоснабжения. Для пациентов, у которых давление после инфаркта стабилизируется в течение нескольких суток и сохраняется в пределах нормальных или повышенных значений, прогноз лечения положительный.
Важная информация: Последствия обширного инфаркта миокарда сердца и шансы выжить
Противопоказания
Оснований отказываться от процедуры не так много.
- Непереносимость препаратов йода. Операцию стентирования проводят под контролем рентгенографии. Это необходимо для точного продвижения тонкого хирургического инструмента по кровеносному руслу. Аллергические реакции проверяют еще до вмешательства. Препарат вводят подкожно в минимальном объеме, затем смотрят на ответ организма.
- Существенное сужение просвета артерий. Если диаметр менее 3 мм, хирургическое лечение малоинвазивным путем невозможно.
- Значительная площадь поражения. Когда сужена целая группа артерий или же наблюдается большой участок стеноза. Смысла нет, поскольку стент не покроет столь существенные объемы и не восстановит кровоток. Нужны другие методики.
- Коагулопатии. Заболевания, при которых нарушается свертываемость крови. Проблема решаема, противопоказание относительное. Как только состояние нормализуется, можно провести операцию.
- Тяжелые дисфункциоальные расстройства. Дыхательная, почечная недостаточность. Поскольку препарат для контрастного усиления способен спровоцировать бронхоспазм или интоксикацию из-за плохого выведения.
- Воспалительные процессы. Инфекционные или аутоиммунные.
Также есть очевидные противопоказания: вроде психических расстройств, когда пациент не способен контролировать поведение и некоторых других. В целом же, оснований отказываться от процедуры минимум.
Показания к проведению операции стентирования
Установка стента на артерии сердца имеет ряд показаний. В каждом отдельном случае врач оценивает необходимость проведения такой операции и назначает только тогда, когда другие методы лечения без оперативного вмешательства оказываются безрезультатными. Основные показания к проведению стентирования изложены ниже:
- ишемическое заболевание в хронической форме, которое сопровождается развитием атеросклеротических бляшек, перекрывающих артериальный просвет более чем на половину;
- приступы стенокардии, которые возникают при небольших нагрузках;
- вероятность развития инфаркта миокарда в совокупности с коронарным синдромом;
- инфаркт миокарда (обширный или небольшой) в первые 6 часов при стабильном состоянии организма;
- повторное перекрытие артериального просвета после перенесения баллонной ангиопластики, шунтирования и стентирования.
Виды стентов и сроки их службы
Всего существует три типа изделий. Если брать за основу материал.
Из нержавеющей медицинской стали
Используются наиболее часто. Для создания применяют инертные металлы, но достаточно прочные, чтобы выдерживать большие нагрузки в сосудах. Каких-либо минусов, по крайней мере, очевидных нет.
В отличие от более современных аналогов, могут отторгаться. Но это крайне редкая ситуация, вероятность встретиться с такой проблемой мала.
Дешевы, потому доступны широкому кругу пациентов и медицинских учреждений. Стальной стент — это наиболее распространенный вид.
Изделия из сплавов
Принципиальное отличие заключается в материале. Это может быть кобальт-хром или платина-хром. Они не окисляются, не отторгаются и лучше переносят значительные механические нагрузки. Стоимость несколько выше, потому применяются такие стенты куда реже.
Конструкции из полимерных материалов
Например полимер из полилактозной кислоты (PLLA) или покрытые ими — это наиболее современные стенты для сердечных сосудов.
Они же могут выполнять роль депо для лекарственных средств и быть:
- С покрытием, выделяющие лекарство, уменьшающее вероятность сужения артерии в будущем.
- С двойным покрытием — наружным и внутренним, для заживления самого сосуда и препятствия тромбообразованию.
- Покрытые антителами, притягивающими к себе эндотелиальные клетки, снижающие риск возникновения тромбоза.
- Растворяющиеся, сделанные из материала который растворяется и выделяет лекарственное покрытие, препятствующее повторному возникновению стеноза.
Подобные стенты устанавливаются при высоких рисках рецидива. Стоимость значительная, доступны они малому числу пациентов.
По строению изделия бывают:
- сетчатые (из плетеной сетки);
- тубулярные (из трубки);
- проволочные (из проволоки);
- кольцевые (из отдельных колец).
Классическим вариантом считаются сетчатые имеющие округлый каркас, расширяющий просвет сосуда.
Подготовка к стентированияю
- Общий анализ крови. Чтобы исключить воспалительные процессы в момент перед операцией.
- Биохимическое исследование. Проверяют базовые показатели, в том числе щелочную фосфатазу, печеночные уровни, маркеры возможного воспаления.
- Рентгенография грудной клетки. Обзорная. Задача заключается в том, чтобы исключить поражения легких, бронхов. Заболевания пульмонологического профиля зачастую препятствуют хирургическому лечению.
- Электрокардиография. Чтобы выявить функциональные расстройства со стороны сердца.
- ЭХО-КГ назначается для исключения структурных патологий мышечного органа.
- Коагулограмма. Определение скорости свертывания крови.
Помимо собственно подготовительных мероприятий, общих тестов, назначают специализированные методики. Их задача — подробнее исследовать операционное поле. В основном применяется коронарография . По сути — контрастный рентген.
Все мероприятия обязательны. Что касается последнего, оно проводится с осторожностью. Есть много противопоказаний. В том числе гипертония и группа других.
Причины болей в ранний послеоперационный период
Стентирование считается достаточно эффективным способом восстановления коронарного кровообращения при поражении венечных артерий сердца. Эта операция может убрать последствия атеросклероза, но не его причину (курение, гипертония, дислипидемия, возраст).
Поэтому приступы стенокардии могут вернуться в раннем и позднем послеоперационных периодах, особенно, если больной не прекратил курение, прием алкоголя, не соблюдает диету, пренебрегает рекомендациями по приему медикаментов.
Реже болевой синдром бывает связан с повреждением стенки артерии в период операции, неправильным подбором стента по размеру, формированием ложной аневризмы. Возможна также послеоперационная закупорка установленного сосудистого каркаса. Ее риск повышается при:
- высокой свертывающей активности крови;
- нарушении функции печени и почек;
- сахарином диабете (наиболее распространенный фактор);
- артериальной гипертонии;
- мерцательной аритмии.
Повторное сужение просвета (рестеноз) бывает связано с анатомическими особенностями артерий (меньше 2,5 мм в диаметре) и распространенным атеросклерозом (больше 20 мм по протяженности).
Сама техника операции, которая включает раздавливание атеросклеротической бляшки с внедрением ее частей в стенку артерии, может служить источником повторного тромбообразования в этой зоне. После пластики артерия спадается в ответ на растяжение (отрицательное ремоделирование), иногда ее просвет вне стента становится меньше, чем до операции.
Для предупреждения осложнений используют специальные лекарственные покрытия стентов и особые материалы, которые с течением времени могут рассасываться, что уменьшает риск воспалительного процесса в послеоперационном периоде. Также всем пациентам назначается антикоагулянтная терапия, сосудорасширяющие средства.
Рекомендуем прочитать статью о стентировании после инфаркта. Из нее вы узнаете, зачем проводят стентирование после инфаркта, о проведении ангиопластики, возможных осложнениях после и о лечении больного. А здесь подробнее о реабилитации после шунтировании.
Ход операции
Хирургическое вмешательство начинается с местного обезболивания. Важно устранить чувствительность в проекции бедренной артерии. Возможна премедикация, с применением препаратов для седации. Это позволяет снизить тревожность, побороть ощущение страха.
Далее, процедуру проводят по четкому алгоритму:
- Врачи делают разрез.
- Через него вводят специальный инструмент.
- Одновременно внутривенно вливают контрастирующий препарат. Чтобы получать четкую картину на рентгене.
- Катетер продвигают по кровеносному руслу, к сердцу.
- Как только достигают операционного поля, приступают непосредственно к установке стента. Это наиболее ответственный и сложный момент. От техники и качества исполнения зависит конечный результат.
На все требуется около 2-х часов. Плюс-минус. По ситуации.
Сразу после операции возможны некоторые дискомфортные ощущения. Боли в области грудины, одышка, жжение в проекции сердца. Это нормально.
Специальной коррекции не требуется. Но обо всех нарушениях пациенту стоит рассказывать врачам. Чтобы избежать осложнений и нежелательных последствий. Поскольку риск развития их существует.
После хирургического лечения пациента помещают в палату интенсивной терапии. Там он находится в течение суток или чуть менее. В зависимости от того, как протекает ранний восстановительный период.
Затем человека переводят на обычные условия, а спустя 2-3 суток или меньше пациента выписывают. Восстановление продолжается уже дома.
Основные принципы физической нагрузки
Физическая нагрузка должна приводит к следующим позитивным моментам:
- улучшение периферического кровообращения;
- увеличение резервных возможностей дыхания;
- поднятие тонуса мышц;
- стимулирование обмена веществ в мышце сердца;
- улучшение трофических процессов в миокарде;
- укрепляется сердечная мышца и улучшается ее способность к сокращению;
- уменьшается количество осложнений, и они проходят легче;
- рана после операции заживает быстрее;
- реабилитация ускоряется, кровообращение улучшается во всем организме, а с этим улучшается функционирование всех органов человека, повышается жизненный тонус и настроение, быстрее проходит выздоровление и возврат к обычной жизни.
Реабилитация
Восстановительные мероприятия простые. Однако придерживаться режима нужно строго, это вопрос качественного возвращения в норму.
В течение первого месяца показаны следующие меры:
- Отказ от интенсивных физических нагрузок. Но полностью исключать их нельзя. Рекомендуется ходьба, легкие пешие прогулки на воздухе. Надо внимательно следить за пульсом.
- Контроль артериального давления. Пациентам с гипертензией нужно продолжать принимать прописанные препараты.
- Избегание перегрева. На солнце или в искусственно созданных условиях: баня, сауна, горячая ванная.
- Пациентам также не стоит злоупотреблять солью. Рацион щадящий, с достаточным количеством свежих овощей и фруктов, нежирными сортами мяса. Не стоит употреблять острые приправы.
- Алкоголь и сигареты под строгим запретом. На протяжении как минимум месяца. Идеальный вариант — за это время полностью отказаться от пагубных привычек, исключить зависимости из жизни.
К моменту окончания реабилитации после стентирования артерий сердца, проводят ЭКГ и ЭХО, чтобы оценить качество и результаты терапии. Положительный исход констатируют, если кровоток восстановился или хотя бы нормализовался по преимуществу.
После хирургического вмешательства
После операции АКШ больные делятся на две группы — у которых дальнейшее состояние стабильное или же осложненное. При осложнениях в первую очередь проводят медикаментозную терапию, чтобы вывести организм из тяжелого состояния. Если осложнений нет, или они относительно незначительные, то для выздоравливающего после операции АКШ выделяют пять периодов:
- Ранний, от одного до третьего дня. Делаются дыхательный упражнения без телодвижений, больной откашливается, также допустимы повороты на бока, движения ступнями и ладонями. Дыхательная гимнастика — надувание шаров. Занятия длятся около десяти минут.
- Второй период называется палатным, длится от 4 до 6 дня. Добавляются движение руками, туловищем, ногами можно имитировать ходьбу, но пребывая в лежачем состоянии. Занятия длятся около двадцати минут.
- Третий период характеризуется малыми тренировочными нагрузками, от 7 до 15 дня, то есть от недели до двух. Дыхательную гимнастику проводят как статически, так и задействовав руки, ноги, можно ходить, но немного. Занятия длятся около 30 минут.
- В четвертый период ( от 16 до 25 дня) можно делать физические нагрузки средней сложности. Можно больше ходить, причем полезно ускоряться и замедляться, в упражнениях задействованы голова, туловище. Занятия длятся около сорока минут.
- В пятый период после АКШ допускаются усложненные тренировки, он длится с 26 до 30 дня, когда обычно выписывают из стационара. Длительность занятий — до 50 минут. Полезно подниматься по лестнице, выходить на улицу.
Возможные осложнения
Негативные последствия встречается исключительно редко. В основном, отрицательные результаты связаны с действиями самого пациента. Если он не соблюдает режим, не придерживается рекомендаций врача, риски растут во много раз.
Среди вероятных осложнений:
- Тромбозы . При повреждении сосудов кровь может сгущаться и закупоривать их просвет. Тромбоз встречается наиболее часто среди всех осложнений после стентирования. Для профилактики подобного сценария врачи назначают антикоагулянты или более мягкие препараты на основе Аспирина, прочие современные аналоги. Принимают их недолго, только пока есть риски.
- Острое нарушение кровотока в миокарде — инфаркт, как следствие тромбоза.
- Сильные болевые ощущения. В разной степени, дискомфорт присутствует всегда. Но это преходящее нарушение.
- Одышка.
- Тяжесть в грудной клетке.
- Общее плохое самочувствие. Нормальное явление. Оно сохраняется от суток до нескольких. Затем проходит без сторонней помощи.
Осложнения маловероятны, особенно, если пациент ответственно подходит к выполнению предписаний врача.
Методы борьбы с болью
На интенсивность неприятных ощущений в сердце могут повлиять:
- полный отказ от курения и злоупотребления спиртными напитками;
- правильное питание с исключением жирной пищи животного происхождения, частично гидрогенизированных масел (маргарин, соусы, десерты промышленного изготовления), сладостей;
- в меню в обязательном порядке должны входить: рыба, орехи, бобовые, нежирное мясо, молочные продукты низкой жирности, цельнозерновые каши, свежие и отварные овощи;
- дозированная физическая активность для улучшения адаптации сердечной мышцы к наличию стента;
- контроль и коррекция артериального давления, содержания сахара и холестерина в крови.
Смотрите на видео о реабилитации в кардиологии:
Обязательным условием поддержания адекватной проходимости коронарных сосудов является применение:
- антикоагулянтов (Варфарин);
- антиагрегантов (Тромбо Асс, Плавикс, Курантил);
- вазодилататоров (Кардикет, Моночинкве, Диакордин);
- гиполипидемических средств (Симгал, Липримар).
Правильно подобранная медикаментозная терапия улучшает реологические свойства крови и снимает спазм коронарных сосудов, уменьшая таким образом причины возникновения боли в сердце после стентирования. При необходимости для купирования приступов может быть дополнительно рекомендован Нитроглицерин вместе с таблеткой Аспирина.
Прогнозы
Прогностические оценки в основном — благоприятные. Операция переносится хорошо, вероятность негативных явлений минимальная.
После вмешательства пациенты возвращаются к нормальной жизни. Если же лечение провели на раннем этапе ишемии, есть все шансы на полное восстановление и избавление от патологии.
Стентирование коронарных сосудов сердца — эффективный метод восстановления кровотока в органе. Риски минимальны. Они полностью компенсируются эффектом операции. Но пациент должен придерживаться правил реабилитации. Результаты зависят от момента, когда проведена коррекция.
Особенности у мужчин и женщин
Клиническая картина патологии у разнополых пациентов отличается:
- У мужчин в острейшей стадии фиксируются гипертония и тахикардия, характер зависит от течения болезни. Гипотензия отмечается на следующие сутки после прекращения кровоснабжения участка сердца.
- Верхнее давление при инфаркте у женщины может быть пониженным или соответствовать норме. Пульс нередко меняется незначительно. Гипертония в острейшей стадии поражения не является исключительным или редким явлением, однако отсутствие сильных болей и резких изменений АД и ЧСС наблюдаются чаще у женщин, чем у пациентов мужского пола.
Характерная загрудинная боль, повышение частоты пульса и давления при инфарктах миокарда у мужчин позволяет своевременно диагностировать патологию и прибегнуть к эффективным методам первой помощи. Стертая клиника и отсутствие существенных изменений в уровнях ЧСС и АД мешает правильно установить диагноз без дополнительных лабораторных и аппаратных исследований, поэтому у женщин некроз сердечной мышцы чаще осложняется тяжелыми нарушениями функции сердца и смертью.
Помимо проявлений отличаются и риски возникновения патологии: инфаркт миокарда у женщин младше 65 лет возникает в 2,5-3 раза реже, чем у мужчин той же возрастной группы. Это обусловлено как образом жизни (стрессы, питание и своевременное лечение), так и гормональными факторами. У пациентов старше 65 лет гендерная разница в рисках возникновения данного сердечного нарушения сокращается.