Лето — это сезон с самыми длинными и жаркими днями. Также это время, когда совершается большая часть поездок. Все больше и больше людей с хроническими состояниями хотят путешествовать и обращаются за медицинской помощью по этому поводу.
Вопрос, когда можно летать на самолете после сердечно-сосудистых патологий, всегда решается индивидуально. Перед любой поездкой или праздником пациенты с хроническими заболеваниями должны быть записаны на медицинский осмотр, чтобы обсудить со своим врачом, могут ли они совершить это путешествие и какие медицинские рекомендации во время этого путешествия им стоит соблюдать.
Кому нельзя летать
Путешествия не рекомендуются пациентам с сердечно-сосудистыми заболеваниями в периоды обострения. Это следующие типы недуга: декомпенсированная сердечная недостаточность, стенокардия с частыми болями в груди, периоды высокого кровяного давления, которые не могут контролироваться лекарственной терапией. В первый месяц после острого инфаркта миокарда, после сердечной или сосудистой хирургии, путешествие должно быть отложено.
Избегаются поездки на высоту более 1500 м и в очень теплых и влажных районах. Увеличение высоты может привести к дисбалансу в сердечно-сосудистой системе пациента с гипертонией или ишемической болезнью сердца (стенокардией, инфарктом миокарда). Не рекомендуются долгие поездки, когда в дороге предстоит провести 12-16 часов.
В идеале пациенты должны всегда иметь копию своего последнего обследования или медицинскую запись о недугах, которыми они страдают, и о том, какое лечение они получают. Лечение не останавливается на отдыхе, потому что у болезней нет отпуска. Сердечники берут с собой запас лекарств, как предписано их лечащим врачом. Брать надо столько, сколько хватит для всего путешествия (особенно, если это предстоит выехать за пределы страны).
Реабилитация после стентирования
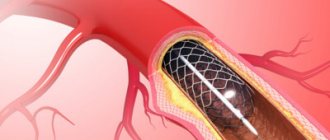
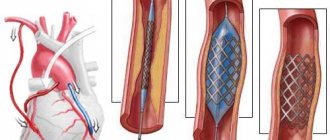
Перенесенное стентирование артерий сердца позволяет намного улучшить качество жизни пациента, но данная операция не останавливает атеросклеротический процесс, не вылечивает полностью ишемическую болезнь сердца.
Реабилитация после стентирования артерий сердца включает в себя: медикаментозную терапию, лечебную физкультуру, диету, изменение образа жизни в целом: отказ от курения, нормализация массы тела при необходимости.
Медикаментозную терапию и ЛФК врач подбирает для каждого пациента индивидуально.
Кому можно летать
Полет на самолете не запрещается пациентам с сердечными патологиями, если болезнь правильно диагностирована, лечится и стабилизирована, и при условии, что принимаются меры предосторожности. На борту самолета пациентам с сердечно-сосудистыми заболеваниями могут потребоваться места возле коридора, чтобы иметь возможность выполнять легкие упражнения (во время длительных поездок), и при необходимости может потребоваться кислород.
Классификация инфаркта
Если нарушение проходимости наступает в артериях среднего и мелкого калибра, развивается мелкоочаговый инфаркт. Располагается под внутренней (субэндокардиальный) или наружной (субэпикардиальный) оболочкой. Хорошо поддается лечению, возможно полное клиническое восстановление функции сердца.
Когда можно летать на самолете после мелкоочагового инфаркта? Ранний реабилитационный период занимает 14 дней. Через 2 недели восстановления, при отсутствии осложнений, перелеты разрешены.
Закупорка основных венечных артерий ведет к некрозу всей толщи стенки левого желудочка или перегородки – трансмуральный инфаркт (крупноочаговый). Часто приводит к тяжелым осложнениям:
- острая аневризма;
- грубые нарушения проводимости нервных пучков сердца;
- острая сердечная недостаточность, кардиогенный шок;
- разрыв миокарда, гемотампонада сердечной сорочки;
- острая остановка сердца.
Если после инфаркта прошло достаточно времени, осложнения отсутствуют, организм полностью восстановился и нормально функционирует, человек вполне может летать на самолете
Когда можно лететь после крупноочагового инфаркта миокарда? Учитывая обширность поражения сердечной мышцы, закономерную сердечную недостаточность, реабилитационный период длится полгода. При эффективном лечении, стабильных показателях электрокардиограммы, отсутствии острых осложнений лететь на самолете разрешается через 6 месяцев после перенесенного инфаркта.
Возможные риски
Риск продолжительного перемещения по воздуху — это риск формирования сгустков крови в венах нижних конечностей из-за отсутствия мобилизации во время полета, обезвоживания и небольшого пространства, которое не позволяют двигаться. Риск имеется и у пациентов при ожирении, варикозном расширении вен, с историей тромбофлебита в длительных поездках. Гидратация и регулярные движения ног значительно снижают этот риск.
Нельзя сказать, когда можно лететь двум разным людям. Могут иметь место отличающиеся друг от друга ситуации. Воздушный транспорт является самым безопасным транспортным средством для гипертеников, но пациент с контролируемым артериальным давлением может передвигаться практически любым способом транспорта. У большинства пациентов артериальное давление имеет тенденцию к снижению в периоды высокой температуры, что обусловлено недостаточной гидратацией и расширением сосудов. Таким образом, артериальное давление падает ниже нормального уровня, сопровождающегося такими симптомами, как головные боли, головокружение.
Правильная гидратация и прием не менее 2 литров жидкости в день, посещение кардиолога для корректировки антигипертензивных препаратов могут предотвратить эти ситуации. Вы не должны пытаться изменить свою дозу лекарства в одиночку. Лечащий врач будет учитывать как состояние сердца, так и другие условия, которые имеют значение, и климатические характеристики места отдыха. Мы должны помнить, что сердечные пациенты более восприимчивы к обезвоживанию, чем другие.
Лететь на самолете после инфаркта может быть рискованным занятием, особенно летом. Через пот вы теряете ряд минералов, которые необходимы вашему организму. Таким образом, потери калия могут быть бессимптомными у здорового человека, но могут вызывать сердцебиение и слабость сердечной деятельности, особенно если параллельно осуществляется диуретическая терапия. Кофе и алкоголя следует избегать летом, потому что они могут обезвоживать организм.
Пациенты с кардиостимуляторами, устройствами ресинхронизации сердца и электрическими дефибрилляторами должны проходить специальные проверки, сделанными в соответствии с графиками работы самолета.
Можно лететь на самолете только в случае абсолютной уверенности в благополучном состоянии. Для приятного отдыха без каких-либо неприятных событий со здоровьем посетите своего врача перед отъездом и следуйте рекомендациям, которые вы получите. Люди с сердечными заболеваниями редко могут спокойно летать на самолетах. Стресс при регистрации, таможенное оформление, посадка, неподвижность в салоне, страх перед кражей и снижение концентрации кислорода в крови — все это неблагоприятные условия для людей с хрупким сердцем. Лететь самолетом гипертонику надо таким образом, чтобы он мог быстро попасть в хвостовое отделение. Здесь он может размяться, сделать парочку простых упражнений, чтобы разогнать кровь.
Как совершить безопасный перелет, пережив некроз миокрада
Нельзя однозначно ответить на вопрос: можно ли после инфаркта летать на самолете. Перенесенное заболевание налагает строгий запрет на предстоящее путешествие, только если период реабилитации еще не окончен.
Под инфарктом миокарда подразумевают поражение сердца, при котором происходит некроз участка сердечной мышцы. В зависимости от объема повреждений различают крупно- и мелкоочаговые формы, обширный (трансмуральный), интрамуральный, субэндокардиальный, субэпикардиальный инфаркт.
Длительность реабилитационного срока колеблется от нескольких недель при мелкоочаговых и нескольких месяцев при обширных инфарктах. В восстановительный период проводится расширение двигательного режима, физиотерапевтические мероприятия и занятия лечебной физкультурой.
О том, можно ли гипертоникам летать на самолете, знают не все страдающие высоким давлением. Гипертония и самолет – понятия мало совместимые. Людям, у которых выявлена проблема повышенного давления, не рекомендуют пользоваться воздушным транспортом, поскольку в таких случаях существует немалый риск сердечного приступа или гипертонического криза.
Дело в том, что при взлете или посадке происходит резкое изменение (падение или скачок) атмосферного давления. Прежде чем совершить перелет куда-либо, людям с повышенным артериальным давлением необходимо тщательно подготовиться к такой поездке, чтоб максимально облегчить нагрузки, приходящиеся на организм, во время путешествия.
Несмотря на то что в салонах самолетов создается искусственная среда, особый микроклимат, который дает возможность регулировать влажность воздуха и температурный режим, на посадке и взлете атмосферное давление сильно меняется.
Изменения в атмосферном давлении в процессе взлета и посадки чувствует даже человек, у которого нет проблем с АД, поэтому в это время нужно сидеть с немного приоткрытым ртом, зевать. Для предупреждения неприятных симптомов пассажирам предлагают напитки, ведь небольшие глотательные движения способствуют тому, что человек легче переносит скачки атмосферного давления.
Летать на самолете с гипертонией опасно еще и тем, что в полете значительно сокращаются объемы кислорода, а это, в свою очередь, вызывает повышение АД. Для гипертоников такое состояние может стать критическим, поскольку нередко провоцирует сердечный приступ.
Длительный перелет способствует не только тому, что давление повышается — в кресле самолета человек немалое время проводит в одной позе, во время долгого сидения могут отекать ноги. Это происходит вследствие падения нормальной скорости кровообращения в конечностях — из-за сдавления артерии и вены сильно сужаются.
Следует отметить, что в салоне во время перелета сильно уменьшается влажность воздуха, а в связи с сокращением объемов кислорода может начаться кислородное голодание: происходит нарушение в работе желудочно-кишечного тракта, ощущается сухость в горле, вызывающая кашель. Нельзя летать воздушным транспортом при следующих состояниях:
- психические заболевания;
- недавно перенесенный сердечный приступ или операция на сердце;
- при неконтролируемой артериальной гипертензии;
- при тромбозах или тромбофлебите;
- при пневмонии.
Пациентам, страдающими этими патологиями, следует сменить путешествие самолетом на более безопасный вариант. Но если лететь все же необходимо, нужно до посадки в самолет проконсультироваться с доктором — он подскажет, как избежать возможных осложнений.
Но на вопрос о том, можно ли летать на самолете при гипертонии, не всегда следует отвечать отрицательно. Это допустимо, но все зависит от стадии, на которой находится болезнь. Например, пребывать в самолете нельзя при гипертензии 3 и 4 стадии, после тяжелых сосудистых осложнений (инфаркта, инсульта).
Если врач позволил совершить перелет и повышенное давление в таком случае не особо опасно, то отправиться в воздушное путешествие можно, учитывая некоторые рекомендации и правила, которые помогут снизить нагрузку на организм.
В современных авиакомпаниях можно заказать это приспособление за несколько дней до перелета. В большинстве случаев оно оплачивается отдельно, поскольку является дополнительной услугой. Поводом для оформления заявки на подушку может послужить особая рекомендация или рецепт лечащего врача.
Лучше всего не летать в одиночку. Так, на борту с больным, страдающим гипертонией, должен быть близкий человек, который знает, какие меры нужно предпринять в случае необходимости (при резком ухудшении состояния).
Предлагаем ознакомиться с рекомендациями, распространяемыми Aeroporti di Roma (организацией, контролирующий аэропорты Рима), составленными под руководством доктора Карло Ракани.
Условия повышенной нагрузки на сердце у больных с хронической сердечной недостаточностью могут вызвать ухудшение его функционирования и появление симптомов.
Авиаперелет может повлиять на течение сердечной недостаточности в связи со следующими неблагоприятными факторами:
- снижение давления воздуха на большой высоте и связанное с этим снижение парциального давления кислорода в крови,
- пониженная влажность в салоне самолета, влекущая риск дегидратации,
- ухудшение течения других заболеваний, вызывающих недостаток поступления кислорода (болезни легких, анемия),
- психологический и физический стресс, связанный с путешествием (очереди на регистрацию и к пунктам досмотра, переноска багажа, беспокойство о безопасности полета)
Несмотря на это, полет не противопоказан лицам с хронической сердечной недостаточностью, но требует соблюдения некоторых предосторожностей.
Изменения, происходящие на большой высоте хорошо переносимы в случае стабильной сердечной недостаточности, но в группу риска входят те у кого имеются признаки нестабильности кровообращения.
1. Иметь в ручной клади
- Достаточное на время полета количество обычно принимаемых лекарств,
- Препараты для неотложной помощи, такие, как мочегонные и нитраты,
- Документ с кратким изложением своего медицинского состояния
- Недавнюю электрокардиограмму
- Контакты лечащего врача
2. Иметь в багаже
- Достаточное на время путешествия
- количество обычно принимаемых лекарств,
3. При необходимости ингаляции кислорода в полете, предупредите авиакомпанию по меньшей мере за неделю до вылета,
4. Вставайте и прохаживайтесь достаточно часто во время полета
5. Избегайте приема «тяжелой» пищи, кофеинсодержащих напитков и алкоголя
Пациенты с сердечной недостаточностью отмечающие одышку, сердцебиение и утомление при небольшой физической нагрузке (т.е. относящиеся к классу 3 по NYHA) перед путешествием должны пройти обследование у кардиолога.
Авиаперелет противопоказан пассажирам, имеющим симптомы сердечной недостаточности в покое (класс 4 по NYHA).
Специальным рекомендациям должны следовать пассажиры с имплантированными водителями ритма (кардиостимуляторами) и дефибрилляторами
- Корректность работы устройства должна быть проверена не позднее, чем в последние 6 месяцев перед перелетом
- Всегда имейте с собой необходимую медицинскую документацию
- Не проходите через ворота безопасности
Что делать при ухудшении состояния
Экипаж кабины располагает средствами и знает техники первой помощи. Он обязан иметь медицинский комплект неотложной помощи на борту и дефибриллятор. Так же стоит знать, что разрешение на экстренное приземление не всегда легко получить, и даже если технически возможно приземлиться, все же необходимо, чтобы были доступны медицинские ресурсы для неотложной медицинской помощи и способность эффективной профилактики таких ситуаций.
Большинство крупных авиакомпаний имеют дефибрилляторы на борту. Даже если самолет находится под давлением, барометрическое давление на борту ниже, чем на земле. В полете давление в салоне соответствует тому, что находится на высоте 1500-2000 метров над морем. Это падение давления приводит к уменьшению содержания кислорода и, как следствие, расширению газов внутри полостей тела. У здорового пассажира физиологические механизмы компенсируются. У пассажира с сердечным заболеванием все происходит иначе.
Человеку, у которого был неосложненный инфаркт миокарда, придется ждать не менее двух недель перед полетом. В случае осложнений этот период будет увеличен до шести недель. После шунтирования мы говорим о трех неделях и 10-ти днях после ангиопластики.
Врачи рекомендуют, чтобы путешественники, у которых есть проблемы с сердцем или их осложнения, получали страховку, покрывающую медицинские расходы. Также хорошо получить разрешение на поездки от авиакомпании, с которой человек намеревается совершить поездку. Хоть сердечные аресты в полете и нечасты, экипаж никогда не принимает достаточных мер предосторожности, чтобы избежать их.
Когда можно за руль после инфаркта?
Чтобы избежать дальнейшего распространения некроза в области сердечной мышцы, человеку, перенесшему приступ, следует постоянно находиться в состоянии покоя. Стрессовая работа и чрезмерные переживания должны быть исключены ради успешного восстановления после болезни. В свою очередь, пережитый инфаркт миокарда не является помехой для дальнейшего трудоустройства, если при реабилитации пострадавший будет придерживаться рекомендаций врача. Возвращение такого пациента за руль должно быть постепенным и продуманным.
Можно ли водить автомобиль после инфаркта миокарда
Ограничение в выборе сферы деятельности составляет только тяжелый физический труд, при котором увеличивается нагрузка на сердце. Если реабилитация после инфаркта миокарда и стентирования прошла успешно, человек может вернуться к вождению, постоянно увеличивая выбранную дистанцию. На первое время обязательно наличие рядом второго водителя, следящего за состоянием такого больного и готового его заменить при необходимости.
Прежде всего, следует понимать, что инфаркт миокарда – сложная, опасная для жизни пациента экстренная ситуация, от которой не застрахован никто
Быстрому возвращению за руль препятствуют сопутствующие патологии кровеносной системы, а именно:
- различные проявления аритмии (тахикардия, экстрасистолия);
- болевые ощущения в области сердца;
- периодические приступы стенокардии (увеличивают риск повторного приступа при нахождении такого пациента за рулем);
- выраженная слабость, головокружение (указывают на наличие патологического процесса);
- резкие перепады артериального давления.
Людям, которые перенесли инфаркт миокарда, стоит внимательно прислушиваться к своему организму. Неожиданное повышение тревожности у профессионального водителя свидетельствует о незавершенном периоде реабилитации. Неуверенность в себе и своих действиях исключает длительное вождение автомобиля.
Водитель после перенесенного инфаркта, как правило, чувствует себя прекрасно в начале поездки. Чем дольше он находится за рулем, тем тяжелее ему приходится, о чем стоит помнить в период реабилитации.
Через какое время после инфаркта можно садиться за руль?
Управление автомобилем требует от водителя повышенной концентрации внимания. Болевые ощущения и частые головокружения исключают такие виды деятельности. Так как после инфаркта образуется омертвевший участок на сердце, оставшиеся клетки вынуждены функционировать в усиленном режиме, что увеличивает возможные риски. Стабилизация состояния больного человека ускоряется при приеме соответствующих медикаментов и поддержке спокойной обстановки дома и на роботе.
Сколько по времени будет длиться восстановительный период у конкретного человека, сколько он сможет прожить после приступа, зависит очень от многих факторов
Восстановление после инфаркта миокарда проходит в несколько стадий:
- стационарное лечение – требует от 7 до 10 дней пребывания в отделении интенсивной терапии, больному человеку приписываются постельный режим и строгая диета;
- помощь врача-кардиолога – такого больного на неделю-две оставляют в кардиологическом отделении, такое лечение включает прием медикаментов по графику и лечебную физкультуру;
- непосредственно реабилитация – выпадает на период рубцевания (патологический процесс может наблюдаться на ЭКГ от 1 месяца до полугода), в это время пострадавший посещает санаторий или лечится в домашних условиях под контролем участкового врача.
По закону людям, которые перенесли инфаркт миокарда, предоставляется больничный отпуск длительностью до 4 месяцев. Сроки восстановления различаются в зависимости от величины пораженного участка миокарда, возможных рисков, наличия осложнений и возраста конкретного человека.
У молодых людей восстановление происходит быстрее за счет более крепкой сосудистой стенки и высшей эластичности коронарных артерий. Качество реабилитации во многом зависит от поведения самого пациента.
Показатели здоровья, влияющие на возможность вождения автомобиля
Полноценная жизнь подразумевает ежедневную адаптацию к различным факторам внешней среды. Адаптивные возможности после перенесенного инфаркта миокарда несколько снижаются. Если пострадавший до приступа вел активный образ жизни, запрет на занятия спортом или вождение машины может негативно сказаться на его психологическом здоровье. При объективном обследовании стоит оценивать не только деятельность сердца, но и функцию других систем организма, чтобы исключить возможные риски.
Оказание первой помощи
Больные с сердечно-сосудистыми патологиями рискуют заработать себе тромбоз и тромбоэмболию во время перелета. Усложняют эти ситуации всякого рода неблагоприятные факторы, такие как избыточный вес, гиперхолестеринемия, курение и алкоголизм. При отсутствии нормального кровоснабжения в самых важных органах, таких как сердце, головной мозг, может начаться масштабное отмирание клеток этих органов. Как заподозрить появление тромбоэмболии? На это указывает клиническая картина. Человек ощущает сжатие за грудиной, сердцебиение, одышку, общую слабость.
Если предстоит поездка на море, лучше заранее проконсультироваться у специалиста, каким транспортом следует добираться и стоит ли рисковать, садясь на самолет. Больным с инфарктом миокарда можно спокойно отправляться на море, но с момента установки диагноза должно пройти хотя бы 6 месяцев. Морской воздух, безусловно, оказывает положительное действие на организм, оздоравливает, укрепляет его. Но значительные перепады температуры могут усугублять определенную симптоматику. Вот почему отдых летом не рекомендуется больным инфарктом миокарда, которые перенесли его совсем недавно.
Значительная жара может неблагоприятно сказаться на людях с любыми вариантами сердечных патологий. Она способствует увеличению артериального давления. Если после жаркой погоды человек погружается в прохладную воду, сосуды спазмируются. Результатом становится приступ стенокардии. Вот почему, если у вас случился инфаркт, лучше выбирайте для путешествий осень или весну. Также можно в качестве альтернативы прибегнуть к путешествию в горы или посетить санатории, находящиеся относительно недалеко.
Диета после стентирования
Диета после стентирования включает в себя пищу богатую витаминами и клетчаткой, но резко ограничивает содержание жиров животного происхождения и содержание быстроусвояемых углеводов.
Не рекомендуется употреблять в пищу жирную баранину, говядину, свинину, сливочное масло, сало, майонез и острые приправы, колбасные изделия, сыр, икру, макароны из нетвердых сортов пшеницы, шоколад, сладости и выпечку, белый хлеб, кофе, крепкий чай, алкоголь и пиво, газированные сладкие напитки.
Рекомендуется употреблять свежие овощи и фрукты, свежие соки, отварное мясо птицы, рыбу, каши, макаронные изделия из твердых сортов, творог, кисломолочные продукты, зеленый чай.
Профилактика неблагоприятных ситуаций
Если прошло не менее полугода после инфаркта, можно спокойно летать, однако предварительная консультация все же не помешает. Чтобы не столкнуться с неожиданными неприятностями, следует детально продумать предстоящую поездку. Надо обратиться к лечащему врачу и рассказать ему о своих планах. Он проведет комплексное обследование, примет решение, ехать на море, в горы или еще куда-нибудь, либо отложить поездку на определенный срок.
Вполне возможно, что кардиолог назначит специальные лекарственные препараты, которые надо будет пить перед полетом, возможно — во время перелета и после приземления. Все это делается для того, чтобы контролировать функцию миокарда и держать на нормальном уровне артериальное давление. Питание должно оставаться правильным, равно как и питьевой режим. Важное значение имеет и отказ от вредных привычек. Все это в комплексе уменьшит риск развития осложнений. За несколько дней, прежде чем улететь, надо принять Корвалол, пустырник, корень валерианы и другие успокоительные препараты.
Важное значение имеет профилактика тревожного синдрома, когда человек переживает, что в салоне ему станет плохо. Чтобы уменьшить беспокойство, можно положить Валидол под язык перед тем, как сесть самолет. Благодаря этому взлет удастся перенести с наименьшими потерями.
Также надо предварительно собрать аптечку для ручного багажа. Что туда поместить? Обязательными составляющими должны быть, помимо успокоительных, антиагреганты. Они способствуют разжижению крови и создают неблагоприятные условия для образование тромбов. Туда надо положить и Нитроглицерин. Он относится к категории нитратов и препятствует симптоматике стенокардии.
Антигипертензивные представлены в большом количестве на фармацевтическом рынке. Вот почему современных препарат должен быть подобран врачом. Он основывается при этом на своем опыте и наличии побочных эффектов. Примером таких препаратов может быть Каптопрес. Это средство для ускоренной помощи сердцу и сосудам. Снижение давления благодаря ему осуществляется быстро. Антиаритмические обязательно входят в состав аптечки. Одним из лучших на сегодня препаратом этой группы является Амиодарон. Он нормализует ритмы сердца.
Сердечники на борту самолета часто стесняются заявлять об ухудшении самочувствия экипажу. Однако не стоит смущаться, так как своевременная помощь может привести к дальнейшему комфортному перелету. Длительные перемещения по воздуху очень неудобны даже для здорового человека, а про того, кто перенес инфаркт и страдает от гипертонии, и вовсе говорить не приходится. Застоя крови в нижних конечностях редко кому удается избежать. Объясняется это вынужденным положением тела, которое находится постоянно в одной и той же позиции.
Лекарства после стентирования
После стентирования необходимо обязательно принимать назначенные кардиологом лекарственные препараты, такие как плавикс или зилт, и аспирин, для предотвращения закупорки тромбом стентированных сосудов. Продолжительность приема и дозировку лечащий кардиолог индивидуально подберет.
А также, при наличии сопутствующих заболеваний, например гипертонии — препараты снижающие давление, холестериноснижающие препараты при высоком содержании в крови холестерина, и другие необходимые лекарства, которые принимали и до стентирования сердца.
Стентирование и полеты на самолетах
Лишь лечащий кардиолог, который с самого начала наблюдал пациента, имеет право рассуждать о том, можно ли летать самолетом после инфаркта. Бывает так, что операция выполняется в плановом порядке. Это означает, что до этого никаких осложнений не возникало, таких как инфаркт. Но если стентирование и инфаркт шли рука об руку, то необходимо выделить достаточно времени для восстановления пациента. Если он лишь недавно вышел из больницы, и летать ему категорически запрещено. Если с момента хирургического вмешательства прошло немало времени, человек вполне может позволить себе улететь на самолете куда-нибудь.
И все же важное значение здесь имеет в планировании путешествия. Необходимо постоянно держать связь со своим лечащим кардиологом, пройти специальное обследование. Также специалист даст советы по поводу приема лекарств перед перелетом и во время него. Американская кардиологическая Ассоциация указывает, что не стоит летать, если:
- С момента перенесенного инфаркта прошло менее полугода, — если он сопровождался осложнениями, а в случае неосложненного — меньше 2 недель.
- У человека имеются признаки сердечной недостаточности, которые не удается скорректировать таблетками.
- Обнаружены сложные формы аритмии.
- Артериальная гипертензия сложно поддается лекарственной терапии.
- Если имеется стенокардия с нестабильной симптоматикой.
Сколько живут после стентирования сердца
Стентирование проводят для того, чтобы восстановить проходимость суженной коронарной (венечной) артерии, которая питает сердце, снабжает его кислородом, и тем самым вернуть жизненно важный орган к нормальному функционированию.
Стентирование в ряде случаев является современной альтернативой открытой операции – аортокоронарного шунтирования.
Стентирование не вылечивает ишемическую болезнь сердца, а убирает следствие данного заболевания. Продолжительность жизни пациента зависит от многих факторов, в том числе от сопутствующей патологии. А также в какой конкретной ситуации было выполнено стентирование.
Какова обширность поражения сердца. Но больше всего продолжительность зависит от собственной установки пациента. Если он изменит образ жизни, будет соблюдать все рекомендации и назначения врача, то проживет долгую и плодотворную жизнь, исчисляемую десятилетиями.
Коронарография сосудов сердца – это рентгенографическое исследование артериальных сосудов сердца с применением рентгеноконтрастного вещества, которое позволяет выявлять место, степень и характер сужения внутреннего просвета артерий.
Этот высокоинформативный метод диагностики применяется для уточнения диагноза больного с ИБС (ишемической болезнью сердца). Он позволяет врачу выбрать наиболее подходящую тактику лечения (коронарное стентирование, баллонную ангиопластику, аорто-коронарное шунтирование или медикаментозную терапию) этого тяжелого заболевания, которое может приводить к тяжелым осложнениям.
Виды коронарографии
В зависимости от объема исследования, традиционная коронарография может быть:
- общей: выполняется исследование всех коронарных сосудов;
- селективной: выполняется прицельное исследование только одного или нескольких коронарных сосудов
В настоящее время коронарография артерий сердца может выполняться при помощи компьютерного томографа. Эта методика называется КТ-коронарографией или МСКТ (мультиспиральной компьютерной томографией коронарных сосудов).
После введения рентгеноконтрастного вещества больного помещают в мультиспиральный компьютерный томограф. Эта методика успешно конкурирует с традиционной коронарографией, т. к. она может проводиться в более короткие сроки и не требует госпитализации больного.
Каждая из вышеперечисленных методик имеет свои показания и обладает своими недостатками и преимуществами, только врач сможет определить необходимый вид исследования сосудов сердца.
Коронарография сосудов сердца назначается в тех случаях, когда по данным клинической и неинвазивной инструментальной диагностики у больного выявляется высокий риск развития осложнений ИБС, или же применяемая медикаментозная терапия атеросклеротических поражений сосудов оказывается неэффективной.
Показаниями для назначения коронарографии сосудов сердца могут стать:
- симптомы ИБС (впервые возникшие или нестабильное течение стенокардии);
- выявление признаков нарушения питания миокарда или изменений ишемического генеза, выявленных на ЭКГ или при Холтеровском ЭКГ-мониторинге;
- положительные пробы с физической нагрузкой (тредмил-тест, ЧПЭС, ВЭМ, стресс Эхо-КГ);
- неэффективность медикаментозной терапии стенокардии;
- выявление опасных нарушений ритма;
- постинфарктная стенокардия (появление стенокардических приступов сразу после перенесенного инфаркта миокарда);
- инфаркт миокарда (процедура проводится экстренно в первые 12 часов заболевания);
- дифференциальная диагностика с заболеваниями сердца, которые не связаны с поражением коронарных сосудов;
- бессимптомное течение ИБС;
- подготовка к операциям на открытом сердце;
- подготовка к трансплантации почек, печени, легких и сердца;
- патологии аорты;
- подозрение на инфекционный эндокардит;
- гипертрофическая кардиомиопатия;
- перенесенная травма грудной клетки;
- болезнь Кавасаки.
Абсолютных противопоказаний к выполнению коронарографии нет. Этот метод диагностики может применяться для обследования пациентов любой возрастной категории независимо от их общего состояния. Относительными противопоказаниями могут стать такие заболевания и состояния:
- повышенная чувствительность больного к препаратам для выполнения местной анестезии или компонентам рентгеноконтрастного вещества (в таких случаях выполняется их замена на лекарственные средства, к которым не наблюдается аллергическая реакция);
- неконтролируемая желудочковая аритмия;
- неконтролируемая артериальная гипертензия;
- низкий уровень калия в крови;
- сердечная недостаточность в стадии декомпенсации;
- повышенная температура;
- тяжелая почечная недостаточность.
При вышеперечисленных обстоятельствах коронарография сосудов может выполняться только после стабилизации состояния больного.
Подготовка больного
При назначении коронарографии сосудов сердца врач разъясняет пациенту суть, цель и возможные побочные эффекты или осложнения этого метода диагностики. Перед выполнением этой диагностической процедуры больному назначается ряд обследований:
- клинический анализ крови;
- анализ на определение группы крови и резус фактора;
- биохимический анализ крови;
- коагулограмма;
- анализы крови на гепатит В и С, реакцию Вассермана и ВИЧ;
- ЭКГ в двенадцати отведениях;
- Эхо-КГ;
- при необходимости назначаются дополнительные обследования и консультации врачей смежных специальностей.
Больной обязательно должен поставить врача в известность о наличии аллергических реакций на лекарственные средства, хронических заболеваний (сахарный диабет, гипертоническая болезнь, язвенная болезнь, перенесенный инсульт или инфаркт) и постоянно принимаемых медикаментах.
Коронарография может выполняться в амбулаторных или стационарных условиях кардиохирургического отделения. Врач обязательно предупреждает пациента о том, что исследование проводиться натощак. Перед началом процедуры выполняется подготовка места пункции:
- туалет;
- бритье зоны запястья, подмышечной впадины или паховой области.
При необходимости перед процедурой больной должен принять назначенные врачом препараты.
При выполнении коронарографии за состоянием больного наблюдает бригада специалистов: кардиореаниматолог, анестезиолог. Перед пункцией артерии хирург проводит местную анестезию. Далее выполняются следующие действия:
- После пункции бедренной, подмышечной, плечевой или лучевой артерии (выбор доступа определяется в зависимости от имеющегося оборудования или предпочтений врача) при помощи проводника (интрадьюссера) в просвет пункционной иглы вводится специальный катетер.
- После установки катетера и интрадьюссера пункционную иглу удаляют, а для предотвращения свертывания крови больному вводят гепарин и промывают всю систему смесью физиологического раствора с гепарином.
- Катетер под контролем рентгеноскопии или Эхо-КГ продвигается по кровеносным сосудам в верхний участок аорты.
- С этого момента больному начинают постоянно измерять артериальное давление, а катетер аккуратно перемещается в общий ствол или в одну из ветвей коронарных артерий.
- В катетер при помощи специального шприца вводится рентгеноконтрастный препарат, который с током крови поступает в коронарные сосуды и через несколько секунд заполняет их.
- При помощи специального аппарата-ангиографа фиксируются полученные результаты: патологические изменения в коронарных артериях, извитость хорд, участки стеноза и реакция на сокращение сердечной мышцы. При выполнении снимков проводится визуализация правой и левой коронарной артерии.
- Полученные результаты могут фиксироваться на рентгеновских снимках или рентгеновской видеопленке. При помощи программного обеспечения результаты оцифровываются (при необходимости может выполняться трехмерное изображение коронарных артерий). Запись результатов выдается пациенту на руки в виде письменного заключения и записи рентгеновских снимков (на диске или пленке).
После завершения выполнения снимков врач извлекает систему и останавливает кровотечение при помощи стерильной давящей повязки, которая состоит из салфетки, прижатой специальным устройством для создания давления на область пунктируемой артерии.
Давление ослабляют через 15 минут после наложения повязки, а через полчаса прибор снимают и накладывают на место прокола обычную давящую повязку. Повязку снимают через сутки после выполнения обследования.
При наличии определенных показаний сразу после завершения исследования пациенту может предлагаться выполнение реконструктивного эндоваскулярного лечения: баллонной ангиопластики или стентирования коронарных сосудов.
При выполнении коронарографии через лучевую артерию больной может вернуться домой уже через несколько часов после завершения исследования. Ему рекомендуется соблюдение щадящего режима и ограничения в сгибании верхней конечности, на которой выполнялась пункция артерии.
После процедуры для профилактики возможных нарушений в функционировании почек больному рекомендуется обильное питье. При появлении резкой слабости, одышки, снижения артериального давления, резкой боли или припухлости в области прокола необходимо незамедлительно обратиться к врачу.
При других видах доступа пациент находится под врачебным наблюдением в течение суток и соблюдает постельный режим.
Осложнения
Коронарография при соблюдении всех правил по ее выполнению и рекомендаций врача осложняется довольно редко. Наиболее частыми осложнениями становятся:
- кровотечения в месте пункции артерии (приблизительно у 0,1% больных);
- образование гематомы, отека или ложной аневризмы в области пунктируемой артерии;
- развитие аритмий;
- тромбоз коронарных сосудов;
- аллергическая реакция на рентгеноконтрастное вещество (в его состав входит йод);
- вазовагальные реакции: побледнение, холодный пот, снижение артериального давления, урежение пульса.
Тяжелые осложнения коронарографии развиваются крайне редко. Ими могут становиться:
- инфаркт миокарда;
- ишемия головного мозга;
- инсульт;
- повреждение или разрыв сосуда, через который вводится катетер;
- летальный исход (менее 0,1% случаев).
Максимальный риск развития осложнений может наблюдаться в таких случаях:
- детский возраст;
- пациенты старше 65 лет;
- стеноз левой коронарной артерии;
- левожелудочковая недостаточность с фракций выброса менее 35%;
- клапанный порок сердца;
- тяжелые формы хронических заболеваний (сахарный диабет, туберкулез, почечная недостаточность и др.).
Приступ стенокардии: признаки, неотложная помощь
Летевшая своим чередом жизнь после пережитого инфаркта миокарда кардинально меняется: старые привычки и хобби часто приходится забыть, потому как они могут стать неблагоприятным фактором для повторного приступа недуга.
Приступ стенокардии можно считать предынфарктным состоянием, и именно поэтому помощь при сильной сердечной боли должна оказываться незамедлительно и правильно. Слаженные действия в таких ситуациях могут в значительной мере облегчить состояние больного и предупредить развитие тяжелых осложнений. В повседневной жизни каждый может столкнуться с ситуацией, когда неотложная помощь понадобится близкому человеку, соседу, коллеге или просто незнакомому человеку на улице. В этом случае крайне важно знать, по каким признакам распознать приступ стенокардии, и как облегчить состояние больного.
Кардиалгия (боль) при стенокардии развивается на фоне нехватки кислорода в миокарде, спровоцированной ишемией (т. е. поступлением недостаточного количества крови к мышечным волокнам из-за сужения коронарных сосудов). Дефицит кислорода в сердечной мышце особенно заметен при физических и психоэмоциональных нагрузках, т. к.
Признаки приступа стенокардии немногочисленны, но достаточно характерны и в большинстве случаев их редко путают с другими заболеваниями. Основным симптомом такого состояния становится внезапно появившаяся боль за грудиной или слева от грудины, которая появляется после физического или психоэмоционального напряжения, переохлаждения, а иногда и в состоянии покоя.
Кардиалгия носит давящий или жгучий характер, и у большинства больных наблюдается ее иррадиация (отражение) в левую половину тела (руку, лопатку, область желудка, горло, шейные позвонки, нижнюю челюсть). Иногда боль может отдавать в правую руку. В положении лежа кардиалгия усиливается.
Характер боли при стенокардическом приступе пациенты описывают по-разному:
- сжимающая;
- давящая;
- жгучая;
- резкая.
Длительность боли составляет около 5 минут (реже около 15-20). Как правило, после устранения провоцирующей ее причины (физической активности, холода, стресса), она может проходить самостоятельно или исчезает через 2-3 минуты после приема таблетки Нитроглицерина.
Кардиалгия при стенокардии часто сопровождается заметным беспокойством больного или страхом смерти. Во время приступа стенокардии у пациента могут отмечаться:
- тошнота и рвота;
- бледность;
- потливость;
- головокружение;
- отрыжка или изжога;
- затрудненное дыхание или одышка;
- ощущение сердцебиения и учащение пульса;
- подъем артериального давления;
- онемение и похолодание конечностей.
В некоторых случаях приступ стенокардии протекает атипично или не сопровождается кардиалгией. Такие виды этого недуга значительно затрудняют их распознавание.
У некоторых больных боль в сердце полностью отсутствует и ощущается только в зонах ее типичной иррадиации:
- в лопатках (правой или левой);
- в IV и V пальце левой кисти;
- в левой или правой руке;
- в шейных позвонках;
- в нижней челюсти;
- в зубах;
- в гортани или глотке;
- в ухе;
- в области верхней половины живота.
У некоторых больных приступ стенокардии начинается с онемения IV и V пальца левой руки и резкой мышечной слабости верхней конечности. Через некоторое время у них появляется кардиалгия и другие признаки стенокардии.
Часто пациенты описывают стенокардический приступ как одышку, резко ограничивающую физическую активность и возникающую на вдохе и выдохе. Такое состояние может сопровождаться кашлем, который усиливается при попытке к движению.
У части пациентов приступ стенокардии может протекать по коллаптоидному варианту. При таком течении у больного резко снижается артериальное давление, появляется головокружение, тошнота и выраженная слабость.
Приступ стенокардии может давать о себе знать эпизодами аритмии, которая возникает на пике физической нагрузки. Такие аритмии купируются приемом Нитроглицерина.
В редких случаях приступ стенокардии не сопровождается болью. В таких случаях ишемия миокарда проявляет себя резкой слабостью или одышкой, которые вызываются низкой сократительной способностью сердца или неполным расслаблением миокарда.
Все атипичные формы стенокардии чаще наблюдаются у больных с сахарным диабетом, сердечной недостаточностью, после перенесенного инфаркта миокарда или у пациентов пожилого возраста. Симптомы, сопровождающие такие формы ишемии миокарда, устраняются после прекращения физической или эмоциональной нагрузки и приемом Нитроглицерина.
Доврачебная помощь
Наиболее часто боль в среде при стенокардии появляется во время ходьбы или другой физической нагрузки. В таких случаях больной должен немедленно прекратиться движение и занять удобное сидячее положение. При появлении кардиалгии во время сна – необходимо сесть в постели и опустить ноги вниз.
Во время приступа стенокардии запрещается вставать на ноги, ходить и выполнять любые действия, сопряженные с физической нагрузкой. Больному необходимо обеспечить приток свежего воздуха, снять с него одежду, стесняющую дыхание, и обеспечить максимально комфортный температурный режим.
Человеку, испытывающему кардиалгию, необходимо принять под язык таблетку Нитроглицерина или Нитролингвала. Также для устранения приступа стенокардии могут применяться препараты в виде спреев: Изокет или Нитроминат. Они впрыскиваются под язык, и одно впрыскивание составляет одну дозу препарата. После приема этих нитратных средств больному можно предложить принять одну размельченную таблетку Аспирина, а при присутствии признаков эмоционального возбуждения – Корвалол или Валокардин.
Вызывать скорую помощь при приступе стенокардии рекомендуется в таких ситуациях:
- приступ стенокардии случился впервые;
- изменился характер приступа (он стал более продолжительным, боли выражены интенсивней, появилась одышка, рвота и т. п.);
- кардиалгия не устранилась приемом таблетки Нитроглицерина;
- боль в сердце усиливается.
Для более быстрого снятия приступа стенокардии после приема вышеописанных препаратов рекомендуется проводить легкий массаж (или самомассаж) лица, шеи, затылка, плеч, запястий, левой половины грудной клетки и коленных суставов. Такие действия позволят больному расслабиться и устранят напряжение.
Нередко приступ стенокардии сопровождается сильной головной болью. Для ее устранения больному можно принять таблетку ненаркотического анальгетика (Баралгин, Спазмалгон, Анальгин, Седальгин).
После проведения таких мероприятий необходимо сосчитать пульс и измерить артериальное давление. При выраженной тахикардии (более 110 ударов в минуту) больному необходимо принять 1-2 таблетки Анаприлина, а при выраженном подъеме артериального давления – 1 таблетку Клофелина (под язык).
Боль в сердце после приема Нитроглицерина или других нитратных средств должна устраняться через 2-3 минуты, при отсутствии такого эффекта больному необходимо повторить прием одного из препаратов. На протяжении одного приступа больному можно давать не более трех таблеток Нитроглицерина и Нитролингвала или не более трех впрыскиваний Изокета или Нитромината.
Обычно после проведенных мероприятий приступ стенокардии устраняется через 2-5 (реже 10) минут. При присутствии кардиалгии на протяжении 15 минут после приема Нитроглицерина необходимо срочно вызвать скорую помощь, т. к. такое состояние больного может привести к развитию инфаркта миокарда.
Если приступ стенокардии удалось устранить самостоятельно, то больному рекомендуется ограничить любые физические или эмоциональные нагрузки, соблюдать постельный режим и вызвать врача.
Больной или его близкие должны знать о том, что при выявлении признаков пониженного артериального давления (при коллаптоидном течении стенокардии) прием препаратов из группы органических нитратов (Нитроглицерин, Изокет и др.) противопоказан. На гипотонию могу указывать следующие признаки:
- больной испытывает резкую слабость;
- головокружение;
- бледность;
- холодный пот.
В таких случаях последовательность действий должна быть такой:
- Уложить больного.
- Вызвать скорую помощь.
- Дать ему принять измельченную таблетку Аспирина.
- Для уменьшения боли можно воспользоваться таблетированными анальгетиками (Баралгин, Седалгин и пр.).
Предлагаем ознакомиться: Зеленый чай повышает или понижает давление
Неотложная помощь при затянувшемся приступе стенокардии может оказываться только врачом.
При необходимости проводится повторный прием Нитроглицерина (1-2 таблетки под язык) с последующим внутривенным струйным введением ненаркотических анальгетиков (Баралгин, Максиган, Анальгин) с 50 мл 5% раствора глюкозы. Для усиления обезболивающего действия и обеспечения седативного эффекта могут применяться антигистаминные препараты (Пипольфен, Димедрол) или транквилизаторы (Седуксен, Реланиум).
При отсутствии обезболивания больному вводят наркотические анальгетики (Промедол, Морфина гидрохлорид, Омнопон) в сочетании с Дроперидолом или транквилизатором. Также для устранения боли в сердце может применяться нейролептаналгезия (внутривенное введение Таломонала или смеси Фентанила и Дроперидола).
При выраженном снижении артериального давления, которое нередко возникает после приема препаратов из группы органических нитратов (Нитроглицерин, Изокет и др.), больному вводят раствор Полиглюкина (внутривенно, 50-60 капель в минуту). В случае отсутствия эффекта может рекомендоваться введение 0,2 мл 1% раствора Мезатона.
При купировании приступа стенокардии, протекающего на фоне стойкого подъема артериального давления, могут применяться гипотензивные и сосудорасширяющие средства (Дибазол, Папаверин, Платифиллин и пр.).
После стабилизации состояния больного, принесшего приступ стенокардии, ему рекомендуется пройти динамическое электрокардиографическое обследование и ряд других диагностических процедур. На основании полученных данных врач сможет назначить ему дальнейшее лечение ишемической болезни сердца.
Как оказать помощь при приступе стенокардии. Рассказывает врач-кардиолог В. А. Абдувалиева