Развитие
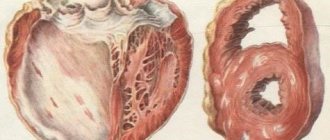
Миокардитом в кардиологии называют воспаление сердечной мышцы. Кардиосклероз — патологические поражения мышечной ткани сердца, замещение ее соединительной рубцовой тканью. Таким образом, постмиокардический кардиосклероз – это кардиосклероз, развившийся в результате миокардита. Синонимичное, более краткое название этой болезни миокардиосклероз.
По международной классификации болезней он не относится к группе атеросклеротических заболеваний сердца, а входит в рубрику «Поражения сердца при других болезнях».
Профилактика и прогноз
Неблагоприятный прогноз определяет возникновение аневризмы или мерцательной аритмии.
Прогнозирование зависит от возраста пациента, течения недуга, сопутствующих заболеваний в анамнезе, осложнений, возникших во время болезни, количества участков поражения. Благоприятный прогноз допустим при отсутствии нарушения кровотока и сердечного ритма. Чтобы не возник постмиокардический кардиосклероз, рекомендуется проходить плановую вакцинацию против опасных инфекционных заболеваний. При этом следует тщательно готовиться к процедуре, посетить врача и сдать необходимые анализы. Все медикаменты нужно принимать только по назначению врача. Имеющиеся заболевания-провокаторы следует удерживать в состоянии ремиссии.
Причины и факторы риска
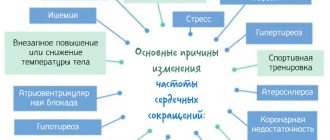
Причины миокардитов, которые могут привести к этому заболеванию, довольно хорошо изучены и имеют очень широкий спектр. К ним относят следующие факторы:
- Инфекционные:
- вирусные (ОРВИ, грипп, ветряная оспа, краснуха);
- Аллергические (после вакцинации и лекарственной терапии).
Вероятность ответных иммунных реакций имеет употребление антибиотиков, цитостатиков, противотуберкулезных и противосудорожных средств, нестероидных противовоспалительных препаратов. - Системные.
В результате общих заболеваний соединительной ткани всего организма (ревматизма, полиартрита, системной красной волчанки и др.). - Токсические (уремический миокардит).
- Идиопатические.
Необъяснимые современной медициной причины, имеющие характерные клинические проявления.
бактериальные (скарлатина, ангина, дифтерия, пневмония).
Такие микроорганизмы, как простейшие, гельминты, спирохеты, грибы также могут вызывать воспалительные поражения сердца.
Быстрым прогрессированием склеротических изменений отличаются миокардиты, вызванные аллергическими и системными причинами.
Различают также острое, подострое, латентное, рецидивирующее и хроническое (продолжающиеся более шести месяцев) течение болезни. Именно хроническое воспаление сердца чаще всего приводит к возникновению миокардиосклероза.
Этому заболеванию подвержены все возрастные категории, включая детей и подростков. В особую группу риска следует выделить детский и пожилой возраст.
У детей иммунитет еще недостаточно сформирован, а у людей преклонного возраста уже достаточно ослаблен. Это увеличивает возможность инфекционных болезней, одной из главных причин миокардиосклероза.
Причины развития болезни
Постмиокардический кардиосклероз – это всегда вторичное заболевание. Чаще всего он становится следствием перенесенного миокардита. Причинами выступают следующие факторы:
- Инфекции — поражение вирусами Коксаки A и B, гриппа, дифтерии, скарлатины, гепатита, аденовируса, герпеса, ЦМВ, ECHO, ВИЧ, Эпштейна-Барр.
- Бактериальные инфекции, особенно бета-гемолитические стрептококки гр. А. Они имеют особую тропность к тканям сердца — приводят к ревматизму.
- Аллергии.
- Токсические повреждения — злоупотребление антидепрессантами.
- Тиреотоксикоз.
- Идиопатический миокардит.
К заболеванию могут приводить инфаркт, ишемия, миокардиодистрофия (возникает при анемии, гипоксии и пр.) По МКБ-10 код миокардического кардиосклероза с нарушением ритма — I20.0-I20.9.
Профилактика постмиокардического кардиосклероза
Для предупреждения развития миокардиосклероза, пациент, который переболел миокардитом, должен систематически посещать кардиолога, а также терапевта и проходит соответствующую поддерживающую сердце терапию.
Профилактические обследования должны проводиться не менее, 2 раз на год.
Если появились первые и незначительные симптомы постмиокардического кардиосклероза, необходимо не откладывая прийти на прием к кардиологу, чтобы провести полное инструментальное обследование и своевременно начать терапию склероза сердечной мышцы.
Самолечение, или же попросту игнорирование развивающейся патрологии сердца может привести к очень печальным последствиям, которые закончатся внезапным сердечным приступом с летальным исходом.
Остановить прогрессирование развития патологии постмиокардический кардиосклероз можно при соблюдении предписаний доктора, а также правильно подобранной диете.
Диета должна включать максимальное количество витаминов и клетчатки, которые содержаться в свежих овощах и фруктах, а также полиненасыщенные жирные кислоты, содержащиеся в морской рыбе и в растительных маслах.
Диетическое питание не должно включать жирных сортов мяса и яиц, жирных молочных продуктов и трансжиров. Ограничение в сладких блюдах и в количестве потребляемой соли.
Также в питании не должно быть жареных и копченых продуктов, а также консервов и маринадов. Необходимо полностью отказаться от курения, наркотических препаратов и алкогольных напитков.
Постоянно контролировать индекс АД, а также индекс холестерина и глюкозы в составе крови.
Избегать стрессов и перенапряжение нервной системы. Не перегружать организм физически, но и не вести малоподвижный образ жизни. Постоянно бороться с ожирением.
Принципы лечения и прогнозы
Лечение данной патологии, как и любого другого заболевания сердца – процесс длительный и скрупулезный. Ниже перечислены основные принципы лечения.
Тщательная санация очагов инфекции
Для чего это требуется? В первую очередь, для профилактики возникновения повторного миокардита. Санация очагов инфекции включает в себя лечение кариеса, удаление серных пробок, лечение холецистита, гайморита, фронтита и т.д. Даже если эти очаги не дают о себе знать, они могут при определенных условиях спровоцировать развитие повторного миокардита.
Подбор антиаритмических препаратов
Антиаритмические препараты подбираются строго индивидуально в каждом конкретном случае. Наиболее широко в отечественной медицине используют пропанорм, этацизин, амиодарон. Перечисленные препараты имеют много противопоказаний, поэтому прием осуществляется под контролем врача — кардиолога.
Лечение сердечной недостаточности
Для устранения и профилактики дальнейшего развития сердечной недостаточности используются группы следующих препаратов:
- сердечные гликозиды (дигоксин),
- препараты нитроглицерина,(кардикет,нитроглицерин),
- ингибиторы АПФ (периндоприл, рамилонг),
- сортаны (лозартан),
- диуретики (памид, фуросемид),
- B-блокаторы (метопролол, беталок).
Пациент должен знать, что медикаменты для лечения сердечной недостаточности, так же, как и антиаритмические препараты, следует принимать пожизненно, не меняя дозировок и не отменяя прием без назначения врача. Последствия «творческого подхода» к приему таких лекарств могут быть плачевными, сердечная недостаточность может привести к инвалидности и смерти. Дважды в год таким пациентам показана госпитализация в кардиологический стационар.
Прогнозы лечения зависят от распространенности процесса. Если поражен небольшой участок сердечной ткани, с течением времени процесс несколько компенсируется, но совсем отказаться от медикаментов, к сожалению нельзя. Избавиться от сердечной недостаточности навсегда, к сожалению невозможно.
Постинфарктный кардиосклероз: причины, симптомы, диагноз, как лечить, последствия
Постмиокардический кардиосклероз появляется на фоне воспалительного процесса, в медицине именуемого миокардитом. Патология становится причиной деградации мышечной ткани, вместо которой разрастается соединительная. Но если мышцы в нормальном состоянии эластичны и могут сокращаться, соединительные ткани к этому не способны, поэтому функционирование сердца осложняется. Постмиокардический кардиосклероз сопряжен с сердечной недостаточностью, аритмией. Постмиокардический кардиосклероз чаще наблюдают, если миокардит был спровоцирован аллергией или системными патологиями.
Обратите внимание! Диагностика и лечение виртуально не проводятся!
Симптомы: как проявляется патология?
Проявление заболевания выражается такими симптомами, как невозможность сделать полноценный вдох и кашель.
Постмиокардический кардиосклероз бывает очаговым, когда рубцовые образования появляются на отдельных участках сердечной мышцы и диффузный, при котором склероз охватывает все ткани. Проявляется недуг следующим образом:
- боль в сердце;
- ортопноэ и кашель;
- стойкая гипотония;
- невозможность сделать полноценный вдох;
- нарушение сердечного ритма (брадикардия или тахикардия);
- гипергидроз;
- постоянный холод и зябкость в руках и ногах;
- отеки нижних и верхних конечностей;
- побледнение или синюшность кожи;
- слабость, быстрая утомляемость даже после незначительной физической нагрузки.
Симптомы и признаки
При легких формах миокардита организм сам может справиться с болезнью, не вызывая каких-либо клинических проявлений. Своеобразная симптоматика, сходная со многими сердечными заболеваниями, появляется у пациента уже на стадии развития склеротических поражений миокарда.
В начальной стадии может отмечаться аритмия, низкое артериальное давление, шумы в сердце и плохая проводимость. С развитием заболевания, когда увеличивается степень распространения рубцовой ткани по отношению к здоровой, симптоматика начинает нарастать.
Больного могут беспокоить:
- одышка и ощущение нехватки воздуха при физических нагрузках,
- быстрая утомляемость и систематическая слабость,
- повышенное потоотделение,
- боли в области сердца,
- различные аритмии (мерцательная аритмия и экстрасистолия),
- тахи- или брадикардии,
- пониженное давление,
- систолический шум (при прослушивании врачом),
- кашель после одышки (чаще проявляется в ночное время),
- отеки конечностей и брюшной полости,
- бледность кожных покровов,
- холодные конечности,
- предобморочные состояния.
Так как многие симптомы часто встречаются при других сердечных недугах, очень важно своевременно выявить это заболевание. Только опытный врач, проведя ряд специальных анализов и обследований, может диагностировать постмиокардический кардиосклероз. Поэтому важно при систематическом появлении перечисленных симптомов обратиться к врачу-кардиологу.
После перенесенных тяжелых инфекционных и вирусных заболеваний для исключения осложнений на сердце рекомендовано проведение электрокардиографии.
Основные симптомы кардиосклероза
Проявления постмиокардитического кардиосклероза можно условно разделить на две группы. А именно:
- Сердечная недостаточность (чаще хроническая);
- Нарушения ритма.
При кардиосклерозе с мелкими очагами, умеренном диффузном поражении возможно бессимптомное течение. Чаще это характерно для лиц молодого возраста, ранее не страдавших другими сердечно-сосудистыми заболеваниями.
Формирование рубцов в миокарде – это относительно медленный процесс. В ходе него постепенно подключаются адаптационные механизмы, позволяющие сердцу справиться с нагрузкой. Соединительная ткань не способна сокращаться. Поэтому, если сердцу недостаточно оставшейся рабочей ткани, возникает компенсаторная гипертрофия миокарда (нарастание мышечной массы желудочков, в первую очередь, левого). На этом этапе пациенты чаще не предъявляют жалоб.
Сердечная недостаточность
Когда защитного механизма в виде гипертрофии становится недостаточно, сердце начинает хуже справляться со своей насосной функцией. Это приводит к скоплению крови в желудочках и их постепенному увеличению в объеме. На этапе легкой и умеренной дилатации также возможно отсутствие жалоб. При выраженной потере рабочей массы миокарда возникают симптомы сердечной недостаточности. Основные из них:
- Одышка. Чаще носит инспираторный характер (затруднен вдох). В тяжелых случаях возникает ортопноэ – сильная одышка в горизонтальном положении, уменьшающаяся при принятии сидячего положения.
- Слабость. Возникает повышенная утомляемость, вялость.
- Отеки. Обычно впервые появляются в области нижних конечностей. В отличие от отеков при сосудистых заболеваниях (например, варикозе) они всегда симметричны. Могут сочетаться с асцитом (скоплением жидкости в брюшной полости).
- Увеличение ЧСС. Возникает из-за того, что не способное к нормальному сокращению сердце, пытается «выкачать» нужный объем путем ускорения своей работы.
- Уменьшение АД. Характерно для тяжелой ХСН.
Признаки ХСН могут варьировать от незначительных до тяжелых. Скорость перехода в декомпенсацию, степень выраженности симптомов зависят от площади пораженного миокарда, наличия сопутствующих заболеваний.
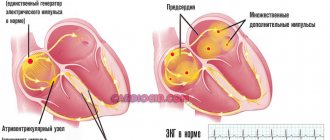
Нарушения ритма
Очаги кардиосклероза способны стать источником аритмии. Вид нарушения ритма зависит от участка поражения сердца. Например, возможна аритмия по типу бигеминии: формирование патологического импульса после каждого нормального удара (соотношение 1:1).
Прогрессирование ХСН при постмиокардитическом кардиосклерозе тоже способно стать причиной аритмии. Предсердия, которые растянулись от перегрузки объемом, начинают мерцать, то есть хаотично сокращаться.
Субъективно нарушения ритма могут ощущаться как перебои в работе сердца, чувство трепыхания или переворота сердца в груди. При постоянных формах аритмии пациенты нередко перестают ощущать их. Особую опасность представляют эпизоды внезапной потери сознания.
Важные нюансы
При первичном посещении врача с целью диагностирования патологии пациенту обязательно нужно упомянуть, какими заболеваниями он переболел раньше. В случае, когда анамнез содержит миокардит, вероятность развития нарушений увеличивается в разы.
Излечим ли постмиокардический кардиосклероз? К сожалению, в наши дни науке пока неизвестны способы, позволяющие обратить негативный процесс вспять. Исключение – самые легкие формы заболевания, которые организм побеждает своими ресурсами.
Определенный положительный эффект дает разрабатываемая сейчас генная терапия. Правда, такое лечение дорогостоящее и пока все еще на недостаточном уровне.
Симптомы при разных формах патологии
Миокардиосклероз бывает очаговым и диффузным. Наличие первого варианта означает образование крупных или мелких участков некроза. Если выявляется вторая форма болезни, значит, замещение фиброзной тканью распространяется равномерно по всему миокарду.
При развитии очаговой формы отмечаются признаки в виде:
- нехватки воздуха, которая беспокоит сильнее в лежачем положении;
- учащенного дыхания;
- тахикардии;
- одутловатости голеней;
- головных болей;
- головокружения.
Диффузный тип более опасный своими последствиями.
Пациент страдает от:
- одышки в спокойном состоянии;
- удушья по ночам;
- сердечной астмы (при запущенной форме);
- болезненных ощущений;
- частых сбоев ритма сердца;
- дискомфорта в боку с правой стороны;
- ночного кашля и озноба.
К концу дня самочувствие больного ухудшается, что должно стать поводом для незамедлительного обращения к специалисту.
Диагностика
При выслушивании пациента выявляются ослабленные тоны и шумы сердца. Артериальное давление может быть в норме или снижено.
Дополнительные лабораторные и клинические методы исследования помогают дифференцировать миокардиосклероз с другими сердечными заболеваниями, имеющими сходную симптоматику:
- Рентгенография грудной клетки показывает равномерное увеличение размеров сердца.
- На УЗИ сердца определяют утолщение стенок миокарда во всём сердце или в отдельных участках. Полости сердца (чаще с правой стороны) расширены. На поздних стадиях клапаны не перекрывают сообщающиеся полости, когда это необходимо, и кровь совершает обратное движение, что также можно определить с помощью эхокардиографии.
- На электрокардиограмме выявляются нарушения сердечного импульса на разных уровнях его возникновения и проведения. Отмечаются диффузные изменения, более часто выраженные в правом желудочке.
- Методом радионуклидной диагностики можно выявить участки нежизнеспособного миокарда (рубцовая ткань).
- Биохимические показатели крови обычно остаются в норме. Отличить постмиокардический кардиосклероз от постинфарктного и атеросклеротического позволяет отсутствие повышения показателей липопротеидов и холестерина в биохимическом анализе крови.
Осложнённая форма
Здоровый сердечный миокард имеет хорошую эластичность и хорошо сокращается. Когда происходит его замена на фиброзные соединительные ткани, которые не имеют эластичности и не принимают никакого участия в сократительной функции миокарда, приводят к тому, что при недостаточном сокращении сердечной мышцы происходит нагрузка на сердечный орган.
Если в сердечном органе есть очаги кардиосклероза, он с большой вероятностью протекает бессимптомно, но если локализация кардиосклероза расположена на магистрали сердечного импульса, или же вблизи синусового узла, тогда вероятность развития аритмии на 100,0%.
Развитие изменений склеротического типа провоцирует патологию компенсаторная гипертрофия, а также расширение мышц миокарда.
Когда мышечный резерв гипертрофии исчерпывается, снижается сократительная функция миокарда и развивается недостаточность сердечного органа. Процессы рубцевания в сердечных клапанах провоцируют деформацию клапанного аппарата сердца и недостаточность сердечных клапанов.
Чем большая территория сердечного миокарда поражена миокардическим кардиосклерозом, тем выше вероятность нарушение работы сердечного органа, до его полной остановки.
Наиболее опасным и сложным осложнением постмиокардического кардиосклероза, является прогрессирующая сердечная недостаточность, а также аневризма сердечного миокарда, нарушения ритмичности и проводимости импульсов сердечного органа.
Чем большая территория сердечного миокарда поражена миокардическим кардиосклерозом, тем выше вероятность нарушение работы сердечного органа
Тактика лечения
Первые симптомы заболевания появляются на стадии, когда структура тканей миокарда уже изменена. Регресса этого процесса добиться невозможно. Терапия при миокардиосклерозе направлена на замедление процесса образования соединительной ткани и улучшение работы сердца.
Основным в плане лечения должно быть выявление и устранение факторов, вызвавших воспаление миокарда. Если причина в инфекционном заболевании, применяют антибиотиковую или противовирусную терапию в зависимости от вида возбудителя инфекции. В случае системных проявлений лечат основное заболевание. Аллергические причины требуют обязательного устранения аллергена.
Вместе с этим назначают препараты, нормализующие сердечную деятельность. В медикаментозной терапии самого грозного осложнения кардиосклероза, сердечной недостаточности, применяют следующие средства – диуретики, сердечные гликозиды, вазодилататоры, антиоксиданты.
Для подбора правильной схемы лечения пациентам проводят суточный мониторинг ЭКГ и назначают пробные курсы препаратов.
Наряду с медикаментозной терапией для снижения нагрузки на сердце рекомендовано ограничение физических нагрузок и специальный режим питания.
С помощью антиаритмических средств корректируются аритмии сердечной деятельности.
В случае сильной брадикардии требуется имплантация кардиостимулятора, специального прибора, задающего ритм сердцу с помощью электрических импульсов. При наличии аневризмы сердца может понадобиться хирургическое вмешательство.
Самый тяжелый вариант развития постмиокардического кардиосклероза — показание для пересадки сердца. Интересные научные изыскания проводятся сегодня в лечении кардиосклероза стволовыми клетками, но из-за высокой стоимости и неоднозначности результатов широкое применение этой методики остается под вопросом.
Как проводится лечение?
Применение лекарств
Схему терапии назначает врач, заниматься самолечением запрещено. Для лечения постмиокардического кардиосклероза применяются препараты, показанные в таблице:
| Медикаментозная группа | Наименование |
| Сердечные гликозиды | «Коргликон» |
| «Строфантин» | |
| «Дигоксин» | |
| «Целанид» | |
| Вазодилататоры | «Апрессин» |
| «Молсидомин» | |
| «Глицин» | |
| «Нитроглицерин» | |
| «Но-Шпа» | |
| Натрия нитропруссид | |
| Антиоксиданты | «Витрум Кардио» |
| «Витрум Антиоксидант» | |
| «Омакор» | |
| «Эпадол» | |
| «Кратал» | |
| «Дибикор» | |
| «Аспаркам» | |
| Мочегонные | «Фуросемид» |
| «Диакарб» | |
| «Верошпирон» | |
| «Гипотиазид» | |
| «Лазикс» |
Хирургическое вмешательство
Оперативное вмешательство по установке электрокардиостимулятора проводится для нормализации сердечного ритма.
Лечение недуга проводится с помощью следующих операций:
- Трансплантация сердца. Выполняется замещение органа донорским.
- Установка электрокардиостимулятора. Прибор обеспечивает нормализацию сердечного ритма, пуская импульсы, которые корректируют частоту сердечных сокращений.
Прогноз на жизнь
Постмиокардический кардиосклероз можно лечить комплексно и добиться неплохих результатов. Запускать данную патологию никак нельзя, чем раньше будет поставлен диагноз кардиосклероз, тем раньше можно приостановить его прогрессирование с минимальным поражением сердечного миокарда.
Полностью восстановить разрушение миокарда нельзя, но купировать недостаточность и вести нормальный образ жизни вполне возможно.
Если не лечить постмиокардический кардиосклероз, он достаточно быстро прогрессирует и приводит к внезапному летальному исходу.
Лечение
Лечение постмиокардического кардиосклероза основано на медикаментозной терапии, и на соблюдении мер режима питания и диеты, а также в смене стиля жизни. Если поставлен диагноз постмиокардитический кардиосклероз, необходимо снизить физическую нагрузку на организм на ближайшее полугодие.
По истечении 6 месяцев, при нормальной реституции функции сердечного органа, физическая активность проводится медленно и постепенно.
После того, как функциональность сердца восстановлена, можно начать заниматься спортом, но только в том случае, если полностью восстановлена систолическая функция левостороннего желудочка.
Курение и алкоголь под строгим запретом.
Ограничение в соли только для тех пациентов, у которых поставлен диагноз недостаточности сердечного органа.
Основная терапия направлена на:
- Лечение дисфункции левостороннего желудочка и лечения недостаточности левостороннего желудочка;
- Снижение индекса АД;
- Устранение нарушенного ритма сердечного ритма;
- Устранение нарушенной электропроводимости сердечных импульсов.
Также необходимо купировать сердечную недостаточность и восстановит все обменные процессы в организме.
Медикаментозная терапия состоит из таких групп медикаментов:
- Ингибиторы АПФА;
- Бета-блокаторы при острой форме развития патологии, но только в период стабилизации состояния;
- Антагонисты минералокортикоидных рецепторов — препарат Спиронолактон;
- При отечности назначаются диуретики;
- Многим пациентам назначается Дигоксин, или же препарат Ивабрадин.
Если медикаментозная терапия не имеет положительный результат, тогда применяют лечение постмиокардического кардиосклероза оперативным путем.
Медикаментозная терапия
Иммуносупрессивная медикаментозная терапия кардиосклероза
Данная терапия назначается пациентам, у которых методом биопсии было подтверждён воспалительный процесс в инфильтрации миокарда, если же в сердечном миокарде не обнаружены вирусные и инфекционные агенты.
Иммуносупрессивная терапия препаратами Преднизолон и средством Азатиоприном улучшают в значительной мере систолу левостороннего желудочка и снижают выраженные симптомы недостаточности левостороннего желудочка.
Иммуносупрессивная терапия длиться от 90 дней до 180 дней.
Причины заболевания
В отличие от остальных сердечно — сосудистых заболеваний эта патология часто диагностируется у молодых людей в возрасте до 30 лет и старше и у детей. Эту болезнь по праву можно назвать типичным заболеванием молодого возраста. Поэтому всегда возникают вопросы: постмиокардический кардиосклероз — что это такое, какой прогноз для жизни и трудоспособности и берут ли с таким диагнозом в армию.
Этиология и патогенез его отличаются от причин и развития атеросклероза при ИБС. По МКБ 10 заболевание имеет код 120.0 -120.9. При установлении диагноза, шифр которого находится в этих пределах по МКБ, военный билет выдаётся, но возможность службы рассматривается индивидуально в каждом случае, с учётом тяжести поражения сердца.
Причины, которые приводят к миокардиту, могут быть самыми разными:
- Инфекционные заболевания, вызванные возбудителями вирусной природы (ОРВИ, герпес, ветрянка, гепатиты), бактериями (ангина, дифтерия, скарлатина), грибами, гельминтами, простейшими, составляют 60 — 70% всех случаев.
- Аллергические процессы, возникающие после приёма некоторых лекарственных средств или вакцинации.
- Токсическое воздействие алкоголя или других вредных веществ.
- Системные заболевания, при которых происходит поражение соединительной ткани и сосудов (системная красная волчанка, склеродермия, геморрагический васкулит, ревматизм, узелковый периартериит) — миокард при них поражается в 35 — 45%.
- Неустановленные причины, когда при развившемся миокардите (идиопатическом) и, в дальнейшем, постмиокардитическом кардиосклерозе, установить фактор риска не удалось.
По данным ВОЗ, развитие постмиокардитического кардиосклероза развивается примерно у половины пациентов, перенесших миокардит.
Патогенез миокардиосклероза
Как установлено, миокардиоциты разрушаются под воздействием какого — либо патологического фактора, на их месте образуется соединительная ткань — участки склероза. По количеству и распространённости склерозированных поражений болезнь может быть:
- очаговой — когда в миокарде появляются небольшие участки склероза;
- диффузной — процесс захватывает равномерно миокард всех отделов сердца.
При этом изменения структуры стенок коронарных сосудов не происходит: поражаются не венечные артерии, а капилляры самой мышцы сердца. Поэтому в коронарных артериях при обследовании изменений в виде холестериновых бляшек может не быть, и согласно Международной классификации болезней данная патология относится по этому признаку в рубрику других заболеваний, не имеющим атеросклеротического происхождения.
Классификация
Постмиокардический кардиосклероз может протекать в двух формах — очаговой и диффузной.
Очаговая (рубцовая) форма наиболее характерна для этого заболевания. При ней сердечная мышца поражается частично. Отдельные очаги изменений могут иметь разнообразную форму и локализацию.
При диффузной, наиболее тяжелой форме, склеротические изменения в тканях сердца распределены равномерно.
Диагностика недуга
Миокардический кардиосклероз выявить очень сложно. Учитывая, что он является вторичным заболеванием, его признаки могут принять за симптомы первичного недуга, назначив лечение от другой болезни. На ЭКГ могут быть заметны нарушения ритма, но они не являются поводом для постановки столь серьёзного диагноза. При недуге в равной степени наблюдается брадикардия и тахикардия, что также сильно осложняет процесс диагностики. Наиболее эффективные способы выявления болезни:
- МРТ;
- динамическая электрокардиограмма;
- исследование коронарных сосудов с контрастом или без.
В целях подтверждения диагноза осуществляют биопсию, т.е. берут фиброзные ткани на исследование. Изучение тканей в лаборатории даёт врачам возможность более точно установить форму кардиосклероза.
Осложнения
Гипертрофия миокарда – увеличение размеров сердца – довольно редкое осложнение. Сердце увеличивается в размерах, потому что оно должно выполнять свои функции независимо от количества соединительной ткани. Если патология запущена из-за отсутствия адекватного лечения – исход болезни будет летальным.
Аневризма. На левом желудочке нарастают клетки, приводя к выпячиванию его стенок. Подобное осложнение бывает почти в каждом случае не зависимо от степени поражения. Кроме этого постмиокардический кардиосклероз может привести к развитию стенокардии или сердечной недостаточности.
На что рассчитывать?
Самый частый вопрос людей, у которых был диагностирован постмиокардический кардиосклероз: «Берут ли в армию?» Тут все зависит от формы болезни и степени ее развития. Легкая форма не будет препятствием к службе, в то время как сложные случаи становятся причиной назначения инвалидности. Конечно, в этом случае служить в армии невозможно.
Инвалидность назначают, если в результате патологии человек становится непригоден к работе. Практика показывает, что случаи летального исхода при патологии достаточно часты. Многие из них связаны с развитием осложнений: инсульта, инфаркта.
Диагностика болезни
Постановка точного диагноза обычно вызывает сложности, поскольку перечисленными симптомами сопровождаются многие патологии сердечно-сосудистой системы.
Пациенту назначается биохимия крови и прохождение ряда инструментальных исследований:
- электрокардиографии;
- эхокардиографии;
- рентгена грудной клетки;
- коронарографии;
- холтеровское мониторирование.
Полученные данные позволят грамотно составить схему лечения с использованием действенных препаратов.