0
Автор статьи: Марина Дмитриевна
2017.07.13
1 580
Лечение
Чреспищеводное электрофизиологическое исследование (ЧПЭФИ) направлено на исследование функции сокращения и ритма сердца методом воздействия определенными безопасными дозами электротока на часть миокарда, которая близка к пищеводу. Помимо электрического действия на сердце через пищеводную стенку, в кардиологической диагностике успехом пользуются способы визуализирующего исследования, к примеру эхокардиография через пищевод.
Преимущества и недостатки метода
Достоинствами этого способа диагностики являются такие возможности:
- обследование редких и коротких форм тахикардий наджелудочкового происхождения;
- изучение точного места, где возможна выработка частых сигналов или блокирования прохождения импульсов;
- можно использовать как альтернативу нагрузочным тестам, при невозможности пациента выполнить задания для таких исследований;
- незначительная травматичность;
- доступность;
- не требуется проникновения в сосудистое русло;
- нет противопоказаний для многократного проведения.
К недостаткам относится дискомфорт во время заведения электрода.
Рекомендуем прочитать статью о том, как проводится фонокардиография. Из нее вы узнаете о том, почему аускультации бывает недостаточно, показаниях для фонокардиографии, вариантах ее проведения, противопоказаниях и расшифровке результата. А здесь подробнее о допплеровской ЭхоКГ.
Показания к ЧПЭФИ сердца
Проведение обследования показано в сложных диагностических случаях, когда врач должен подтвердить или снять такие диагнозы:
- приступообразная форма тахикардии;
- мерцательная аритмия;
- брадикардия при слабости синусового узла, блокадах;
- наличие дополнительных проводящих путей;
- ишемия миокарда, которую не удалось обнаружить на ЭКГ (даже при мониторировании), или есть противопоказания для нагрузочных проб.
При помощи ЧПЭФИ можно контролировать успешность лечения аритмий, проведения операций на сердце, прижигания миокарда радиоволнами, рекомендуется выполнение перед установкой искусственного водителя ритма.
Подозрения на существенное нарушение ритма возникают при наличии следующих симптомов:
- приступ частого сердцебиения с внезапным началом и окончанием, снимающийся антиаритмическими средствами;
- редкий пульс с ощущениями перебоев в сердце;
- обмороки после исключения неврологических или других причин.
Дополнительное обследование назначается больным с жалобами на аритмию, которую не удалось обнаружить при длительном ЭКГ-обследовании, или выявлены признаки, требующие подробной детализации.
Смотрите на видео о том, когда боль в груди носит кардиологический, а когда ангинозный характер:
Показания
- Приступы сердцебиения, нерегистрируемые при суточном мониторировании электрокардиограммы;
- эпизоды редкого пульса, сменяющиеся приступами сердцебиения;
- постоянный редкий пульс;
- обмороки и головокружения, особенно у молодых людей;
- WPW-синдром;
- изучение различных характеристик наджелудочковых пароксизмальных нарушений ритма при установленном диагнозе;
- оценка эффективности антиаритмического лечения, в том числе оперативного;
- в некоторых случаях – диагностика ишемической болезни сердца.
Противопоказания
Не используется стимуляция миокарда электрическими импульсами при следующих патологиях:
- тяжелые нарушения ритма, обнаруженные на ЭКГ;
- полная блокада проводящих путей;
- мерцательная аритмия;
- фибрилляция предсердий или желудочков;
- кровяной сгусток в полости сердца;
- непроходимость пищевода, опухоли, сужение, воспаление;
- инфекционные процессы в организме;
- острая сердечная или коронарная недостаточность;
- инфаркт или инсульт;
- аневризма;
- декомпенсация порока;
- повышенная температура тела;
- нарушения психики.
Подготовка к проведению
Процедура имеет особенности проведения, подготовка к ней начинается за 7 — 10 дней:
- отменяют препараты для лечения аритмии или снижают их дозу по согласованию с кардиологом;
- при приступах стенокардии оставляют только Нитроглицерин для подъязычного применения;
- перед ЧПЭФИ проходят ЭКГ, ЭхоКГ, мониторинг по Холтеру и измеряют артериальное давление несколько раз за день;
- минимум за неделю отказываются от курения и алкоголя;
- ужин должен быть очень легким, а утром в день обследования нельзя ни есть, ни пить.
Как проводится чреспищеводное электрофизиологическое исследование
ЧПЭФИ может проводиться в поликлиническом или стационарном отделении функциональной диагностики. После замера артериального давления и частоты пульса снимают исходную электрокардиограмму. Затем обрабатывается анестезирующим раствором глотка для смягчения дискомфорта при введении зонда.
Зонд для ЧПЭФИ
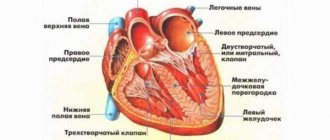
Проводится через нос или рот стерильная трубка с наконечником, который снабжен электродом для подачи сигналов. На грудной клетке фиксируют датчики для стандартной ЭКГ. Глубина введения устройства – 35 — 40 см. Если все этапы были успешными, то начинается подача электроимпульсов. В это время могут быть частые сокращения сердца или чувство жжения в груди.
Сама процедура продолжается около получаса. В это время врач подает электрический ток на миокард и снимает показания его активности кардиографом. При проведении ЧПЭФИ бывает дискомфорт, но сильных болевых ощущений нет.
В каких случаях врач назначает проведение чреспищеводной электрокардиостимуляции?
Чреспищеводное электрофизиологическое исследование (ЧПЭФИ) направлено на исследование функции сокращения и ритма сердца методом воздействия определенными безопасными дозами электротока на часть миокарда, которая близка к пищеводу. Помимо электрического действия на сердце через пищеводную стенку, в кардиологической диагностике успехом пользуются способы визуализирующего исследования, к примеру эхокардиография через пищевод.
Принцип методики
Принцип чреспищеводной стимуляции основан на том, что пищевод и сердце анатомически близки. Нередко случается, что у пациентов не получается выявить нарушения сердечного ритма при помощи традиционной электрокардиограммы или во время суточного мониторинга ЭКГ и АД. В таком случае необходима стимуляция мышцы сердца. Если у больного присутствует аритмия, это проявится во время электрокардиостимуляции через пищевод. Иначе говоря, в определенных случаях миокард нуждается в «провокации», чтобы врач-диагност мог правильно идентифицировать заболевание с учетом особенностей проведения электрических импульсов.
При помощи электрода, который вводится чреспищеводным методом, подаются импульсы на сердечную мышцу, а электроды, которые установлены на грудной клетке, фиксируют частоту сердцебиения во время обследования.
Электроды для кардиостимуляции
Помимо этого, когда проводится чреспищеводная электрокардиостимуляция, учащенное биение сердца может провоцировать эпизоды ишемических симптомов у больных, которые страдают ИБС, не выявленной ранее на ЭКГ.
Инвазивное исследование
Кроме чреспищеводных методик, используются инвазивные способы исследования:
- В сердце вводятся электроды при катетерном инвазивном электрофизиологическом исследовании.
- При эндокардиальном обследовании катетер, на конце которого закреплен электрод, отправляется в предсердие или желудочковый отдел через вену.
- Открытое электрофизиологическое исследование проводится при выполнении хирургических операций на сердце. Стимуляция выполняется с внешней стороны сердца.
Важно отметить, что инвазивные методики, по сравнению с чреспищеводными, более опасны для жизни.
Плюсы и минусы ЧПЭФИ
Несомненным достоинством данного способа обследования является высокая точность диагностики сердечного ритма, в особенности кратковременных наджелудочковых тахикардий. Здесь подразумевается именно местная диагностика. Таким образом, во время ЧПЭФИ у 95% больных удается выявить четкое наличие в проводящей системе сердца условий для появления тахикардии или, напротив, для блокирования распространения импульса по органу. Оба вида нарушения ритма несут угрозу для жизни, поэтому точная диагностика при помощи электрической стимуляции может помочь в поддержании здорового состояния и сохранении жизни больного.
Минусов у чреспищеводной эхокардиографии, кроме неприятных ощущений, нет. А среди других преимуществ следует назвать невысокий риск получения травм, неинвазивность, возможность проводить процедуру неоднократно, доступность исследования для различных пациентов.
Показания для электрической стимуляции сердца
Главными показаниями электрической кардиостимуляции являются разные виды нарушений сердечного ритма. Таким образом, проведение ЧПЭФИ рекомендовано для уточнения диагноза, если врач предполагает наличие у человека:
- Пароксизмальной тахикардии предсердий или желудочков.
- Пароксизмального трепетания (мерцания) предсердий.
- Брадиаритмии, которая сопровождается низкой частотой сердцебиения (меньше 50 ударов в минуту), к примеру, при синдроме слабого синусового узла.
- Синдромов ВПВ или КЛК – при таких видах тахикардии предсердия сжимаются слишком часто, а из-за присутствия дополнительных проводящих путей между желудочками и предсердиями тахикардия может развиться и в желудочках. Такая патология опасна для жизни больного.
У отдельных пациентов обследование выполняется во время диагностики ишемии сердца. К примеру, когда не получается зафиксировать эпизоды ишемического заболевания миокарда при помощи стандартных методов электрокардиографии или суточного обследования. Помимо этого, ЧПЭФИ позволяет проводить диагностику пациентам, у которых имеются противопоказания для выполнения процедур с добавочной физической нагрузкой.
Нарушение сердечной ритмики
Повторная чреспищеводная электрическая стимуляция может проводиться для контролирования медикаментозной терапии нарушения ритма сердца или в послеоперационный период, к примеру, после аблации.
ЧПЭФИ рекомендовано перед операцией по введению кардиостимулятора, дефибриллятора-кардиовертера.
Симптомы, свидетельствующие о необходимости ЧПЭФИ
Предположить наличие патологических нарушений ритма, нуждающихся в проведении электрической сердечной стимуляции, можно по следующим клиническим признакам:
- Резко учащающееся сердцебиение, при котором пульс поднимается до 120 ударов в минуту без явной причины. Такие приступы прекращаются сами или после применения антиаритмических лекарственных средств.
- Неритмичное биение сердце со слабым пульсом (меньше 50 ударов).
- Случаи потери сознания, возникающие не на фоне неврологических болезней или ситуационных состояний (эмоциональных всплесков, высокой температуры воздуха и пр.), а связанные с нарушениями сердечного ритма.
Внимание! Когда пациент жалуется кардиологу на описанные выше признаки, тот обязательно должен назначить обследование для точной диагностики сбоев сердечного ритма. И если на электрокардиограмме не выявляются какие-либо разновидности аритмии, а больной не прекращает испытывать ее симптомы, нужно прибегнуть к методике электрической стимуляции сердца.
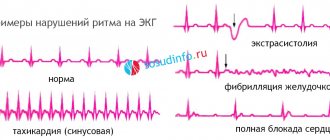
Результаты исследования
Нормальной считается проба, если при воздействии импульсов, поданных через пищеводный электрод, не выявлено никаких нарушений ритма. Если же жалобы на частое сердцебиение или приступы потери сознания остались, а ЧПЭФИ отрицательное, то ее либо повторяют через 1 — 2 недели, либо проводят электрофизиологическое исследование электродом, введенным через сосудистую сеть.
При обнаружении нарушений ритма фиксируют его свойства:
- вид аритмии,
- длительность,
- время появления,
- характеристики электрических сигналов.
Пример результатов ЧПЭФИ
Показания к выполнению ЭФИ и возможные последствия исследования
Существует немалое количество патологий, связанных с отклонениями в сердечном ритме и нарушением проводимости. Некоторые заболевания непросто диагностировать, поэтому не всегда удается быстро определить тактику эффективного лечения. Такие патологии впоследствии могут спровоцировать более серьезные нарушения сердечного ритма и проводимости с последующим нарушением кровообращения. Вовремя обнаружить проблему такого характера позволяет электрофизиологическое исследование сердца.
Проблемы, связанные с нарушением ритма сердца, часто сложно диагностировать
Виды ЭФИ и понятие о ЧПЭФИ
Существует два вида электрофизиологического исследования сердца: инвазивное (эндокардиальное, эпикардиальное, комбинированное) и неинвазивное. Первое предполагает проникновение через естественные оболочки организма хирургическим путем, второе – нет.
Эндокардиальное ЭФИ сердца выполняется без общего наркоза, только под местной анестезией. Производится пункция сосудов, чтобы провести электроды в нужные камеры сердца. Осуществляется через бедренную вену. Процедуру можно считать, скорее, малоинвазивной. У эндокарда отсутствуют болевые рецепторы, поэтому болезненные ощущения не возникают.
Эпикардиальное ЭФИ выполняется в ходе оперативного вмешательства на открытом сердце с рассечением передней грудной стенки.
Электрофизиологическое исследование сердца бывает нескольких типов
Инвазивная процедура может быть как самостоятельным исследованием, так и этапом операции при лечении аритмий, например, посредством абляции. ЧПЭФИ является неинвазивной процедурой. Суть метода заключается в следующем. Если не выходит зафиксировать нарушения сердечного ритма при выполнении электрокардиограммы или в ходе суточного мониторирования, сердце стимулируется таким образом, чтобы спровоцировать его на определенный вид нарушения ритма сердца и уже зафиксировать это отклонение. Стимулируется сердце посредством воздействия электроимпульсов.
ЧПЭФИ проводится чаще, так как не требует высокой технической оснащенности, а также имеет наименьшее число осложнений и побочных эффектов, если сравнивать с инвазивными методами.
Плюсы и минусы ЧПЭФИ
Плюсы ЧПЭФИ – исследуется электрофизиология сердца, что позволяет выявить причину беспокоящих аритмий, их патофизиологию. Процедура достаточно доступная, не требует мощного технического оснащения, может выполняться в амбулаторно-поликлинических условиях.
ЧПЭФИ – неинвазивное и безопасное для пациента исследование
Из недостатков – возможно возникновение дискомфорта в ходе выполнения процедуры. Местная анестезия не выполняется, могут быть неприятные ощущения в полости носа.
В исследовании есть ограничения – обследуется только левая часть в силу анатомических особенностей.
Показания к ЧПЭФИ
Направляются на исследование ЭФИ сердца больные с рефрактерностью тахикардий к ААП, с обморочными состояниями неясного генеза, с пароксизмальной тахикардией. Чреспищеводное электрофизиологическое исследование сердца осуществляется по следующим показаниям:
- дисфункция синусового узла, процедура позволяет провести его оценку;
- синдром WPW;
- блокады ножек пучка Гиса;
- периодические потери сознания при отсутствии неврологических причин, либо причин, не найденных при неинвазивных кардиологических исследованиях;
Эта процедура может проводиться при блокаде ножек пучка Гиса
- АВ-блокады;
- фибрилляции предсердий;
- устойчивые пароксизмальные желудочковые и наджелудочковые тахикардии.
Как проводится
Перед тем, как разобраться, как проводится ЧПЭФИ сердца, следует рассмотреть подготовку к процедуре и предварительные обследования.
Подготовка
Предварительно всю информацию о подготовке следует выяснить у лечащего врача. На обследование пациенты направляются кардиологом, кардиохирургом или аритмологом. До того, как делается ЭФИ сердца, пациент голодает не менее 8-10 часов. За несколько дней до прохождения обследования следует отказаться от кофеина, сигарет и, тем более, от алкоголя. Также необходимо проконсультироваться с доктором о целесообразности временной отмены уже принимаемых препаратов.
Очень важно перед процедурой отказаться от кофе, табака и спиртного
Перед осуществлением процедуры ЭФИ сердца пациенты проходят предварительное обследование.
- ЭКГ;
- нагрузочные пробы;
- холтеровское мониторирование;
- УЗ-диагностика сердца;
В некоторых случаях могут быть необходимы результаты электроэнцефалограммы, а также МРТ головного мозга. Все это необходимо для исключения синкопальных состояний, связанных с неврологическими отклонениями. Также может потребоваться консультация эндокринолога и других узких специалистов.
Также очень важно сделать кардиограмму
Ход процедуры
Чреспищеводное ЭФИ выполняется в отделении функциональной диагностики. Процедура проходит с утра. Ее алгоритм следующий:
- Измерение артериального давления.
- Запись ЭКГ.
- Полнее разъяснению, какие манипуляции будут осуществляться, что пациент при этом будет чувствовать, как ему себя вести.
- Вводится зонд, на конце которого имеется электрод. Вводится трубка либо через нос, либо через рот (редко). Электрод способствует стимуляции предсердия за счет импульсов заданной силы. Он же позволяет записывать электрограмму. Сам зонд присоединен к аппаратуре, инициирующей стимуляцию и анализирующей полученную информацию.
Процедура чреспищеводного ЭФИ предполагает введение специального зонда, который позволяет увидеть сердце в максимальном разрешении
- Записывается электрограмма, позволяющая выявить нарушения ритма.
- Зонд аккуратно извлекается вместе с электродом также через нос. В случае застревания из-за отека слизистой – через рот.
- Анализируется полученная информация, составляется заключение по каждому виду аритмий, если таковые имеются. Далее результаты отправляются к лечащему врачу.
- Процедура занимает от получаса до часа.
- Искусственно вызванная тахиаритмия проходит через несколько минут, но можно принять соответствующие препараты.
- Если обследование выполняет опытный специалист, то дискомфорт будет минимальным. Жжение в груди – нормальное явление в данной ситуации.
Чреспищеводное исследование сердца должно проводиться опытным специалистом
Расшифровка результатов
В норме указывается, что в ходе исследования не выявлено аритмий под воздействием стимуляций. Если были выявлены нарушения ритма и проводимости, описывается каждый вид в отдельности. Так, чтобы выявить возможное наличие ишемии миокарда, вызванной тахикардией, анализируется сегмент ST.
После того, как будет пройдено электрофизиологическое исследование, результаты интерпретируются доктором, чтобы определить дальнейшие направления и коррекцию лечения.
Возможные осложнения
Большинство пациентов хорошо переносят обследование, так как эта методика является безопасной. Но все же нужно учитывать возможность следующих осложнений:
- гиперчувствительность к анестезирующему раствору (отек, спазм гортани, анафилактическая реакция, вплоть до шока), поэтому при склонности к аллергии предварительно проводят пробы;
- инфаркт миокарда;
- приступ нарушения ритма;
- тромбоэмболия легочной артерии;
- боль в сердце по типу стенокардии.
Для предотвращения таких ситуаций необходимо пройти полное кардиологическое обследование перед ЧПЭФИ.
Причины, по которым не стоит откладывать обследование сердца
Проведение процедуры
Процедура проводится в условиях стационара при наличии у специалиста реанимационного набора, кислородного ингалятора, слюноотсоса, оборудования для определения показателей артериального давления. В течение всего обследования пациенту делается кардиограмма.
Обследование сердца через пищевод длится не более 15–25 минут
В ходе лекарственной подготовки предпринимаются меры по уменьшению:
- рвотного рефлекса при проведении процедуры путем использования местной анестезии ротовой полости и глотки (раствор лидокаина 10% в виде спрея);
- возбуждения (реланиум 2мл внутривенно за несколько минут до эхокардиографии);
- слюноотделения и выделения желудочного сока (внутривенно 0,1% атропина 1 мл).
Бактериальный эндокардит у пациентов с имплантантами клапанов предупреждается пероральным применением антибиотиков.
Пациента укладывают на левый бок, ему вводится в глотку без чрезмерных усилий предварительно смазанный гелем эндоскоп. После совершения обследуемым глотательных движений прибор достигает пищевода. Возникшее чувство дискомфорта, ощущаемое в начале манипуляции, постепенно исчезает. Все данные исследования должны фиксироваться на видеопленку.
После процедуры пациент находится еще несколько часов в медицинском учреждении под присмотром врачей, а потом может отправляться домой.
Полученные в процессе чреспищеводной эхокардиографии незначительные травмы пищевода вызывают необходимость некоторых ограничений по окончании манипуляции:
- отказ пациента от еды и питания на протяжении 2-х часов;
- исключение из рациона на несколько дней чая и кофейных напитков, а также употребление пищи, имеющей комнатную температуру.
Дальнейшее обращение к врачу необходимо при:
- болях в горле, которые не утихают или усиливаются;
- появлении болевого синдрома в области грудины;
- затруднении в процессе дыхания.
Результаты исследования расшифровываются квалифицированными специалистами, учитывая Возраст, пол и физические параметры человека. На основании диагностического заключения назначается соответствующее лечение.